Пить ли статины после инфаркта

Аторвастатин, розувастатин, а более редких случаях симвастатин – препараты, которые принимает большинство кардиологических больных. Причем некоторые пациенты глубоко убеждены в том, что именно этот препарат помогает им справиться с болезнью, другие же уверенны, что им не следует пить такие таблетки, которые негативно влияют на печень, но ровным счетом никак не сказываются на их состоянии.
Какие же на самом деле показания к применению статинов, стоит ли их использовать только при кардиологических заболеваниях или нужно применять и при каких-то других, в каких случаях без статинов не обойтись, и стоит ли отменять их самостоятельно, если прием препаратов рекомендовал врач? Ответы на эти вопросы мы и постараемся найти в данной статье.
Показания к назначению статинов
Пациенты после инфаркта миокарда зачастую принимают аторвастатин или даже розувстатин, такие препараты назначаются больным со стенокардией, нередко их используют и при нарушениях ритма. Как следствие, у пациентов складывается некий предрассудок, что такие препараты следует использовать только при действительно серьезной кардиальной патологии.
Многие попросту не понимают, зачем они принимают статины и дают самую разную интерпретацию объяснениям врача относительно действия этих препаратов. Некоторые считают, что они «чистят сосуды», другие уверенны, что разжижают кровь, помогают устранять бляшки в сосудах и так далее.
На самом деле статины уменьшают синтез так называемого «вредного» холестерина в печени благодаря чему способны замедлять прогрессирование атеросклероза и уменьшать риск кардиоваскулярных осложнений. Возможно, это слишком сложная формулировка для большинства пациентов, поэтому врачи фантазируют и пытаются предложить пациенту более простое объяснение. Но вся проблема заключается в том, что человеку зачастую не доносится главная суть применения лекарства – уменьшение вероятности развития осложнений, в первую очередь, инсульта и инфаркта.
Как следствие, основным показанием к назначению статинов является высокий кардиоваскулярный риск, причем вне зависимости от того, имеет ли место какая-то кардиальная патология, либо человеку не выставлен диагноз даже ишемической болезни сердца.
Дело в том, что при наличии заболеваний сердца риск осложнений, как правило, всегда оказывается высоким или очень высоким, поэтому сама по себе патология уже может быть показанием к назначению статинов. Однако зачастую препараты надо принимать даже молодым людям, у которых не выставлен диагноз ИБС, но имеет место лишний вес, повышенное давление, которые курят и наследственный анамнез которых по заболеваниям сердца и сосудов отягощен.
Сахарный диабет как показание к статинам
Сахарный диабет – одно из тех заболеваний, при которых обязательно не только соблюдение диеты с ограничением животных жиров, но и применение статинов с целью уменьшения гиперлипидемии и смещения равновесия в сторону «хорошего» холестерина – липопротеидов высокой плотности.
Сахарный диабет второго типа, который в преимущественном большинстве случаев развивается на фоне ожирения и гиперлипидемии отличается снижением чувствительности рецепторов к инсулину именно потому, что эти рецепторы оказываются заняты молекулами жиров. Применение статинов дает возможность улучшить течение даже сахарного диабета, не говоря о снижении риска кардиоваскулярных осложнений, вероятность которых при сахарном диабете возрастает ввиду быстро прогрессирующего атеросклероза.
Статины при гиперлипидемиях
В случае наличия врожденные гиперлипидемий, которые не связаны с особенностями питания, статины назначаются только в тех случаях, когда механизм их действия способен повлиять на течение болезни. Выбор препаратов осуществляется в зависимости от диагноза после досконального обследования.
Статины используют далеко не всегда, иногда их заменяют фибратами, никотиновой кислотой или другими препаратами, способными влиять на липидный обмен.
Но при высоком кардиоваскулярном риске и нарушениях липидного обмена алиментарного генеза всегда используют именно статины, поскольку эти препараты позволяют добиться максимального эффекта при минимальных побочных действиях на организм.
Считается, что статины – единственная на сегодняшний день группа препаратов, которая направлена непосредственно на продление жизни пациента, а не на лечение определенного заболевания. Вот почему отказываться от приема этих препаратов не следует, ведь каждый пациент не только хочет прожить больше, но и обеспечить достаточное качество жизни, и этот результат во многом обеспечивают именно препараты из группы статинов.
Источник
Что такое инфаркт миокарда?
Эта часть сердечной мышцы рискует умереть, если блокировка не будет достаточно быстро устранена. Когда сердечная мышца повреждена, такое состояние называется инфаркт. Термин инфаркт миокарда (ИМ) означает повреждение сердечной мышцы.
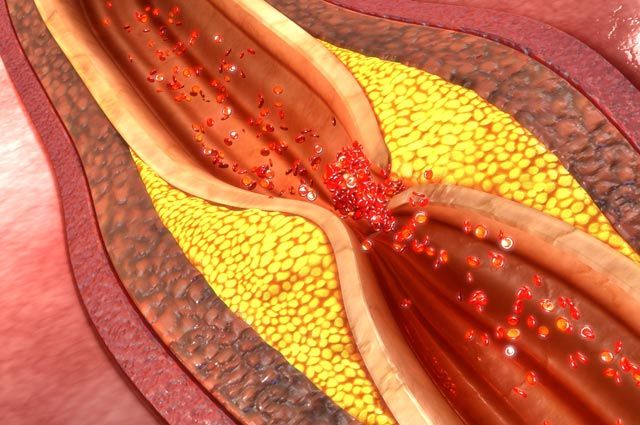
ИМ обычно вызывается тромбом в коронарной (сердечной) артерии, который образуется в результате жировых отложений на стенках сосудов.
В случаях, когда у пациента повышен риск развития инфаркта миокарда вследствие атеросклероза и нарушения обмена холестерина, ему показано длительное применение гиполипидемических препаратов.
Статины – это гиполипидемические (липидснижающие) препараты, механизм действия которых заключается в угнетении фермента, способствующего образованию холестерина. Работают по принципу «нет фермента – нет холестерина». Кроме этого, вследствие опосредованных механизмов способствуют улучшению поврежденного внутреннего слоя сосудов на стадии, когда атеросклероз еще невозможно диагностировать, но отложение холестерина на стенках уже начинается – на ранней стадии атеросклероза.
Самыми эффективными в настоящее время признаны статины последнего поколения, содержащие в качестве действующего вещества аторвастатин, церивастатин, розувастатин и питавастатин. Препараты последнего поколения не только снижают уровень «плохого» холестерина, но и повышают содержание в крови «хорошего».
Принципы лечения
Инфаркт миокарда (сердечной мышцы) – тяжёлое заболевание, вызываемое недостаточным снабжением сердца кислородом. Последнее может произойти из-за спазма сосуда, его закупорки кровяным сгустком или фрагментом холестериновой бляшки.
Через 10 секунд кислород в клетках сердца кончается, а уже через 30 минут они начинают медленно погибать, и 3-6 часами позднее изменения оказываются необратимыми.
- Сидячий образ жизни;
- Сахарный диабет;
- Избыток массы тела;
- Пагубные привычки;
- Стрессы;
- Повышенное давление;
- Мужской пол;
- Значительный возраст.
Инфаркт миокарда – это острое и крайне опасное заболевание сердечно-сосудистой системы. Причина этой болезни – недостаточное кровоснабжение тканей миокарда.
При определенных условиях (например, неправильное питание, курение, наследственные факторы) на стенках артерий, которые питают сердечную мышцу образуются атеросклеротические бляшки или тромбы. В результате просвет сосудов сильно сужается, клетки миокарда недополучают питательных веществ и кислорода.
Состояние человека, перенесшего инфаркт миокарда, сильно зависит от предпринимаемых действий и назначенных медикаментов. Препараты при инфаркте миокарда назначаются врачом после ознакомления с кардиограммой и должны соответствовать степени осложнений. Эта болезнь провоцируется плохим кровоснабжением тканей миокарда, которое связано с образованием на стенках коронарных артерий тромбов и бляшек, закупоривающих сосуды.
Острая нехватка кислорода в тканях миокарда – главная причина возникновения инфаркта.
Лечение после инфаркта сводится к максимальному снижению риска рецидива заболевания. Остановить осложнения можно несколькими путями:
- Уменьшить размер пораженной области сердца;
- Провести мероприятия по предотвращению возникновения тромбов;
- Возобновить кровоснабжения в прежнем объеме.
Для максимальной эффективности лечебного процесса рекомендуется снизить нагрузку на сердечную мышцу. Немаловажная задача – расширение просвета кровеносных сосудов. У людей, принимающих ингибиторы АПФ, кровоснабжение в коронарных артериях улучшается, нормализуется артериальное давление.
Лекарства после инфаркта миокарда назначаются для предотвращения его рецидива, а весь восстановительный процесс можно разбить на 4 пункта.
- Восстановление кровообращения считается основной целью, после достижения которой повторные приступы обычно не происходят. Преследуя эту цель, разрабатываются все новые лекарственные средства, а схемы приема старых комплексов совершенствуются.
- Тромболическая терапия – комплекс мер, которые выполняются в первые 5-6 часов после приступа. Экспертами установлено, что благодаря этой терапии 3% от общего числа смертей удается избежать. Шанс на успех напрямую зависит от сроков применения комплекса мер, чем раньше оказана помощь, тем выше шанс на выживание. Полностью теряется смысл проведения тромболической терапии спустя сутки после инфаркта.
- Внутрисосудистые методы – цель этих манипуляций лежит в расширении просветов пораженных сосудов. Применяются специальные каркасы (стенты), расширяющие под давлением поврежденные участки сосудов.
- Хирургия – подобное вмешательство целесообразно лишь при обширном поражении сердечной мышцы.
Препараты на основе статинов
Статины нужно принимать людям, у которых высокий риск инфаркта и инсульта. Потому что эти лекарства снижают риск на 25-50%. На практике это означает продление жизни на несколько лет. Альтернативы ингибиторам ГМГ-КоА-редуктазы нет. Никакие другие лекарства или добавки не дают такого эффекта. В то же время, статины не следует назначать практически здоровым людям, у которых повышенный холестерин. Потому что вред от побочных эффектов будет серьезнее, чем польза.
Теперь давайте разберемся, как определить, насколько у вас высокий сердечно-сосудистый риск .
Статины необходимо принимать, если выполняется хотя бы одно условие:
- больной уже перенес инфаркт, инсульт или транзиторную ишемическую атаку;
- была операция — стентирование, ангиопластика или аортокоронарное шунтирование;
- коронарные артерии (питающие сердце) значительно поражены атеросклерозом;
- имеется сахарный диабет повышенный С-реактивный протеин, даже если ишемической болезни сердца еще нет;
- значительные отложения кальция в артериях повышенный С-реактивный протеин.
В то же время, не рекомендуется принимать статины, если:
- холестерин повышен, но атеросклероза нет;
- нет ишемической болезни сердца, раньше инфарктов не было;
- С-реактивный протеин в крови
Источник
Почему важно принимать статины?
В настоящее время статины приобрели первостепенную важность в лечении многих сердечно-сосудистых заболеваний. Эта группа препаратов позволяет снизить и контролировать уровень холестерина, снижает смертность, вероятность развития и тяжесть сердечно-сосудистых катастроф – таких, как инфаркт миокарда и инсульт. Доказана эффективность статинов как в первичной (т.е., до развития заболевания) так и во вторичной (т.е., после развития заболевания) профилактике инфарктов и инсультов.
Каков механизм действия статинов?
В статье, посвященной холестерину, мы рассказывали о том, что примерно 80% холестерина синтезируется в организме. Статины блокируют синтез холестерина в печени, снижая его уровень.
Но ведь статины неблаготворно влияют на печень.
Да, одним из побочных эффектов статинов является нарушение функции печени, но:
- во-первых, врачи знают об этом, и перед назначением статинов исследуют функцию печени, чтобы убедиться, что у вас нет исходных заболеваний печени, а в будущем (на фоне приема препаратов) контролируют состояние этого важного органа.
- Во-вторых, негативное влияние статинов на печень обратимо, т.е. после отмены статинов функция печени полностью восстанавливается.
- Ну и в третьих, это достаточно редкий побочный эффект.
Много ли у статинов других побочных эффектов?
Как и любые другие серьезные препараты, статины имеют достаточно длинный перечень побочных эффектов, но встречаются они не часто. Совокупное количество пациентов, участвовавших в исследованиях статинов, несколько сотен тысяч, самих исследований – сотни. В результате этих исследований убедительно доказано, что польза от приема статинов многократно превышает потенциальные риски. Эти же многочисленные исследования позволили ознакомить врачей со всеми нежелательными явлениями и разработать тактику по минимизации их проявлений.
ВАЖНО: несмотря на замечательные свойства статинов, принимать их без показаний и без назначения врача нельзя.
В разных источниках говорится о том, что статины могут вызвать рак. Как быть?
На сегодняшний день нет каких-либо доказательств того, что статины повышают риск развития онкологических заболеваний. Количество и качество проведенных исследований не дают повода для сомнений в данном вопросе.
После начала приема статинов никаких изменений в самочувствии нет. Они не действуют?
Статины никак не влияют на самочувствие, т.е. это абсолютно нормально, что Вы не ощущаете каких либо изменений.
Анализ крови не выявил у меня высокого уровня холестерина, но врач все равно рекомендовал прием статинов. Это правильно?
Статины могут быть назначены и при нормальном уровне холестерина – например, для вторичной профилактики сердечно-сосудистых катастроф. Но если у Вас есть сомнения, то спросите своего врача о том, какие показания для приема статинов он у Вас обнаружил. Следует помнить, что уровень холестерина имеет разные нормы для разных групп пациентов, и то, что является условной нормой для здорового человека, будет гиперхолистеринемией (повышенным содержанием холестерина в крови) для пациента с сахарным диабетом или сердечно-сосудистым заболеванием.
У меня холестерин повышен незначительно, но врач назначил высокую дозу препарата.
Выбор дозировки препарата определяется не только уровнем общего холестерина. Важен уровень ЛПНП (липопротеиды низкой плотности или т.н. плохой холестерин), а так же Ваш индивидуальны риск сердечно-сосудистых заболеваний, их осложнений и/или смерти. Выбор дозы статинов определяется на основании многих факторов. Ну и еще: в наших реалиях чаще встречается занижение дозы препарата, нежели ее превышение.
Врач назначил мне старый препарат, но я знаю о существовании статинов последнего поколения, нужно ли менять препарат?
Нет, не всегда новое значит лучшее. Старые препараты – не значит плохие. У них существенная доказательная база и свои преимущества перед препаратами нового поколения. Препарат выбирается не по новизне, а на основании Ваших персональных рисков и показаний.
Как долго следует принимать статины?
Неопределенно долго, а попросту всю жизнь.
Как часто нужно контролировать состояние печени и уровень холестерина на фоне приема статинов?
Частоту контроля Вам порекомендует Ваш врач. Средние показатели сроков контроля следующие:
- 4-12 недель от начала приема препарата
- 4-8 недель от изменения дозы препарата
- далее один раз в год
У меня увеличились показатели АСТ и АЛТ, но врач не отменил статины. Я беспокоюсь за печень. Как быть?
Показанием для отмены конкретного препарата является стойкое увеличение трансаминаз (т.н. печеночные пробы) в 3 раза от верхней границы нормы. Т.е. нужно минимум двукратное подтверждение того, что указанные показатели превышают верхнюю границу в 3 и более раза. Меньшие показатели не являются показанием к однозначной отмене препарата. Важно знать, что подобное развитие событий не является поводом для полной отмены данной группы лекарственных средств. Врач может дождаться нормализации показателей печени и назначить другой статин.
После назначения статинов у меня изменилось самочувствие. Колит в правом боку и ломят суставы, болят мышцы. Мне отказаться от приема препарата?
Прежде всего следует обратиться к своему врачу. Не факт, что изменения в самочувствии связаны с лекарственными средствами. Большинство побочных эффектов можно подтвердить или опровергнуть объективными исследованиями. Важность статинов такова, что отказываться от приема препарата стоит только по очень веским показаниям.
Мне провели оперативное лечение (стентирование сосудов сердца или аорто-коронарное шунтирование). Чувствую себя практически здоровым. Нужно ли продолжать прием статинов?
Да, нужно. Оперативное лечение решает проблему качества жизни, но не останавливает атеросклероз, являющийся причиной сужения сосудов сердца. Прием статинов после операции снижает риск повторного развития клинических симптомов заболевания
Цена статинов очень высока.
Да, оригинальные и современные препараты могут быть достаточно дорогими. Если стоимость Вас смущает, попросите Вашего врача назначить Вам дженерик оригинального препарата. Обычно дженерики дешевле в несколько раз.
Информацию по препаратам входящим в группу статинов Вы можете получить по следующим ссылкам:
Ответы на не раскрытые вопросы можно получить на нашем форуме.
Источник
Атеросклероз – убийца № 1. Он ежегодно уносит жизни более 800 тысяч жителей России. Каждая четвёртая смерть в нашей стране на его совести, ведь именно атеросклероз повышает риск инфаркта и инсульта. Как бороться?
 Наш эксперт – завкафедрой внутренних болезней Института непрерывного медицинского образования ВолгГМУ, профессор, д. м. н. Сергей Недогода.
Наш эксперт – завкафедрой внутренних болезней Института непрерывного медицинского образования ВолгГМУ, профессор, д. м. н. Сергей Недогода.
Когда сосуды старше нас
Елена Нечаенко, «АиФ Здоровье»: Что для сердца и сосудов опаснее: артериальная гипертония или атеросклероз?
Сергей Недогода: Обе болезни идут параллельно. При высоком артериальном давлении (нормой в возрасте до 60 лет считаются цифры ниже 140/90 мм рт. ст.) нарушается ток крови, что повреждает эндотелий (слой клеток, выстилающий сосуды изнутри). В тех местах, где часть эндотелия была «выбита», и формируется атеросклеротическая бляшка.
– Говорят, атеросклероз помолодел и встречается даже у подростков. В каком возрасте он возникает чаще? И правда ли, что в основном он бывает у мужчин?
– Чаще атеросклерозом страдают пожилые. С годами сосуды становятся жёстче, хуже адаптируются к нагрузкам. Из-за этого ухудшается питание большинства органов и систем. Мужчины действительно в 3–4 раза чаще страдают атеросклерозом, чем женщины. Но только лет до 50. С наступлением менопаузы женщины очень быстро догоняют мужчин. Но есть ещё и такое понятие, как сосудистый возраст, который может не соответствовать биологическому..
– Почему одни люди могут объедаться жирным и жареным, курить и вести праздную жизнь – и при этом холестерин у них в норме, а другие во всём себе отказывают, занимаются спортом, а холестерин у них зашкаливает?
– Я отвечу цитатой: «Генетика заряжает ружьё, а нажимает на спусковой крючок окружающая среда». Однако, если вести неправильный образ жизни, рано или поздно генетика выручать перестанет.
Простая диагностика
– Правда ли, что по уровню общего холестерина атеросклероз определить сложно?
– Да, более показательны определённые его фракции – липопротеиды низкой и очень низкой плотности (ЛПНП), так называемый «плохой» холестерин. А есть ещё и «хороший» (ЛПВП), липопротеиды высокой плотности.
Самый простой способ обнаружить атеросклероз – сдать липидограмму (анализ крови на определение общего холестерина и всех его фракций, включая липопротеиды очень низкой плотности – триглицериды и холестериды). В идеале нужен ещё и анализ крови на определение высокочувствительного С‑реактивного белка (позволит сделать прогноз сердечно-сосудистого риска). Если все эти показатели в норме – отлично. Если нет – требуются дальнейшие исследования.
– Зависит ли уровень холестерина, которого надо придерживаться, от возраста?
– Нет. Целевой уровень холестерина зависит лишь от индивидуального сердечно-сосудистого риска. Его можно рассчитать самостоятельно (см. таблицу).
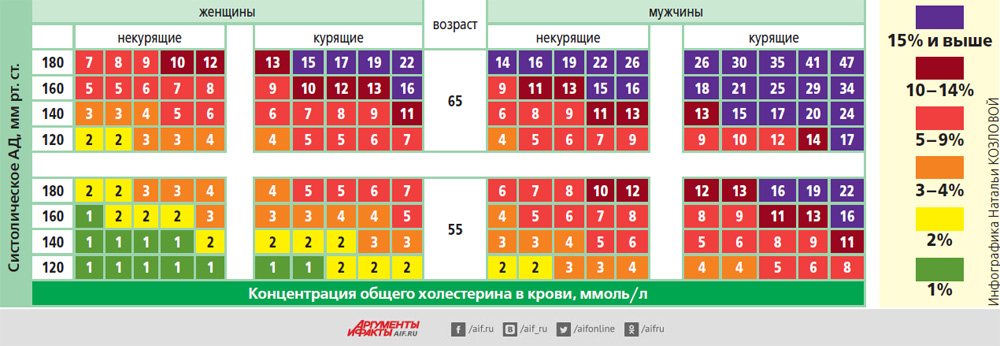
Нажмите для увеличения
ЗОЖ и лекарства
– Как предотвратить атеросклероз?
– Помогут всем известные профилактические меры, которые входят в понятие здорового образа жизни. На первом месте – физические нагрузки, которые усиливают выработку оксида азота NO. Этот газ расслабляет гладкие мышцы в кровеносных сосудах и способствует усилению кровотока. На втором месте – диета с повышенным содержанием ненасыщенных омега‑3 кислот (оливковое масло, морская рыба, орехи). Очень важен контроль веса, отказ от курения и алкоголя.
– Могут ли эти меры дать полную защиту?
– К сожалению, нет. Если у человека есть сопутствующие заболевания (сахарный диабет, ИБС, артериальная гипертония) или он уже однажды пережил сосудистую катастрофу (инфаркт, инсульт, транзиторную ишемическую атаку), то без лекарственной терапии уже не обойтись. Ведь риск пережить повторный эпизод в первый год после случившейся катастрофы очень велик. Поэтому приём гиполипидемических препаратов необходим! Но тем не менее продолжать немедикаментозную профилактику совершенно необходимо. Только лекарствами бороться с атеросклерозом невозможно.

Не бойтесь статинов
– Доводилось слышать, что статины, которые выписывают при атеросклерозе, очень вредны и чуть ли не провоцируют усиление болезни.
– Это миф. Конечно, не надо эти препараты давать всем подряд, но то, что они существенно снижают сердечно-сосудистую смертность, – доказанный факт. Статины относятся к базовой гиполипидемической терапии. В трёх ситуациях их приём совершенно необходим, вне зависимости от уровня холестерина: если у пациента имеются ИБС, сахарный диабет 2-го типа и инсульт в анамнезе. Если после перенесённого инсульта пациент не будет принимать статины, то риск повторного инсульта у него вырастает в 7 раз!
– Как именно действуют статины? Они рассасывают холестериновые бляшки?
– Нет, но они уменьшают их размер и одновременно снижают низкоинтенсивное неинфекционное воспаление.
– А что делать пациентам с атеросклерозом, которым статины не помогают?
– В этом случае необходима более интенсивная комбинированная липидоснижающая терапия. Например, с использованием препаратов нового класса PCSK9 в сочетании со статинами.
Источник
