Первая помощь при клинический инфаркт

Если случается сердечный приступ, дорога каждая минута. От того, получит ли пациент как можно быстрее первую медицинскую помощь зависит и его здоровье, и жизнь. Как действовать в подобных случаях?
Неотложная помощь при сердечном приступе
При появлении острой боли в сердце необходимо принять нитроглицерин и срочно вызвать бригаду скорой помощи.
Нитроглицерин в виде таблетки под язык или спрея можно принимать до трех раз с интервалом в 5 минут. При этом необходимо иметь в виду, что препарат может вызвать резкое снижение артериального давления вплоть до обморока, поэтому важно не превышать дозировку.
При отсутствии противопоказаний нужно принять ацетилсалициловую кислоту в дозе 150-300 мг, предварительно измельчив ее или разжевав.
Не следует пытаться самостоятельно добираться до клиники, даже если она находится рядом с домом. До приезда бригады неотложной помощи нужно обеспечить пациенту полный покой, придав максимально удобное положение, лучше всего полулежачее.
В комнате, в которой находится больной, должен быть обеспечен поток свежего воздуха. Необходимо открыть окно и расстегнуть одежду, препятствующую свободному дыханию (галстук, воротник, ремень и так далее).
Важно помнить, что первый час после начала сердечного приступа называют «золотым», поскольку именно от правильности действий в этот период во многом зависит прогноз заболевания.
Что происходит при инфаркте миокарда?
Наше сердце — неутомимый труженик. Чтобы обеспечить каждую клетку организма кислородом и питательными веществами, оно ежеминутно перекачивает более 5,5 литров крови и совершает около 100 тысяч ударов в день.
Однако иногда поток крови к сердцу блокируется. Чаще всего это происходит вследствие разрыва атеросклеротической бляшки, расположенной в артерии, питающей сердечную мышцу.
Атеросклеротические бляшки, представляющие собой плотные образования холестерина и фиброзной ткани, возвышаются над поверхностью внутренней оболочки сосудов и суживают их просвет. Их формирование — процесс медленный, который может продолжаться на протяжении десятилетий.
Острые осложнения атеросклероза, обусловленные разрывом бляшки и возникновением тромбов, сопровождаются выраженным кислородным голоданием тканей и органов, которые питает артерия. Если это произошло в коронарных артериях, повреждаются клетки сердечной мышцы — развивается инфаркт миокарда.
Ежегодно в РФ происходят около 520 тысяч случаев острого коронарного синдрома. Этот диагноз устанавливают при подозрении на то, что у пациента уже развивается или вскоре может развиться инфаркт миокарда.
Прогноз заболевания в большой степени зависит от размеров и тяжести поражения сердечной мышцы, а также от того, насколько быстро оказана первая помощь. Чтобы она пришла вовремя, важно сразу же после появления симптомов приступа начать действовать.
Первые признаки инфаркта миокарда
Своевременное оказание первой помощи при инфаркте миокарда дает шанс полностью восстановиться после него. К сожалению, многие люди колеблются, полагая, что ситуация под контролем. Зачастую это промедление становится критическим.
По данным исследований, промедление пациента в период между началом симптомов и вызовом бригады скорой помощи, — один из самых важных и частых факторов, которые приводят к более позднему началу лечения и значительному ухудшению прогноза.
Более того — оно может стоит больному жизни. Статистика свидетельствует, что примерно в 48% случаев сердечного приступа миокард погибает до прибытия бригады скорой помощи к больному. Эти цифры красноречиво демонстрируют: знать и помнить первые признаки инфаркта миокарда жизненно важно.
Классический симптом инфаркта миокарда — боль в груди, которая может отдавать (иррадиировать) в плечо, руку, спину, шею или челюсть. При типическом клиническом течении боль не зависит от позы, положения тела, движения, дыхания. Она не купируется после приема нитратов (например, нитроглицерина).
Особенность ангинозной боли — давящий, душащий, жгущий или раздирающий характер с локализацией за грудиной или во всей передней грудной стенке. Возможна иррадиация в плечи, шею, руки, спину, эпигастральную область. Часто боль сочетается с приступом потливости, резкой общей слабостью, бледностью кожи, возбуждением, страхом смерти, сильным беспокойством.
Однако болевой синдром совсем не обязательно бывает сильным, «кинжальным». Иногда человек испытывает незначительный дискомфорт, который к тому же имеет определенную периодичность: боль то появляется, то отступает. Известны и другие клинические варианты инфаркта миокарда.
Так, для абдоминального течения характерны боли в животе, тошнота, рвота, отрыжка, вздутие. При астматическом варианте единственным признаком может служить приступ одышки, а для аритмического течения заболевания свойственны нарушения ритма сердца, частое и нерегулярное сердцебиение.
Учитывая сходства инфаркта миокарда с симптомами других, неопасных заболеваний, особенно в первые минуты после начала приступа, важно внимательно относиться к своему состоянию. При появлении любых изменений, сигналов тревоги, лучше проявить чрезмерную бдительность, чем халатность.
Многие специалисты рекомендуют прислушаться к своим ощущениям, которые часто помогают понять, что разразилась беда, и необходима неотложная помощь.
Безболевая форма инфаркта миокарда
К сожалению, некоторые категории больных испытывают так называемый «тихий» сердечный приступ, который практически не сопровождается симптомами. Иногда люди переживают инфаркт миокарда и даже не знают об этом. Эти события вызывают необратимые повреждения сердечной мышцы и увеличивают риск сердечно-сосудистых событий в будущем.
«Тихие» сердечные приступы чаще встречаются среди больных диабетом, а также у людей с инфарктом миокарда в анамнезе.
На его развитие могут указывать ряд неспецифических симптомов, таких как:
- незначительный дискомфорт в груди, руках, челюсти, который исчезает после отдыха
- одышка, повышенная утомляемость
- снижение переносимости физической нагрузки
- снижение работоспособности.
Больным сахарным диабетом, а также пациентам, которые уже однажды переносили сердечный приступ, следует помнить о риске развития «тихого» приступа и внимательно контролировать свое состояние. Именно бдительность позволяет вовремя обратиться за первой помощью при инфаркте миокарда.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/pervaya-pomoshch/
Источник

Своевременность доврачебной и неотложной медицинской помощи при приступе инфаркта миокарда в большинстве случаев является залогом успешного выздоровления больного. Именно отсутствие таких мероприятий часто становится причиной смерти даже молодых людей, которым довелось столкнуться с этой острой сердечной патологией. Врачи-кардиологи рекомендуют всем больным с ИБС знать первые признаки инфаркта миокарда и правила оказания доврачебной помощи. Также важно знать о том, какое лечение пациенту назначат в стационаре, чтобы подготовиться к беседе с лечащим врачом и задать ему необходимые и важные вопросы.
Когда необходимо начинать выполнять доврачебную помощь?

Ответ на этот вопрос всегда однозначен – незамедлительно. Т. е. уже тогда, когда у больного начали появляться первые признаки инфаркта миокарда. О его начале сигнализируют такие типичные симптомы:
- интенсивная боль за грудиной;
- иррадиация боли в левую руку, лопатку, зубы или область шеи;
- выраженная слабость;
- страх смерти и сильное беспокойство;
- холодный липкий пот;
- тошнота.
При атипичных формах инфаркта у больного могут появляться другие симптомы:
- боли в животе;
- расстройства пищеварения;
- рвота;
- одышка;
- удушье и пр.
Доврачебная помощь в таких ситуациях должна начинаться с вызова скорой помощи. В разговоре с диспетчером этой службы необходимо обязательно:
- сообщить о симптомах, которые наблюдаются у больного;
- высказать свое предположение о возможности инфаркта миокарда;
- попросить прислать бригаду кардиологов или реаниматологов.
После этого можно приступать к проведению тех мероприятий, которые возможно выполнить вне лечебного учреждения.
Доврачебная помощь
- Больного необходимо аккуратно уложить на спину и придать ему максимально удобное положение (полусидячее или подложить под затылок валик).
- Обеспечить приток свежего воздуха и максимально комфортный температурный режим. Снять одежду, которая препятствует свободному дыханию (галстук, ремень и пр.).
- Убедить больного соблюдать спокойствие (особенно если у больного наблюдаются признаки двигательного возбуждения). Разговаривать с пострадавшим спокойным и ровным тоном, не паниковать и не делать резких движений.
- Дать больному таблетку Нитроглицерина под язык и успокоительное средство (Корвалол, настойку пустырника или валериану).
- Измерить артериальное давление. Если давление не более 130 мм. рт. ст., то повторный прием Нитроглицерина целесообразно проводить через каждые пять минут. До приезда медиков можно дать 2-3 таблетки этого препарата. Если первый прием Нитроглицерина вызвал сильную головную боль пульсирующего характера, то дозировку необходимо уменьшить до ½ таблетки. При использовании такого препарата в виде спрея его разовая доза должна составлять 0,4 мг. Если у больного первый прием Нитроглицерина вызвал резкое снижение артериального давления, то далее этот препарат применять не следует.
-
 Дать больному измельченную таблетку Аспирина (для разжижения крови).
Дать больному измельченную таблетку Аспирина (для разжижения крови). - Сосчитать пульс больного. Если частота сердечных сокращений составляет не более 70 уд./минуту и больной не страдает бронхиальной астмой, то ему можно дать один из бета-блокаторов (например, Атенолол 25-50 мг).
- На область локализации боли можно поставить горчичник (не забывать следить за ним, чтобы не было ожога).
Во время оказания доврачебной помощи состояние больного может осложняться такими состояниями:
- обморок;
- остановка сердца.
При появлении обморока необходимо сохранять спокойствие и обеспечить нормальное функционирование дыхательной системы. Больному необходимо придать горизонтальное положение, под плечи подложить валик и вынуть из полости рта зубные протезы (если они есть). Голова больного должна находиться в запрокинутом положении, а при признаках рвоты ее следует повернуть набок.
При остановке сердца до прибытия бригады медиков необходимо проводить искусственное дыхание и непрямой массаж сердца. Частота надавливаний на среднюю линию грудной клетки (область сердца) должна составлять 75-80 в минуту, а частота вдувания воздуха в дыхательные пути (рот или нос) – около 2 вдоха через каждые 30 нажатий на грудную клетку.
Неотложная медицинская помощь и принципы лечения в стационаре

Неотложная медицинская помощь при инфаркте миокарда начинается с купирования острой боли. Для этого могут применяться различные анальгетики (Анальгин) и наркотические средства (Промедол, Морфин, Омнопон) в сочетании с Атропином и антигистаминными препаратами (Димедрол, Пипольфен и др.). Для наступления более быстрого эффекта обезболивающие препараты вводятся внутривенно. Также для устранения волнения больного применяется Седуксен или Реланиум.
Затем, для оценки тяжести инфаркта, пациенту проводится электрокардиограмма. Если госпитализация возможна в течение получаса, то больного немедленно транспортируют в лечебное учреждение. При невозможности доставки пациента в стационар в течение 30 минут для восстановления коронарного кровотока вводятся тромболитики (Альтеплаза, Пуролаза, Тенектеплаза).
Для переноса больного в машину скорой помощи применяются носилки, а во время транспортировки в отделение реанимации проводится ингаляция увлажненным кислородом. Все эти меры направлены на снижение нагрузки на сердечную мышцу и предупреждение осложнений.
После прибытия в отделение реанимации для устранения болевого приступа и возбуждения больному проводят нейролептаналгезию Таламоналом или смесью Фентанила и Дроперидола. При затяжном ангиозном приступе больному может проводиться ингаляционный наркоз при помощи газообразной смеси из закиси азота и кислорода.
Далее больному назначаются следующие препараты:
-
 Нитроглицерин, Изосорбид динитрат, Изокет – в острейшем периоде инфаркта эти препараты применяются для уменьшения потребности миокарда в кислороде, сначала они вводятся внутривенно, а после стабилизации состояния больного – перорально и сублингвально.
Нитроглицерин, Изосорбид динитрат, Изокет – в острейшем периоде инфаркта эти препараты применяются для уменьшения потребности миокарда в кислороде, сначала они вводятся внутривенно, а после стабилизации состояния больного – перорально и сублингвально. - Бета-блокаторы (Анаприлин, Индерал, Обзидан, Пропранолол) – способствуют урежению пульса и снижают нагрузку на сердце.
- Антиагреганты (Аспирин) – разжижают кровь и предупреждают развитие нового инфаркта.
- Антикоагулянты (Гепарин) – применяется для предупреждения повторного инфаркта и уменьшения свертываемости крови.
- Ингибиторы АПФ (Рамиприл, Каптоприл, Эналаприл и др.) – применяются для снижения артериального давления и снижения нагрузки на сердце.
- Седативные и снотворные препараты (Диазепам, Оксазепам, Триазолам, Темазепам и др.) – применяются при необходимости ограничения активности больного и при нарушениях сна.
- Противоаритмические средства (Новокаинамид, Ритмилен, Лидокаин, Дифенин, Амиодарон и др.) – используются при нарушениях сердечного ритма для стабилизации сердечной деятельности и снижения нагрузки на миокард.
Для лечения инфаркта миокарда могут применяться и другие фармакологические препараты, т. к. тактика медикаментозного лечения больного зависит от общего состояния пациента и наличия у него других патологий (заболеваний почек, сосудов, печени и др.).
Также для лечения инфаркта миокарда современная медицина использует различные инструментальные высокоэффективные методики для восстановления коронарного кровотока:
- балонная ангиопластика;
- аортокоронарное шунтирование.
Такие хирургические методики позволяют больным с тяжелым формами инфаркта миокарда избежать серьезных осложнений и предупреждают высокий риск летальности от этой сердечной патологии.
Двигательная активность больного с инфарктом миокарда
Всем больным с инфарктом миокарда показано ограничение двигательной активности, т. к. такой режим способствует более быстрому замещению области инфаркта на рубцовую ткань. В первые дни больной должен соблюдать строгий постельный режим, а со 2-3 дня, при отсутствии осложнений и признаков сердечной недостаточности, его двигательный режим начинают постепенно расширять. Вначале ему разрешается 1-2 раза в день присаживаться на прикроватный стул и сидеть на нем около 15-30 минут (частота и продолжительность этих действий определяется врачом).
В эти дни больной может есть самостоятельно. Также его необходимо умывать и подмывать, а для дефекации он должен пользоваться судном (использование прикроватного стульчака допустимо только при разрешении врача и только для больных со стабильным сердечным ритмом).
Начиная с 3-4 дня, пациенту разрешается сидеть на стуле около 30-60 минут дважды в день. При неосложненном инфаркте начинать ходить больному разрешается в период между 3-5 днем (это время определяется врачом). Время такой ходьбы и расстояния, на которые передвигается пациент, увеличиваются постепенно.
При неосложненной форме инфаркта миокарда выписка пациента из стационара проводится на 7-12 день, а в осложненных случаях она может состояться только через 3 недели и более. В дальнейшем больной должен пройти курс реабилитации, которая может выполняться в специализированных учреждениях или в домашних условиях. В этот период интенсивность и продолжительность физической активности постепенно увеличивается в зависимости от показателей состояния здоровья.
Питание больного при инфаркте миокарда
В первую неделю после инфаркта миокарда больному рекомендуется низкокалорийная диета с ограничением соли, животных жиров, жидкости, продуктов с азотистыми веществами, чрезмерно грубой клетчаткой и холестерином. В рацион должны включаться продукты, которые богаты липотропными веществами, витамином С и солями калия.
В первые 7-8 дней все блюда должны быть протертыми. Пища принимается небольшими порциями по 6-7 раз в день.
В рацион могут включаться такие продукты и блюда:
- сухари из пшеничного хлеба;
- манная, овсяная, гречневая и рисовая крупы;
- нежирная телятина;
- нежирные сорта рыбы;
- куриное мясо;
- белковый паровой омлет;
- нежирный сыр;
- кисломолочные напитки;
- сливочное масло;
- салат из свежей тертой моркови и яблок;
- овощные супы;
- отварная свекла и цветная капуста;
- протертые фрукты;
- компоты и морсы;
- отвар шиповника;
- некрепкий чай;
- мед.
В этот период запрещено употребление таких продуктов и блюд:
- изделия из теста (блины, пампушки, пирожные, пирожки);
- копченые и маринованные блюда;
- соленья;
- жареные блюда;
- колбасные изделия;
- жирные молочные продукты;
- соленые и острые сыры;
- икра;
- жирное мясо;
- отварные и жареные яйца;
- бульоны из рыбы и грибов;
- макароны;
- кулинарный жир;
- грибы;
- бобовые;
- щавель;
- репа;
- виноград;
- томатный сок;
- специи;
- шоколад;
- натуральный кофе.
Через 2-3 недели после инфаркта больному рекомендуется такой же набор продуктов и список ограничений, но пища уже может быть не протертой, готовится без добавления соли и принимается около 5 раз в день. Впоследствии рацион больного расширяется.
Помните! Инфаркт миокарда – это тяжелая и опасная патология, которая может вызывать множество тяжелых осложнений и даже смерть больного. Обязательно придерживайтесь всех правил оказания первой доврачебной помощи при приступе этого острого состояния, своевременно вызывайте скорую помощь и соблюдайте все рекомендации врача во время лечения в стационаре.
Оказание неотложной помощи при подозрении на сердечный приступ (инфаркт миокарда) — МОЗ Украины
Источник
Острое нарушение питания сердечной мышцы — распространенный патологический процесс.
Согласно статистическим данным, именно некроз считается основной причиной смерти пациентов. Контингент больных — лица за 50, мужского пола. Независимо от характера профессиональной деятельности. Также лица с хроническими заболеваниями сердца, сосудов любого возраста.
Инфаркт миокарда приводит к смерти в 40-50% случаев, бывает больше. Дынные различны. Примерно 30% больных погибает еще до приезда скорой помощи.
Причин тому несколько:
- Во-первых, сам по себе процесс протекает стремительно. В течение считанных минут возможно развитие массивного отмирания клеток. Сократительная способность падает, все органы и системы испытывают голодание.
- Во-вторых. Мало кто имеет достаточные знания о методах неотложной помощи. Низкая медицинская культура присуща в основном постсоветскому пространству, хотя это и не исключительная проблема одного региона.
Качественное восстановление возможно под контролем специалиста. На догоспитальном этапе человек должен приложить усилия для оказания первой помощи, сохранения жизни себе или другому. Что нужно делать при ИМ?
Как отличить инфаркт от стенокардии
Проблема актуальна даже для докторов-кардиологов. Самостоятельно провести дифференциальную диагностику невозможно. Определяются оба процесса только примерно.
Специфические признаки некроза кардиальных структур:
- Острая боль. Дискомфорт крайне интенсивный. Отдает в лопатку, спину вообще, шею, челюсть, предплечье, двигается вплоть до кисти. Сила столь велика, что пациент может потерять сознание.
Есть и более коварный вариант. Когда дискомфорт средний или слабый, но навязчивый, продолжается свыше получаса. Нужно запомнить: при стенокардии боли всегда выраженные, но не невыносимые, длятся до 30 минут максимум.
В любом случае первым действием при обнаружении стойкой сердечной боли должен стать вызов скорой помощи. Своими силами отграничить состояния не получится.
- Действие Нитроглицерина есть. Но на фоне инфаркта миокарда оно неполное, частичное. Дискомфорт стихает, но не проходит. Приступ коронарной недостаточности лучше реагирует на препараты, потому возможна стабильная коррекция состояния пациента. Нужно внимательно прислушаться к самочувствию.
- Выраженная аритмия. Встречается чаще при некрозе сердечной мышцы. Сопровождается типичными нарушениями: замирание в грудной клетке, переворачивание, завязывание узлом, пропускание ударов. Это неспецифические моменты, потому сказать точно, что стало причиной невозможно.
- Обморочные состояния. На фоне инфаркта встречаются также чаще.
- Выраженная одышка. Невозможность набрать воздуха, проблемы с естественным процессом. Нарастает паника, чувство страха.
- Повышенная потливость. Почти не встречается при приступе. На фоне некроза много чаще. Говорит о резком падении артериального давления и ослаблении сердечной деятельности.
- Скорость прогрессирования. Инфаркт протекает агрессивнее, быстрее приводит к нарушениям самочувствия. У представительниц слабого пола развивается постепенно, чем отличается от приступа коронарной недостаточности. У пациенток выявление патологии проходит проще.
В целом же отграничить инфаркт от стенокардии без специальных методов нельзя. Да и большого значения на догоспитальном этапе подобная дифференциация не имеет.
Примерно в 15% случаев неотложное состояние вообще не дает каких-либо симптомов. В группе повышенного риска становления «немого» инфаркта — лица старше 50 лет, больные сахарным диабетом и артериальной гипертензией.
Первая помощь самому себе
Алгоритм действий при подозрениях на некроз кардиальных структур:
- Вызов скорой. Собственное состояние описать четко, кратко и по существу. Приукрашивать не нужно, скрывать что-либо тем более.
Бригады и России и странах СНГ загружены под завязку, врачей и даже фельдшеров не хватает, потому диспетчеры вынужденно ранжируют ситуации по приоритетности. Первыми как раз идут сердечники и дети.
Если не дать понять всю серьезность положения, есть риск, что придется ждать «скорую помощь» в течение нескольких часов. Инфаркт не терпит таких промедлений.
- Открыть форточку или окно. Острый некроз кардиальных структур приводит к невозможности адекватного газообмена.
Легочная артерия и сосуды малого круга стенозируются (сужаются), возникает гипоксия всех тканей организма из-за падения сократительной способности миокарда.
Если в атмосферном воздухе недостаточно кислорода, ситуация будет усугубляться. Ишемия мозга и дальнейшее прогрессирование инфаркта, наиболее вероятные моменты.
- Принять таблетку Нитроглицерина,но только с санкции врача. Препарат и его аналоги частично помогает облегчению болевого синдрома.
Принимать Валидол, Корвалол и фармацевтические средства на основе фенобарбитала не рекомендуется в качестве основных. Они не дадут выраженного эффекта. Не всегда и органические нитраты действуют нужным образом.
Обширный инфаркт — противопоказание к приему Нитроглицирина. Возможно стремительное развитие аритмических нарушений. Если указаний врача нет, то лучшим решением станет не принимать ничего до приезда специалистов.
- Занять удобное положение. Горизонтальная ориентация сопряжена с нарушением нормального дыхания. Может возникнуть асфиксия и прочие проблемы. При потере сознания — рвота. Потому лучше найти устойчивое положение сидя. Всегда учитывается возможность обморока.
- Снять давящую, тугую одежду. Особенно рубашку с воротником, футболку и т.д. Компрессия каротидного синуса, локализованного в области шеи, приведет к рефлекторному падению частоты сердечных сокращений. На фоне текущего инфаркта это почти гарантированная смерть.
- Успокоиться. Неотложное состояние сопряжено с развитием выраженной тревоги, страха. Это так называемая паническая атака. В такие моменты возникают навязчивые мысли, психическое, моторное возбуждение.
Вызывать скорую помощь нужно при любых подозрениях. Признаки инфаркта у женщин описаны здесь, а у мужчин — тут. Ложная скромность стоит жизни. В домашних условиях ни инфаркт, ни стенокардия не лечатся.
Помощь другому человеку
Намного сложнее обстоит дело с первичными мероприятиями для стороннего пациента. Если пострадавший жалуется на сильные боли в груди, нужно немедленно вызывать скорую медицинскую помощь. Рассказать о состоянии, предположить развитие некроза сердечной мышцы.
Далее:
- Помочь усадить человека. Укладывать не рекомендуется по уже названным причинам. Асфиксия на фоне отека легких и/или рвота. Возможен летальный исход до приезда специалистов. Причем вне кардиальных причин.
- Дать Нитроглицерин при незначительной по интенсивности боли. Вообще же от применения средств лучше воздержаться, если не было четкого указания лечащего специалиста по кардиологии. Допустимая дозировка при назначении доктора — 1 таблетка. Возможно дополнительное применение аспирина, опять же по показаниям.
- Открыть форточку, окно. Если пациент находится дома или в помещении. Переместить больного в тепло, когда состояние развилось в зимнее время года. Летом необходимости нет. Но под человека подложить ткань или одежду, чтобы не было прямого контакта с холодной землей, асфальтом.
- Успокоить человека. Не давать интенсивно двигаться. Физические действия сказываются на частоте сердечных сокращений. Избыточная стимуляция кардиальных структур приводит к большему усугублению ишемического процесса.
- При наличии возможности — измерить частоту сердечных сокращений.
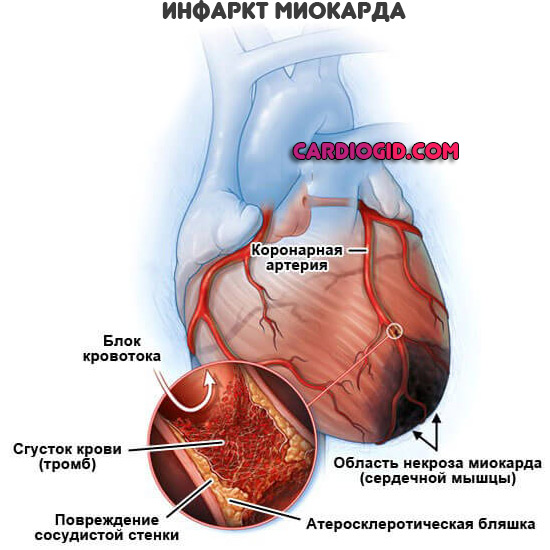
Если пациент без сознания
Алгоритм несколько иной:
- Перенести человека в безопасное место. Например, когда больной находится близко к дороге, трассе.
- Окликнуть, осторожно потрясти за плечо. Попытаться таким образом вывести из синкопального состояния.
- Проверить пульс. На фоне текущего инфаркта колебания сосудов в области запястий, шеи будут минимальны.
- Оценить характер дыхания, его наличие. Нужно наклониться и послушать.
- Освободить язык. В обморочном состоянии он может запасть в горло и перекрыть дыхательные пути.
- Голову осторожно поворачивают на бок. На случай начала рвоты, чтобы пищевые массы и желудочное содержимое не спровоцировало аспирацию и смерть от асфиксии.
При остановке сердца
Рекомендуется провести прямой массаж.
Раскрытые ладони складывают, помещают друг на друга. Руки кладут на грудную клетку, по центру, в области впадины. Ритмично давить со скоростью 100-120 движений в минуту.
Сила должна быть достаточной для смещения грудной клетки на 5 см вглубь.
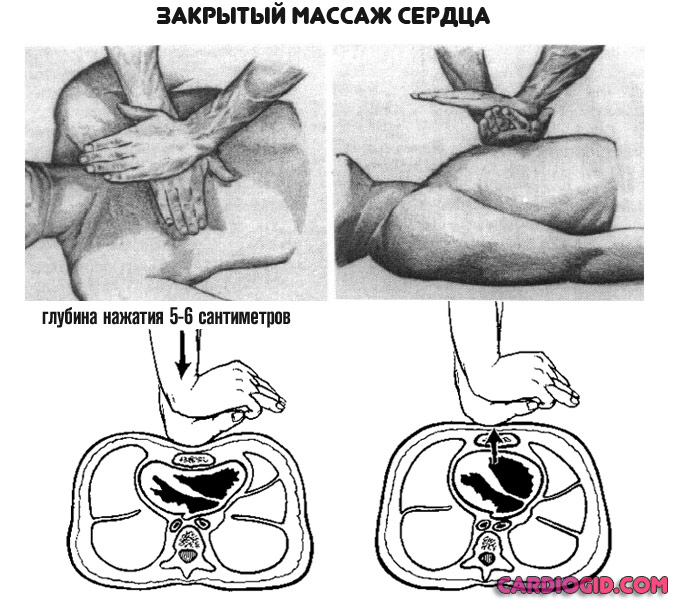
Клинические рекомендации оказания первой помощи говорят о том, что перелом ребер — не основание для прекращения массажа.
Искусственное дыхание лучше не делать. Без отработанного навыка толку от метода не будет, ценное время же потеряется.
Сам по себе массаж физически изнурительный процесс. Каждые 2-3 минуты рекомендуется меняться с окружающими. Получить полезный опыт можно после прохождения соответствующих курсов.
По прибытии бригады реанимационные мероприятия прекращаются. Нужно сообщать медицинскому персоналу данные о состоянии, также, если проводились изменений артериального давления, ЧСС — жизненно важные показатели.
На первичные диагностические мероприятия — оценку сердечной деятельности, дыхания, должно уйти не более 2-3 минут.
Больше не рекомендуется, риски слишком высоки, время уходит. При необходимости возможно сопровождение человека в приемное отделение. Особенно, если это пожилой родственник или психический больной. Вопрос решается в индивидуальном порядке.
Чего делать категорически нельзя
Запрещены следующие действия:
- Заниматься физической активностью. В некоторых случаях инфаркт миокарда проявляет себя брадикардией. Частота сердечной деятельности уменьшается.
Особо инициативные люди начинают приседать, отжиматься. Этого делать категорически нельзя. ЧСС возрастет за счет рефлекторной стимуляции кардиальной активности, но какой ценой?
Сократительная способность миокарда падает, кровоток ослабевает. От повышенной частоты сокращений ситуация станет только хуже. Риск смерти резко возрастет.
- Принимать препараты. Вопрос вероятного экстренного состояния и методов самопомощи обсуждается с кардиологом. Если он разрешает принимать Нитроглицерин — пить его допустимо. В остальных случаях состояние может ухудшиться. То же касается Аспирина и прочих медикаментов.
- Умываться холодной водой. Низкотемпературное воздействие на ткани лица приведет к рефлекторному сужению сосудов. В том числе коронарных. Это естественный ответ организма на интенсивный раздражитель. Питание кардиальных структур ослабнет. Стоит ли говорить, как среагирует сердца на такой процесс? Умываться нельзя и горячей, и даже теплой водой.
- Паниковать, нервничать. Негативный эмоциональный фон приведет к выбросу большого количества кортизола, адреналина и прочих гормонов стресса. В том числе ангиотензина, ренина. Они приведут к стенозу (сужению) сосудов, коронарных артерий. Питание сердца и тканей тела ослабнет. Это повысит вероятность смерти или, как минимум, ускорит прогрессирования инфаркта миокарда.
- Принимать пищу. Есть нельзя потому как вероятно развитие рвоты. При потере сознания возникает рефлекторный процесс. Подобный ответ тела — результат ишемии головного мозга. Возможна аспирация желудочным содержимым и смерть от асфиксии.
- Пытаться справиться самостоятельно. Скорую вызывать необходимо. Это аксиома. При условии, что пациент еще планирует жить. Потому как без госпитализации шансы стремятся к нулю.
- Если пострадал кто-то другой — не стоит трясти человека. Пытаться привести его в чувства, бить по щекам. Такие методы хороши для кинематографа, но строго противопоказаны в реальной жизни. Возможны травмы шейного отдела позвоночника, развитие рвоты, прочие опасные ситуации.
При наличии машины больного перевозят в стационар своими силами. Это целесообразно только, если учреждение находится недалеко или же есть шансы на быструю транспортировку.
Что делают медики в первый момент
Неотложная помощь при инфаркте миокарда — не способ лечения, но путь к поддержанию минимально возможной жизнедеятельности, затормаживания процесса.
Первое, что делают фельдшеры или врачи — оценивают объективное состояние человека. Порой доходит до абсурда, и они пытаются выяснить самочувствие у лиц без сознания, но это скорее исключение из правил.
Измеряется артериальное давление, частота сердечных сокращений. Аускультация предоставляет информацию о шумах в грудной клетке.
Задача номер один для докторов — частично стабилизировать состояние пациента и довезти его до стационара. Затем человека помещают в реанимацию.
Меры по воздействию консервативные. Применяют следующие препараты:
- Эпинефрин, Адреналин. Они искусственно стимулируют сердечную деятельность. Особенно актуальны при критическом падении артериального давления и существенно брадикардии менее 50 ударов в минуту. В остальных случаях применение категорически противопоказано. Возможно усугубление течения патологического процесса.
- Спазмолитики. Снимают избыточную скованность мышц, частично восстанавливают кровоток, устраняют болевые ощущения.
- Бета-блокаторы. Для выравнивания сердечного ритма. Конкретные наименования определяются специалистами. Если больного сопровождает родственник, стоит сообщить о наличии заболеваний кардиального, сосудистого профиля и рассказать о схеме назначенной терапии. Это поможет сориентироваться.
- Антагонисты кальция. Для обеспечения нормальной сократимости миокарда.
- Ненаркотические и наркотические, опиоидные обезболивающие. Анальгетики применяются, если пациент находится в сознании для облегчения состояния. Поскольку оно крайне мучительно переносится человеком.
- Нитроглицерин. Только при отсутствии противопоказаний. Обычно назначается на догоспитальном этапе самими специалистами бригады скорой помощи.
Внимание:
Запрещено применять сердечные гликозиды, антиаритмические медикаменты. Они спровоцируют остановку сердца и смерть. Вероятность осложнений высока, потому требуются приличный опыт и квалификация.
Первая помощь при инфаркте миокарда обеспечивает хороший прогноз течения и исхода патологического процесса. В отсутствии возможности грамотной поддержки шансы на выживание резко падают.
Прохождение специализированных курсов — хорошая инвестиция в будущее. В том числе на случай развития неотложного состояния у самого человека или его близких.
Источник
