Перикардит при инфаркте миокарда лечение

Перикардит при инфаркте миокарда. Синдром Дресслера.
Выпот в полость перикарда возникает у 25% больных передним обширным ИМ (особенно на фоне ХСН) и чаще определяется на ЭхоКГ Это осложнение обычно не вызывает гемодинамических нарушений, если не возникает тампонада сердца (из-за разрыва стенки желудочка или геморрагического перикардита) Скорость рассасывания выпота мала, разрешается он в течение нескольких месяцев Наличие выпота не исключает сопутствующего перикардита Иногда они могут возникать вместе
Перикардит клинически выявляют у 15% больных с ИМ, тогда как выпот в полость перикарда определяется с помощью ЭхоКГ у трети больных Перикардит, возникающий в течение 1-й недели (чаще в первые 1-3 суток) переднего трансмураль-ного ИМ, называют ранним острым эпистенокардитическим (местным) Он — маркер обширного поражения миокарда Часто осложняется предсердными и желудочковыми аритмиями, ХСН Перикардит в более поздние сроки (после 6 месяцев) — проявление постинфарктного синдрома Дресслера
Ранний (эпистенокардитический) перикардит обусловлен переходом локального воспаления на перикард (некротизированныи миокард подходит непосредственно к нему) Обычно (в 70% случаев) этот «сухой» перикардит не имеет клинических симптомов, и диагноз ставится только благодаря наличию шума трения перикарда по левому краю грудины У части больных (15%), как правило, после купирования первого болевого синдрома при ИМ снова (обычно на 4—5-й день) появляется длительная тупая, давящая и нарастающая боль в сердце («обгоняющая» на несколько часов преходящий систолодиастолический шум трения перикарда) разной интенсивности, указывая на перикардит.
Эта боль (обычно имеющая характер плевральной) может иррадиировать в шею, плечо, спину и левую трапециевидную мышцу, менять свою интенсивность при перемене положения тела (ослабляться в положении сидя и наклоне вперед) и усиливаться при глубоком вдохе кашле или глотании Данную боль можно спутать с болью при постинфарктной Ст и рецидивирующем ИМ Может быть небольшая лихорадка Выпот в полость перикарда возникает редко (в отличие от вирусного перикардита) Но в настоящее время экссудативный перикардит, влияющий на слышимость шума трения перикарда стал возникать чаще, в ранние сроки ИМ и проявляться одышкой, ортопноэ, набуханием вен шеи, расширением границ и глухостью тонов сердца. У ряда больных симптоматики раннего перикардита может и не быть.
Диагностика перикардита. ЭКГ-диагностика перикардита затруднительна вследствие того, что изменения интервала ST и зубца Т обусловлены эволюцией ЭКГ-изменений при ИМ, касающихся ограниченной зоны некроза Часто выявляются нарушения ритма. Классические стадийные изменения ЭКГ в ходе эволюции перикардита в 1-й стадии повышается интервал ST (может иметь «седловидную» форму), зубцы Т положительные, во 2-й стадии подъем интервала ST снижается, зубцы Т положительные или плоские, в 3-й стадии нормализуется интервал ST (опускается до изолинии) и появляются отрицательные зубцы Т (тогда как при ИМ зубцы Т могут стать отрицательными на фоне повышения ST), в 4-й стадии — интервала ST на изолинии, зубцы Т положительные
Рентгенография грудной клетки имеет ограниченную ценность в диагностике данного перикардита ЭхоКГ выявляет наличие выпота в перикарде, что резко повышает вероятность наличия воспаления перикарда на фоне ИМ
Лечение перикардита. Обычно симптомы перикардита уменьшаются после приема больших доз НПВП (аспирина – 500 мг каждые 4—6 ч или индометацина) в течение 3—5 дней. Если после приема аспирина боль не купируется, то внутрь назначают колхицин (0,6 г 2 раза в сутки) или ацетаминофен (0,5 г каждые 6 ч). При отсутствии эффекта применяют ГКС ГКС не назначаются больным с ранним перикардитом из-за того, что они могут неблагоприятно влиять на заживление миокарда (замедляют развитие рубца) и способствовать расширению зоны некроза Эпистенокардитический перикардит мало влияет на прогноз и летальность при ИМ.
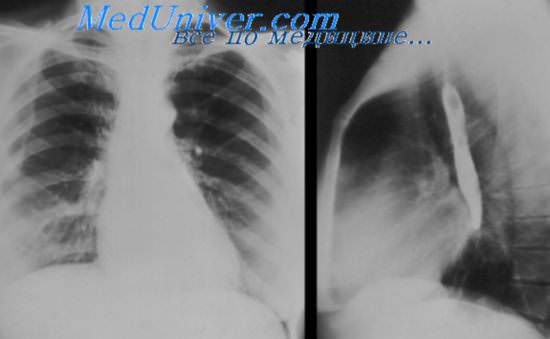
Рентгенография при перикардите
Учебное видео ЭКГ при миокардите, перикардите и ТЭЛА

– Также рекомендуем “Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.”
Оглавление темы “Разрыв миокарда. Аневризмы сердца. Постинфарктные тромбоэмболии и перикардиты.”:
1. Лечение разрыва сердца. Разрыв межжелудочковой перегородки.
2. Диагностика разрыва межжелудочковой перегородки. Лечение разрыва межжелудочковой перегородки.
3. Разрывы сосочковых мышц. Диагностика и лечение разрыва сосочковых мышц.
4. Острая дисфункция сосочковых мышц. Митральная регургитация при инфаркте миокарда.
5. Острая аневризма левого желудочка. Клиника аневризмы при инфаркте миокарда.
6. Диагностика аневризмы левого желудочка. Лечение аневризмы левого желудочка.
7. Тромбоэмболические осложнения инфаркта миокарда. Тромбоэмболии при инфаркте миокарда.
8. Венозный тромбоз и ТЭЛА при инфаркте миокарда. Тромбоэндокардит.
9. Перикардит при инфаркте миокарда. Синдром Дресслера.
10. Постинфарктный синдром Дресслера. Диагностика и лечение постинфарктного синдрома Дресслера.
Источник
Осложнением инфаркта миокарда (ИМ) у 20% пациентов становится перикардит – асептическое воспаление сердечной оболочки. Виды перикардита, его диагностика и лечение зависят от срока возникновения после ИМ.
Ранний (эпистенокардитический) перикардит
Воспаление кардиальной сумки, возникающее непосредственно после инфаркта, врачи называют эпистенокардитическим. Термин означает, что перикардит является прямым следствием острого сердечного заболевания. Воспаление оболочек при такой форме редко длится долго (в среднем 3-5 дней) и проходит самостоятельно. Хронизация патологии при раннем постинфарктном перикардите происходит крайне редко.
Поздний перикардит
Когда воспаление перикарда возникает не сразу, а через 2 недели и позже после перенесенного ИМ, тогда его относят к поздней форме заболевания.
Поздний перикардит считают одним из проявлений постинфарктного синдрома (Дресслера), для которого характерны плеврит, эозинофилия (аутоиммунная реакция). Перикардит при синдроме Дресслера протекает длительней, часто рецидивирует. Рецидивы случаются на протяжении 2-х и более лет.

Причины
Возникновение раннего перикардита указывает на трансмуральный (затрагивающий все слои миокарда) характер некротического очага при ИМ. Как раз выделение экссудата из поврежденной сердечной мышцы становится причиной раздражения с последующим локальным воспалением стенок перикарда. Характерно, что при эпистенокардитической форме патологии очаг небольшой, при этом весь перикард в воспалительный процесс не вовлекается. Этим объясняется и относительная легкость симптоматики и ее быстрое исчезновение без медикаментозного, тем более хирургического вмешательства.
Причины и характер воспаления перикарда при синдроме Дресслера совершенно иные:
- При позднем постинфарктном перикардите воспаление серозных оболочек провоцирует аутоиммунная атака, являющаяся ответом на выделение некоторых антигенов, содержащихся в поврежденной сердечной мышце.
- Кроме сердечных оболочек, вырабатывающиеся в результате сенсибилизации антитела повреждают плевру, суставы и даже брюшину. Перикард при синдроме Дресслера воспален обширно, часто полностью.
Симптомы
Ранний перикардит после перенесенного ИМ проявляет себя болевым синдромом различной интенсивности, возникающим на 2-5 день. Чаще болит по левому краю грудины, может отдавать в руку, под лопатку, трапециевидную мышцу с той же стороны. Болевые ощущения максимально усиливаются при глотании, кашле, лежа на спине и, особенно, на пике глубокого вдоха. Напротив, больному становится легче в сидячем положении и при наклоне вперед. На общее состояние развившаяся патология не влияет.
Часто эпистенокардитический перикардит протекает бессимптомно. Интенсивность симптоматики зависит от локализации и обширности некротического очага. Значительные боли возникают при поражениях участков миокарда, расположенных ближе к грудной клетке. При задней и нижней локализации очага, даже обширного, возникший перикардит проявляется слабо.
Синдром Дресслера и сопутствующее ему позднее воспаление сердечной сумки протекает иначе. На первый план выходят неспецифические симптомы:
- Появляется незначительная лихорадка (в редких случаях температура достигает 38 градусов).
- при лабораторной диагностике обнаруживаются признаки воспаления (повышенная СОЭ, лейкоцитоз, гиперглобулинемия, в половине случаев эозинофилия).
- Вовлечение в процесс плевры и суставов проявляются симптомами пневмонии и артралгиями.
Выраженность специфических для перикардита проявлений (одышка, набухание шейных вен, характерные болевые ощущения) при синдроме Дресслера зависят от типа воспаления (фибринозное или экссудативное) и количества жидкости, скопившейся в сердечной сумке.

Диагностика перикардита после инфаркта
Сложность диагностики перикардита в постинфарктный период заключается в схожести симптомов воспаления перикарда с другими патологиями сердца.
Физикальное обследование
Обнаружить ранний постинфарктный перикардит помогает аускультация (выслушивание) у левой части грудины. Обнаруженный при этом шум трения перикарда на фоне характерных болевых ощущений дает основание диагностировать возникшее воспаление. Часто трение перикарда выслушивается позже, когда болевой синдром проходит пик своих проявлений.
Обширное экссудативное воспаление перикарда, которое может возникнуть при синдроме Дресслера, обнаруживается методом перкуссии. При выстукивании левой части грудной клетки выявляется равномерное расширение сердечных границ и приглушенность звукового тона.
Дополнительные методы обследования
Косвенную диагностическую информацию дают различные (общий, развернутый, биохимический) анализы крови только при позднем постинфарктном перикардите, подтверждая факт наличия активного воспалительного процесса и выработки специфических антител. При раннем воспалении сердечной сумки дополнительные обследования не несут диагностической ценности.
Электрокардиограмма
Часто даже при бессимптомном течении раннего перикардита заподозрить развитие этого состояния помогает ЭКГ, которая регулярно проводится в постинфарктном периоде. На возникновение воспаления околосердечной сумки укажут повышение над изолинией интервала ST, который принимает вогнутую или «седловидную» форму. Вторым признаком, характерным для развития перикардита, будет плоский или положительный зубец T в стандартных отведениях. По мере регресса воспалительного процесса ST опускается к изолинии, зубец T становится отрицательным.
Отличия от инфаркта миокарда
Если ранний перикардит сопровождается сильным болевым синдромом, врачам нужно отличить эту патологию от возможного повторного ИМ. Наиболее доступный и информативный метод исследования, позволяющий провести дифференциальную диагностику – проведение и анализ электрокардиограммы. На ЭКГ перикардит и повторный инфаркт будут иметь отличия, отраженные в такой динамике их изменений:
| Перикардит | Инфаркт |
| элевация ST, интервал вогнут книзу | Элевация (подъем) ST, интервал выгнут кверху |
| ST на изолинии, зубец T уплощен | Элевация ST, зубец T инвертирован |
| Спад, а затем подъемом T-волн | Сегмент ST на изолинии, зубец T инвертирован, появление зубца Q |
| Возврат к норме | Стойкий зубец Q, снижение амплитуды R |
ЭКГ на разных фазах перикардита:

ЭКГ на разных стадиях инфаркта:

Ультразвуковые исследования
УЗИ сердца относится к наиболее информативным диагностическим методикам, помогающим распознать развитие перикардита и отличить эту патологию от повторного ИМ. Но ультразвуковое исследование назначается только при сильном и нетипичном болевом синдроме, когда необходимо дифференцировать перикардит и рецидив инфаркта. Обычно специфические болевые ощущения и выявленного шума трения плевры бывает достаточно для диагностики раннего постинфарктного перикардита.
Рентген грудной клетки
Рентгенологическое исследование органов грудной клетки при диагностике эпистенокардитического перикардита не проводится. При развитии синдрома Дресслера и сопровождающего его экссудативного воспаления перикарда диагностическую ценность представляет лишь рентгеноскопическое исследование, дающее возможность оценить степень наполнения сердечной сумки жидкостью и компрессию сердца скопившемся в оболочке экссудатом.
Видео: перикардит сердца
Воспаление сердечной сумки и последствия, к которым может привести эта патология:
МРТ, КТ
Томографические исследования назначаются при тяжелых формах позднего постинфарктного перикардита, особенно если патологический процесс повреждает не только перикард, но и соседние органы, расположенные в грудной полости.
Особенности лечения постинфарктного перикардита
Раннее воспаление перикарда продолжается недолго и особого врачебного вмешательства не требует. Единственным назначением бывает аспирин, реже – индометацин. При перикардите, сопровождающем синдром Дресслера, задачей врачей является не только борьба с воспалением, но и десенсибилизирующие меры.
Как противовоспалительные средства при позднем перикардите применяются НПВП (нестероидные противовоспалительные средства) или глюкокортикоидные гормоны в средних или малых дозировках. В качестве десенсибилизирующих препаратов дополнительно назначают антигистаминные средства.
Осложнения
Эпистенокардитический перикардит осложняется крайне редко. Позднее постинфарктное воспаление сердечной сумки протекает длительнее и тяжелее, но и эта патология, особенно при грамотном и своевременном лечении, проходит без особых последствий.
Редко остаточным явлением после перенесенного перикардита бывает желудочковая или предсердная аритмия.
Прогноз
При постинфарктных перикардитах прогноз зависит в меньшей мере от этих патологий. Основными факторами, влияющими на исход заболевания, являются:
- состояние сердечной мышцы;
- гемодинамика в миокарде;
- степень сердечной недостаточности;
- сопутствующие хронические заболевания.
Воспаления сердечной сумки, возникающие после ИМ, нельзя назвать крайне опасными или тяжелыми патологиями, во всяком случае, на фоне самого инфаркта или сердечной недостаточности. Но при обнаружении у себя подозрительных симптомов, напоминающих описанные выше признаки перикардита, желательно сразу же уведомить об этом своего кардиолога.
Источник
Энциклопедия / Заболевания / Сердце и сосуды / Перикардит
Научный редактор: Строкина О.А., терапевт, врач функциональной диагностики. Практический стаж с 2015 года.
Январь 2019.
Перикардитом называется острый или хронический воспалительный процесс наружной оболочки сердца – перикарда, возникающий в результате инфекции, ревматического поражения или других воздействий.
Проявляется перикардит в основном болью в области сердца, а также скоплением жидкости в полости перикарда, что может привести к тампонаде (сдавлению) сердца, экстренному состоянию с необходимостью неотложной помощи.
Перикард (околосердечная сумка) является наружной оболочкой, в которой расположено сердце. Полость перикарда за счет особого строения позволяет сердцу активно сокращаться, не вызывая сильного трения.
При перикардите нормальное строение и функционирование оболочки сердца нарушается, а внутри полости перикарда может накапливаться секрет (выпот) гнойного или серозного характера. Эту жидкость называют экссудатом.
В результате скопления лишней жидкости сердце сдавливается, и уже не может нормально выполнять свои функции по перекачиванию крови. Тогда возникают проявления перикардита. В некоторых случаях жидкости скапливается много, и чтобы человек не погиб, требуется немедленное вмешательство с целью удаления экссудата из полости перикарда.
Перикардит может являться:
- проявлением системных заболеваний,
- признаком заболеваний сердца,
- симптомом инфекционных заболеваний,
- осложнением патологии внутренних органов,
- результатом травмы.
Перикардит – достаточно серьезное состояние, и иногда его проявления становятся ведущим симптомом болезни, а остальные признаки могут уходить на второй план. К сожалению, порой перикардит является причиной гибели пациентов и обнаруживается уже на вскрытии.
Возникает чаще у женщин, мужчины страдают реже. Обычно это взрослые и пожилые люди, очень редко перикардит бывает у детей.
Воспаление перикарда может быть:
- инфекционное,
- инфекционно-аллергическое,
- неинфекционное (асептическое, негнойное).
К инфекционным поражениям относится перикардит при:
- вирусных инфекциях (грипп, корь, герпетическая, энтеровирусная и другие инфекции),
- микробных заболеваниях (скарлатина, ангина, туберкулез),
- грибковых инфекциях,
- паразитарных инвазиях.
Кроме того, перикардит может развиваться вследствие лекарственной аллергии или сывороточной болезни.
Асептическое воспаление формируется в результате:
- системных заболеваний, поражающих соединительную ткань, в том числе и сердца.
- болезней сердца: инфаркт, миокардит (воспаление миокарда) или эндокардит – воспаление внутренней оболочки сердца,
- токсических и обменных нарушений при развитии уремии, подагры, в результате лучевой или химиотерапии.
Отдельным планом стоят перикардиты, развивающиеся в результате формирования пороков перикарда с образованием кист, дивертикулов, как следствие опухолей перикарда, травм сердца и операций, общих отеков с накоплением в полости перикарда стерильной жидкости.
Выделяются острые, подострые хронические и рецидивирующие перикардиты. Они различаются по степени активности процесса и длительности симптомов.
Острый перикардит может развиться быстро, и протекает активно до 6 недель, и может быть:
- сухим (фибринозным) – при этом в полости перикарда много фибрина (клейкой субстанции из плазмы крови) и мало жидкости,
- выпотным (экссудативным) – в полости перикарда много жидкости (плазма крови, кровянистое содержимое или гной).
Подострый перикардит – нечто среднее между острым и хроническим вариантами. Длится от 6 недель до 6 месяцев и бывает:
- констриктивным (сдавливающим – за счет формирования жестких спаек, кальцификатов в полости перикарда);
- констриктивно-выпотной.
Хронический перикардит развивается постепенно, длится более 6 месяцев, а порой годами и может быть в нескольких формах:
- экссудативная (выпотная форма), образуется скопление жидкости, аналогичной острым формам.
- слипчивая (адгезивная форма), образуются спайки и рубцы.
- констриктивный.
Рецидивирующее течение – одно из наиболее тяжелых осложнений заболевания. Как только больной перестает принимать лекарства, перикардит, от которого человек вроде как излечился, судя по симптоматике и анализам, тут же возвращается и развивается с новой силой. Он делится на перикардит с:
- бессимптомными периодами;
- непрерывным течением.
Признаки перикардита зависят от формы и стадии процесса.
Острое воспаление перикарда обычно продуцирует выделения фибрина, а по мере развития процесса накапливается воспалительная жидкость.
Появляются боли в сердце и шум трения перикарда. Боли обычно тупые и давящие, отдают в оба плеча, левую лопатку или подключичную область.
Важно! Боли при перикардите могут напоминать стенокардию, но при перикардите нет никакой реакции на прием нитроглицерина. Однако временно помогают обезболивающие.
Могут возникать:
- одышка,
- сердцебиение,
- недомогание,
- озноб,
- сухой кашель,
- повышение температуры.
Боли усиливаются при глубоком дыхании и кашле, в положении на спине и уменьшаются при сидячем положении, дыхание частое и поверхностное.
Фиброзный перикардит может через пару недель переходить в экссудативный (начинает копиться жидкость внутри полости).
При экссудативном перикардите может возникать:
- боль в области сердца,
- стеснение в грудной клетке,
- если копится жидкость, происходит нарушение движения крови по венам, результатом чего становится одышка,
- может развиваться дисфагия (нарушение глотания пищи),
- у всех пациентов характерна лихорадка,
- навязчивая икота,
- внешний вид типичный – лицо, шея и передняя часть грудной клетки отечны, на шее набухают вены,
- кожа бледная с синюшностью,
- межреберные промежутки сглаживаются.
Перикардиты лечат кардиологи, терапевты, а в некоторых случаях кардиохирурги.
Изначально диагностика начинается с осмотра и опроса пациента, важно тщательно прослушать сердце и определить его границы.
Дополняют диагностику анализы:
- общий анализ крови (реакция крови на воспаление: увеличение или редко снижение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение СОЭ) и мочи,
- иммунологический анализ,
- биохимические исследования крови и мочи.
При биохимии определяются:
- количество общего белка и белковых фракций,
- фибриноген,
- С-реактивный белок,
- тропонины, КФК-МВ (признаки поражения миокарда),
- мочевина, креатинин (оценка функции почек),
- АЛТ, АСТ (оценка функции печени),
- гормоны щитовидной железы,
- волчаночные клетки.
Важно провести детальное исследование при помощи ЭКГ, которое во многом похоже на изменения при инфаркте миокарда.
Показано проведение рентгена для диагностики увеличения размеров сердца. Наиболее точной методикой является УЗИ сердца. Дополнительно назначают компьютерную томографию или МРТ сердца, чтобы уточнить количество жидкости, изменения в сердце и его оболочке.
С целью изучения экссудата проводят пункцию перикарда с извлечением жидкости и биопсию перикарда.
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
Лечение перикардита во многом зависит от стадии, формы и причины заболевания. Основой терапии является выбор режима активности пациента, поиск наиболее подходящего метода лечения: медикаментозный, хирургический или смешанный.
При остром перикардите показан строгий постельный режим. При хроническом – режим выбирают исходя из степени поражения сердца и самочувствия пациента. Ограничено потребление соли, показано диетическое питание и ограничение физических нагрузок.
При острых сухих перикардитах назначают аспирин, нестероидные противовоспалительные средства (ибупрофен) и колхицин (при исключении инфекционной природы заболевания).
Если процесс гнойный, необходим прием антибиотиков внутрь или внутривенно, иногда вводят через катетер в полость перикарда, после удаления из нее гноя.
При туберкулезном поражении назначают два или три противотуберкулезных средства на полгода или дольше.
При перикардитах, обусловленных аллергическим процессом или развившимся вследствие системного заболевания соединительной ткани применяют глюкокортикоиды, и дополняют это лечением того процесса, который вызвал перикардит.
При быстром накоплении жидкости в полости проводят пункцию перикарда иглой с введением катетера и удалением жидкости. При образовании спаек проводят операцию на сердце, удаляя участки деформированного перикарда и спайки.
Прогнозы при перикардите зависят от причины, вызвавшей его, и количества рецидивов. Как и при всех заболеваниях прогноз тем лучше, чем раньше поставлен точный диагноз и начато лечение.
Самыми грозными осложнениями являются гнойный перикардит и острая тампонада сердца, которые могут представлять опасность для жизни, поэтому они требуют наиболее быстрой и четкой тактики лечения.
Источники:
- Европейское общество кардиологов (ESC). Рекомендации ESC по диагностике и едению пациентов с заболеваниями перикарда. – Российское кардиологическое общество, 2015.
- Болезни сердца: руководство для врачей / ред.: Р.Г. Оганов, И.Г. Фомина. – М.: Литтерра, 2006.
Источник: diagnos.ru
Источник
