Пересадка почки после инфаркта
На вопросы читателей отвечает заместитель главного врача по нефрологической службе Московской городской клинической больницы № 52, кандидат медицинских наук Олег Котенко.
После трансплантации
Говорят, что пересадка почки – очень дорогая и сложная операция. У меня мама стоит в листе ожидания.
Вероника, Вологда
– Наоборот, это самый дешевый метод заместительной почечной терапии. Первый год после трансплантации почки человек принимает высокие дозы иммуносупрессантов – препаратов для искусственного угнетения иммунитета, чтобы не было отторжения пересаженного органа. Но в России существует федеральная программа «Семь нозологий», благодаря которой все необходимые иммуносупрессанты предоставляются пациенту бесплатно. Вне зависимости от того, инвалид он – не инвалид. А некоторые люди после трансплантации не оформляют инвалидность, чтобы не потерять работу.
Программу «Семь нозологий» можно критиковать, говорить, что она предоставляет дженерики, а не оригинальные препараты, но я могу сказать, что откровенно плохих препаратов там нет. Пациенту не надо беспокоиться о том, что он останется без лечения или ему придется платить за него самому.
Спустя год после трансплантации пациент ощущает совершенно другое качество жизни – не как на гемодиализе. У меня один больной, я, правда, его за это ругал, по Амазонке сплавлялся после пересадки почки. А на следующий год поехал по Иорданской пустыне. Многие продолжают активно работать, и вы даже не догадываетесь, что некоторые знаменитые люди, которых вы видите по телевизору, живут с донорскими почками. Они ничем не отличаются от нас, только регулярно пьют таблетки.
Навсегда?
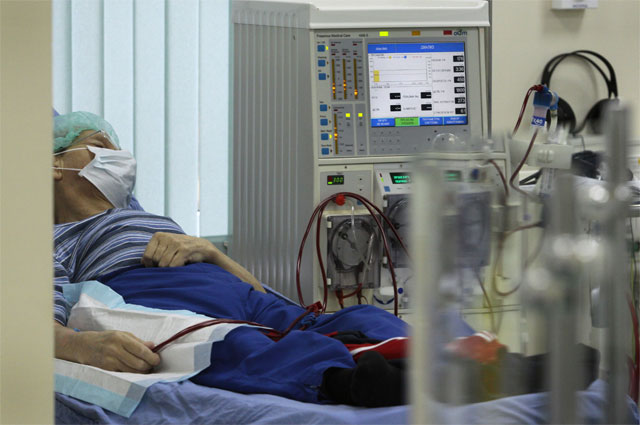
У сестры неожиданно возникли проблемы с почками, ей назначили гемодиализ, эту процедуру ей придется проходить всю оставшуюся жизнь?
Мария, Москва

– Гемодиализ назначают тогда, когда почки погибли. Диализ можно сравнить с креслом-каталкой: если у человека нет ног, он садится на инвалидное кресло и передвигается только с его помощью. Диализ – это заместительная почечная терапия, жизнеспасающая.
Но наши больные более подвержены любым другим заболеваниям. Частота сердечно-сосудистых заболеваний у них в десятки раз выше, чем у здоровых людей. Значительно выше частота пневмоний.
Гораздо лучший выход в случае гибели собственной почки – трансплантация донорской.
Есть плюсы и есть минусы
Расскажите, пожалуйста, о перитонеальном диализе. Что это такое? Врач предлагает его вместо гемодиализа.
Анфиса Степановна, Москва
– Гемодиализ – это способ очищения крови от шлаков через искусственную почку – специальные мембраны. Больной должен проходить эту процедуру через день в среднем 4 часа. А перитонеальный диализ – это когда роль очищающей мембраны играет собственная брюшина. Человеку устанавливается катетер в брюшную полость, и путем обмена растворами, которые заливаются и выливаются, собственная брюшина очищает кровь от шлаков.
Но для такой методики существует ряд ограничений. Например, если у человека были операции на брюшной полости, если у него тяжелый сахарный диабет, мы уже его взять не можем. Глубокому старику такой метод тоже не подойдет.
И в то же время у этого метода есть преимущества. Он наиболее физиологичен, хотя не очень удобен работающим людям, так как ежедневно приходится делать по 4–5 процедур по 15 минут каждая. Пациенты их делают сами, ничего сложного в этом нет. Врач устанавливает катетер, обучает, пациенту на дом доставляют бесплатно растворы для процедур. Пациент время от времени связывается со своим врачом, может задавать любые вопросы, периодически он сдает анализы. Но брюшина не может работать долго – в среднем лет пять. Когда брюшина перестает работать, больной уходит на гемодиализ. Во многих странах мира перитонеальный диализ рассматривают как этап перед трансплантацией почки, потому что в процессе такого лечения организм не сталкивается ни с каким чужеродным материалом. А на гемодиализе он имеет дело с чужеродной мембраной, пусть она самая замечательная, но после общения с ней организм уже немного готов к войне с чужеродной тканью, и, когда пересаживают чужеродный орган, у него уже есть «бойцы» и их надо иммуносупрессантами сдерживать. После перитонеального диализа этого нет, организм воспринимает пересаженный орган лучше.
Перитонеальный диализ не привязывает пациентов к больнице, позволяет им жить на даче, например. Он удобен для людей творческих, которые могут работать на дому, или для тех, кто уже не работает.
Относительные и абсолютные
Есть ли противопоказания к трансплантации почки? Пожилой возраст, хронические болезни могут помешать этой операции?
Петр Семенович, Екатеринбург
– Есть противопоказания – и относительные, и абсолютные. Относительные – это возраст: делать трансплантацию человеку старше 60 лет – определенный риск. Правда, есть 60‑летние, которые и выглядят и чувствуют себя, как 40‑летние. Здесь все на усмотрение хирурга-трансплантолога.
Из абсолютных противопоказаний – инфекционные заболевания. Например, туберкулез. Если у пациента он не вылечен, то на иммуносупрессантах эта инфекция обязательно поднимет голову. Еще – онкология. А так любой пациент без почки может встать в лист ожидания – и ему будет сделана пересадка.
Правда, есть другая проблема – донорство. Органов для пересадки не хватает, так как не решены многие законодательные вопросы. Врачи готовы делать больше трансплантаций, но должны быть приняты законы, которые позволяли бы нам работать более широко. В этом мы отстаем от стран Европы и США.
Источник
В этой статье приводятся конкретные рекомендации для реципиентов с пересаженной почкой, которые способствуют здоровому образу жизни и уменьшают риск повреждения новых органов.
1. Медицинская идентификация.
Рекомендуется, чтобы любой реципиент трансплантата органа все время носил медицинский идентификационный браслет (указать иммунокомпрометированный статус).
2. Принимать лекарства по назначению.
Пациентам, получившим пересадку почки, необходимо регулярно принимать определенные лекарства, чтобы гарантировать, что их новая почка работает правильно. Хотя некоторые лекарства нужно принимать на неопределенный срок, другие могут потребоваться только в течение определенного периода времени.
Эти препараты включают:
– Иммунодепрессанты (препараты против отторжения).
– Антибиотики / противовирусные препараты.
– Симптоматические препараты.
Симптоматические препараты используются для снижения общих побочных эффектов после трансплантации почки, в том числе:
- Пищевые нарушения.
- Боль.
- Понос.
- Язва желудка.
- Запор.
Пациентам также настоятельно рекомендуется всегда консультироваться со своим специалистом по трансплантации о приеме любых новых препаратов – в том числе безрецептурных или травяных средств, так как многие лекарства могут взаимодействовать с иммунодепрессантами.
3. Курение после трансплантации.
Настоятельно рекомендуется, чтобы пациенты после пересадки почки, которые ранее курили, бросали эту привычку – как можно скорее. В целом, сигареты связаны со значительным увеличением риска заболевания сердца, рака и болезней легких. Пациенты, которые продолжали курить после приема пересадки почки, в 2 раза чаще страдают от почечной недостаточности по сравнению с теми, кто не курят.
4. Избегайте употребления алкоголя.
Пить чрезмерно может быть опасным для реципиентов почки, поскольку это повышает кровяное давление. Кроме того, алкоголь содержит большое количество калорий, что может привести к тому, что пациенты набирают вес, если они пьют на регулярной основе.
5. Нужна ли диета?
Получателям новой почки рекомендуется употреблять в целом здоровую диету, которая включает по крайней мере 5 порций фруктов и овощей ежедневно. Кроме того, рекомендуется, чтобы основная часть здорового питания пациента включала крахмалистые продукты, такие как картофель, хлеб, рис и макароны.
Важное значение имеет также потребление некоторых молочных продуктов, мяса, рыбы, яиц, бобов и других немолочных источников белка. Жиры и сахара следует принимать в умеренных количествах, тогда как соли следует избегать как можно больше, так как соленая пища может повышать кровяное давление.
6. Потеря веса и физические нагрузки.
После того, как пациент оправился от операции, рекомендуется регулярная физическая активность. Для взрослых идеальная продолжительность как минимум 150 минут (2 часа 30 минут) физической или аэробной активности средней интенсивности.
Умеренно интенсивная деятельность должна включать любые виды упражнений, которые увеличивают сердечный ритм и частоту дыхания, а также заставляют потеть человека. Некоторые примеры этого вида упражнений включают в себя бег трусцой, плавание, быструю ходьбу, теннис и др.
Пациентам с пересаженной почкой, имеющие избыточный вес или ожирение, настоятельно рекомендуется включать в их жизнь как регулярные физические упражнения, так и здоровую и контролируемую калорийностью диету.
7. Как избежать инфекции?
Пациенты, принимающие иммунодепрессанты, иммунокомпрометированы (снижен иммунитет) и поэтому подвергаются более высокому риску заражения инфекциями по сравнению с здоровыми людьми.
Чтобы предотвратить инфекции, следует поддерживать хорошую личную гигиену, такую как обычное мытье рук перед едой и после нахождения в туалете. Кроме того, следует избегать контакта с людьми с инфекциями, такими как грипп или ветряная оспа.
Следует избегать порезов и ссадин кожи, чтобы избежать потенциальных инфекций.
8. Сексуальная активность.
Полового акта следует избегать до тех пор, пока брюшной разрез раны от операции по пересадке не будет полностью излечен, что может занять от 4 до 6 недель.
Также важно признать, что либидо пациента также может быть затронуто после трансплантации почки. Например, почечная недостаточность может вызвать импотенцию у мужчин, а также нерегулярные менструальные циклы у женщин.
Поскольку получатели пересадки почки должны часто принимать препараты артериального давления после операции, эти препараты могут влиять на сексуальную функцию. Некоторые эффекты этих препаратов включают сонливость, усталость, снижение сексуального влечения, нарушения менструального цикла и / или снижение вагинальный выделений.
9. Беременность после пересадки почки.
Рекомендуется, чтобы женщины, пережившие трансплантацию почек, не забеременели, по крайней мере, в течение одного года после операции.
Поскольку пересадка почки несет множество рисков как для здоровья матери, так и для плода, женщина, планирующая забеременеть в будущем, должна обсудить эти риски со своим клиницистом.
10. Вакцинация.
Вакцины против инфекций необходимы. Однако некоторые вакцины, содержащие живые вирусы, нельзя вводить. Например, как вакцина против эпидемического паротита, кори и краснухи (MMR).
Понравился материал, будем признательны, если:
– Поставите оценку.
– Подпишитесь на наш канал.
Будьте здоровы!
Источник
В течение шести часов столичные кардиохирурги исправляли неполадки в сердце своей пациентки, чтобы оно вновь могло нормально работать. При этом почку удалось сохранить
— Такой пациентки в нашей практике еще не было, — говорит заведующий отделением хирургии и трансплантации сердца Национального института хирургии и трансплантологии имени А. А. Шалимова Гавриил Ковтун. — Ситуация возникла парадоксальная. Лариса девять лет после пересадки почки принимает препараты, которые не позволяют отторгнуться донорскому органу. Эти лекарства очень сильные, токсичные, но без них невозможно. Кроме того, они обладают такими побочными действиями, как нарушение обмена веществ и закупорка артерий. Оно возникает не у всех пациентов, которые вынуждены принимать иммуноподавляющие препараты, однако Лариса в их число попала.
— Несколько месяцев назад у меня появилась сильная одышка, — рассказывает Лариса, которая живет в городе Нежине Черниговской области. — Двести метров не могла пройти — уставала, задыхалась. Уже в столичной клинике выяснилось, что на ногах я перенесла инфаркт. Но у меня не было симптомов, которые могли бы насторожить: ни загрудинной боли, ни сильного жжения в области сердца.
Кардиохирург показал изображение сердца Ларисы со всеми произошедшими в нем изменениями. Их хорошо увидели во время коронарографии — процедуры, во время которой в артерии пациента вводят контрастное вещество, чтобы видеть проходимость всех сосудов.
— Поражение сосудов Ларисы не соответствовало возрасту пациентки, если бы я не знал, что ей 38 лет, подумал бы, что смотрю коронарографию 80-летней больной женщины, — продолжает Гавриил Ковтун. — Главные артерии сердца были закупорены, а левый желудочек сильно растянулся — образовалась постинфарктная аневризма. Она в любой момент могла лопнуть. Тогда спасти пациентку мы бы уже не смогли. Принимая решение об операции на сердце, конечно же, обсуждали все нюансы, связанные с пересаженной почкой. Ее нужно было сохранить. И нам это удалось — благодаря мастерству анестезиолога и перфузиолога, которые обеспечивали операцию.
Последние дни перед операцией Ларисе запретили много двигаться. Позволили только ходить в столовую и на обследования. За женщину переживали друзья и 18-летняя дочь, которую Лариса воспитывает одна.
— Любая физическая нагрузка могла привести к разрыву аневризмы, — объясняет столь суровые требования Гавриил Ковтун. — Несмотря на лечение, состояние Ларисы так стремительно ухудшалось, что она, садясь на кровати, начинала задыхаться. Сердце практически не получало крови, а значит, и кислорода.
Инфаркт у Ларисы случился в декабре, а 30 января женщину прооперировали.
С вокзала Раиса Ильинична поехала в клинику. Врачи сразу разрешили матери проведать дочь в реанимации.
Когда мы разговаривали с Ларисой, я обратила внимание на то, что вокруг левого запястья у нее закручена веревочка с крестиком.
— Купила его перед операцией на сердце, — объясняет женщина. — И хирурги разрешили, чтобы он находился на руке во время операции. У меня был нательный крестик. Он потерялся после пересадки почки. Я закрепила его на щиколотке ноги, но он слетел после трансплантации.
— В ходе операции мы нашли три участка коронарных артерий, которые были закупорены, и вшили в них вены, которые взяли с ноги, — говорит Гавриил Ковтун. — Благодаря таким шунтам восстановили кровоснабжение сердца. Также удалили аневризму размером с куриное яйцо, в ней было много мелких тромбов, которые мешали прокачивать кровь и могли, оторвавшись, привести к еще одному инфаркту. Операция длилась шесть часов, потому что у Ларисы очень тонкие сосуды, которые сложно было даже вычленить.
— После операции я почувствовала себя гораздо лучше, — признается Лариса. — Перестала задыхаться. Правда, первые шаги давались с большим трудом. Болела грудная клетка, ведь ее вскрывали. Я носила специальный бандаж, но все равно скрючивалась в три погибели, когда ходила. Сначала достижением было то, что прошла весь коридор отделения. И не нужно было делать постоянные остановки! Но пока еще не могу подняться по лестнице, только учусь. Сердце работает нормально. Конечно, прийти в себя мне было бы сложно без поддержки родных и близких. Как хорошо, что мама находилась рядом! И я благодарна Гавриилу Ковтуну за то, что он решился меня прооперировать.
Ежедневно кардиохирурги Национального института хирургии и трансплантологии проводят несколько операций на открытом сердце. Как правило, каждая из них — сложная и необычная. От малейшего движения врача зависит, запустится ли сердце пациента после вмешательства.
— Мы бы хотели, чтобы работы было поменьше, — признается Гавриил Ковтун. — К сожалению, болезни сердечно-сосудистой системы занимают первое место по распространенности не только в нашей стране, но и во всем мире. Инфаркты поражают все более молодых людей, а их последствия становятся все тяжелее.
Три месяца Лариса провела в Киеве. Она уже дома, входит в привычный ритм жизни.
— О перенесенных недугах напоминают шрамы на теле, — смеется женщина. — Но ведь это не страшно. Главное, что я жива. Хотя при моих проблемах со здоровьем уже давно могла погибнуть. Медицина у нас развивается. Это я знаю не понаслышке.
Чтобы свести к минимуму потерю функции, небольшие опухоли головки полового члена (стадия Т1 и Т2) удаляют с помощью С02- или NdiYAG-лазера или путем хемодеструкции хлоридом цинка по Мосу. При опухолях крайней плоти допустима циркумцизия, хотя в ряде случаев после нее наблюдаются рецидивы.
Внутренний мочеточниковый стент обычно устанавливают с целью дренирования мочи и в качестве каркаса при наложении на него швов. Стент должен иметь гладкую поверхность, быть устойчивым к действию мочи, не вызывать инкрустацию солями, желательно, чтобы он был рентгеноконтрастным. Как первичная, так и .
Добрый день дорогие друзья!
решил вставить свои 5 копеек в тему больниц, так как в данный момент нахожусь в стационаре после операции по пересадке почки.
Начну с самого начала. Так вышло что родился я с хронической почечной недостаточностью (хпн), на фоне нефросклероза (постепенное сморщивание почек, что приводит к отмиранию почечных тканей, которые отвечают за очистку крови от токсинов). Болезнь эта не лечится и имеет 2 положительных варианта развития событий.
1. При достижении определённой стадии сморщивания почек и накоплении в организме токсинов, пациента подключают к аппарату искусственной почки (гемодиализ). Процедуру диализа необходимо проходить 1 раз в 2 дня в стационаре. Каждая процедура длится 4 часа, за это время аппарат искусственной почки через специальный артериальный катетер прочистит вашу кровь. В общем то жить можно, но прикованность к больнице и постоянное ношение катетера в руке несколько осложняют жизнь.
2. Пересадка почки. Эту операцию можно осуществлять как до момента перехода пациента на диализ так и после. Лишь бы был орган который можно пересадить реципиенту. После пересадки жизнь человека тоже меняется, но не на столько кардинально. Об этом чуть ниже.
ХПН вещь коварная, может протекать совершенно незаметно годами и заявить о себе лишь в глубокой старости, а может и дать бой больному в 1 день. Основополагающая мера ХПН — это количество накопленных токсинов в крови (креатинин). Норма креатинина у взрослого человека — 115 мкмольл крови. Когда это значение переваливает за 500 — больного начинают готовить к диализу. Однако есть и особо запущенные случаи когда креатинин достигает 2000.
Это был совсем краткий ликбез, что бы читающему было примерно понятно о чём пойдёт речь дальше.
Собственно как это вышло у меня.
Как написал выше, хпн у меня врождённый. течение его было временами тяжелым, временами тихим. В 2002 году была сделана операция на почках, что бы сохранить их на максимальный срок. Однако в этом году оборона дала сбой и мой креатинин вышел за пределы 700. Такая величина не сбивается ни какой терапией. Только радикальные методы, диализ или пересадка.
Дойти до операционного стола с донорской почкой можно двумя способами. Принять лечение диализом и параллельно ждать трупной почки или же осуществить пересадку почки от ближайшего родственника, если ваши органы и ткани совместимы. Об этом много пишут в интернете или говорят по телевизору, однако хотел бы остановиться на этом подробнее.
Пересадка от трупного донора подразумевает под собой лист ожидания в котором должен быть зарегистрирован реципиент, если вы думаете что это очередь в которой все двигаются от последнего к первому, то вы ошибаетесь. Как только появляется доступный для пересадки орган, то он тут же направляется к реципиенту организм которого отторгнет его с минимальной вероятностью. Коррупционная составляющая тут не применима. Ты можешь купить 20 ближайших почек и ни одна не подойдёт. По этому ожидать нужную почку можно и 1 день и несколько лет. В России же всё ещё осложняется необъятностью наших земель. Вот представьте что реципиент проживает в Сочи, регулярно посещает диализ и состоит в листе ожидания. И в один день появляется донорский орган который определённо подойдёт ему и улучшит качество его жизни, но орган этот во Владивостоке. Необходимо осуществить срочный трансфер органа к больному, однако это время. Почка может находится в консервации до 3 суток от момента смерти донора до пересадки реципиенту, но вы вряд ли найдёте хирурга который возьмётся за скальпель если почка в консервации больше 24 часов. В центре где оперировали меня, стараются уложиться в 12 часов. Срок консервации напрямую влияет на срок службы работы почки будучи пересаженной. Это в общих чертах о трупной пересадке.
Теперь пару слов о родственной пересадке.
Тут тоже есть свои сложности. Во первых родственники могут быть только, так сказать, первой крови. Мама, папа, родные братья и сестры. Бабушки, дедушки, двоюродные родственники и супруги уже не подходят под законодательство РФ. Но и просто быть родителем своего ребёнка мало для того что бы отдать ему почку. Первое что должно совпадать обязательно — это группа крови и резус фактор. Только тогда есть смысл проходить дополнительные более узкие обследования для понятия возможности проведения операции. В идеале — одна весовая категория и гормональный фон (от отца к сыну, от матери к дочери, или наоборот). Но если весовой категорией и гормональным фоном можно пренебречь, то состав крови должен быть идентичным на 100%!
Реципиент же в свою очередь перед операцией, должен быть максимально здоров во всех других аспектах, кроме почек. Например эрозии желудка могут полностью посадить его после пересадки из за препаратов, которые принимаются после трансплантации. Кариес в зубе может спустить инфекцию в желудок, оттуда в кровь и трансплантат просто не выдержит такого напора в первое время адаптации в новом организме. И к таким последствиям может привести буквально все не касающиеся дела недомогания. Ни о каких инфекционных заболеваниях или ОРВИ речи быть не может на момент операции. Так что нуждающимся в трансплантации людям приходится беречь здоровье особенно тщательно!
Мой теоретический ликбез подошел к концу, и пора отдохнуть, шов ещё свежий, и надо чаще лежать. Так что как это было у меня напишу сегодня вечером или завтра!
По традиции прошу прощения за возможные ошибки и спасибо за внимание!
Оставляйте ваши вопросы в комментариях, постараюсь ответить!
Источник
