Переднесептальный инфаркт миокарда что это такое

Инфаркт – омертвение тканей органа. Соответственно, инфаркт может развиваться в любом органе. Одним из важных и сложных по строению органов человеческого организма, является сердце. Существует разделение видов и форм инфаркта миокарда:
- микроинфаркт – небольшой очаг некроза,
- обширный инфаркт – когда затрагивается большая площадь тканей.
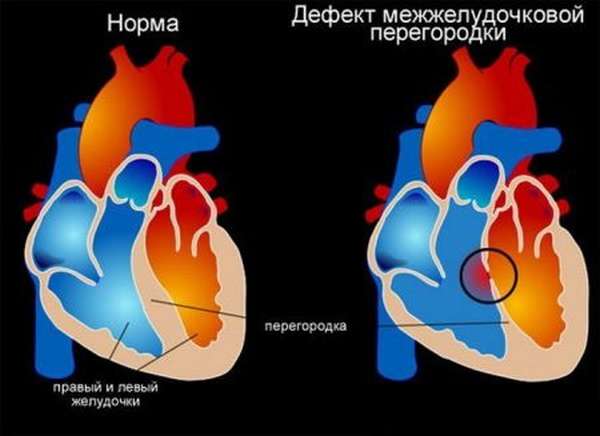
Так же пораженный участок может распространяться на всю толщину ткани, или на некоторую глубину. В соответствии со строением органа – указывают место поражения. Вся эта информация дает понимание о том, насколько опасно состояние пациента в данный момент, какую нужно предпринять тактику лечения, и какой прогноз для человека возможен в будущем. Одной из редких и угрожающих форм этого заболевания, является септальный инфаркт некроз межжелудочковой перегородки.
Характерные особенности заболевания
Мертвые ткани не сохраняются в организме, в том виде, в котором остались. «Природа не терпит пустоты», следовательно, эта ткань заменяется соединительной. Она не сокращается, не участвует в обмене веществ. Просто замещает поврежденный участок. И несчастье заключается в том, что ткань межжелудочковой перегородки представляет собой мышцу, которая принимает участие в сокращении сердца и выбросе крови в организм. После ее замещения соединительной тканью, это функция не возможна. И сама стенка становится тонкой и хрупкой. Для такого мощного органа как сердце, это становится угрозой ее разрыва и развития недостаточности клапанного аппарата сердца. Все это ведет к ускоренному развитию сердечной недостаточности и смерти.
Причины
Первопричиной закупорки сосудов принято считать атеросклероз. Но развитию данного процесса так же способствуют:
- заболевания обмена веществ (метаболический синдром, диабет, алиментарное ожирение, дислипидемия),
- вредные привычки,
- отсутствие каких-либо физических нагрузок,
- отрицательное влияние окружающей среды (загрязнение атмосферы).
Спровоцировать отрыв тромба или спазм сосудов могут:
- стресс или эмоциональное перенапряжение,
- перепад климата (атмосферное давление),
- простудные заболевания и подъем температуры тела.
Всех этих жизненных ситуаций, стоит избегать людям, которые подвержены влиянию провоцирующих факторов, или которые имеют сопутствующие заболевания, способствующие сужению просвета сосудов или его полному закрытию. В случае ухудшения самочувствия, нужно сразу сообщить врачу. Чем раньше будет поставлен диагноз и проведены профилактические меры, тем выше вероятность благоприятного исхода.

По статистическим данным, инфаркт миокарда – первая причина инвалидности в среднем возрасте.
Симптомы
При любой локализации инфаркта, симптомы будут идентичны. В первую очередь, это резко возникшая боль в грудной клетке, проявляется сдавливанием или печением. Продолжается дольше тридцати минут, не купируется нитратами. На фоне постоянной боли, возможно, чередование нескольких приступов. После каждого боль усиливается, и может быть настолько интенсивной, что пациенты кричат. Возможно ее распространение в левую руку или на всю левую половину туловища. Во вторых одышка и удушье. В третьих, группа симптомов, которая может быть вся, может присутствовать один симптом, а может отсутствовать. К ним относят: падение или подъем давления, головокружение, слабость, предобморочное или бессознательное состояние.
Но все не так просто. Симптомы могут проявлять себя необычно. Например, болью в животе или челюсти, возможна тошнота и рвота.
Бывают случаи, когда человек вообще не ощущает особых симптомов, а просто плохо себя чувствует, какая-то «тяжесть на сердце», или плохое настроение. Это называют без болевой формой, и она самая страшная. Своевременно оказать помощь такому пациенту не удается, т.к. пациент не придет к врачу. Он даже не поймет, что болен. В таких случаях два пути:
- Первый – пациент ничего не чувствует, живет прежней жизнью не испытывая жалоб и ограничений в ходьбе и подъеме по лестнице. Наличие перенесенного инфаркта выявляют на кардиограмме при профилактическом осмотре.
- Второй – симптомы нарастают резко и внезапно, вплоть до потери сознания. Спасти такого пациента не всегда удается.
При проявлении одного или всех симптомов, нужно срочно обращаться к врачу. При развитии инфаркта, дорога каждая минута для постановки диагноза, и от постановки диагноза, до госпитализации, со своевременно начатым лечением.
Возможные осложнения
Самое страшное осложнение – разрыв стенки сердца, со смертельным исходом. Далее возможны:
- развитие острой левожелудочковой недостаточности,
- возникновение любой формы аритмии,
- формирование аневризм,
- образование тромбов внутри полостей сердца,
- падение гемодинамики с потерей сознания.
Все эти состояния могут развиваться мгновенно и за минуты привести к летальному исходу. Поэтому, так важно, в кратчайшие сроки поставить диагноз и госпитализировать в специализированное отделение реанимации.
Лечение
Лечение пациентов с инфарктом проходит в отделении интенсивной терапии. Во время оказания первой помощи, прежде всего, борются с болевым шоком. Т.к. если его не купировать, смерть от него может наступить раньше, чем от заболевания или осложнений. Для его купирования применяю наркотические и противошоковые препараты. Если позволяет время, вводят тромболитики, для немедленного рассасывания тромба и восстановления кровотока. Параллельно идет симптоматическое лечение: кислородотерапия, стабилизация давления, сосудорасширяющая терапия. Проводится подбор лекарств из групп: антикоагулянтов, дезагрегантов, гиполипидемических, влияющих на частоту сердечных сокращений, гипотензивных, препаратов для защиты стенки желудка, нитратов.
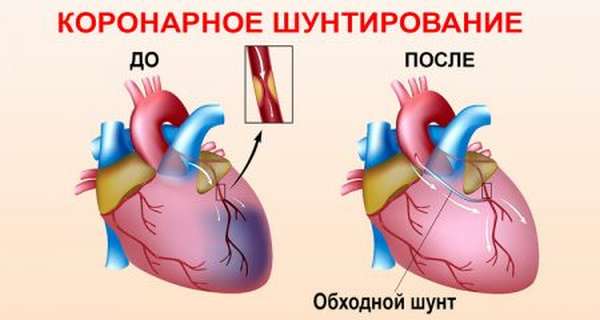
При наличии оборудования и времени, проводят аортокоронарное шунтирование или стентирование. Это оперативное вмешательство, которое позволяет восстановить кровоток. При шунтировании – создается дополнительный обходной путь для притока крови. При стентировании – восстанавливают кровоток в поврежденном сосуде. После проведения данных процедур качество жизни больных улучшается, а реабилитация проходит быстрее. Данные процедуры практически везде включены в государственные программы.
После перевода пациента из реанимации, в отделение для пациентов с инфарктом миокарда, начинают реабилитацию. В первую очередь это подбор диеты и дальнейшего, правильного образа жизни. Затем по индивидуальной программе, проходит череда упражнений с инструктором, под контролем кардиограммы. После выписки, этот процесс продолжается в течение 6 месяцев амбулаторно.
Небольшое заключение
Инфаркт миокарда – распространенное заболевание, приводящее к инвалидности многих людей. Для того чтобы избежать данного заболевания достаточно придерживаться здорового образа жизни, и регулярно посещать врача.
Загрузка…
Источник
Заболевания сердечно-сосудистой системы в XXI веке занимают лидирующую позицию среди причин смерти населения. Инфаркт передней стенки левого желудочка — самый встречаемый вариант локализации повреждения. Он ежегодно инвалидизирует миллионы людей и при отсутствии своевременного лечения может закончиться летальным исходом. Но нужно ли паниковать? Обсудим этот вопрос ниже.
Причины, факторы риска и механизм развития
Для начала постараюсь вкратце изложить суть проблемы. Острый инфаркт миокарда – один из вариантов ишемической болезни сердца (ИБС). Основой патологии остается критическое несоответствие потребности сердечной мышцы в кислороде и питательных веществах. Проще говоря, отдельные участки миокарда попросту не снабжаются кровью, что ведет к гибели сначала изолированных клеток (кардиомиоцитов), а потом уже целых зон мышечной ткани.
Мои пациенты часто спрашивают меня о том, что же может такого произойти, чтоб сосуд, который питает сердце кровью, закрылся. В 70-80% случаев основой проблемы является атеросклероз. Болезнь сопровождается отложением жиров на поверхности сосудистой стенки и воспалением клеток ее внутреннего слоя. С течением времени эти элементы образуют бугорок, после чего происходит сужение просвета артерии. Результатом может стать их разрыв бляшки с образованием тромба и полной закупоркой сосуда. Острый инфаркт миокарда передней стенки левого желудочка встречается в моей практике чаще остальных форм. Это обусловлено анатомическими особенностями кровоснабжения сердца.
Согласно современным взглядам кардиологов на причины развития инфаркта миокарда, стоит выделить следующие ключевые факторы, способствующие прогрессированию патологии:
- Неправильное питание. Я имею в виду чрезмерное употребление продуктов, богатых быстрыми углеводами и жирами (фаст-фуд, различные сладости, энергетические напитки, алкоголь).
- Ожирение. Избыточная масса тела свидетельствует об активном процессе отложения жиров в стенке сосудов. Определить свой индекс массы тела можно перейдя по ссылке.
- Курение. Никотин способствует дополнительному спазму коронарных артерий.
- Гиподинамия. Чем меньше вы двигаетесь, тем выше шанс развития ожирения с дальнейшим прогрессированием атеросклероза.
- Повышенное артериальное давление (АД). Шанс развития переднего, бокового или нижнего инфаркта миокарда у гипертоников выше, чем у пациентов с нормальным АД.
- Стресс. Эмоциональное перенапряжение ведет к спазму сосудов, что на фоне наличия бляшек повышает риск их разрыва с развитием острого тромбоза и закупорки артерии.
- Возраст, пол. Мужчины после 50 занимают лидирующее место среди пациентов с инфарктами разной локализации.
Генетическая предрасположенность также играет определенную роль в развитии болезни. При наличии близких родственников, перенесших или умерших от инфаркта, стоит более внимательно относиться к факторам риска и чаще посещать врача.

Симптомы
Инфаркт передней стенки сердца (также, как и другой локализации) сопровождается возникновением характерных клинических признаков, которые позволяют сразу же заподозрить болезнь.
Типичные признаки
При беседе с пациентами, страдающими от гипертензии или других сердечных болезней, я всегда обращаю внимание на признаки, которые могут свидетельствовать о начале развития острого инфаркта передней стенки левого желудочка:
- Жгучая, давящая боль в области сердца. Многие мои пациенты описывали симптом, как «сжатие в тисках» или «слон наступил на грудь». Особенностью инфаркта является иррадиация (распространение) боли на левую руку, шею, челюсть или под лопатку.
- Длительность приступа может превышать 30 минут.
- Неэффективность применяемых таблеток. Мои пациенты всегда хранят дома антигипертензивные лекарства, «Нитроглицерин» и «Валидол». При инфаркте указанные препараты не принесут облегчения.
В большинстве мои больные четко могут указать момент возникновения боли. Приступ часто оказывается связанным со стрессовой ситуацией или чрезмерной физической нагрузкой. Однако в моей практике неоднократно были и такие пациенты, у которых инфаркт развился при отсутствии каких-либо провоцирующих факторов.
Атипичные проявления
Описанная выше клиническая картина остается классической. Она характерна преимущественно для переднего инфаркта. Тем не менее, разрыв бляшки с тромбозом может возникать и в артериях, которые снабжают кровью другие отделы сердца.
При инфаркте миокарда нижней стенки левого желудочка на первый план выходят следующие атипичные признаки:
- Тошнота, рвота. Мне один больной рассказывал, как он плотно поел и у него резко начал нарастать дискомфорт в животе. До момента обращения за помощью он выпил 4 таблетки препаратов для улучшения пищеварения. Бригада «скорой помощи» диагностировала нижний инфаркт.
- Изолированная одышка с тенденцией к нарастанию интенсивности симптома. В данном случае речь идет об астматической «маске» болезни.
- Слабость с эпизодами головокружения. Сознание пациенты теряют крайне редко.
- Безболевая форма ишемии. Относительно редкий вариант развития болезни. Пациент может отмечать исключительно слабость и желание отдохнуть.
Я всегда говорю своим больным, что при возникновении хотя бы одного из описанных выше симптомов стоит обратиться к специалисту. Пропустить инфаркт, который развивается в нижней стенке левого желудочка, довольно просто. Однако лечить его после потери драгоценного времени нелегко.
Диагностика
Нижний, задний или передний инфаркт миокарда диагностируется одинаково. Сначала я всегда собираю анамнез болезни и оцениваю жалобы пациента. Чаще всего одной боли в груди достаточно для возникновения соответствующих подозрений.
Для подтверждения догадки я пользуюсь вспомогательными инструментальными и лабораторными обследованиями.
Инструментальные методы
Основа диагностики любого инфаркта миокарда – это ЭКГ. Переоценить значение электрокардиограммы при ИБС невозможно. Методика позволяет на бумаге или экране увидеть малейшие отклонения в электрической функции сердца, которые всегда возникают при нарушении снабжения отдельных участков миокарда кровью.
Возможные изменения на пленке:
- элевация (подъем) или депрессия (проседание) сегмента ST относительно изолинии;
- инверсия (смена полярности на противоположную) зубца T;
- формирование глубокого и широкого (патологического) зубца Q.
Существуют косвенные признаки на ЭКГ, которые могут указывать на передний инфаркт или поражения другой стенки левого желудочка.
Для уточнения локализации и степени повреждения сердечной мышцы я всегда дополнительно назначаю следующие исследования:
- Ангиография коронарных сосудов. После введения в венечные артерии контраста я на экране монитора вижу место закупорки, что позволяет быстро провести восстановление проходимости сосуда методом стентирования.
- Эхокардиография (Эхо-КГ). Ультразвуковое исследование сердца позволяет увидеть снижение или полное отсутствие сокращений пораженного участка миокарда (гипо- или акинезия).
В 98% случаев описанных выше инструментальных методик хватает для постановки окончательного диагноза.
Лабораторные методы
Лабораторные тесты являются отличными помощниками на раннем этапе верификации заболевания. Наиболее достоверным остается анализ крови на тропонин I. Последний являет собой белок, содержащийся в кардиомиоцитах. При гибели клеток миокарда тропонин попадет в кровь, где его можно зафиксировать. Подробнее о том, как его делают, читайте в статье по ссылке.
Дополнительные лабораторные тесты:
- Общий анализ крови. При инфаркте может возрастать количество лейкоцитов, увеличиваться скорость осаждения эритроцитов (СОЭ).
- Биохимический анализ крови. Может возрастать количество C-реактивного пептида, АсАТ, АлАТ.
- Коагулограмма. Анализ демонстрирует функцию свертываемости крови. У инфарктных больных она часто выражена слишком сильно.
Среди лабораторных тестов я, как и превалирующее большинство кардиологов, в первую очередь делаю анализ на тропонин. Другие тесты носят второстепенный характер.
Последствия и возможные осложнения
Прогноз для больного с инфарктом всегда зависит от своевременного обращения к врачу. При оказании квалифицированной помощи пациенту в течение первых 2 часов после начала приступа вполне вероятно предотвращение развитие некроза сердечной мышцы. Подобный прогноз доступен благодаря проведению быстрого тромболизиса и стентирования. Однако люди нередко терпят боль, надеются, что «само пройдет», тем самым теряя драгоценные минуты и увеличивая площадь поражения.
Наиболее частые осложнения болезни, с которыми я часто встречаюсь:
- Ухудшение сократительной функции сердца с развитием недостаточности.
- Различного рода нарушения ритма и проводимости.
- Хроническая аневризма сердца. Из-за истончения пораженного миокарда в стенке формируется выпячивание, в котором могут образовываться тромбы.
Наиболее тяжелым последствием инфаркта остается летальный исход. Однако при условии адекватной терапии и удачного стечения обстоятельств больные могут прекрасно жить десятилетиями даже после перенесенного сердечного удара. О том, какие медикаменты и как долго нужно принимать после выписки с больницы, можно прочесть тут.
Совет специалиста
Мои советы больным достаточно просты:
- бросить курить;
- меньше нервничать по пустякам;
- рационализировать питание: отказываться от любимых блюд не нужно, главное – умеренность;
- регулярно проходить профилактические медицинские осмотры;
- больше двигаться и заниматься посильной физкультурой.
Полностью обезопасить себя от инфаркта практически невозможно. Однако благодаря базовым моментам, указанным выше, можно не только улучшить самочувствие, но и предотвратить прогрессирование более двух десятков внутренних болезней.
Клинический случай
К нам в клинику поступил мужчина 49 лет с выраженной давящей болью за грудиной, которая отдавала в левую руку. Пациент связывает симптомы со стрессом из-за ссоры с женой. От момента появления признака до обращения за помощью прошло 2 часа. На кардиограмме элевация сегмента ST в V1-V4 и формирование патологического зубца Q в I, aVL, V1-V4. При проведении прикроватного Эхо-КГ зон гипокинезии не выявлено. Анализ на тропонин положительный. АД – 130/90 мм рт. ст.
Больной направлен на ургентную коронарную ангиографию. Была обнаружена тотальная окклюзия передней нисходящей ветви левой коронарной артерии. Проведено стентирование с постановкой металлического стента. В итоге установлен диагноз: передне-перегородочный инфаркт миокарда. На третьи сутки после стентирования и приема соответствующей медикаментозной терапии пациент отмечает практически полную нормализацию состояния.
Источник
Септальный инфаркт относится к разновидности инфаркта миокарда (ИМ) и классифицируется как очаговый некроз межжелудочковой перегородки. Само же сердечное заболевание достаточно серьезное, обусловлено локальной гибелью сердечной мышцы из-за недостаточности кровоснабжения данной области органа.
Клинические проявления разнятся в зависимости от формы патологии. Диагностика инфаркта миокарда осложнена и тем, что заболевание способно перенимать признаки других расстройств организма. Поэтому нередко при оказании первой помощи или во время обследования тратится драгоценное время, а ведь своевременное выявление и реагирование при ИМ подчас жизненно важные аспекты.
Характерные особенности заболевания
Инфаркт миокарда представляет собой отмирание (некроз) определенного участка сердечной мышцы. Главной причиной необратимого патологического процесса называют нарушенное кровообращение в одной из ветвей венечных артерий, возникающее из-за атеросклероза. Для атеросклероза характерно поражение крупных артериальных сосудов кровеносной системы человека.
В некротический процесс может быть вовлечен любой участок сердечного органа. Чаще инфаркт миокарда поражает левую сторону сердца, потому что она подвержена большей нагрузке. Выделяют следующие зоны локализации поражения:
- задняя – некроз задней стенки левого желудочка;
- передняя – некроз передней стенки левого желудочка;
- базальная – некроз нижней стенки левого желудочка;
- септальная – некроз межжелудочковой перегородки.
 Признаки септального поражения на ЭКГ
Признаки септального поражения на ЭКГ
Последняя разновидность инфаркта миокарда, именуемая также изолированной, встречается довольно редко. Септальная локализация сложнее диагностируется при проведении электрокардиографии. Только по некоторым особенностям ЭК-граммы можно «прочесть» о септальном поражении:
- значимыми показателями являются значения зубцов Q и отведений V1, V2;
- комплексы QS в V1-2 указывают на септальный ИМ при вертикальном положении сердца из-за легочной патологии, при гипертрофии левого желудочка с нарушенной внутрижелудочковой проводимостью, а также при гипертрофической кардиомиопатии;
- зубцы R в V1-3 отсутствуют или снижены;
- амплитуда зубцов Q не менее 25% от амплитуды зубцов R.
до змісту↑
Причины
Как было упомянуто, одним из факторов влияния на развитие инфаркта миокарда является атеросклероз. Другими причинами нарушенного кровоснабжения могут быть:
- коронарный тромбоз или стеноз;
- стенозирующий коронарный склероз;
- артериальная гипертензия;
- сахарный диабет;
- ожирение;
- малоподвижный образ жизни;
- вредные привычки, в частности, курение.
 Вредные привычки могут стать причиной нарушения кровоснабжения
Вредные привычки могут стать причиной нарушения кровоснабжения
Провоцирующими к развитию патологии могут стать различные состояния, такие как:
- чрезмерное физическое, эмоциональное, нервное перенапряжение;
- волнение, стрессы;
- влияние изменений климатических условий и атмосферного давления (охлаждение, как сезонное явление, или чрезмерная жара);
- в редких случаях, как осложнение после хирургического вмешательства;
- эпидемические вспышки гриппа.
до змісту↑
Симптомы
Для инфаркта характерна резкая боль в области сердца, иррадиирущая в левую руку, в шею, плечо, челюсть. В общем, по всей левой стороне верхней части тела. Боли очень сильные, «раздирающие», «жгучие». Человек во время приступа нередко кричит.
Может наблюдаться онемение верхней конечности, покалывание в пальцах, чувство сдавленности груди. Боли накатывают волнообразно, с каждым приступом продолжительность и интенсивность усиливаются. Приступы не прекращаются в течение долгого времени. Никакие лекарства не помогают.
Отметим, что встречается и безболезненное начало инфаркта миокарда, что гораздо опаснее, ведь такая форма отличается тяжелым течением заболевания. Признаками, указывающими на расстройство, могут послужить:
- плохой сон и его отсутствие;
- ухудшение настроения;
- дискомфортные ощущения в области груди – «сердечная тоска»;
- гипергидроз.
до змісту↑
Возможные осложнения
Патология опасна. И не только из-за ряда осложнений, но и из-за вероятности смерти пациента уже в первые часы после приступа. Кроме этого, требуется экстренное медицинское реагирование для купирования распространения некротического процесса в сердечной мышце. Это значительно повышает вероятность избежать осложнений.
 Септальный инфаркт опасен не только рядом осложнений, но и вероятностью смерти пациента в первые часы после приступа
Септальный инфаркт опасен не только рядом осложнений, но и вероятностью смерти пациента в первые часы после приступа
Среди осложнений состояния могут быть:
- разрыв миокарда;
- острая сердечная недостаточность;
- сердечная аритмия;
- асистолия и фибрилляция желудочков;
- аневризма левого желудочка;
- тромбоз внутрисердечный;
- осложнения, связанные с применяемой терапией.
до змісту↑
Лечение
Важным аспектом лечения ИМ является оперативность оказанной помощи. Предусмотрена комплексная терапия, включающая дохирургическое (неотложные лечебные мероприятия) и хирургическое вмешательство:
- Противошоковая терапия, обезболивающие, сосудорасширяющие, антигипертензивные препараты, диуретики, кислородотерапия, препараты, повышающие обменные свойства клеток и тканей.
- Ангиопластика, стентирование, шунтирование.
Для современного мира, к сожалению, инфаркт миокарда – не редкость. Постоянно пребывая в стрессовом состоянии, ведя малоподвижный образ жизни и не соблюдая культуру питания, мы сами провоцируем у себя развитие данного заболевания. Поэтому так важны систематические кардиологические обследования. А с возрастом крайне желательно регулярное наблюдение, так как люди после 40-50 лет попадают в группу риска.
Источник
