Перебои в работе сердца при инфаркте миокарда

Врач и академик РАН кардиолог Сергей Бойцов. Фото: с сайта cardioweb.ru
Многие из нас уверены, что коронавирус бьет в первую очередь по легким. Однако появляется все больших данных, которые подтверждают: главная мишень нового врага — кровеносные сосуды. Инфекция поражает внутреннюю оболочку мелких сосудов, капилляров. Образуются микротромбы. А поскольку сосуды есть везде, пострадать могут любые органы. Повреждение легких, как правило, сильнее всего бросается в глаза потому, что там кровеносных сосудов больше, чем где бы то ни было.
Недавнее немецкое исследование 100 переболевших ковидом показало, что более чем у половины пациентов (60%) через 3 — 4 месяца обнаруживается активный миокардит. Это воспаление сердечной мышцы (миокарда), которое по статистике в дальнейшем, в течение 3 — 10 лет может привести к летальному исходу почти у каждого четвертого больного.
Увы, по данным исследователей развитие миокардита у ковид-пациентов даже не зависело от тяжести болезни. Воспаление встречается и у тех, кто попадал в реанимацию, и у перенесших инфекцию в легкой форме дома. Ученые предполагают, что не только и не столько повреждением легких, сколько поражением миокарда после коронавируса может объясняться быстрая усталость, слабость, одышка и частые сердцебиения у многих выздоровевших.
О последствиях COVID-19, сигналах неполадок с сердцем, достоверности бытовых тестов вроде подъема по лестнице и подсчета частоты дыхания и о действительно работающих способах защиты сосудов мы поговорили с главным кардиологом Минздрава России, руководителем Национального медицинского исследовательского центра кардиологии, академиком РАН, доктором медицинских наук, заслуженным врачом РФ Сергеем Бойцовым.
КОРОНАВИРУСУ ПОМОГ СТРАХ
– Сергей Анатольевич, эпидемия коронавируса действительно стала мощным ударом по сердцу и сосудам переболевших и всех остальных, кто переживал, сидя дома на изоляции? Или все-таки столь критичные последствия преувеличены?
– Сейчас еще рано подводить итоги. Но, судя по всему, мы и другие страны, пострадавшие от COVID-19, столкнулись с беспрецедентным ударом по сердечно-сосудистому здоровью людей.
Сначала в Италии, Испании, Великобритании, а потом и у нас стало понятно, что во время эпидемии резко сократилось количество обращений пациентов за медпомощью по поводу сердечно-сосудистых заболеваний. Основной причиной стал страх — люди боялись заразиться коронавирусом в больнице. И если в случаях тяжелых инфарктов миокарда, инсультов этот психологический барьер, как правило преодолевали, то во многих других ситуациях пациенты старались «перетерпеть». В том числе тогда, когда субъективно состояние воспринималось легче, а на самом деле речь шла о серьезной и опасной декомпенсации (ухудшении, обострении. – Ред.) у больных хроническими заболеваниями, в первую очередь с хронической сердечной недостаточностью (ХСН). Это одна из серьезнейших проблем для нашей страны, ХСН входит в число заболеваний, на долю которых в России приходится 47% всех смертей ежегодно.
Страх и неуверенность в завтрашнем дне “помогли” коронавирусу подкосить здоровье людей.
Фото: Светлана МАКОВЕЕВА
СТРАШНАЯ ЖАТВА
– Сейчас уже пришло понимание, что после спада эпидемии COVID-19 нас ожидает так называемый «феномен жатвы», – продолжает профессор Бойцов. – Это явление, когда какая-то вновь пришедшая причина выполняет роль, которую выполняли раньше другие причины.
Аналогом была аномальная жара в московском регионе в 2010 году. Тогда из-за духоты и задымления резко поднялась смертность в августе. А потом произошло существенное снижение смертности, потому что в августе преждевременно умерли больные и пожилые люди, которые при нормальной погоде и без пожаров ушли бы из жизни в ноябре, декабре, январе и т.д.
В разгар эпидемии коронавируса умирали пациенты с высокими сердечно-сосудистыми рисками, часть из которых и без ковида, к сожалению, прожила бы не очень долго. Соответственно, из-за этой страшной «жатвы» осенняя статистика смертности может частично снизиться. С другой стороны, люди с сердечно-сосудистыми заболеваниями, выжившие после коронавирусной инфекции, получили опасный удар по здоровью. И это может стать причиной дополнительной отложенной смертности.
Точный диагноз “коронавирус” могут дать только лабораторные тесты.
Фото: Светлана МАКОВЕЕВА
ТРИ ВАЖНЫХ ПОВОДА ОБРАТИТЬСЯ К ВРАЧУ
– Какие тревожные звонки после перенесенного ковида, в том числе в легкой форме, могут сигналить, что вирус серьезно ударил по сердцу и сосудам и надо, не откладывая, обращаться к врачу?
– На самом деле для каждой сердечно-сосудистой болезни есть свои сигналы. Если речь идет о сердечной недостаточности, то это усиление одышки. Если речь о нарушениях сердечного ритма, то происходит учащение или усиление ощущений перебоев в работе сердца. При гипертонии поводом для тревоги будет ухудшение контроля за давлением при использовании ранее назначенных лекарств. То есть препараты, помогавшие до ковида, снижают артериальное давление менее эффективно, чем прежде.
– Нередко люди говорят: сердце как будто в горле бьется, ощущение, что там комок. Это может быть признаком серьезных проблем?
– Я бы на этом не останавливался, причиной таких ощущений нередко бывают психоэмоциональные факторы. Если же говорить об инфаркте, о главных признаках которого часто спрашивают, то самый распространенный сигнал – очень интенсивная боль в грудной клетке. Чаще всего она локализуется именно посередине груди, бывает давящей, может отдавать в левую руку и нижнюю челюсть. Плюс ко всему еще могут быть другие симптомы, но это главный. Если такое состояние длится несколько минут, нужно срочно вызывать Скорую помощь.
У перенесенного COVID-19 могут быть серьезные последствия.
Фото: Светлана МАКОВЕЕВА
БУДЬ В КУРСЕ
Домашние тесты — миф или правда?
– Сергей Анатольевич, в Интернете можно встретить советы-лайфхаки: как в домашних условиях проверить, нет ли скрытых проблем с сердцем и легкими. Самые популярные два теста: первый — подняться на три-четыре этажа пешком. Если есть одышка — пора бежать к врачу. Второй тест — посчитать количество своих вдохов в минуту. Если больше 14-ти — тоже повод озаботиться. Это все работает, показательно с медицинской точки зрения?
– Такие «самостийные» тесты для подозрения на коронавирусную инфекцию совершенно не работоспособны. Они могут обмануть в ту или другую сторону, человек или начнет необоснованно тревожиться, паниковать, или наоборот неоправданно успокоится и не станет обращаться за медпомощью. Основные симптомы – это повышение температуры тела, кашель, а также часто нарушения обоняния и вкуса. Одышка при подъеме на 3-4 этаж у молодых людей чаще всего может быть следствием ожирения, а у людей постарше кроме самого фактора возраста может быть вызвана заболеванием сердца.
Продолжение следует.
Во второй части интервью с профессором Бойцовым на kp.ru — о «золотом» принципе остановки инфекции, к чему может привести самолечение коронавируса и чем безопаснее и эффективнее всего сбивать температуру при ковиде по последним данным.
ЧИТАЙТЕ ТАКЖЕ
В Россию осенью придет грипп-незнакомец: какие штаммы ожидаются и как нас будут прививать
Пока эксперты не считают, что инфекция станет опаснее, чем прежде, но советуют ни в коем случае не пренебрегать вакцинацией (подробности)
Путин – о второй волне коронавируса: Ситуация остаётся сложной и может качнуться в любую сторону
Президент собрал совещание по борьбе с эпидемией в осенне-зимний сезон (подробности)
СЛУШАЙТЕ ТАКЖЕ
Источник
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Нарушения сердечного ритма или аритмия воспринимаются как перебои в работе сердца, которые проявляются ускорением или, наоборот, замедлением пульса. Возникают неприятные ощущения, вызывающие тревогу…
Опасны ли перебои в работе сердца? Это зависит от того, с чем они связаны, ведь аритмия может быть не только физиологической. Очень часто перебои в сердце свидетельствуют о наличии определенных патологий сердечно-сосудистого, эндокринного или нейроциркуляторного характера.
[1], [2], [3], [4], [5]
Код по МКБ-10
R00 Отклонения от нормы сердечного ритма
Причины перебоей в работе сердца
В кардиологии ключевые причины перебоев в работе сердца связывают с нарушениями нормальной последовательности проведения электрических импульсов в сердце, проблемами кровообращения или структурными изменениями сердца.
В свою очередь, причины перебоев в работе сердца у здоровых людей, которые проявляются физиологической тахикардией, связаны с повышенной физической нагрузкой, лихорадкой, повышением температуры воздуха, быстрой сменой положения тела, а также с волнением, стрессовым или невротическим состоянием (когда симпатическая нервная система под действием адреналина и кортизола оказывает влияние на синусовый узел сердца). Также перебои в работе сердца могут быть побочным действием некоторых лекарственных препаратов (мочегонных, антибактериальных, антипсихотических). Даже капли от насморка (к примеру, Галазолин) могут вызвать перебои в сердце. Вносят «свою лепту» курение и злоупотребление кофеином.
С перебоями в работе сердца часто сталкиваются люди с железодефицитной анемией, повышенной функциональной активностью щитовидной железы (гипертиреозом), а также с аутоиммунным тиреоидитом. Причины трепетания предсердий, кроме дисфункции щитовидной железы, включают повышенное артериальное давление, диабет, хронические заболевания легких, алкоголизм.
К числу причин быстрых и хаотичных перебоев в работе сердца – фибрилляции желудочков, последствия которой могут привести к остановке сердца, кардиологи относят: повреждение тканей сердца при инфаркте миокарда; миокардит и кардиосклероз; снижение кровоснабжения миокарда вследствие сужения коронарной артерии (развивающегося из-за высокого уровня холестерина в крови); врожденные структурные аномалии сердца, в том числе, дефекты клапанов, дистрофию миокарда и др.
А вот экстрасистолию – при отсутствии органических изменений сердечной мышцы – специалисты считают неопасной рефлекторной реакцией вегетативной нервной системы, регулирующей, в том числе, и частоту сокращений сердца. Именно такой патогенез имеют перебои в работе сердца при ВСД (вегетососудистой дистонии).
Изменением электролитного баланса крови в сторону повышения уровня ее кислотности, а также избыточным поступлением инсулина при употреблении большого объема пищи или богатых углеводами и жирами продуктов объясняются перебои в работе сердца после еды, в частности учащенное сердцебиение. Кроме того, в этом могут быть виноваты продукты с высоким содержанием глутамата натрия и нитратов.
Среди факторов, обусловливающих перебои в работе сердца при беременности, медики выделяют свойственные данному состоянию гормональные изменения; повышение нагрузки на сердце в связи с увеличением объема циркулирующей крови; проблемы с моторикой кишечника, а также потерю жидкости при рвотах во время раннего токсикоза.
Нередко возникают перебои в работе сердца при остеохондрозе, что связано с ущемлением нервных корешков межпозвоночными дисками, которое приводит к вегетативным нарушениям.

[6]
Патогенез
Когда патогенез нарушений ритма сокращений сердца связан с его электрической системой, речь идет о сбоях в работе синусового узла (естественного водителя ритма сердца, содержащего наиболее активные электрические клетки и инициирующего сердцебиение) или атриовентрикулярного (предсердно-желудочкового) узла, несущего ответственность за передачу сигналов от предсердия к желудочкам. Чаще всего это и вызывает перебои в работе сердца: сердцебиение может стать чересчур быстрым или слишком медленным, может быть хаотичным или устойчивым. Симптомы варьируются в зависимости от изменений ритма, и врачи могут констатировать наличие:
- синусовой тахикардии (учащения ритма сердца до 90-100 и более ударов в минуту);
- суправентрикулярной тахикардии (которая начинается либо в нижних, либо в верхних камерах сердца);
- трепетания предсердий (нестабильности ритма сердцебиений);
- брадикардии (снижения ритма сердца ниже 60 ударов в минуту);
- синдрома слабости синусового узла (когда водитель ритма не срабатывает должным образом, и ЧСС то замедляется, то ускоряется);
- синусовой аритмии (часто встречающихся у детей и взрослых циклических изменений частоты сердечных сокращений во время дыхания);
- экстрасистолии (внеочередного сокращения миокарда);
- фибрилляции желудочков.
[7], [8], [9], [10]
Симптомы перебоей в работе сердца
В то время как некоторые нарушения сердечного ритма могут оставаться незамеченными, другие вызывают различной интенсивности симптомы перебоев в работе сердца, начиная от легкого дискомфорта в груди вплоть до удушья и потери сознания (синкопе).
Как правило, первые признаки перебоев в работе сердца замечают при ускорении или замедлении пульса, а также в виде ощущения замирания сердца на доли секунды.
Кроме того, пациенты жалуются на приступы сильного сердцебиения, кратковременное ухудшение общего самочувствия, сопровождаемое головокружением и чувством внезапной слабости.
При тахикардии может быть ощущение легкой дрожи (трепетанья) в области сердца, а также сжимающей или тянущей боли. В более тяжелых случаях может возникать чувство нехватки воздуха и страха. Наиболее вероятные осложнения связаны с риском ИБС и инфаркта.
При брадикардии, которую люди ощущают как перебои в работе сердца в состоянии покоя, может быть выявлена слабость синусового узла, что симптоматически проявляется в снижении ЧСС, сбое ритма дыхания и полуобморочном состоянии. Осложнениями являются ишемия мозга и остановка сердца. В случае экстрасистолии ощущаются сильные точки в сердце, а при фибрилляции предсердий (которой чаще страдают люди после 50 лет) ко всем перечисленным симптомам прибавляется сильная одышка и синкопе.
Симптомы, которыми отличаются перебои в работе сердца при ВСД, зависят от характера вегетососудистого нарушения. Если оно связано с выбросом адреналина в кровоток, то частота сердечных сокращений резко возрастает, человек бледнеет, его то бросает в жар, то знобит. А когда повышается уровень инсулина в крови, то ЧСС падает, пульс слабеет, и человек покрывается холодным потом.
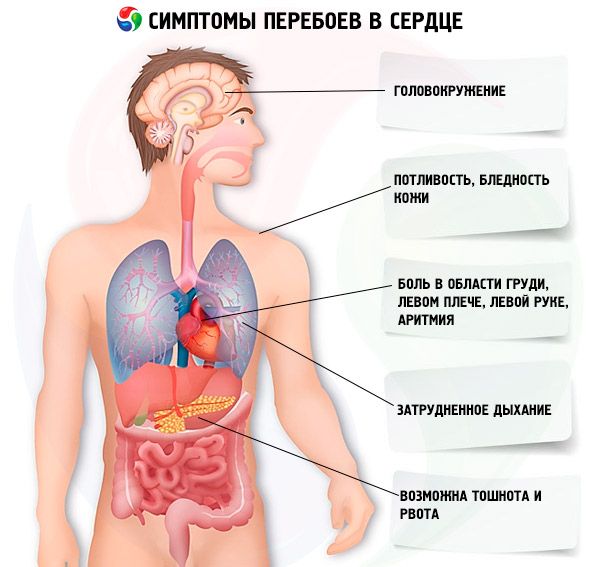
Перебои в работе сердца после еды могут сопровождаться повышенной потливостью, зевотой и дискомфортом в животе.
Диагностика перебоей в работе сердца
Как любое определение диагноза, диагностика перебоев в работе сердца, как проявления симптомов определенной патологии или невротического состояния, начинается с анамнеза, измерения частоты пульса и аускультации сердцебиения с помощью стетоскопа.
Обычно сдаются анализы – общий и биохимический анализ крови.
А базовая инструментальная диагностика данных состояний включает:
- ЭКГ (электрокардиографию);
- суточную запись ЭКГ (непрерывный 24-часовой мониторинг работы сердца с помощью портативного рекордера по методике Холтера);
- эхокардиографию (УЗИ сердца);
- тредмил-тест (фиксацию ЭКГ, частоты пульса и уровня АД при физической нагрузке).
При фибрилляции предсердий, чтобы определить источник аберрантных сердцебиений, может проводиться специальное исследование работы сердца путем внутрипищеводной эхокардиографии (катетер-датчик вводится в зону расположения сердца через пищевод).
[11]
Какие анализы необходимы?
Дифференциальная диагностика
Чтобы выявить конкретную причину перебоев в работе сердца, необходима тщательная дифференциальная диагностика кардиопатологий, эндокринных заболеваний, нарушений кровообращения и вегетативной нервной системы.
Лечение перебоей в работе сердца
Понятно, что лечение перебоев в работе сердца будет зависеть от характера и причин нарушений сердечного ритма, а также их выраженности. А физиологическая тахикардия и синусовая аритмия не требуют терапии.
В медикаментозном лечении, назначаемом врачами, используются различные лекарства:
- снижающие силу сокращения мышц сердца и ЧСС блокаторы β1-адренорецепторов (Метопролол, Пропранолол, Атенолол и др.);
- снижающие сердечный выброс блокаторы каналов Na+ (Хинидин, Дизопирамид, Аллапинин);
- воздействующие на синоатриарный и атриовентрикулярный узлы блокаторы кальциевых каналов (Верапамил, Дилтиазем).
Адреноблокатор Метопролол (др. торговые названия Вазокардин, Карведилол, Эгилок) эффективен при наджелудочковой тахикардии и желудочковых экстрасистолах. Стандартная дозировка при перебоях в работе сердца – дважды в сутки по одной таблетке (0,05 г), максимально допустимая суточная доза – 0,2 г. Среди побочных эффектов данного лекарства отмечаются снижение АД, отеки мягких тканей, одышка, кожные высыпания, нарушения работы ЖКТ, кровоснабжения конечностей и сна, судороги, суставные боли, изменение формулы крови. Метопролол противопоказан при слабости синусного узла, брадикардии, гипотонии и выраженной сердечной недостаточности и нарушениях кровообращения; препарат не назначается в период беременности и лактации.
Противоаритмическое средство Аллапинин (в таблетках по 25 мг) следует принимать по одной таблетке (предварительно измельчая) 3-4 раза в сутки, за полчаса до еды. Возможные побочные действия препарата проявляются в виде головокружения и двоения в глазах, а среди противопоказаний к его использованию отмечают блокаду проведения импульсов проводящей системой сердца, нарушения кровообращения и функций почек и печени.
Довольно часто лечение перебоев в работе сердца проводится антиаритмическим препаратом Верапамил (Веракард, Изоптин, Каверил), который рекомендуется принимать по 40-80-120 мг три раза в течение суток (индивидуальную дозировку определяет врач). Данное лекарство может вызывать тошноту, рвоту, диарею, снижение давления, головную боль и головокружение, кровоточивость десен. Применение Верапамила может нарушить работу печени, вызывать обмороки, нарушения сна, мочеиспускания, менструального цикла и спровоцировать приступ стенокардии и инфаркт миокарда. В числе его противопоказаний: гипотония, брадикардия, выраженная сердечная недостаточность, синдром слабости синусового узла, мерцательная аритмия и трепетания предсердий. Препарат не назначают детям до 5 лет и беременным женщинам. Также следует иметь в виду, что Верапамил при приеме с бета-блокаторами повышает опасность дисфункции синоатриального и атриовентрикулярного узлов, никогда не применяется одновременно блокаторами натриевых каналов и нейролептиками. Препарат нельзя запивать соком грейпфрута.
Препарат наперстянки Дигоксин относится к сердечным гликозидам и способствует снижению ЧСС при тахикардии. Назначается строго по показаниям в индивидуально установленной дозировке и применяется под контролем ЭКГ в условиях стационара.
В зависимости от результатов обследования и установленного диагноза также могут назначаться диуретики, антикоагулянты, седативные средства и др. Медики рекомендуют принимать все витамины группы В, витамины А, Е, С и РР, лецитин, а при тахикардии – препараты магния.
Учитывая степень опасности перебоев в работе сердца, физиотерапевтическое лечение нарушений сердечного ритма проводится избирательно, поскольку при структурных изменениях миокарда такое лечение противопоказано.
Чаще всего физиотерапия – в виде сеансов электрофореза с хлоридом калия или Пропранололом – применяется, если у пациентов перебои в работе сердца при ВСД (нейроциркуляторной дистонии).
Физиотерапевты рекомендуют для восстановления нормального ритма сердца электрофорез с бромом, сеансы оксигенотерапии и электросна, а также бальнеологические процедуры (углекислые, азотные и радоновые ванны).
При хронических перебоях в сердце по показаниям может быть проведено оперативное лечение, которое заключается в прижигании определенных патологически активных зон миокарда методом радиочастотной абляции. При сниженной ЧСС и патологиях естественного водителя ритма сердца проводится операция по установке кардиостимулятора.
Народное лечение
Что предлагает народное лечение перебоев в работе сердца? В первую очередь, нужно лечить натуральным медом: употреблять в течение одного месяца по столовой ложке меда – ежедневно. Можно смешать мед с соком лимона (2:1), можно просто пить чай с медом (лучше вечером).
Следующий метод заключается в применении медных аппликаций, для чего используются пластины из меди, которые рекомендуется размещать в области ключиц как минимум 5-6 часов в сутки.
Также рекомендуется принимать рыбий жир, содержащий ненасыщенные жирные омега-кислоты: по 1 г в день в течение 30-40 дней.
Тем, что предпочитает лечение травами, фитотерапевты советуют:
- готовить отвар травы пустырника пятилопастного (столовая ложка на 200 мл воды) и принимать его по столовой ложке 3-4 раза в день;
- принимать отвар мяты перечной (десертная ложка на стакан кипятка) – по столовой ложке трижды в течение дня.
Таким же способом при усиленном сердцебиении можно использовать отвар из корней и корневищ валерианы, травы астрагала солодколистного и котовника, а также плодов боярышника. Можно использовать и аптечную спиртовую настойку боярышника – по 18-20 капель дважды в день (второй прием вечером).
[12], [13]
Гомеопатическое лечение перебоев в работе сердца
Кстати, гомеопатия тоже имеет в числе свои средств от перебоев в работе сердца настойку боярышника – капли Crataegus. Эти капли принимаются два раза в день на кусочке сахара (по семь капель), который надо держать во рту, пока сахар не растворится.
Наиболее рекомендуемые гомеопатические препараты от аритмии: капли Cactus grandiflorus (по 20 капель дважды в сутки за 25 минут до еды, могут вызвать диарею); Aconitum D4 (настойка ядовитого растения аконита клобучкового); Lilium tigrinum (настойка тигровой лилии); Calcarea carbonica (кальция карбонат, принимается в тройном разведении раз в неделю); Gnaphalium polycephalum 3X, HPUS (гранулы сушеницы топяной для сублингвального применения); Spigelia D2 (настойка растения спигелия противоглистная); Naia tripudens D12 (яд очковой кобры).
Врачи-гомеопаты напоминают, что перебои в работе сердца могут быть признаком серьезных кардиологических патологий, поэтому гомеопатические средства не предназначены для замены стандартных медицинских методов лечения аритмий и должны быть использованы в качестве дополнения к аллопатическим методам лечения. Без рекомендации врача их применять нельзя.
Профилактика
Основная профилактика нарушений сердечного ритма состоит в здоровом, то есть активном образе жизни, употреблении молочной и растительной пищи с витаминами, кальцием, калием, железом и особенно магнием. При склонности к аритмиям следует избегать любых перегрузок, спать не менее 7-8 часов, больше ходить пешком, а также исключить спиртное и курение.
[14], [15], [16], [17]
Прогноз
Прогноз физиологической тахикардии у здоровых людей благоприятный. Но при явных патологиях сердца перебои в его работе представляют немалую опасность.
Каждый день сердце бьется в среднем 100 тысяч раз, перекачивая более 750 декалитров крови. Когда сердце работает неритмично, мозг и все другие органы не могут функционировать должным образом.
Ощущая перебои в работе сердца, следует обратиться за помощью к врачу-кардиологу, чтобы своевременная диагностика и эффективное лечение – в сочетании с правильной профилактикой – позволили не допустить опасные для здоровья и жизни человека патологические последствия нарушений сердечного ритма.
Источник
