Печень после инфаркта лечение

Инфаркт печени — это некроз гепатоцитов, обусловленный недостаточным поступлением крови и кислорода. В основном возникает на фоне тяжелой сердечно-сосудистой патологии. Типичные клинические проявления: боли в области правого подреберья, тошнота, рвота, лихорадка. Также характерны отеки ног и набухание шейных вен. Для диагностики инфаркта проводятся биохимические печеночные пробы, инструментальные методы — УЗИ, КТ, ангиография. При некрозе печени показано лечение первопричины болезни, которое предполагает активизацию гемодинамики, устранение шока и нормализацию дыхательной функции.
Общие сведения
Инфаркт печени в медицинской литературе имеет несколько синонимов — шоковая печень, ишемический (гипоксический, токсический) гепатит. Распространенность заболевания среди госпитализированных в стационар пациентов составляет в среднем 1 случай на 1000 больных. Наиболее часто инфаркт наблюдается среди страдающих кардиогенным (22%) и септическим шоком (13,8%). В терапевтических отделениях гипоксический гепатит встречается крайне редко — не более 0,03%. В 80% случаев печеночный инфаркт регистрируется у больных пожилого и старческого возраста.
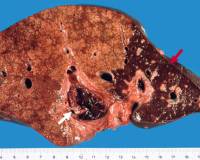
Инфаркт печени
Причины
Инфаркт печени возникает как при системных нарушениях гемодинамики, так и вследствие локальных сосудистых поражений. В исключительных случаях этиологическими факторами болезни служат медицинские манипуляции: неселективная ангиография, радиоабляция опухоли и другие вмешательства на печеночной паренхиме. В современной гастроэнтерологии выделяют 4 основные причины, которые вызывают инфаркт печени:
- Сердечная недостаточность. Является основным этиологическим фактором — вызывает около 50% случаев ишемии паренхимы печени. Гипоксический гепатит зачастую развивается при острой левожелудочковой недостаточности, спровоцированной инфарктом миокарда, жизнеугрожающими аритмиями, декомпенсацией кардиомиопатий.
- Токсико-септический шок. Сепсис обуславливает от 15% до 30% случаев инфаркта печени. При септическом шоке абдоминальный кровоток усиливается, но из-за функциональных нарушений печеночные клетки могут поглотить не больше 15% кислорода. Такая ситуация вызвана эндотоксемией и синдромом гипердинамической циркуляции.
- Дыхательная недостаточность. Гипоксемия и гипоксия являются причинами 15% случаев ишемического гепатита. Снижение парциального давления кислорода в крови встречается при хронических бронхолегочных заболеваниях, ателектазах, обструкции дыхательных путей.
- Локальные нарушения кровотока. Недостаточное поступление крови по печеночной артерии может быть вызвано тромбозом, эмболией, травматическим разрывом или сдавлением сосуда опухолью. Обтурация воротной вены происходит при пилетромбозе, компрессии извне. Редкой причиной является перекрут добавочной доли печени.
В литературе описана связь гипоксического поражения печеночной паренхимы с редкими болезнями — серповидно-клеточной анемией, синдромом Бадда-Киари, наследственной геморрагической телеангиэктазией (болезнью Рандю-Ослера). Иногда инфаркт печени связан с острой кровопотерей, тепловым ударом, ночным апноэ.
К факторам риска относят осложненные аневризмы и другие мальформации печеночной артерии, системные васкулиты. Вероятность развития инфаркта выше у больных с миелопролиферативными процессами и перенесших полостные операции.
Патогенез
В норме печеночный кровоток составляет около 20-25% сердечного выброса и обеспечивается двумя сосудами — печеночной артерией и портальной веной. Если ишемический гепатит обусловлен системными причинами, то основным патогенетическим механизмом инфаркта является критическое падение сердечного выброса с последующей гипоксией паренхимы. Поражение гепатоцитов связано не только со снижением доставки кислорода, но и с неспособностью клеток извлекать его из крови.
При обструкции кровоснабжающего печень сосуда наблюдаются локальные инфаркты, размер которых зависит от уровня поражения. При окклюзии основного сосудистого ствола формируются гигантские некротические очаги, а при закупорке терминальных ветвей — сегментарные некрозы небольшого размера. Морфологически при шоковой печени определяется острый центролобулярный некроз гепатоцитов, который не затрагивает субкапсулярные поля.
Симптомы инфаркта печени
Шоковая печень развивается преимущественно на фоне тяжелого основного заболевания, поэтому проявления некроза гепатоцитов отходят на второй план. Начальный признак гипоксического гепатита — внезапные тупые или тянущие боли в правом подреберье. При надавливании в этой области болезненность усиливается. Живот не вздут и не напряжен, при пальпации других отделов передней брюшной стенки неприятные ощущения не беспокоят.
Иногда ощущаются очень сильные боли, поэтому человек старается принять неподвижное положение, лежа на спине или на левом боку. Часто больные сообщают об иррадиации болевых ощущений в подключичную ямку, область плечевого сустава или межлопаточную зону. Для шоковой печени характерны признаки венозного застоя. Заметны отеки и пастозность голеней, набухание яремных вен.
Вследствие эндотоксемии появляются тошнота и многократная рвота, которая не приносит человеку облегчения. В рвотных массах присутствует примеси желчи, иногда — прожилки крови. При крупных очагах инфаркта температура тела повышается до 38-39°С. Желтушность кожных покровов отмечается очень редко, более типичен акроцианоз. Сопутствующее снижение перфузии головного мозга проявляется нарушениями сознания.
Осложнения
При массивной гибели гепатоцитов и наличии у пациента тяжелой основной патологии возникает молниеносная печеночная недостаточность. Состояние является прогностически неблагоприятным, в большинстве случаев в течение первой недели наблюдается летальный исход. При относительно небольшом объеме поражения характерно замещение органа соединительной тканью с развитием цирроза.
Инфаркт паренхимы зачастую осложняется бактериальной инфекцией, которая характеризуется генерализованным течением. Реже некротизированный участок отграничивается капсулой от окружающих тканей — формируется секвестр. При гипоксическом гепатите сохраняется высокий риск кровотечения. Если гипоксия вызвана местными сосудистыми нарушениями, существует вероятность инфаркта кишечника.
Диагностика
Поскольку инфаркт печени обычно обусловлен другой патологией, обследованием пациента занимается специалист соответствующего профиля совместно с гастроэнтерологом или хирургом. При физикальном осмотре патогномоничные признаки отсутствуют. Для ишемического гепатита типично резкое увеличение и болезненность печени, отрицательные перитонеальные симптомы. Обследование включает ряд лабораторных и инструментальных методов:
- Биохимические анализы. Печеночный инфаркт характеризуется резким повышением уровня трансаминаз (АЛС и АСТ) — в 100-200 раз по сравнению с нормой. В отличие от вирусных гепатитов при инфаркте резко возрастает уровень фермента ЛДГ. Наблюдается умеренное повышение билирубина и креатинина крови, а также резкое падение уровня протромбина.
- УЗИ органов брюшной полости. Ультразвуковое исследование визуализирует инфаркт в печеночной ткани как очаг низкой эхогенности, который имеет треугольную или неправильную форму. Ишемизированный участок располагается в периферической зоне органа, резко отграничен от интактной паренхимы. Для оценки печеночного кровотока используют допплерографию.
- Рентгенологические методы. Для уточнения размеров и локализации инфаркта рекомендована компьютерная томография брюшной полости. При затруднениях в диагностике выполняют суперселективную ангиографию, которая направлена на выявление окклюзии печеночных сосудов.
- Биопсия. Является факультативным исследованием и проводится при недостаточной информативности других диагностических методов. В биоптатах из зоны инфаркта обнаруживают умеренный некроз в центре печеночных долек без признаков воспаления. Визуализируются множественные мелкие кровоизлияния и дилатация синусоидов.
Лечение инфаркта печени
Консервативная терапия
Главная задача при лечении шоковой печени — устранение основной причины патологии. Консервативные мероприятия подбирают только в стационаре, большинство больных госпитализируют в отделение интенсивной терапии. Назначаются препараты из группы бета-адреномиметиков, которые увеличивают сердечный выброс и повышают доставку кислорода в печеночную паренхиму.
Дальнейшие действия включают коррекцию гомеостаза и лечение сопутствующих заболеваний:
- При кровопотере производят переливание коллоидных и кристаллоидных растворов, трансфузию компонентов крови.
- При сепсисе подбирают мощную антибактериальную терапию.
- При дыхательной недостаточности и выраженной гипоксии прибегают к кислородной поддержке или переводят пациента на ИВЛ.
Хирургическое лечение
При выявлении тромбозов печеночных сосудов проводятся малоинвазивные методики: селективная ангиография с тромболизисом или тромбэктомией. В случае эмболии артерии выполняется эмболэктомия и стентирование мелких артериальных ветвей. Если инфаркт этиологически связан со злокачественной опухолью, назначают радикальную полостную операцию — резекцию доли печени.
Прогноз и профилактика
При инфаркте печени прогноз в первую очередь определяется тяжестью основной патологии. При успешном восстановлении показателей гемодинамики и ликвидации первопричины наблюдается восстановления печеночных функций. Прогноз сомнителен для пациентов с хронической застойной сердечной недостаточностью или циррозом печени. Профилактические мероприятия направлены на устранение факторов риска ишемического гепатита.
Источник
Версия: Справочник заболеваний MedElement
Категории МКБ:
Инфаркт печени (K76.3)
Разделы медицины:
Гастроэнтерология
Общая информация
Краткое описание
Инфаркт печени – клинико-морфологический синдром, характеризующийся острым повреждением (некрозом) ткани печени вследствие острой
гипоксии
(
ишемии
).
Примечания
Данное состояние известно также под названиями “ишемический (гипоксический) гепатит”, “шоковая печень” и другие. Однако, по мнению большинства авторов, их применение неправомочно по следующим причинам:
– признаков воспаления, отвечающих значению термина гепатит, не наблюдается;
– шок (нарушение
перфузии
вследствие снижения артериального давления) не является единственной причиной возникновения инфаркта печени.
Следует также различать термины “инфаркт печени” и “красный атрофический инфаркт печени”. Последний по сути является формой (стадией) токсической дистрофии печени, характеризующейся распространением очагов некроза от центра долек к периферии, массивным распадом ткани печени; капилляры в потерявшей упругость ткани печени сильно расширяются и переполняются кровью, из-за чего она приобретает красный цвет (“Токсическое поражение печени с печеночным некрозом” – K71.1).
Инфаркт печени кодируется как осложнение основного заболевания или сопутствующее заболевание (см. раздел “Этиология и патогенез”), так как в большинстве случаев возникает на фоне других заболеваний или у больных, подвергавшихся оперативным вмешательствам.
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники. Стандарты лечения
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение “MedElement”
– Профессиональные медицинские справочники
– Коммуникация с пациентами: онлайн-консультация, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
Этиология и патогенез
Двойное кровоснабжение (a. hepatica, v. porta) обуславливает редкость инфарктов в печени.
К инфаркту печени может привести нарушение кровотока во внутрипеченочных ветвях одного или обоих сосудов. Объективно об инфаркте печени говорят чаще всего в связи с уменьшением кровотока по a. hepatica, которая обеспечивает 50-70% необходимого тканям кислорода. Воротная вена отвечает за 65-75% притока крови к печени и за 30-50% оксигенации тканей. Артериальный приток крови тесно связан с венозным, так что общий поток крови через печень остается постоянным.
Принято говорить о равном участии артерии и вены в кровоснабжении (оксигенации) печени, хотя в экстремальных условиях возможно “перераспределение нагрузки”. Механизм регулирования общего кровотока опосредован только печеночной артерией, воротная вена не может регулировать поток крови. Артериальный кровоток регулируется конкретным участками, осуществляющими выброс аденозина (мощного вазодилататора). Когда кровоток высок, аденозин быстро удаляется, что приводит к артериальной вазоконстрикции. И наоборот, когда портальный кровоток является низким, аденозин-опосредованный вазодилатационный эффект в артериальных сосудах необходим для увеличения общего кровотока.
Причины ишемии печени могут быть самыми разнообразными:
1. Системное понижение артериального давления:
– шок (в 50% случаев);
– синдром компрессии чревного ствола.
2. Печеночная артерия. Локальное снижение кровотока:
– тромбоз (любой этиологии);
– эмболия (любой этиологии);
– перекрут добавочной доли печени;
– сдавление опухолью (крайне редко);
– манипуляции (хирургические и диагностические) как эндоартериальные (например, ангиография), так и собственно на тканях печени (например, радиоабляция опухоли); вторая после шока причина ишемии печени;
– травма артерии (включая разрыв).
3. Печеночная воротная вена:
– тромбоз и эмболия (любой этиологии);
– компрессия извне.
К ятрогенным повреждениям относятся:
– артериальная гипотензия, вызывающая недостаточную перфузию внутренних органов и уменьшение портального кровотока;
– действие анестетиков;
– правожелудочковая или левожелудочковая недостаточность;
– тяжелая гипоксемия;
– реперфузионное повреждение печени.
– больные циррозом печени особенно чувствительны к повреждающему действию интраоперационной ишемии, так как ткань печени при этой патологии в большей степени зависит от кровотока по печеночной артерии.
Острая непроходимость печеночной артерии может быть возникать в результате тромбоза у больных с системными васкулитами (узелковый периартериит и другие), миелопролиферативными заболеваниями (полицитемия, хронический миелолейкоз). Она возникает при опухоли (сдавленне, прорастание, эмболия) атеросклерозе, воспалительных процессах в соседних органах, после травмы и т.п.
Причиной закупорки артерий может стать эмболия при инфекционном эндокардите и других заболеваниях сердца (особенно сопровождающихся мерцанием предсердий), при атероматозе аорты. Возможна случайная перевязка или травма печеночной артерии при операции.
Патогенез
Артериальное кровоснабжение печени изменчиво: варьируют сами ветви печеночной артерии и многочисленные анастомозы. Поэтому последствия окклюзии печеночной артерии зависят от ее места, коллатеральной циркуляции и состояния портального кровотока. Очень опасны окклюзии основного ствола, а также ситуации при одновременном нарушении кровообращения в системе воротной вены.
Инфаркты при окклюзии концевых ветвей и недостаточном коллатеральном кровотоке имеют сегментарный характер, они редко достигают в диаметре 8 см, хотя описаны случаи, когда некротизируется целая доля и даже желчный пузырь.
Морфологический картина. Инфаркт печени всегда ишемический с окружающей застойной геморрагической полоской. Субкапсулярпые поля не затронуты в связи с добавочным кровоснабжением. По периферии инфаркта портальные поля сохранены.
Тромбоз воротной вены (пилетромбоз) – редкое заболевание, идиопатический вариант встречается в 13-61% всех тромбозов воротной вены.
Этиология:
– прием контрацептивов;
– сдавление воротной вены извне опухолями, кистами;
– воспалительные изменения стенки воротной вены (при язвенной болезни, аппендиците, травмах брюшной стенки, живота);
– при циррозе печени;
– при интраабдоминальном сепсисе;
– при компрессии вены опухолью;
– при панкреатите и других воспалительных процессах в брюшной полости;
– как послеоперационное осложнение;
– при травмах;
– при дегидратации;
– при нарушении коагуляции.
Патогенез
Тромбоз воротной вены – это обычный тромбоз, который приводит к расширению вен на участках, расположенных перед местом образования тромба. Возможно сращение тромба со стенкой, его организация и реканализация.
При хроническом нарушении портального кровотока раскрываются шунты и формируются анастомозы между селезеночной и верхней брыжеечной венами с одной стороны, и печенью – с другой.
Если тромбоз воротной вены формируется не на фоне цирроза (острый тромбоз), то изменений в печени может не быть. Возможны тромбоэмболии вен печени, а также распространение тромбоза на ветви воротной вены с развитием геморрагических инфарктов селезенки, кишечника.
Эпидемиология
Признак распространенности: Крайне редко
Распространенность неизвестна. Предполагается преобладание пациентов старшего возраста.
Факторы и группы риска
– осложненная аневризма печеночной артерии и другие
мальформации
сосудов печени;
–
васкулиты
;
– травмы;
– миелопролиферативные заболевания;
– операции на органах брюшной полости, сосудах, печени;
–
атеросклероз
;
– опухоли.
Клиническая картина
Клинические критерии диагностики
внезапная боль в области печени; тошнота; рвота; лихорадка
Cимптомы, течение
Общие положения
1. Предположительно, определенное количество случаев тромбоза ветвей печеночной артерии проходят незамеченными, так как небольшие инфаркты печени протекают бессимптомно.
2. Клиническая картина инфаркта печени скудна и вариабельна. В большинстве случаев инфаркт возникает на фоне других заболеваний или у больных, подвергавшихся оперативным вмешательствам, и маскируется симптомами этих состояний.
Наиболее распространенной причиной инфаркта печени являются сердечно-сосудистые заболевания, на долю которых приходится более 70 % случаев, затем идут респираторная недостаточность и сепсис, на которые в совокупности приходится менее 15 % случаев. В последнее время, в связи с расширением спектра вмешательств, на второе место выходит интраоперационная ишемия печени.
Таким образом, в типичной картине инфаркта печени могут присутствовать признаки заболеваний сердца (иногда даже транзиторный эпизод аритмии), легких или факт оперативного вмешательства. Психический статус пациента часто также бывает изменен из-за уменьшения перфузии головного мозга.
Наиболее общие признаки инфаркта печени:
1. Внезапная боль в области печени, в эпигастрии или верхнем отделе живота. Боль может иррадиировать в лопаточную область, подключичную ямку, дельтовидную область. В последующем может появиться шум трения вследствие перигепатита.
2. Болезненность при пальпации без признаков раздражения брюшины.
3. Тошнота, рвота.
4. Лихорадка (при крупных очагах ишемии и некроза).
5. Желтуха (крайне редко).
Диагностика
Диагноз является комплексным. Учитываются факторы риска, этиологически значимые причины, изменения лабораторных показателей и результаты методов визуализации.
УЗИ при инфаркте печени выявляет очаг низкой эхогенности, как правило, треугольного типа, расположенный на периферии органа, хорошо отграниченный от нормальной ткани.
При компьютерной томографии брюшной полости инфаркт печени выявляется как очаговое, часто клиновидное поражение низкой аттенуации.
Диагностика инфаркта печени также предусматривает оценку проходимости печеночной артерии, так как, например, при выполнении
холецистэктомии
или вмешательств в области ворот печени, анатомической резекции печени возможна случайная перевязка печеночной артерии и ее крупной ветви. В таких случаях при МРТ, многофазной КТ и допплеровском УЗИ выявляют зоны инфаркта и отсутствия печеного кровотока.
“Золотым стандартом” диагностики считается КТ высокого разрешения в сочетании с УЗДГ.
Суперселективная ангиография является хорошим дополнением к УЗДГ сосудов и КТ в сомнительных случаях, однако сама может привести к ишемии печени.
Биопсия не рекомендуется как обязательное исследование. Как правило, не дает представления об этиологии заболевания и часто в ранние сроки бывает малоинформативна. Исследование образцов выявляет слабый или умеренный центродолевой некроз с сохранением печеночной архитектуры.
Лабораторная диагностика
Общая информация
1. Нет специфических лабораторных признаков, подтверждающих или отвергающих диагноз инфаркта печени.
2. Лабораторные признаки меняются в динамике.
3. Степень изменения зависит от величины инфаркта печени, наличия сопутствующих (основных) заболеваний, возраста, этиологии и прочих причин.
Тесты:
1. Трансаминазы. Характерным является значительное повышение на 1-3 сутки с падением уровня на 7-10 сутки при восстановлении кровотока.
2. Уровни ЛДГ характеризуются волнообразным течением, зависящим от периодов ишемии и восстановления перфузии. Как правило, наблюдается значительное повышение в первые сутки (часы), с падением и последующим кратким повышением после восстановления кровообращения. Уровень часто в первые часы значительно превышает уровень АЛТ.
Соотношение АЛТ/ЛДГ < 1,5 является более характерным для инфаркта печени, чем, например, для острого гепатита с синдромом цитолиза.
3. Протромбиновое время может увеличиваться на 2-3 секунды.
4. Уровень сывороточного билирубина часто увеличен незначительно, с пиковыми уровнями, следующими после пиковых уровней аминотрансфераз.
5. Сывороточные креатинин, мочевина и уровень азота часто повышены из-за острого тубулярного некроза.
Дифференциальный диагноз
Инфаркт печени необходимо дифференцировать с вирусным и лекарственным гепатитами, если в основном повышается активность аминотрансфераз. Однако при гепатитах указанной этиологии активность аминотрансфераз в послеоперационном периоде повышается в более поздние сроки и при этом как повышение, так и последующее ее снижение происходит более постепенно, чем при ишемическом повреждении печени.
Осложнения
–
печеночная недостаточность
;
– кровотечения;
– формирование
цирроза печени
;
– инфаркт кишечника;
– острая почечная недостаточность;
– спонтанный разрыв селезенки.
Лечение
Специфическое лечение инфаркта печени отсутствует.
Следует принять меры по устранению
гипоксемии
и коррекции вызвавших ее причин – кровопотери, сердечной недостаточности,
ТЭЛА
, сепсиса.
В случае идиопатических тромбозов показаны селективная
ангиография
с
тромболизисом
/тромбэктомией. Имеются данные об успешном использовании неселективного тромболизиса в сочетании с антикоагулянтами.
При эмболии могут быть выполнены эмболоэктомия и
стентирование
мелких ветвей артерии.
Проводится профилактика вторичной инфекции не гепатотоксичными антибиотиками.
Прогноз
Подавляющее количество случаев инфаркта печени оканчивается благоприятным исходом.
У наиболее тяжелых больных, инфаркт печени является лишь одним из проявлений полиорганной недостаточности и свидетельствует о неблагоприятном прогнозе.
Молниеносная печеночная недостаточность в результате инфаркта печени встречается редко, и, скорее всего, возникает при хронической застойной сердечной недостаточности или циррозе. Больные при этом варианте развития впадают в кому и обычно умирают в первые 10 дней.
Иногда присоединяется вторичная инфекция. Может образоваться секвестр из омертвевшей ткани печени и возникнуть вторичное кровотечение.
Общий прогноз зависит, прежде всего, от тяжести основного предрасполагающего состояния, а не от тяжести поражения печени.
Госпитализация
Профилактика
Информация
Источники и литература
- Sleisenger and Fordtran’s gastrointestinal and liver disease: pathophysiology, diagnosis, management /edited by Mark Feldman, Lawrence S. Friedman, Lawrence J. Brandt, 9-th ed., Saunders/Elsevier, 2009
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта”, не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения “MedElement (МедЭлемент)”, “Lekar Pro”,
“Dariger Pro”, “Заболевания: справочник терапевта” являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
