Печень и инфаркт миокарда
Печень – непарный орган брюшной полости, самая крупная железа в организме человека, выполняющая разнообразные функции. В печени происходит обезвреживание токсических веществ, поступающих в нее с кровью из желудочно-кишечного тракта.
В печени синтезируются важнейшие белковые вещества крови, образуются гликоген, желчь; печень участвует в лимфообразовании, играет существенную роль в обмене веществ.
Печень обладает свойством усиления функций организма. Она занимает ведущее место в обеспечении обмена веществ, являясь «биохимической лабораторией» организма. Правильный обмен веществ, способствует росту, постоянному самообновлению организма. Печень является кровяным депо, выполняя функцию хранения, регуляции количества крови. Регулирует состав крови, систему сворачиваемости крови, вырабатывает биологически активные вещества. Эмоция сильного гнева ранит печень. При этом усиленно выделяется в кровь адреналин, что сопровождается выбросом крови из кровяного депо.
При заболевании печени характерно состояние гневной раздражительности. Целый ряд мозговых синдромов связан с заболеванием печени. Вследствие увеличения количества азотистых продуктов обмена, не подвергающихся в печени обезвреживанию и поступающих в больших количествах в кровь, а также нарушения обмена микроэлементов в организме, печеночная интоксикация ведет к раздражительности, бессоннице, бреду и т.д.
Самым распространённым заболеванием печени является камнеобразование. Происходит это в основном от неправильного питания, но возможно и влияние стрессовых факторов. Камни представляют собой затвердевшую желчь. Образовываются они как в печени, так и в желчном пузыре. По содержанию делятся на холестериновые, солевые, пигментные. Размеры камней от крупинок до грецкого ореха.
Помимо камней, которые частично перекрывают желчные протоки и препятствуют нормальному оттоку желчи, с самой желчью (из-за застоя её) происходят нехорошие вещи. Она портится и из легко текучей золотисто-жёлтой становится тёмной мазутообразной с неприятным запахом. В такой желчи размножаются вредные микроорганизмы, которые и вызывают воспаление печени. При чистке печени они выходят в виде белых и бурых хлопьев, ниток и т.п.
Задолго до того, как начинаются проблемы с сердцем, ухудшается работа печени.
Печень оказывает влияние на всю сосудистую систему, в том числе и на сердце. Более того, она является главным защитником сердца. В нормальных условиях она основательно обезвреживает и очищает венозную кровь, которая поступает в нее из органов пищеварительной системы, селезенки и поджелудочной железы. Печень расщепляет алкоголь и прочие ядовитые вещества, в том числе токсины, вырабатываемые микробами. С помощью специальных ферментов она также убивает бактерии и паразитов и нейтрализует некоторые лекарственные соединения. Важной функцией печени является уничтожение азотных составляющих аминокислот, которые не нужны для построения новых белков. Из этих отходов формируется мочевина, которая затем выводится с мочой. Печень также расщепляет ядра погибших клеток. Побочным продуктом этого процесса является мочевая кислота, которая также выводится с мочой.
Печень фильтрует более I л крови в минуту, оставляя в ней из продуктов обмена лишь углекислый газ, который удаляется через легкие. После очистки кровь проходит через печеночную вену в нижнюю полую вену, а затем – прямо в правую половину сердца. Оттуда венозная кровь переносится в легкие, где происходит газообмен: углекислый газ заменяется кислородом. Покинув легкие, кровь попадает в левую половину сердца. Оттуда она перекачивается в аорту, которая доставляет насыщенную кислородом кровь во все ткани организма.
Камни в желчных протоках печени деформируют печеночные дольки, кровеносные сосуды которых передавливаются и запутываются, что ухудшает внутреннее кровоснабжение. Печеночные клетки гибнут, и токсичные продукты их разложения попадают в кровь. Это еще более ослабляет способность печени к детоксикации крови. В результате все больше вредных веществ накапливается в самой печени и в крови. Застой в печени может препятствовать течению крови по венам, приводя к ускорению сердцебиения и даже сердечным приступам. Очевидно также, что токсины, не обезвреженные печенью, наносят вред сердцу и кровеносным сосудам.
Другим негативным следствием этого процесса является то, что белки из погибших клеток (а ежесуточно в организме отмирает 30 млрд. клеток) и неиспользованные белки из пищи расщепляются недостаточно основательно, что ведет к повышению их концентрации в крови. Чтобы избавиться от них, организм пытается откладывать эти излишки в стенки сосудов (более подробно об этом говорится ниже). Когда для этих запасов уже не хватает места, избыток белков остается в крови. Это может привести к увеличению числа эритроцитов (красных кровяных клеток), что повышает до аномального уровня концентрацию форменных элементов крови в плазме. Растет также и содержание гемоглобина в эритроцитах, отчего краснеет кожа, особенно на лице и груди (гемоглобин — это сложный белок, доставляющий молекулы кислорода из легких в клетки организма). В результате эритроциты увеличиваются в размерах и не могут проходить через крошечные капилляры. Очевидно, что кровь в результате становится слишком густой и движется очень медленно, усугубляя тенденцию к формированию тромбов.
Образование кровяных сгустков считается главным фактором риска возникновения инфаркта и инсульта. Поскольку жир не может формировать тромбы, опасность связана, прежде всего с повышенной концентрацией белков. Исследования показывают, что содержащая серу аминокислота под названием гомоцистеин способствует образованию крошечных сгустков, которые ведут к закупорке артерий, и гигантских тромбов, становящихся причиной большинства инфарктов и инсультов (Ann Gin & Lab Sci, 1991 и Lancet, 1981). Стоит обратить внимание на то, что гомоцистеин в 40 раз более предсказуем как фактор риска сердечно-сосудистых заболеваний, нежели холестерин. Эта аминокислота образуется в организме в результате нормального обмена метионина, которого много в красном мясе и молочных продуктах. Высокая концентрация белков в крови задерживает подачу в клетки организма таких важных веществ, как вода, глюкоза и кислород. (Примечание. Переизбыток белков вызывает обезвоживание, т. е. сгущение крови, а это является одной из главных причин высокого кровяного давления и болезней сердца.) Белки также препятствуют полному выведению из организма продуктов обмена (см. раздел «Нарушения кровообращения…»). Все эти факторы вынуждают организм повышать давление крови. Этот процесс до некоторой степени нейтрализует эффект опасного для жизни сгущения крови. Однако эта защитная реакция организма на неестественную для него ситуацию подвергает кровеносные сосуды повышенным нагрузкам и вредит им.
Одна из первых и наиболее эффективных мер, принимаемых организмом, чтобы избежать нависающей угрозы инфаркта, заключается в том, чтобы вывести лишние белки из крови и поместить их куда-нибудь на временное хранение (рис. 10)
Единственное место, где может накапливаться такое количество белков, – сама сосудистая система. Большая часть лишних белков всасывается в стенки капилляров и преобразуется в колагеновые волокна, которые на 100% имеют белковое строение и хранятся в мембранах стенок сосудов. Мембрана обладает способностью утолщаться десятикратно, накапливая белки. Но это означает, что клетки организма не получают должного количества кислорода и питательных веществ. Голоданию подвергаются и клетки сердечных мышц, в результате они ослабляются, работа сердца ухудшается, и развиваются разного рода болезни, включая рак.
Когда лишний белок больше не умещается в стенки капилляров, за его абсорбцию берутся мембраны артерий. Благотворным следствием этого является то, что кровь остается достаточно жидкой, чтобы хотя бы на время отодвинуть угрозу сердечного приступа. Но с течением времени эта спасительная тактика приводит к повреждению стенок сосудов. (Только самые основные механизмы выживания организма избегают серьезных побочных эффектов.) Внутренняя поверхность стенок артерий становится грубой и толстой – как водопроводная труба, покрывающаяся изнутри ржавчиной. Тут и там появляются трещины, раны, спайки.
С небольшими травмами сосудов справляются тромбоциты (кровяные пластинки). Они выделяют гормон серотонин, который способствует сужению сосуда и остановке кровотечения. Но справиться с ранами побольше, какими они обычно бывают в больных венечных артериях, кровяные пластинки своими силами не могут. Для этого требуется сложный процесс свертывания крови и образования тромба. Однако если тромб отрывается, он может попасть в сердце и стать причиной инфаркта миокарда, в просторечии именуемого сердечным приступом. (Если сгусток крови попадет в мозг, в результате случается инсульт. А тромб, блокирующий вход в легочную артерию, по которой «использованная» кровь поступает в легкие, может стать фатальным.)
Чтобы предотвратить опасность, организм использует целый арсенал средств первой помощи, включая выделение в кровь липопротеина-5. Благодаря своей вязкой природе это вещество играет роль «пластыря», более крепко заклеивающего раны, чтобы не дать сгусткам крови оторваться. Второй, не менее важной спасательной мерой является «замазывание» ран холестерином особого рода. Получается своеобразная «гипсовая повязка». Но поскольку сам по себе холестерин еще не обеспечивает достаточную защиту, внутри кровеносного сосуда начинают разрастаться соединительная ткань и клетки гладких мышц. Эти отложения, называемые атеро-склеротическими бляшками, могут со временем полностью перекрыть просвет артерии, препятствуя току крови и способствуя формированию опасных для жизни кровяных сгустков. Когда приток крови к сердцу резко сокращается, активность сердечной мышцы уменьшается, и происходит сердечный приступ. Хотя постепенная закупорка кровеносных сосудов, так называемый атеросклероз, первоначально защищает жизнь человека от инфаркта, вызванного оторвавшимся тромбом, со временем она приводит к тому же результату.
Роль нарушения функции печени в развитии атеросклероза и, как следствие, инфаркта миокарда очевидна. Наша задача, восстановить работу печени и устранить причины, ведущие к образованию атеросклеротических бляшек.
Источник

Инфаркт печени — это некроз гепатоцитов, обусловленный недостаточным поступлением крови и кислорода. В основном возникает на фоне тяжелой сердечно-сосудистой патологии. Типичные клинические проявления: боли в области правого подреберья, тошнота, рвота, лихорадка. Также характерны отеки ног и набухание шейных вен. Для диагностики инфаркта проводятся биохимические печеночные пробы, инструментальные методы — УЗИ, КТ, ангиография. При некрозе печени показано лечение первопричины болезни, которое предполагает активизацию гемодинамики, устранение шока и нормализацию дыхательной функции.
Общие сведения
Инфаркт печени в медицинской литературе имеет несколько синонимов — шоковая печень, ишемический (гипоксический, токсический) гепатит. Распространенность заболевания среди госпитализированных в стационар пациентов составляет в среднем 1 случай на 1000 больных. Наиболее часто инфаркт наблюдается среди страдающих кардиогенным (22%) и септическим шоком (13,8%). В терапевтических отделениях гипоксический гепатит встречается крайне редко — не более 0,03%. В 80% случаев печеночный инфаркт регистрируется у больных пожилого и старческого возраста.
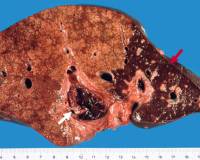
Инфаркт печени
Причины
Инфаркт печени возникает как при системных нарушениях гемодинамики, так и вследствие локальных сосудистых поражений. В исключительных случаях этиологическими факторами болезни служат медицинские манипуляции: неселективная ангиография, радиоабляция опухоли и другие вмешательства на печеночной паренхиме. В современной гастроэнтерологии выделяют 4 основные причины, которые вызывают инфаркт печени:
- Сердечная недостаточность. Является основным этиологическим фактором — вызывает около 50% случаев ишемии паренхимы печени. Гипоксический гепатит зачастую развивается при острой левожелудочковой недостаточности, спровоцированной инфарктом миокарда, жизнеугрожающими аритмиями, декомпенсацией кардиомиопатий.
- Токсико-септический шок. Сепсис обуславливает от 15% до 30% случаев инфаркта печени. При септическом шоке абдоминальный кровоток усиливается, но из-за функциональных нарушений печеночные клетки могут поглотить не больше 15% кислорода. Такая ситуация вызвана эндотоксемией и синдромом гипердинамической циркуляции.
- Дыхательная недостаточность. Гипоксемия и гипоксия являются причинами 15% случаев ишемического гепатита. Снижение парциального давления кислорода в крови встречается при хронических бронхолегочных заболеваниях, ателектазах, обструкции дыхательных путей.
- Локальные нарушения кровотока. Недостаточное поступление крови по печеночной артерии может быть вызвано тромбозом, эмболией, травматическим разрывом или сдавлением сосуда опухолью. Обтурация воротной вены происходит при пилетромбозе, компрессии извне. Редкой причиной является перекрут добавочной доли печени.
В литературе описана связь гипоксического поражения печеночной паренхимы с редкими болезнями — серповидно-клеточной анемией, синдромом Бадда-Киари, наследственной геморрагической телеангиэктазией (болезнью Рандю-Ослера). Иногда инфаркт печени связан с острой кровопотерей, тепловым ударом, ночным апноэ.
К факторам риска относят осложненные аневризмы и другие мальформации печеночной артерии, системные васкулиты. Вероятность развития инфаркта выше у больных с миелопролиферативными процессами и перенесших полостные операции.
Патогенез
В норме печеночный кровоток составляет около 20-25% сердечного выброса и обеспечивается двумя сосудами — печеночной артерией и портальной веной. Если ишемический гепатит обусловлен системными причинами, то основным патогенетическим механизмом инфаркта является критическое падение сердечного выброса с последующей гипоксией паренхимы. Поражение гепатоцитов связано не только со снижением доставки кислорода, но и с неспособностью клеток извлекать его из крови.
При обструкции кровоснабжающего печень сосуда наблюдаются локальные инфаркты, размер которых зависит от уровня поражения. При окклюзии основного сосудистого ствола формируются гигантские некротические очаги, а при закупорке терминальных ветвей — сегментарные некрозы небольшого размера. Морфологически при шоковой печени определяется острый центролобулярный некроз гепатоцитов, который не затрагивает субкапсулярные поля.
Симптомы инфаркта печени
Шоковая печень развивается преимущественно на фоне тяжелого основного заболевания, поэтому проявления некроза гепатоцитов отходят на второй план. Начальный признак гипоксического гепатита — внезапные тупые или тянущие боли в правом подреберье. При надавливании в этой области болезненность усиливается. Живот не вздут и не напряжен, при пальпации других отделов передней брюшной стенки неприятные ощущения не беспокоят.
Иногда ощущаются очень сильные боли, поэтому человек старается принять неподвижное положение, лежа на спине или на левом боку. Часто больные сообщают об иррадиации болевых ощущений в подключичную ямку, область плечевого сустава или межлопаточную зону. Для шоковой печени характерны признаки венозного застоя. Заметны отеки и пастозность голеней, набухание яремных вен.
Вследствие эндотоксемии появляются тошнота и многократная рвота, которая не приносит человеку облегчения. В рвотных массах присутствует примеси желчи, иногда — прожилки крови. При крупных очагах инфаркта температура тела повышается до 38-39°С. Желтушность кожных покровов отмечается очень редко, более типичен акроцианоз. Сопутствующее снижение перфузии головного мозга проявляется нарушениями сознания.
Осложнения
При массивной гибели гепатоцитов и наличии у пациента тяжелой основной патологии возникает молниеносная печеночная недостаточность. Состояние является прогностически неблагоприятным, в большинстве случаев в течение первой недели наблюдается летальный исход. При относительно небольшом объеме поражения характерно замещение органа соединительной тканью с развитием цирроза.
Инфаркт паренхимы зачастую осложняется бактериальной инфекцией, которая характеризуется генерализованным течением. Реже некротизированный участок отграничивается капсулой от окружающих тканей — формируется секвестр. При гипоксическом гепатите сохраняется высокий риск кровотечения. Если гипоксия вызвана местными сосудистыми нарушениями, существует вероятность инфаркта кишечника.
Диагностика
Поскольку инфаркт печени обычно обусловлен другой патологией, обследованием пациента занимается специалист соответствующего профиля совместно с гастроэнтерологом или хирургом. При физикальном осмотре патогномоничные признаки отсутствуют. Для ишемического гепатита типично резкое увеличение и болезненность печени, отрицательные перитонеальные симптомы. Обследование включает ряд лабораторных и инструментальных методов:
- Биохимические анализы. Печеночный инфаркт характеризуется резким повышением уровня трансаминаз (АЛС и АСТ) — в 100-200 раз по сравнению с нормой. В отличие от вирусных гепатитов при инфаркте резко возрастает уровень фермента ЛДГ. Наблюдается умеренное повышение билирубина и креатинина крови, а также резкое падение уровня протромбина.
- УЗИ органов брюшной полости. Ультразвуковое исследование визуализирует инфаркт в печеночной ткани как очаг низкой эхогенности, который имеет треугольную или неправильную форму. Ишемизированный участок располагается в периферической зоне органа, резко отграничен от интактной паренхимы. Для оценки печеночного кровотока используют допплерографию.
- Рентгенологические методы. Для уточнения размеров и локализации инфаркта рекомендована компьютерная томография брюшной полости. При затруднениях в диагностике выполняют суперселективную ангиографию, которая направлена на выявление окклюзии печеночных сосудов.
- Биопсия. Является факультативным исследованием и проводится при недостаточной информативности других диагностических методов. В биоптатах из зоны инфаркта обнаруживают умеренный некроз в центре печеночных долек без признаков воспаления. Визуализируются множественные мелкие кровоизлияния и дилатация синусоидов.
Лечение инфаркта печени
Консервативная терапия
Главная задача при лечении шоковой печени — устранение основной причины патологии. Консервативные мероприятия подбирают только в стационаре, большинство больных госпитализируют в отделение интенсивной терапии. Назначаются препараты из группы бета-адреномиметиков, которые увеличивают сердечный выброс и повышают доставку кислорода в печеночную паренхиму.
Дальнейшие действия включают коррекцию гомеостаза и лечение сопутствующих заболеваний:
- При кровопотере производят переливание коллоидных и кристаллоидных растворов, трансфузию компонентов крови.
- При сепсисе подбирают мощную антибактериальную терапию.
- При дыхательной недостаточности и выраженной гипоксии прибегают к кислородной поддержке или переводят пациента на ИВЛ.
Хирургическое лечение
При выявлении тромбозов печеночных сосудов проводятся малоинвазивные методики: селективная ангиография с тромболизисом или тромбэктомией. В случае эмболии артерии выполняется эмболэктомия и стентирование мелких артериальных ветвей. Если инфаркт этиологически связан со злокачественной опухолью, назначают радикальную полостную операцию — резекцию доли печени.
Прогноз и профилактика
При инфаркте печени прогноз в первую очередь определяется тяжестью основной патологии. При успешном восстановлении показателей гемодинамики и ликвидации первопричины наблюдается восстановления печеночных функций. Прогноз сомнителен для пациентов с хронической застойной сердечной недостаточностью или циррозом печени. Профилактические мероприятия направлены на устранение факторов риска ишемического гепатита.
Источник
