Патогенетическое лечение ишемического инсульта

Современная стратегия лечения больных с ишемическими инсультами основана на ранней диагностике патогенетического подтипа инсульта.
Основные принципы патогенетического лечения ишемических ОНМК включают: 1) восстановление кровотока в зоне ишемии (рециркуляция, реперфузия), 2) поддержание метаболизма мозговой ткани и защиту её от структурных повреждений (нейропротекция).
Основные методы рециркуляции:
1) восстановление и поддержание системной гемодинамики;
2) медикаментозный тромболизис (рекомбинантный тканевой активатор плазминогена, альтеплаза, урокиназа);
3) гемангиокоррекция – нормализация реологических свойств крови и функциональных возможностей сосудистой стенки:
– экстракорпоральные методы (гемосорбция, ультрагемофильтрация, лазерное облучение крови),
– гравитационные методы (цит-, плазмаферез);
4) хирургические методы рециркуляции: наложение экстраинтракраниального микроанастомоза, тромбэктомия, реконструктивные операции на артериях.
Основные методы нейропротекции
1. Восстановление и поддержание гомеостаза.
2. Медикаментозная защита мозга.
3. Немедикаментозные методы: гипербарическая оксигенация, церебральная гипотермия.
Противоотечная терапия при ишемических ОНМК
1. Осмотические диуретики (под контролем осмоляльности плазмы).
2. Гипервентиляция.
3. Дополнительное противоотечное действие оказывает применение нейропротекторов, поддержание гомеостаза.
4. При развитии окклюзионной гидроцефалии при инфаркте мозжечка – по показаниям проводится хирургическое лечение (декомпрессия задней черепной ямки, вентрикулярное дренирование).
Особенности лечения патогенетических подтипов
При верификации инсульта вследствие обтурации приводящей артерии (атеротромботический, в том числе вследствие артерио-артериальной эмболии, кардиоэмболический инфаркт) при поступлении больного в первые 3-6 часов от начала заболевания и отсутствии изменений при КТ-исследовании головы (геморрагические изменения, масс-эффект), при стабильном АД не выше 185/100 мм рт.ст. возможно проведение медикаментозного тромболизиса: рекомбинантный тканевой активатор плазминогена (rt-PA) в дозе 0,9-1,1 мг/кг веса пациента, 10% препарата вводятся в/в болюсно (при стоянии внутриартериального катетера – в/а), остальная доза – в/в капельно в течение 60 мин.). Однако необходимость высоко специализированного предварительного обследования возможного реципиента, включая КТ головы, ангиографию, значительный риск геморрагических осложений тромболитической терапии в настоящее время не позволяют рекомендовать данный метод лечения для широкого использования и заставляют ограничить его рамками специализированных ангионеврологических центров.
Кардиоэмболический инсульт
1. Антикоагулянты – прямого действия в острейшем периоде с последующим переходом на длительную поддерживающую терапию непрямыми антикоагулянтами;
2. Антиагреганты.
3. Нейропротекторы.
4. Вазоактивные препараты.
5. Адекватное лечение кардиальной патологии (антиаритмические препараты, антиангинальные препараты, сердечные гликозиды и др.).
Атеротромботический инсульт
1. Антиагреганты (тромбоцитарные, эритроцитарные);
2. При прогрессирующем течении заболевания (нарастающий тромбоз) показаны антикоагулянты прямого действия с переходом на непрямые;
3. Гемодилюция (низкомолекулярные декстраны, одногруппнаясвежезамороженная плазма);
4. Ангиопротекторы;
5. Нейропротекторы.
Гемодинамический инсульт
1. Восстановление и поддержание системной гемодинамики:
– препараты вазопрессорного действия, а также – улучшающие насосную функцию миокарда,
– объемозамещающие средства, преимущественно – биореологические препараты (плазма), низкомолекулярные декстраны,
– при ишемии миокарда – антианганальные препараты (нитраты),
– при дизритмии – антиаритмики, при нарушениях проводимости (брадиаритмии) – имплантация электрокардиостимулятора (временного или постоянного).
2. Антиагреганты.
3. Вазоактивные препараты (с учетом состояния системной гемодинамики, АД, минутного объёма сердца, наличия дизритмий).
4. Нейропротекторы.
Лакунарный инсульт
1. Оптимизация АД (ингибиторы АПФ, антагонисты рецепторов ангиотензина II, бета-адреноблокаторы, блокаторы кальциевых каналов).
2. Антиагреганты (тромбоцитарные, эритроцитарные).
3. Вазоактивные средства.
4. Антиоксиданты.
Инсульт по типу гемореологической микроокклюзии
1. Гемангиокорректоры различных групп (антиагреганты, ангиопротекторы, вазоактивные препараты, низкомолекулярные декстраны).
2. При недостаточной эффективности, развитии ДВС-синдрома – применение антикоагулянтов прямого, а затем – и непрямого действия.
3. Вазоактивные средства.
4. Антиоксиданты.
Острая гипертоническая энцефалопатия
1. Постепенное снижение АД на 10-15% от исходного уровня (предпочтительно применение легко дозируемых ингибиторов АПФ, альфа-бета-адреноблокаторов, бета-адреноблокаторов, противопоказано использование препаратов вазодилатирующего действия).
2. Дегидратирующая терапия (салуретики, осмотические диуретики).
3. Гипервентиляция.
4. Нейропротекторы.
5. Ангиопротекторы.
6. Гемангиокорректоры (преимущественно биореологические препараты – плазма, низкомолекулярные декстраны).
7. Симптоматическое лечение (противосудорожные, противорвотные препараты, анальгетики и др.).
Источник
В настоящее время неврологи рассматривают ишемический инсульт как патологическое состояние, представляющее собой не отдельное и особое заболевание, а эпизод, развивающийся в рамках прогрессирующего общего или местного поражения сосудов при различных заболеваниях сердечно-сосудистой системы. Он развивается внезапно, в течение нескольких минут или часов, проявляется неврологической симптоматикой, которая сохраняется более 24асов или приводит к летальному исходу в более короткий промежуток времени вследствие нарушения кровоснабжения мозга.
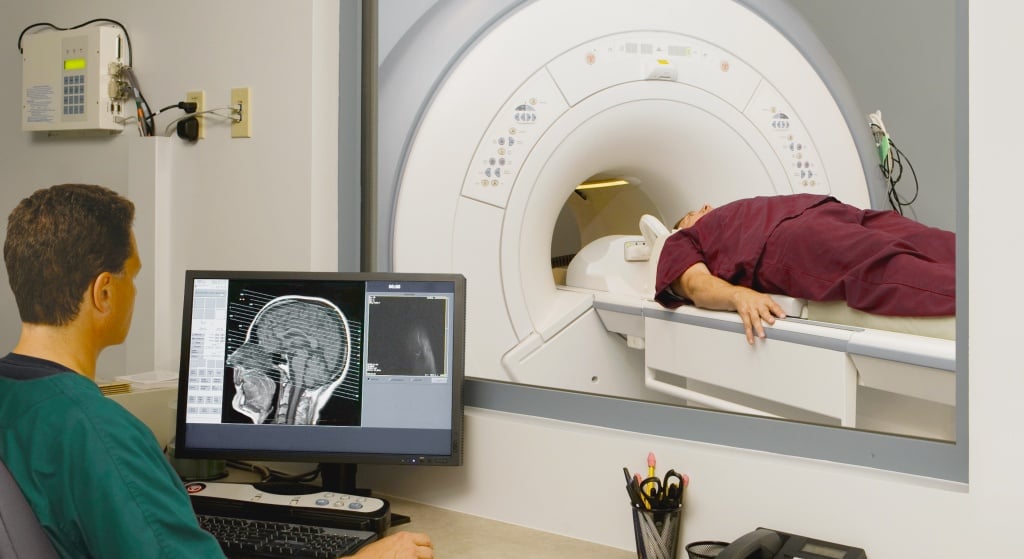
Неврологи Юсуповской больницы диагностируют заболевание при помощи современных методов нейровизуализации: компьютерной томографии или магнитно-резонансной томографии. Для того чтобы выяснить, в бассейне какой мозговой артерии, кровоснабжающей головной мозг, находится тромб или эмбол, выполняют допплерографию. Функциональную активность клеток головного мозга определяют при помощи электроэнцефалографии. Клиника неврологии оснащена современной диагностической аппаратурой ведущих японских, европейских и американских фирм. Результаты обследования расшифровывают врачи с большим профессиональным опытом.
Классификация ишемического инсульта
Выделяют первичные (развивающиеся у данного пациента впервые в жизни) и вторичные (развившиеся у больного, ранее перенёсшего ишемический инсульт) случаи инсульта. Острый инфаркт мозга в течение 28 дней с момента появления неврологической симптоматики расценивают как острый период инсульта. Инсульт – преобладающая причина инвалидизации населения. По данным Национального регистра инсульта в России 31% пациентов, перенёсших инсульт, нуждаются в посторонней помощи для ухода за собой. Благодаря современным методам лечения и реабилитации 95% пациентов с ишемическим инсультом, выписывающимся из Юсуповской больницы, могут обслуживать себя самостоятельно.
Ишемический инсульт – это клинический синдром острого сосудистого поражения мозга. Он развивается вследствие, различных заболеваний сердечно-сосудистой системы. В зависимости от патогенетического механизма развития острой фокальной ишемии мозга выделяют несколько патогенетических вариантов ишемического инсульта:
- атеротромботический инфаркт мозга развивается вследствие атеросклероза крупных артерий, что приводит к их сужению или закупорке. Если атеросклеротическая бляшка или тромб фрагментируются, развивается артерио-артериальная эмболия, которая также включена в данный вариант инсульта;
- кардиоэмболический инсульт развивается по причине аритмии (трепетания и мерцания предсердий), митрального клапанного порока сердца, инфаркта миокарда, особенно давностью до 3 месяцев;
- лакунарный ишемический инсульт происходит вследствие нарушения артерий малого калибра, их поражение обычно связано с наличием артериальной гипертензии или сахарного диабета;
- ишемический инсульт, связанный с другими, более редкими причинами: неатеросклеротическими васкулопатиями, расслоением стенки артерий, гематологическими заболеваниями, гиперкоагуляцией крови, гемодинамическим механизмом развития ишемии участка мозга;
- ишемический неизвестного происхождения. К нему относят инсульты с неустановленной причиной или с наличием двух и более возможных причин, когда окончательный диагноз поставить невозможно.
По тяжести поражения в качестве особого варианта выделяют малый инсульт. При этом виде инфаркта мозга имеющаяся неврологическая симптоматика подвергается обратному развитию в течение первых 21 дней заболевания. В остром периоде инсульта по клиническим критериям выделяют лёгкий, средней тяжести и тяжёлый ишемический инсульт.
В зависимости от того, какова динамика неврологических расстройств, неврологи выделяют инсульт в развитии (при нарастании выраженности неврологической симптоматики) и завершённый инсульт (в случае стабилизации или обратного развития неврологических расстройств).
Периоды ишемического инсульта
С учётом эпидемиологических современных представлений о применимости при ишемическом инсульте тромболитических препаратов выделяют следующие периоды ишемического инсульта:
- острейший период продолжается 3 суток с момента появления первых симптомов инсульта. Этот период времени определяют, как терапевтическое окно (возможность использования тромболитических препаратов для системного введения). Если в течение 24 часов симптоматика проходит, диагностируют транзиторную ишемическую атаку;
- острый период инсульта продолжается до 28 суток;
- длительность раннего восстановительного периода до 6 месяцев;
- поздний восстановительный период длится 2 года;
- период остаточных явлений наступает после 2 лет с начала заболевания.
Диагностика ишемического инсульта
Врачи Юсуповской больницы при сборе анамнеза заболевания выясняют, когда точно началось нарушение мозгового кровообращения, скорость и последовательность возникновения тех или иных симптомов. Особенное значение придают динамике общемозговых (головной боли, рвоты, нарушения уровня сознания, генерализованных судорог) и очаговых (речевых, двигательных и чувствительные нарушений) симптомов. Ишемический инсульт в большинстве случаев начинается исподволь, симптомы развиваются медленно.
При сборе анамнеза жизни выявляют возможные факторы риска ишемического инсульта:
- артериальную гипертензию;
- сахарный диабет;
- мерцательную аритмию и другие нарушения сердечного ритма;
- атеросклероз;
- перенесённые сосудистые заболевания (транзиторная ишемическая атака, инфаркт миокарда);
- курение;
- злоупотребление алкоголем.
После этого выясняют наследственный анамнез в отношении сосудистой патологии у пациента.
Физикальное обследование пациента с ишемическим инсультом врачи Юсуповской больницы проводят по общепринятым правилам по системам органов:
- дыхательная;
- сердечно-сосудистая;
- пищеварительная;
- мочевыделительная и другие.
При оценке неврологического статуса отмечают наличие и выраженность общемозговой и очаговой симптоматики, менингеальных симптомов. Для выявления очаговых симптомов проводят последовательную оценку функций черепно-мозговых нервов, двигательной системы, координаторной и чувствительной сфер, вегетативной системы и высших психических функций. Для количественной оценки выраженности неврологического дефицита у пациентов с ишемическим инсультом применяют специализированные балльные шкалы, такие как шкала инсульта Национального института здоровья (NIH Stroke Scale), скандинавская шкала и другие. Степень функционального восстановления пациентов с инсультом оценивают по модифицированной шкале Рэнкина, индексу Бартела, шкале исходов Глазго.
Пациентам с ишемическим инсультом в Юсуповской больнице выполняют следующие лабораторные исследования:
- клинический анализ крови (включая количество тромбоцитов);
- биохимический анализ (содержание глюкозы, мочевины, креатинина, электролитов, билирубина, общего белка, креатинфосфокиназы);
- коагулограмму (содержание фибриногена, активированное частичное тромбопластиновое время, международное нормализованное отношение;
- общий анализ мочи.
Основу инструментальной диагностики при инсульте составляют методы нейровизуализации, в частности компьютерной томографии и магнитно-резонансной томографии. Эти методы неврологи Юсуповской используют для уточнения характера инсульта, дифференциальной диагностики между инсультом и другими формами внутричерепной патологии, контроля за характером тканевых изменений в зоне поражения при лечении инсульта. Зона инфаркта мозга начинает визуализироваться на изображениях компьютерной томографии обычно через 10-14 часов после начала заболевания. Изменения на томограммах, выполненных методом магнитно-резонансной томографии, при инфаркте мозга возникают раньше КТ-изменений. На Т2-взвешенных изображениях повышение сигнала при инфаркте мозга врачи клиники неврологии наблюдают в целом на несколько часов раньше, чем изменения на компьютерно-томографических изображениях.
Использование компьютерно-томографической или магнитно-резонансной ангиографии позволяет врачам Юсуповской больницы выявлять закупорку и мозговых артерий и внемозговых структур. В последние годы в клиническую практику неврологи внедряют внедряются методы оценки мозгового кровотока на основе не только компьютерно-томографических, но и магнитно-резонансных технологий. Эти методы позволяют выявлять участки снижения кровоснабжения мозга, что весьма важно при острых нарушениях мозгового кровообращения.
Врачи Юсуповской больницы для диагностики ишемического инсульта применяют новый и эффективный при сосудистых поражениях мозга режим магнитно-резонансного исследования, позволяющий получать диффузионно-взвешенные изображения. Изменения повышенной интенсивности проявляются в зоне инфаркта уже в первые минуты развития последнего и обычно свидетельствуют о развитии необратимых структурных повреждений вещества мозга. Использование диффузионно-взвешенных и перфузионных магнитно-резонансных изображений позволяет неврологам решать диагностические задачи, которые невозможно решить при использовании других методов компьютерной и магнитно-резонансной томографии.
В Юсуповской больнице врачи применяют мультидисциплинарный подход к ведению пациентов с ишемическим инсультом, с координацией усилий не только неврологов, но и специалистов другого профиля. Всех больных с инсультом в клинике неврологии при подозрении на острую сердечную патологию осматривает терапевт (кардиолог). Офтальмолог осматривает глазное дно. При выявлении сужений магистральных артерий головы пациентов в Юсуповской больнице консультирует сосудистый хирург для решения вопроса о выполнении каротидной эндартерэктомии или стентировании сонных артерий. При обширном полушарном инфаркте головного мозга или инфаркте мозжечка нейрохирург предлагает выполнить в клиниках- партнёрах декомпрессионную операцию.
После предварительного звонка по телефону врачи Юсуповской больницы проведут дифференцированное обследование, установят патогенетический тип инсульта и проведут эффективное лечение острого нарушения мозгового кровообращения. Особо тяжёлые случаи заболевания обсуждаются на экспертном совете, где профессора, доценты и врачи высшей категории коллегиально ставят уточнённый диагноз и принимают решение о тактике лечения пациента с ишемическим инсультом.
Автор

Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Клиническая неврология с основами медико-социальной экспертизы. СПб.: ООО «Медлайн-Медиа», 2006.
- Широков, Е. А. Инсульт, инфаркт, внезапная смерть. Теория сосудистых катастроф / Е.А. Широков. – М.: Кворум, 2010. – 244 c.
- Виленский, Б. С. Инсульт: профилактика, диагностика и лечение / Б.С. Виленский. – Москва: Высшая школа, 1999. – 336 c.
Наши специалисты

Врач-невролог, к.м.н.

Врач-невролог, к.м.н.

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Врач-невролог

Врач-невролог

Врач-невролог, ведущий специалист отделения неврологии

Врач-невролог
Цены на лечение различных патогенетических вариантов течения ишемического инсульта
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Церебральные инсульты являются на сегодняшний день самыми частыми заболеваниями ЦНС у пациентов в зрелом и пожилом возрасте, а ишемический инсульт составляет 75–80% от общего числа всех цереброваскулярных нарушений кровообращения головного мозга.
Ишемический инсульт или инфаркт мозга характеризуется острым началом и формированием стабильного или частично регрессирующего неврологического дефекта, обусловленного внезапным нарушением кровотока в определенном участке мозга с развитием зоны некроза нейронов.
Лечение ишемического инсульта проводится в условиях специализированного стационара и направлено на проведение специфической и базисной терапии, которая зависит:
от типа инсульта и причины:
- атеротромботический;
- лакунарный;
- кардиоэмболический;
- связанный с гемореологической микроокклюзией;
- гемодинамический).
А также от локализации поражения, характера изменений нейронов головного мозга, общего состояния больного и сопутствующих нарушений.
Этапы терапии инфаркта мозга
В тактике лечения учитывается этиологическая и патогенетическая разнородность инфаркта мозга, в каждом конкретном случае устанавливается непосредственная причина и механизм развития инсульта, и от этого в настоящее время в значительной степени зависит прогноз заболевания, а затем и способы вторичной профилактики для предотвращения развития повторных инсультов.
При развитии ишемического инсульта лечение состоит из нескольких этапов:
- догоспитального;
- лечения в стационаре;
- восстановительного лечения (лекарственные препараты, массаж и электростимуляция мышц);
- реабилитационного (лечебная физкультура, рефлексотерапия и массаж).
Общие принципы терапии при ишемическом инсульте
Особую значимость имеет своевременность, преемственность и правильная тактика лечения на всех этапах терапии ишемического инсульта.
Это связано с высокой летальностью в остром периоде (20% от всех случаев инфаркта мозга), смертностью в течение первого года после его развития (10-15%), а также с часто развивающимися ограничениями в повседневной жизни (когнитивные нарушения, речевые и/или двигательные расстройства).
Большое значение отведено восстановительным и реабилитационным мероприятиям, которые направлены на снижение инвалидизации и наиболее полному восстановлению утраченных функций нейронов в условиях специализированного отделения или местного неврологического санатория:
- лечебная физкультура;
- массаж;
- грязелечение;
- физиотерапевтические процедуры;
- рефлексотерапия.
У лиц трудоспособного возраста важным аспектом реабилитационного (диспансерного) этапа является трудоустройство с учетом профессиональных навыков.
Первая помощь на догоспитальном этапе
При подозрении на развитие ишемического инсульта – внезапная сильная головная боль, рвота, выраженное головокружение, кратковременная потеря сознания с развитием нарушений речи (моторная или сенсорная афазия), нарушения зрения, параличи или парезы (конечностей, языка, лица), судорожные припадки – необходимо не поддаваясь панике незамедлительно вызвать скорую помощь.
До приезда бригады (при необходимости) проводятся мероприятия по поддержанию жизненно важных функций пациента, включающие:
- нормализация дыхания – обеспечить приток свежего воздуха, освободив дыхательные пути от слизи, съемных зубных протезов или рвотных масс (повернуть голову набок и очистить ротовую полость чистым носовым платком) снять все сдавливающие предметы (галстук, тугой воротник, платок);
- приподнять голову пациента и верхнюю часть туловища на 25-30 см (для профилактики отека мозга);
- при судорожном синдроме предотвратить прикусывание языка, убрать предметы, об которые он может удариться головой;
- при остановке сердца – провести сердечно-легочную реанимацию (искусственное дыхание и/или непрямой массаж сердца).
Тактика лечения на догоспитальном этапе
Формирование устойчивого очага некроза и развитие структурно-морфологических изменений в нейронах головного мозга при возникновении инфаркта мозга происходит в течение 3-6 часов после проявления первой симптоматики, так называемое «терапевтическое окно».
В течение этого времени при восстановлении кровоснабжения ишемизированного участка, происходит остановка процесса формирования очага некроза и минимизация неврологического дефицита.
Поэтому наиболее важным фактором догоспитального этапа является немедленная госпитализация больного в палату интенсивной терапии неврологического отделения или реанимационное отделение с транспортировкой в специализированной машине «скорой помощи».
Врач скорой помощи оказывает пациенту интенсивную (при необходимости реанимационную) медицинскую помощь, направленную на устранение угрожающих жизни нарушений сердечно-сосудистой и дыхательной систем (с применением специальных носовых и ротовых воздуховодов), отсасывают выделения из полости рта и носа (слизь и/или рвотные массы). При необходимости проводится интубация трахеи, искусственное дыхание, непрямой массаж сердца.
Госпитальный этап лечения
Лечение ишемического инсульта в условиях стационара заключается в назначении базисной и специфической терапии.
Основными направлениями базисной терапии являются мероприятия по обеспечению адекватного дыхания, коррекция водно-электролитных нарушений, поддержание деятельности сердца и нормального кровообращения, уменьшение отека мозга, а также профилактику развития или лечение пневмонии. Тактика и лекарства при базисной терапии в основном не зависит от вида нарушения церебрального кровообращения (геморрагический или ишемический), а определяются характером нарушения жизненно важных функций организма и направлены на их полное восстановление.
Специфическая или дифференцированная терапия определяется характером инсульта с определением этиологического фактора и его устранением в первые часы после появления симптомов, а также применение нейропротекции.
На сегодняшний день понимание этиологии и патогенетических механизмов развития инсульта мозга является основой для назначения эффективного лечение ишемических нарушений на начальном этапе развития заболевания с определением стратегии дальнейшего лечения, и в связи с этим снижается смертность, минимизируются мозговые дефекты, и обеспечивается благоприятный прогноз.
Этап восстановительного лечения
Ведение пациентов с ишемическим инсультом в восстановительном периоде направлено на стабилизацию неврологической симптоматики и ее постепенный регресс, связанные с процессами «переобучения» нейронов, в результате этого интактные отделы мозга постепенно берут на себя функции пораженных отделов. Данный процесс на клеточном уровне обусловлен образованием новых синапсов и дендритов между нейронами, изменением свойств нейрональных мембран.
Лекарственные препараты, активизирующие процессы восстановления утраченных функций после инфаркта мозга являются средства, стимулирующие метаболизм нейронов.
Также в этом периоде проводится пассивная реабилитация (массаж, ЛФК) для уменьшения риска развития и прогрессирования контрактур, пролежней, тромбоза глубоких вен и постепенного восстановления двигательных функций.
Ранняя реабилитация пациентов после ишемического инсульта
Реабилитация пациентов после перенесенного ишемического инсульта должна начинаться как можно раньше – при расширении двигательного режима и после перевода в общую палату в конце первой или на второй неделе (в зависимости от общего самочувствия пациента).
Она направлена на восстановление функционирования мышц – лечебный массаж, электростимуляция и лечебная физкультура (ЛФК) по индивидуальной программе.
Массаж и ЛФК являются профилактикой мышечных контрактур и болей в суставах, постепенного восстановления чувствительности конечностей и активирования утраченных связей между нейронами.
Лечебный массаж в данном периоде проводится очень осторожно в виде легких поглаживаний при повышении тонуса мышц конечностей или неглубоких разминаний и легких растираний при пониженном тонусе мышц с электростимуляцией мышц и ЛФК по индивидуально подобранной программе.
Особенности реабилитационного этапа
Реабилитация больного после перенесенного инфаркта мозга продолжается от нескольких месяцев до года и более.
Лучше всего этот этап восстановления провести в местном неврологическом санатории, чтобы перемена климата не вызвала усугубления неврологической симптоматики или прогрессирования сопутствующих соматических заболеваний (артериальной гипертензии, аритмий, сахарного диабета).
В специализированном санатории проводится восстановление всех двигательных нарушений при помощи ЛФК (лечебной гимнастики) и физиотерапевтических процедур.
Восстановить утраченную чувствительность помогают массаж, грязелечение и рефлексотерапия.
Виды массажа при лечении последствий инфаркта мозга
Наиболее частыми последствиями после перенесенного ишемического инсульта являются расстройства различной степени тяжести чувствительности и двигательных нарушений.
Лечебный массаж показан пациентам, начиная с острого периода (на первой – второй неделе) для профилактики пролежней и направлен на улучшение микроциркуляции, особенно у пациентов с ожирением или недостаточным питанием, недержанием мочи, а также при присоединении сопутствующих инфекционных поражений.
В раннем реабилитационном периоде массаж направлен на профилактику мышечных и суставных контрактур, восстановление чувствительности, чтобы вернуть нервным клеткам активность, нормализовать нарушенную передачу нервных импульсов. Также массаж направлен на восстановление тонуса мышц при наличии парезов и вялых параличей для нормализации двигательной активности пациента.
Диспансерный этап
Реабилитация при ишемическом инсульте очень важна.
В периоде последствий острого нарушения церебрального кровообращения рекомендуется организация режима с трудотерапией и рациональным питанием. Больные после ишемического инсульта должны постоянно наблюдаться неврологом с курсами медикаментозного лечения, лечебной физкультуры, массаж и физиотерапии с дальнейшим восстановлением неврологических нарушений (вялых парезов, нарушений речи и когнитивных расстройств).
Восстановление трудоспособности после инфаркта мозга, особенно у молодых пациентов – трудоустройство с учетом компенсаторных возможностей и профессиональных навыков больного.
Особенности диспансерного этапа при стойких нарушениях
При наличии стойких двигательных изменений рекомендуется массаж и тренировка всех групп мышц для повышения общей двигательной активности. При утраченных речевых функциях пациента для коррекции нарушений речи необходима консультация и лечение у логопеда, курсы препаратов с нейротрофическим и нейромодуляторным действием (нейропротекторов) и вторичная профилактика повторных инсультов.
Стойкие неврологические нарушения являются наиболее частой причиной инвалидизации.
Прогноз при ишемическом инсульте
Прогноз заболевания после перенесенного острого нарушения цереброваскулярного кровообращения по ишемическому типу зависит от локализации патологического процесса и объема поражений мозга, тяжести сопутствующих заболеваний, возраста пациента, своевременности госпитализации и начала терапии.
Профилактика ишемических инсультов
В основе профилактики инфаркта мозга находится эффективное предотвращение тромбоза кровеносных сосудов, возникающего при формировании в крови атеросклеротических бляшек и тромбов – поддержание адекватной массы тела и здорового образа жизни, воздержание от курения, приема алкоголя и других вредных привычек.
Необходимы занятия лечебной физкультурой, пешие прогулки, рациональное здоровое питание и общий массаж для профилактики развития и прогрессирования сердечно-сосудистых заболеваний – атеросклероза, гипертонической болезни, аритмий, инфаркта миокарда и патологии нервной системы (мигрени, вегето-сосудистой дистонии с церебростеническим синдромом).
В группе риска развития ишемического инсульта находятся пациенты, страдающие сахарным диабетом, артериальной гипертензией и гиперхолестеринемией.
Источник
