Парез взора вправо при инсульте
Паралич сопряжённого взгляда — неврологические нарушения, влияющие на способность двигать оба глаза в одном направлении. Этот паралич может влиять на взгляд как в горизонтальном, так и в вертикальном направлении[3].
Этиология[править | править код]
Поражение, которое вносит аномалия в тканях из-за травмы или болезни, может нарушить передачу сигналов от мозга к глазу. Почти все параличи сопряжённого взгляда происходят из поражения где-то в стволе головного мозга, как правило, в среднем мозге или мосте. Эти повреждения могут быть вызваны инсультом или заболеваниями, такими как синдром Кербера-Салус-Элшнига, прогрессирующий супрануклеарный парез взора, оливопонтоцеребеллярный синдром или Болезнь Ниманна — Пика, тип C[4].
Общие указания и классификация[править | править код]
Параличи сопряженные взгляда могут быть классифицированы как параличи, влияющих на горизонтальный взгляд или вертикальный взгляд.
Паралич горизонтального взгляда[править | править код]
Паралич горизонтального взгляда влияет на перемещение взгляда обоих глаз относительно средней линии тела. Паралич горизонтального взгляда, как правило, вызван поражением в мозговом стволе и соединительных нервах, как правило, в мосте[5].
Паралич вертикального взора[править | править код]
Паралич вертикального взора влияет на перемещение одного или обоих глаз либо в направлении вверх, либо вверх и вниз, реже только вниз. Очень редко парализует движение только одного глаза только в одном направлении, хотя по определению это не паралич сопряженного взгляда, потому что, по определению, паралич сопряженного взгляда влияет на движение обоих глаз. Паралич вертикального взора часто бывают вызван повреждениями в мозге из-за инсульта или опухоли. В случае, когда страдает только взгляд вниз, причиной, как правило, является прогрессирующий супрануклеарный паралич[6].
Нейроанатомия и патофизиология[править | править код]
Расположение поражения определяет тип паралича. Неселективный паралич горизонтального взгляда обусловлен поражением в отводящем ядре. Это где черепной нерв VI теряет свой путь к латеральной прямой мышце, которая управляет движением глаза по горизонтали от средней линии тела. Черепной нерв VI также имеет интернейроны, подключённые к медиальной прямой мышце, которая управляет горизонтальным движением глаз в сторону от средней линии тела[7]. Поскольку латеральная прямая мышца управляет движением от центра тела, поражения в отводящем ядре разрывают пути управления движения в сторону от центра, не позволяя правому глазу перемещаться вправо и левому глазу перемещаться влево. Нерв VI имеет самое большое субарахноидальное расстояние до целевой ткани, что делает его чувствительным к повреждениям[8]. Повреждения в любой точке отводящего ядра, черепно-мозгового нерва VI, нейронов, или интернейронов может повлиять на движение глаз в сторону очага поражения. Повреждения на обеих сторонах отводящего ядра может привести к полной потере горизонтального перемещения глаз.[5]
Еще один тип паралича взгляда — горизонтальный саккадический паралич. Саккады — очень быстрые непроизвольные движения глаз[9]. Парамедианные мостовые ретикулярные образования (PPRF), а также мост несут ответственность за саккады, передавая сигналы к отводящим ядрам[10]. Поражения в PPRF вызывают замедление саккадического горизонтального движения глаз или, в случае очень серьезных повреждений, их отсутствие[5]. Это происходит потому, что пути управления саккадическими движениями разрушаются поражением и возможны только медленные движения, управляемые различными моторными путями, но они неэффектины.
Поражения в среднем мозге могут интерферировать с эфферентными двигательными сигналами, прежде чем они поступают в мост. Это также может привести к замедлению горизонтальныех саккадических движений и невозможность для глаза нахождения цели в ходе саккад. Это повреждение обычно происходит в глазодвигательном ядре среднего мозга[11]. Как и при горизонтальном саккадическом параличе, саккады остановливаются или замедляются от нарушенния пути, только в этом случае сигнал нарушается прежде чем он достигнет PPRF.
Синдром Полтора связан с повреждением парасрединных ретикулярных образований и медиального продольного пучка[12]. Эти объединенные повреждения вызывают полную ущербность взгляда на той же стороне и «половины» взгляда на противоположной стороне[5]. Как видно при горизонтальном саккадическом параличе, нарушения взгляда на противоположной стороне вызвано разрушением путей, идущих от PPRF, в то время как «половина» — ухудшение сигнала, проходящего через медиальные продольные пучки, который не в состоянии достичь своей цели. Синдром полтора, как правило, связан с горизонтальным взглядом.
Хотя реже, чем на горизонтальный, синдром полтора от повреждения парасрединных мостовых ретикулярных образований и медиального продольного пучка, может влиять на вертикальный взгляд. Это может привести к ухудшению вертикального взгляда, позволяя только одному глазу перемещаться по вертикали[5].
Признаки и симптомы[править | править код]
Симптомы паралича сопряженного взгляда включают нарушения возможности взгляда в различных направлениях и различных видов движения глаз, в зависимости от типа паралича взгляда. Признаки человека с параличем взгляда могут быть частые движения головы вместо глаз[13]. Например, человек с горизонтальным саккадическим параличем может крутить головой вокруг, наблюдая события фильма или высоко задирать вместо того, чтобы держать голову неподвижно а двигать лишь глазами, что, как правило, остаётся незамеченным. Кто-то с неселективным параличем горизонтального взгляда может медленно вращать голову взад и вперед, читая книгу вместо того, чтобы медленно сканирования глазами по странице.
Диагностика[править | править код]
Пациент может быть диагностирован с параличем сопряженного взгляда врачом, выполнившим ряд тестов, чтобы изучить возможности движения глаз пациента. В большинстве случаев, паралич взгляда может быть просто неспособностью двигать оба глаза в одном направлении. Тем не менее, иногда пациент симулирует нистагм на оба глаза в качестве доказательства паралича сопряженного взгляда[14]. Нистагм назад и «рывок» вперед глаз при попытке удержать взгляд в одном направлении[15].
Лечение[править | править код]
Не существует никакого лечения самого паралича сопряженного взгляда, поэтому паралич взгляда должен быть обработан скорее всего, лишь хирургическим путём[3]. Как указано в разделе причины, паралич взгляда может быть связан с поражением, вызванным инсультом или другим условием. Некоторые из таких условий, как прогрессирующий супраядерный паралич неизлечим[16], и лечение включает в себя только терапию, чтобы восстановить некоторые функции, не включающие управление взглядом. Другие условия, типа болезни Ниман-Пика типа C ограничены медикаментозной терапией[17]. Жертвы инсульта с параличем сопряженного взгляда могут быть обработаны внутривенной терапией, если пациент имеет достаточно раннюю форму, или хирургическими процедурами в других случаях[18].
Прогнозы[править | править код]
Прогноз поражения визуальных нервных путей, что вызывает паралич сопряженного взгляда значительно варьируется. В зависимости от характера поражения, восстановление может произойти быстро или никогда. Например, Неврит зрительного нерва, вызваный воспалением, можно исцелить всего за несколько недель, в то время как пациенты с ишемической оптической невропатией не могут исцелиться[19][20].
Особый случай[править | править код]
Паралич горизонтального взгляда с прогрессирующим сколиозом (HGPPS) — очень редкая форма паралича сопряженного взгляда, появлялась лишь в нескольких десятках семей во всем мире. HGPPS препятствует горизонтальному движению обоих глаз, в результате чего людям с этой проблемой приходится двигать голову, чтобы увидеть движущиеся объекты. В дополнение к нарушению движения взгляда, HGPPS объединён с прогрессирующим сколиозом, хотя глазные симптомы обычно появляются перед сколиозом. HGPPS обусловлен мутацией в гене Robo3, которая приводит к пересечению двигательных и сенсорных сигналов, препятствуя горизонтальному движению глаз. В дополнение к мутации, повреждения в среднем мозге и мосте являются общими. Это также может включать в себя полное отсутствие образований в мосте, бугорка на лице(англ. facial colliculus), который несет ответственность за некоторые движения лица[21]. Причина прогрессирующего сколиоза в HGPPS и почему HGPPS не влияет на вертикальный взгляд непонятна. Прогрессирующий сколиоз обычно обрабатывают хирургией[13].
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ 1 2 Conjugate Gaze Palsies: Neuro-ophthalmologic and Cranial Nerve Disorders: Merck Manual Professional. Merckmanuals.com. Дата обращения 7 июля 2013.
- ↑ Conjugate gaze palsy. RightDiagnosis.com (7 мая 2013). Дата обращения 7 июля 2013.
- ↑ 1 2 3 4 5 Barton, J., & Goodwin, J. (2001). Horizontal Gaze Palsy. Medlink.com. Дата обращения 7 июля 2013.
- ↑ Conjugate Gaze Palsies: Cranial Nerve Disorders: Merck Manual Home Edition. Merckmanuals.com. Дата обращения 7 июля 2013.
- ↑ Eye Theory (недоступная ссылка). Cim.ucdavis.edu. Дата обращения 7 июля 2013. Архивировано 26 июля 2011 года.
- ↑ Ehrenhaus, M. P. (2012). Abducens Nerve Palsy. Emedicine.medscape.com (14 февраля 2013). Дата обращения 7 июля 2013.
- ↑ Saccades – definition of Saccades in the Medical dictionary – by the Free Online Medical Dictionary, Thesaurus and Encyclopedia. Medical-dictionary.thefreedictionary.com. Дата обращения 7 июля 2013.
- ↑ University of Western Ontario Department of Physiology. (1996). Basic Principles of Generating Horizontal Saccades. Schorlab.berkeley.edu (4 октября 1996). Дата обращения 7 июля 2013.
- ↑ The Canadian eTextbook of eye movements. Neuroophthalmology.ca. Дата обращения 7 июля 2013. Архивировано 8 марта 2014 года.
- ↑ Terao, S.-ichi, Osano, Y., Fukuoka, T., Miura, N., & Mitsuma, T. (2000). Coexisting Vertical and Horizontal One and a Half Syndrome. Journal of Neurology, Neurosurgery & Psychiatry with Practical Neurology, 69(3), 401-402. Jnnp.bmj.com (10 февраля 2000). Дата обращения 7 июля 2013.
- ↑ 1 2 Horizontal Gaze Palsy with Progressive Scoliosis. (2012).Gentics Home Reference. Ghr.nlm.nih.gov (1 июля 2013). Дата обращения 7 июля 2013.
- ↑ Zee D. Internuclear Ophthalmoplegia: Pathophysiology and Diagnosis. Bailliereâs Clinical Neurology. 1992;1(2):455-470. Web.ebscohost.com. Дата обращения 7 июля 2013. (недоступная ссылка)
- ↑ Hertle RW. Nystagmus in Infancy and Childhood. Seminars in Ophthalmology. 2008;23:307-317 (недоступная ссылка)
- ↑ USA. Anon. Progressive Supranuclear Palsy. A.D.A.M. Medical Encyclopedia. 2010. Ncbi.nlm.nih.gov. Дата обращения 7 июля 2013.
- ↑ Davidson CD, Ali NF, Micsenyi MC, et al. Chronic Cyclodextrin Treatmen of Murine Niemann-Pick C Disease Ameliorates Neuronal Cholesterol and Glycosphingolipid Stroage and Disease Progression. PLoS ONE. 2009;4(9). Plosone.org. Дата обращения 7 июля 2013.
- ↑ Goldstein LB, Simel DL. Is This Patient Having a Stroke? The Journal of the American Medical Association. 2005;293(19):2391-2402. Jama.jamanetwork.com (18 мая 2005). Дата обращения 7 июля 2013.
- ↑ D.A. Jacobsa and S.L. Galettaa. Jacabs DA, Galetta SL. Neuro-Ophthalmology for Neuroradiologists. American Journal of Neuroradiology. 2007;33(6):3-8. Ajnr.org (1 января 2007). Дата обращения 7 июля 2013.
- ↑ National Stroke Association. Stroke Treatment.
- ↑ Bomfin RC, Tavora DGF, Nakayama M, Gama RL. Horizontal Gaze Palsy with Progressive Scoliosis: CT and MR Findings. Pediatric Radiology. 2009;39(2):184-187. Springerlink.com. Дата обращения 7 июля 2013. (недоступная ссылка)
Источник
Инсульт является на сегодняшний день одним из основных патологических процессов, приводящих к развитию инвалидизации населения с развитием парализации, нарушениями речи и чувствительности, расстройствами координации, изменением интеллекта и памяти различной степени выраженности.
Паралич правой стороны тела
Парализация правой стороны тела развивается при локализации очага поражения (кровоизлияние или ишемический инсульт) в левом полушарии головного мозга.
Паралич или парез является наиболее частым двигательным нарушением, встречающимся у 88 % пациентов после перенесенного инсульта.
Постинсультный паралич характеризуется снижением силы и ограничением движений с изменением мышечного тонуса – в первые дни возможна мышечная гипотония (у трети больных), а в дальнейшем нарастание спастичности с формированием парезов после инсульта, появлением клонусов, патологических рефлексов и синкинезий.
Симптомы инсультов с правосторонней парализацией
Правостороннюю парализацию тела, вызывают инсульты с локализацией очага в области левого полушария, которые характеризуются полным или частичным параличом со стойкими нарушениями чувствительности и нарушениями мышечного тонуса.
При развитии инсульта в левом полушарии могут наблюдаться также нарушения речи (моторная афазия), нарушения логического мышления и депрессивные состояния и общемозговыми симптомами: нарушением сознания, рвотой, резкой головной болью, головокружением.
Виды параличей и локализация поражения
Степень и распределение параличей и парезов после инсульта в основном зависит от размера и локализации очага поражения.
При локализации очага поражения во внутренней капсуле (в области заднего бедра) левого полушария головного мозга в остром периоде развиваются правосторонняя гемиплегия (полный паралич с отсутствием движений в руке и ноге с правой стороны), сочетающийся с гемигипестезией (нарушением всех видов чувствительности на стороне парализации) и гемианопсией – синдром «трех геми». При этом типе инсульта отмечается наиболее выраженная парализация правой стороны тела, сочетающаяся с другими неврологическими симптомами – нарушениями речи, выпадениями полей зрения, астено-депрессивными состояниями.
По мере удаления очага инсульта от внутренней капсулы – уменьшается выраженность двигательных нарушений и парезом поражаются определенные отделы (дистальные или проксимальные) конечностей с преобладанием парализации в правой руке или ноге.
Для очагов, расположенных в белом веществе в области центральных извилин характерно преобладание паретических нарушений в дистальных отделах правых конечностей (в руке больше, чем в ноге).
Основные принципы лечения пациентов после инсультов
Современное лечение мозговых инсультов включает комплекс лечебных мероприятий неотложной помощи больным с церебральным инсультом (базисное лечение), которое не зависит от характера инсульта (геморрагический инсульт или инфаркт мозга) и начинается на догоспитальном этапе. После уточнения характера церебрального инсульта терапию дополняют средствами дифференцированного лечения.
Сочетание базисной и дифференцированной терапии представляют собой единый комплекс, который обеспечивает наиболее эффективную систему лечения мозговых инсультов.
Догоспитальный этап лечения
При проявлении симптомов развития инсульта – общемозговой симптоматики (выраженная головная боль, потеря сознания, нарушения дыхания, головокружения, рвота) и/или очаговых поражений (парализована правая сторона тела, нарушена речь, отмечается нарушения зрения или слуха) необходимо срочно обратиться за медицинской помощью.
Раннее начало лечения является при инсультах важным фактором для дальнейшего развития заболевания и прогнозов после инсульта (для жизни, трудоспособности и социальной адаптации).
Проведение базисной терапии при правосторонней парализации
Чем раньше проведена госпитализация пациента и начато лечение – тем благоприятнее исход заболевания (исключая обширный тотальный ишемический инсульт или кровоизлияния с массивной гибелью нейронов и/или локализацией в области ствола мозга) даже при изначально тяжелых состояниях.
Базисное лечение после мозговых инсультов направлено:
- на срочную коррекцию нарушений жизненно важных функций организма (дыхания, глотания, гемодинамики, купирование эпилептического статуса);
- на борьбу с отеком мозга и регуляцию водно-электролитного баланса;
- на метаболическую защиту мозга (нейропротекторная терапия).
Дифференцированное лечение при кровоизлияниях
Геморрагический инсульт протекает более тяжело и характеризуется высокими показателями летальности, поэтому как базисная терапия, так и дифференцированное лечение проводятся более интенсивно.
Дифференцированная терапия левостороннего кровоизлияния в мозг, вызывающего грубые параличи правой стороны тела, заключается в проведении лечебных мероприятий, направленных на торможение образования плазмина, нормализацию гемостаза, уменьшение проницаемости сосудистой стенки и/или хирургическое лечение (при массивных кровоизлияниях).
Медикаментозное лечение при парализации правой стороны, вследствие геморрагического инсульта предусматривает применение коагулянтов, антифибринолитических средств и ограничение назначения спазмолитиков, антиагрегантов (аспирин, индометацин), кортикостероидов, антагонистов кальция и барбитуратов.
Дифференцированное лечение при ишемических поражениях головного мозга
Специфическое лечения ишемического инсульта основано на устранении непосредственной причины, вызвавшей острую закупорку сосудов головного мозга, что в большинстве случаев связанно с тромбоэмболией или тромбозом мозговых артерий.
В первую очередь назначается тромболитическая терапия, антикоагулянты, ингибиторы агрегации тромбоцитов (антиагреганты), дефибринизирующие энзимы и нейропротекторная терапия.
Ишемический инсульт необходимо лечить своевременно и квалифицированно, воздействуя на все звенья патогенеза образования очага ишемии.
Реабилитационные мероприятия
Активное восстановительное лечение у пациентов, перенесших ишемический инсульт или кровоизлияние в мозг, начинается не ранее, чем через 3 недели после купирования острого состояния.
Объем реабилитационных мероприятий зависит от тяжести состояния, локализации поражения, сопутствующей патологии и других факторов.
Реабилитационный период для больных, у которых парализована правая сторона, проводится комплексно:
- медикаментозное лечение совмещается с занятиями кинезотерапии (лечебная гимнастика и физкультура);
- физиотерапевтическими процедурами;
- массажем (классический и избирательный массаж);
- занятиями с психологом и логопедом (при необходимости).
Достаточно часто у пациентов с парализацией правой стороны назначается электромиостимуляция (особенно при центральных парезах), гальванизация, магнитотерапия и рефлексотерапия.
Источник
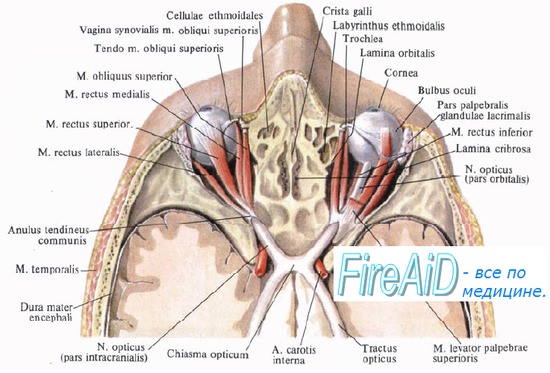
Параличи взора. Дифференциальная диагностика надъядерных и стволовых параличей взораПараличи взора – нарушение содружественных движений глазных яблок в ту или иную сторону. Нисходящие волокна заднего продольного пучка спускаются под дном IV желудочка у средней линии, оканчиваются у ядра XI пары и у клеток передних рогов, преимущественно шейной части спинного мозга. От вестибулярных ядер – Бехтерева (п. vestibularis sup.) и треугольного ядра (n. triangularis, п. Schwalbe seu n. vestibularis dorsalis) – берут начало восходящие волокна. Система волокон заднего продольного пучка соединяет ядра III и VI пар ЧН таким образом, что ядро VI пары, иннервирующее наружную прямую мышцу, связано с той частью ядра III пары, которая иннервирует внутреннюю прямую мышцу контрлатеральной стороны. Этой связью обеспечивается поворот глаз вправо или влево. Сочетанные движения глаз вверх или вниз осуществляются системой связей через волокна, идущие от ядер Кахала. Через вестибулярные ядра задний продольный пучок осуществляет связь с мозжечком. В систему заднего продольного пучка входят также волокна от ядер IX, X пар ЧН, ретикулярной формации ствола. Благодаря перечисленным связям через систему гамма-петли осуществляются тоногенные влияния экстрапирамидной системы на мышцы шеи; регулируется включение мышц агонистов и антагонистов, обеспечиваются адекватные вегетативные реакции.
Дифференциальная диагностика надъядерных и стволовых параличей взораПри надъядерных параличах сохраняются рефлекторные движения глазных яблок, которые можно выявить с помощью специальных приемов: Корковые параличи взора непродолжительны, движения глаз быстро восстанавливаются за счет связей с другим полушарием и существования дополнительных центров взора. Если же ограничение содружественных движений глаз остается на длительный срок, то это скорее свидетельствует о стволовой локализации процесса. Сочетанный поворот глаз и головы всегда обусловлен корковой локализацией очага, спазм взора вверх возникает исключительно при очаге в стволе. Парезы взора могут возникать и при локализации очагов в дополнительных центрах взора. В этих случаях больные не осознают своего дефекта, в отличие от парезов взора при очагах в основном центре взора. При ирритации в затылочном центре взора наряду с поворотом глаз наблюдаются зрительные галлюцинации. При выпадении его функции – преходящее отклонение глаз в сторон; очага. При разрушении лобного центра взора рефлекторные движения глаз сохранены (положительный феномен «кукольных глаз»); при разрушении затылошого центра взора рефлекторные движения глаз исчезают (отрицательный фаюмен «кукольных глаз»). Больной произвольно следит за движением предмета. В редких случаях может иметь место двустороннее выключение корково-стволовых глазодвигательных путей (синдром Роте-Бильшовского). Он возникает в некоторых случаях псевдобульбарного паралича и характеризуется стойким нарушением произюльных боковых движений глаз при сохранности рефлекторных. Псевдобульбарные параличи при локализации процесса в стволе не сопровождаются парезом взора. Это связано с тем, что корково-нуклеарный путь к ядрам III, IV, VI пар ЧН проходит в покрышке ствола раздельно от пирамидного пути, который занимает основание и может поражаться самостоятельно. – Также рекомендуем “Стволовой паралич взора. Синдром Раймона-Сестана, Парино и Грунера-Бертолотти” Оглавление темы “Нарушения движения глаз – патология глазодвигательных нервов”: |
Источник
