Ответы анализов при инфаркте миокарда
Инфаркт миокарда – очень грозное заболевание, как не крути. Даже малосимптомные проявления, которые практически не беспокоили, дадут о себе знать в будущем. Поэтому так много сил и времени уделяется максимально ранней диагностике этого недуга.
Источник картинки: pixabay.com
Инфаркт миокарда – это острый коронарный синдром, который возникает из-за внезапного и полного прекращения кровотока в коронарной артерии в связи с тромбозом и с последующим развитием очагов ишемического некроза в сердечной стенке.
В США показатель догоспитальной смертности составляет около 50% всех случаев острого ИМ, а практически все случаи первичной фибрилляции желудочков происходят в первые 4 часа после начала инфаркта миокарда. Думаю вы и сами понимаете, насколько это опасное заболевание и насколько важно быстро его диагностировать.
Диагностические методы
Чтобы врачу определить, что перед ним именно инфаркт миокарда, нужно сопоставить три важных показателя: клиническую картину, изменения на ЭКГ, повышение маркеров в крови.
Если говорить о клинической картине (затяжная, более 20 минут, ангиозная боль, которая не снимается нитроглицерином), то её трактовка достаточно субьективна, и некоторые врачи могут не обратить на неё внимание, либо не иметь достаточных знаний чтобы распознать, к примеру, атипичные клинические проявления.
Типы боли при инфаркте миокарда. Источник: Внутренняя медицина за Неттером.
Всё вышесказанное можно отнести и к ЭКГ (электрокардиография), которая, хоть и способна показать изменения, обладает довольно существенным минусом – необходимостью в интерпретации, из-за чего субьективность расшифровки, а, следовательно, возможная неквалифицированность медика сыграет злую шутку с больным.
Вид инфаркта на ЭКГ. Отчётливо видна элевация сегмента ST в отведенияз V1-V5, avR, avL. Если хотите понять, что видно на ленте – добро пожаловать в мою статью про ЭКГ на канале.. Источник картинки – Я.Картинки
Вот тут мы и подходим к третьему пункту диагностики инфаркта и, по совместительству, темой нашего сегодняшнего разговора – сердечным маркерам. Давайте разбираться, что это.
Маркеры инфаркта миокарда
Что же такое биохимические маркеры заболевания? Это специфические вещества, наличие в крови которых в норме минимально, либо отсутствует вовсе. Их повышение сигнализирует о том, что в организме случился сбой, и повредился именно тот орган, с которым конкретный маркер ассоциирован. Для всего организма существуют самые различные маркеры (тот же альфа-фетопротеин как онкомаркер рака печени, аминотрансферазы как маркеры повреждения почек, печени, поджелудочной железы, сердца(в меньшей степени). Все они повышаются при тех или иных патологиях.
Конкретно для сердца существуют четыре основных маркера: миоглобин, сердечные тропонины, КФК-МВ, ЛДГ. Остановимся на каждом из них.
Миоглобин
Миоглобин – это белок, который транспортирует кислород в скелетные мышцы и миокард. При повреждении мышечной ткани концентрация этого белка в крови повышается в 5-10 раз. Поскольку миоглобин содержится не только в сердечных мышцах, он не является специфическим маркером, однако реагирует он одним из первых: уже через час концентрация его в крови значительно вырастает.
Кроме ИМ, миоглобин выявляется при синдроме длительного сдавливания, травмах мышц, после хирургических операций.
Сердечные тропонины
Сердечные тропонины – тропонин I и тропонин Т – обнаруживаются только в сердечной мышце. Это белки, которые так же, как и миоглобин, в норме не обнаруживаются в крови, и высвобождаются при повреждении сердца. Повышение значений происходит несколько позже, чем у миоглобина – через 4-5 часа, и держится повышенным до 10-14 дней.
Креатинфосфокиназа-МВ
Креатинфосфокиназа-МВ (КФК-МВ) – даный маркер повышается в крови спустя 4-8 часов, что немного уступает по скорости тому же миоглобину. Однако он обладает значительным преимуществом перед коллегами – его уровень снижается уже на 3 сутки (вышеописанный тропонин начинает снижаться только с 8-10 дня), что даёт возможность определить повторный инфаркт миокарда в случае его возникновения.
Лактатдегидрогеназа
Лактатдегидрогеназа 1 и 2 (ЛДГ) – это ферменты гликолиза, которые преобладают в сердце (Другие изоформы ЛДГ преобладают в лёгких, поджелудочной железе). Не является специфическим показателем инфаркта, так как изоформы 1 и 2 также находятся в других органах, хоть и в меньшей мере. Имеет самый длительный период выхода в кровь (выявляется только спустя 8-10 часов), и не имеет первоочередную ценность в диагностике инфаркта миокарда, однако в сумме с остальными маркерами всё же используется.
Источник картинки: Передерий, Ткач. Основы внутренней медицины, 2009г.
Суммируя всё вышесказанное, стоит сказать, что ни один из маркеров не лишён недостатков, однако в комплексной диагностике они дают чёткую картину развития инфаркта миокарда.
Спасибо, что читали статью! Подписывайтесь, чтобы получать новую дозу интересных и познавательных статей из мира медицины!
Источник
Анализ крови при инфаркте миокарда
Уже во второй половине первых суток инфаркта миокарда в периферической крови количество лейкоцитов увеличивается до 15 х 1000000000 — 20 х 1000000000/л и более главным образом за счет нейтрофилов, особенно молодых (нейтрофильный сдвиг влево). Через 1-2 дня снижается число эозинофилов вплоть до анэозинофилии. По мере интенсификации репаративных процессов возрастает количество эозинофилов.
Скорость оседания эритроцитов (СОЭ) начинает повышаться через 1-2 суток после начала инфаркта и сохраняется на этом уровне до 3-4 недель. Нормализация СОЭ обычно указывает на окончание неспецифичного воспалительного процесса в зоне некроза.
При инфаркте миокарда возникает гиперферментемия. Так, в крови возрастает уровень аспартатаминотрансферазы (ACT), нормальная концентрация которой 0,1-0,45 ммоль/л. Максимальное увеличение ACT наблюдается на 2-4-е сутки, нормализация происходит на 5-7-е сутки. Одновременно с повышением активности ACT возрастает активность аланинаминотрансферазы (АЛТ), нормальный уровень которой в крови 0,1-0,68 ммоль/л. Повышается концентрация лактатдегидрогеназы (ЛДГ), нормальное содержание которой в сыворотке крови 0,8- 4 ммоль/л. Максимальная концентрация ЛДГ при инфаркте миокарда отмечается на 2-4-е сутки, а нормализация — на 2-3-й неделе.
Высокую диагностическую ценность имеет креатинфосфокиназа (КФК), нормальное содержание которой в сыворотке крови — до 1,2 ммоль/л. Активность КФК повышается через 6-9 ч после начала инфаркта, достигает максимума на 8-14-м часу заболевания и возвращается к норме через 3-4 дня. Специфичность исследования повышает параллельное определение кардиального изофермента креатинфосфокиназы — MB.
Чувствительным тестом в ранней диагностике является уровень миоглобина. В крови больных он повышается через 2-4 ч после начала инфаркта, достигает максимума через 6-8 ч и нормализуется спустя 20-40 ч. Нормальное содержание миоглобина колеблется от 5 до 80 нг/мл.
B.B.Гopбaчeв
«Анализ крови при инфаркте миокарда» и другие статьи из раздела Ишемическая болезнь сердца
Сердечно-сосудистые заболевания
Общее описание
Инфаркт миокарда (ИМ) — это некроз сердечной мышцы (миокарда), возникающий вследствие несоответствия между потребностью миокарда в кислороде и его доставкой.
Причины возникновения:
- Атеросклеротическое поражение коронарных артерий.
- Неатеросклеротическое поражение коронарных артерий (артерииты, эмболия коронарных артерий, травмы, спазм коронарных артерий). Около 5% от всех случаев ИМ.
Симптомы инфаркта миокарда
- Интесивные боли в области сердца давящего, жгущего характера. Боли локализуются за грудиной, иррадиируют в левую руку, левое плечо, шею, нижнюю челюсть, межлопаточную область. Боль не купируется приемом «Нитроглицерина».
- Болевой приступ сопровождается чувством страха смерти, возбуждением.
- Одышка.
- Общая слабость, потливость.
- Тошнота, иногда рвота.
- Повышение температуры тела.
Возможны атипичные формы ИМ:
- Абдоминальная форма. Появляется интенсивными болями в эпигастральной (подложечной) области, сопровождающимися тошнотой, рвотой, вздутием живота.
- Астматическая форма. Характеризуется внезапным появлением приступа удушья, кашля с пенистой мокротой, акроцианозом. Боли в области сердца отсутствуют или слабо выражены.
- Отечная форма. Характеризуется появлением одышки, слабости, сердцебиением и отечным синдромом (отеки в области голеней, стоп).
- Аритмическая форма. Проявляется нарушением сердечного ритма при отсутствии болевого синдрома.
- Коллаптоидная форма. Проявляется внезапным развитием обморочного состояния, головокружения, резким снижением артериального давления.
- Церебральная форма. Характеризуется появлением головокружения, тошноты, преходящим нарушением зрения, слабостью в конечностях, транзиторной очаговой неврологической симптоматикой.
- Безболевая форма. Характеризуется отсутствием интенсивной боли в области сердца, появлением неявно выраженных симптомов — слабости, потливости.
Диагностика инфаркта миокарда
- Общий анализ крови: лейкоцитоз, увеличение скорости оседания эритроцитов.
- Определение биохимических маркеров некроза миокарда: миоглобин, тропонин Т и I.
- Электрокардиография: появление признаков ишемии и повреждения миокарда, некроза сердечной мышцы.
- Эхокардиография: появление зон гипокинеза в сердечной мышце.
- Коронароангиография: признаки окклюзии коронарных артерий.
Наиболее надежный биохимический маркер повреждения миокарда — тропонин Т. Его концентрация в крови повышается уже через 3–4 часа после случившегося приступа и остается в кровяном русле до двух недель. При наличии соответствующих симптомов необходимо провести ряд измерений концентрации тропонина Т через 2–4 или 6 часов после первого анализа. Метод определения тропонина Т запатентован и этот тест выпускается только одним производителем, что гарантирует ясность и точность полученных результатов.
Лечение инфаркта миокарда
- Купирование болевого синдрома — внутривенное введение наркотических анальгетиков («Морфин», «Промедол»).
- «Нитроглицерин» 1%-ный по 2–4 мл внутривенно капельно.
- Тромболитическая терапия. Проводится при ИМ с подъемом сегмента SТ, если от начала приступа прошло не более 12 часов, при отсутствии противопоказаний. Чаще применяется препарат «Стрептокиназа».
- Дезагреганты («Ацетилсалициловая кислота», «Клопидогрел»).
- β-адреноблокаторы («Пропранолол», «Метопролол», «Бисопролол»).
- Ингибиторы АПФ. Терапию начинают с препаратов короткого действия («Каптоприл» по 6–12 мг 3–4 раза в сутки).
- Диуретики («Спиронолактон» по 25–100 мг в сутки).
- Статины.
Анализы при инфаркте миокарда
Инфарктом миокарда называется острое и очень опасное заболевание сердца, при котором из-за прекращения поступления крови к определенной части сердечной мышцы в ней образуется участок некроза – омертвения ткани. В зависимости от того, в какой части миокарда произошла эта «катастрофа», насколько большой оказалась зона поражения, и к каким гемодинамическим сдвигам все это привело, болезнь может иметь различное течение. В наиболее легких случаях инфаркт может быть перенесен «на ногах», а в самых неблагоприятных ситуациях он приводит к гибели больного. К счастью, обычно пациентов все же успевают доставить в кардиологический стационар, где им в неотложном порядке проводится диагностика и лечение. Какие же анализы делают, чтобы подтвердить этот диагноз?
«Рутинные» исследования
У каждого человека, попавшего в больницу, обязательно берется кровь на клинический и биохимический анализ, а также моча на общее исследование. Эти тесты проводятся всем, независимо от того, инфаркт у человека или почечная колика.
При инфаркте в общем анализе может быть повышен уровень лейкоцитов (норма 3-9 × 1012/л), в биохимическом возрастают показатели так называемых ферментов цитолиза. Это особые вещества, которые в норме в основном находятся внутри клеток (мышечных, сердечных, печеночных и т.д.), а при повреждении тканей выходят в кровь. К ферментам цитолиза, которые, помимо других тканей, находятся и в клетках миокарда, относятся ЛДГ-1,2 (лактатдегидрогеназа), АСТ (аспартатаминотрансфераза) и КФК (креатинфосфокиназа).
Не будем приводить конкретных цифр, так как степень повышения относительно нормы может быть различной, да и сами нормы в разных стационарах отличаются (это зависит от особенностей применяемого лабораторного оборудования).
В общем анализе мочи при инфаркте показатели не претерпевают специфических изменений.
Анализ на КФК
В предыдущем разделе мы рассматривали только общие анализы, не играющие большой роли в «прицельной» диагностике инфаркта, но обязательно назначаемые при подозрении на это заболевание. Теперь коснемся специальных лабораторных методов диагностики, первым из которых является анализ крови на КФК (фермент креатинфосфокиназу).
Он содержится не только в сердце, но и в скелетных мышцах, так что его повышение может быть случайным или вызванным травмой (даже банальным ушибом или внутримышечной инъекцией). Поэтому для уточнения анализа в крови определяют не только сам фермент, но и его отдельную фракцию КФК-МВ, которая содержится только в сердце и ткани мозга. Если значительно повышаются оба показателя, это подтверждает инфаркт.
Норма КФК-МВ составляет от 0 до 5.8 нг/мл. В разных лабораториях нормы могут отличаться.
Анализ на С-РБ
С-РБ, или С-реактивный белок – это маркер воспаления в организме. Его уровень повышается при многих заболеваниях, в том числе, и при инфаркте. Также изучение показателя может быть полезно еще до развития этого заболевания, для оценки риска его появления.
Норма – 0-5 мг/л.
Анализ на тропонин
Тропонин, а точнее, тропонин I – еще один тканевой фермент, но он, в отличие от остальных, содержится только в сердце, поэтому его повышение в анализе крови достовернее всего подтверждает диагноз инфаркта. К тому же, его можно определять уже при ранней диагностике, его уровень в крови повышается всего через 6ч после начала болезни.
Говоря о выявлении данного заболевания, важно упомянуть, что одними только анализами врачи не ограничиваются. Больному также обязательно делают мониторирование ЭКГ, а при необходимости назначают УЗИ сердца и другие исследования. Как бы то ни было, выявление предполагаемого инфаркта должно проводиться в условиях стационара, где, в случае его подтверждения, пациенту в экстренном порядке будет проведена соответствующая терапия.
Источник
При приступе инфаркта миокарда в крови больного происходят биохимические изменения. Потому для подтверждения диагноза и выявления срока давности недуга проводят анализ крови. При инфаркте миокарда он позволяет уточнить диагноз и дополняет другие методы исследования. Ниже представляется перечень информации об изменениях в крови.

Биохимические изменения
Внимание! При инфаркте миокарда в кровь выбрасывается определенное количество специфических белков (тропонин, миоглобин), которые позволяю диагностировать приступ.
При приступе некроза кардиомиоциты выделяют огромное количество белка тропонина. Чтобы поставить диагноз, необходимо выявить уровень данного белка к моменту восстановления перфузии. Поскольку определяется уровень белка прикроватно, это позволяет облегчить диагностику, которая может быть осложнена при сомнительном результате ЭКГ.
После того как с момента приступа прошло около 4-6 часов, возрастает уровень некоторых специфичных ферментов. К ним относится КФК (креатинфосфокиназа). Пик активности КФК достигается после суток с момента приступа. Нормализуется содержание данного фермента после 2-3 суток. Пика КФК может достичь и через 12 часов на фоне тромболизиса.
Однако повышение КФК не может служить единственным и точным показателем инфаркта миокарда, так как оно наблюдается и при повреждении скелетных мышц или при гипотиреозе.
Более специфичным показателем служит активность МВ-фракций КФК. Например, если активность КФК при повреждении скелетных мышц наблюдается, то МВ-фракция не так активна. Это связано с тем, что она имеется в большей степени именно в сердечных тканях.
Если сравнивать динамику всей КФК и отдельной МВ-фракции, то вторая быстрее достигает своей максимальной точки. Нормализация, следовательно, тоже достигается раньше (через 1,5 суток).
Повышенная активность МВ-фракций наблюдается и при миокардите, после хирургических вмешательств на сердечной мышце или гипотиреозе, но в данных случаях динамика не такая, как при инфаркте. В этом случае уровень МВ-фракции выше КФК на 2,5 процента. Выявление активности МВ-фракций и общего КФК проводится через 12 и 24 часа после приступа.
Вышеописанная МВ-фракция присутствует в МВ1 и МВ2 изоформе. Для диагностирования инфаркта миокарда применяют анализ отношения МВ2 к МВ1. К примеру, более чем у 90% пациентов уже через 4-6 часов с момента приступа данное соотношение превышает коэффициент 1,5.
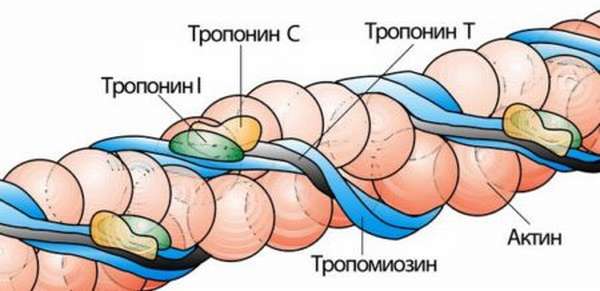
Высокоспецифичный признак инфаркта миокарда – уровень сердечных тропонинов T и I. Распознать произошедший инфаркт по ним можно уже после 3 часов с момента приступа, так как уровень этих белков начинает повышаться и сохраняется на несколько суток. Это позволяет выявить некроз сердечной мышцы даже при поступлении больных через 48 часов после появления ангинозных неприятных ощущений в груди.
Более того, данный метод диагностирования весьма информативен потому, что позволяет прогнозировать течение недуга. Согласно проведенным исследованиям, чем выше уровень тропонина I и чем раньше анализ на тропонин T дает положительный результат, тем хуже прогноз.
После некроза коронарной артерии уже через 2 часа в кровь поступает белок миоглобин. Но из-за того что почки очень быстро выводит его из организма, специфичной важности данный показатель не представляет.
Спустя через 1-2 сутки с момента приступа активизируется фермент ЛДГ (лактатдигидрогеназа). Пик ее приходится на 3-5 сутки и нормализуется ЛДГ к 8-10 суткам.
Внимание! Раньше использовали метод выявления уровня ЛДГ у больных, поступивших через 2-3 суток, когда КФК уже приходит в норму. В последнее время для постановки диагноза определяют уровень тропонина.
Показатели крови при инфаркте миокарда
Делая краткий вывод, можно отметить биохимические изменения в крови после приступа инфаркта.
Ферменты
Для диагностирования используют показатели следующих ферментов:
- АСТ. Повышение уровня данного фермента проходит в 1-2 сутки и нормализуется к 3-4 суткам.
- КФК. Повышение данного фермента начинается уже после 4-8 часов с момента некроза сердечной мышцы и достигает пика через сутки. Нормализация КФК проходит в последующие 2-3 суток.
- ЛДГ. Активизируется ЛДГ через 2-3 суток и достигает максимального уровня через 4-6 суток. Вызвать повышение могут и иные патологии, которые не связаны с инфарктом миокарда, повышение ЛДГ не считается 100% показателем некроза сердечной мышцы.
Как видно, каждый из ферментов имеет свои особенности, которые позволяют установить диагноз инфаркт миокарда в различное время после появления первых ощущений.
Лейкоцитоз
При инфаркте миокарда данный показатель может возрасти до 12-15 тыс. кубическом миллиметре. В некоторых случаях пик может быть больше, а нормализация данного показателя происходит через несколько недель после приступа инфаркта миокарда. Количество лейкоцитов увеличивается большей частью за счет молодых нейтрофилов, поэтому происходит нейтрофильный сдвиг лейкоцитарной формулы влево, что становится диагностически значимым признаком.
Скорость оседания эритроцитов
Повышение СОЭ происходит спустя несколько суток после некроза сердечной мышцы, высокий уровень сохраняется несколько недель.
Сердечно-сосудистые заболевания часто сопровождаются повышенным содержанием тяжелых металлов в крови. Повышенное содержание кадмия или алюминия оказывает токсичное воздействие. А уровень некоторых важных для жизнедеятельности микроэлементов снижается – хром, медь, марганец.
Ниже рассмотрены несколько тяжелых металлов и их негативное воздействие на организм при избыточном содержании:
- Свинец. Вызывает разрушение эндокринной системы. Помимо сердца и сосудов, поражается печень. Следствием повышенного уровня свинца становится артериальная гипертензия и атеросклероз. У пациентов появляются следующие осложнения:
- аритмия,
- тахикардия,
- синусовая брадикардия,
- васкулит.
- Кадмий. При избытке данного тяжелого металла может возникнуть отравление печени, развиться кардиопатия и нарушиться регуляция гипофиза. Повышенное содержание кадмия вызывает развитие повторных атеросклеротических бляшек, артериальной гипертензии.
- Мышьяк. Из-за большого количества мышьяка в организме сосуды теряют способность пропускать кровь. Утолщение сосудов ведет к развитию кардиогенного шока.
Изменения в содержании тяжелых металлов происходит из-за приступа инфаркта миокарда, а они, в свою очередь, могут развить осложнения.
Полная диагностика

Сложность диагностирования инфаркта миокарда заключается в том, что многие его симптомы способны маскироваться под другие заблевания. Например, нестабильная стенокардия протекает с теми же ангинозными болями в загрудинной области. Иногда боль при приступе стенокардии тоже отдается в руки или спину.
Но стенокардию можно отличить от инфаркта. Если после успокоения человека болевые ощущения не проходят, то это не стенокардия, а инфаркт миокарда. Даже 3-4 дозы нитроглицерина не погасят дискомфорт и жжение при инфаркте, как при стенокардии.
Чтобы правильно диагностировать патологию, пациенту придется принять непосредственное участие в этом процессе. У больного врач собирает анамнез, в котором требуется ответить на следующие вопросы:
- Время начала приступа и продолжительность.
- Был ли эффект от принятия обычных медикаментов.
- Сколько раз приступ повторялся, и с какой периодичностью.
- Изменялись ли ощущения при успокоении или при изменении положения тела.
Внимание! Анамнез становится важной частью диагностики. Опытный врач отталкивается от него при слабовыраженных симптомах.
При сахарном диабете нередко приступ инфаркта миокарда имеет смазанные симптомы, что связано с поражением нервных окончаний. При появлении подозрений на инфаркт миокарда следует срочно обратиться за медицинской помощью, даже если ощущения не ярко выраженные.
Для постановки диагноза используют не только биохимический анализ крови. Вот перечень обследований, которые проходит пациент:
- Электрокардиография. Данное обследование позволяет врачу получить полную картину о функционировании сердечной мышцы. Квалифицированный врач сможет точно определить факт некроза клеток сердечной мышцы по нескольким показателям. Оценивается высота остроконечного зубца T, появление зубца Q, изменение сегмента ST. Для лучшей оценки состояния ЭКГ проводят периодично с получасовым перерывом. При каждом снятии данных проводится оценка динамики некроза.
- Биохимия. После полученных результатов ЭКГ подтверждением диагноза становится анализ крови. Как уже отмечено, при поступлении больного сразу после приступа инфаркта миокарда у него наблюдается увеличенное СОЭ. В крови обнаруживаются маркеры, подтверждающие некроз сердечной мышцы. Другой специфичный показатель – белок тропонин, который появляется при приступе инфаркта миокарда, а в нормальном состоянии не наблюдается.
- Эхокардиография. В качестве дополнительного обследования проводят эхокардиографию, если полученные результаты ЭКГ не позволяют выстроить ясную картину. К тому же это обследование позволяет определить наличие иных недугов, например, ишемической болезни. С другой стороны, эхокардиография может отменить диагноз инфаркта.
- Рентгенография. В некоторых случаях пациенту с жалобами на ангинозные ощущения в груди могут назначить рентгенографическое исследование, на котором специалист сможет определить, имеется ли застой в легких – признак инфаркта миокарда.
Как и у анализа крови, у других методов диагностирования есть свои особенности, которые позволяют определить приблизительное время начала некроза. Если после обследования поставлен диагноз инфаркт миокарда, больного определяют на стационарное лечение. Только стационарно можно предотвратить дальнейшее развитие некроза и спасти жизнь пациенту.
Читайте также: Тропониновый тест при инфаркте миокарда – правила проведения, расшифровка результатов
Загрузка…
Источник
