Отличие инфаркта миокарда и стенокардии на экг
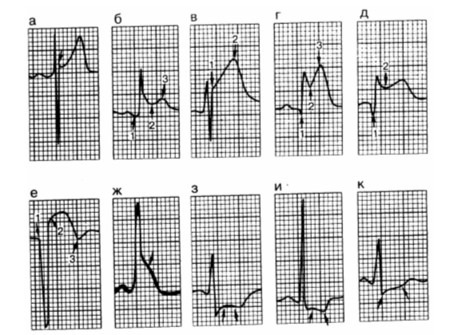
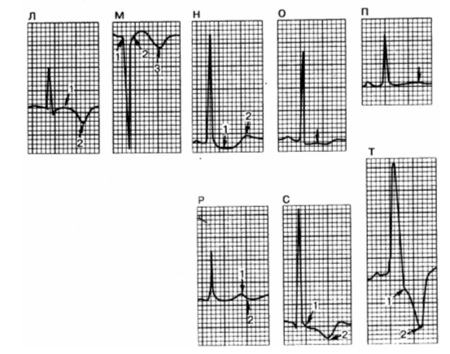
Электрокардиография – ЭКГ.Cодержание темы “Электрокардиография – ЭКГ”: Экг : признаки ИБС: инфаркта миокарда и стенокардииЭкг: признаки острого инфаркта миокарда.При инфаркте миокарда последовательно или одновременно происходят три основных патофизиологических процесса – ишемия миокарда, его повреждение и инфаркт. ЭКГ-признаки этих процессов включают изменения зубца Т (ишемия), сегмента ST (повреждение) и комплекса QRS (инфаркт). Наиболее ранним признаком острой ишемии миокарда можно рассматривать увеличение амплитуды и заострение зубца Т – он становится “сверхострым” (см. рис. 178-9, в, г). Затем происходит его симметричная инверсия (см. рис. 178-9, е, л). Нарушение электрической целостности клеточных мембран сопровождается появлением то-ков повреждения. Характерным электрокардиографическим признаком прогрессирующего трансмурального инфаркта в отведениях, отражающих электрическую активность миокарда, находящегося перед зоной инфаркта, служит элевация сегмента ST. Сочетание ишемии и повреждения миокарда вызывает элевацию сегментов ST, за которыми следует либо высокий, острый зубец Т (на очень ранних стадиях), либо отрицательный зубец Т. В отведениях, отражающих электрическую активность участков миокарда, расположенных позади зоны инфаркта, имеют место реципрокные изменения: развивается депрессия сегмента ST, зубец Т при этом не изменяется или становится изоэлектричным. Существуют разногласия по вопросу о различиях между “реципрокными изменениями” и практически идентичными ишемическими изменениями, возникающими в этот же момент в отдаленном от зоны инфаркта участке миокарда, так называемой “ишемией на расстоянии”. Однако депрессия сегмента ST, видимо, может встречаться в обоих случаях. По мере разрешения фазы острого повреждения сегмент ST возвращается в исходное положение. Тем не менее отрицательный зубец Т может сохраняться в течение многих месяцев или лет (см. рис. 178-9,м). При трансмуральном инфаркте миокарда деформируется и комплекс ORS, появляются так называемые патологические зубцы Q. Патологическими они считаются, если появляются в отведениях, в которых раньше отсутствовали, а также если становятся очень широкими (более 20 мс) или очень глубокими (более 0,2 мВ).
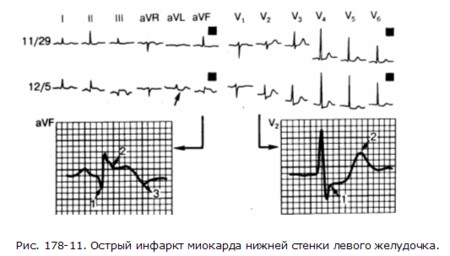
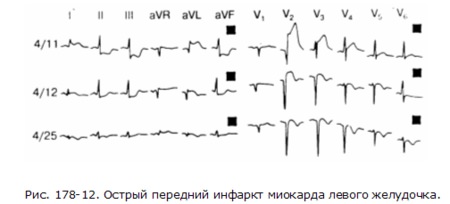
На рис. 178-11 представлена ЭКГ при остром инфаркте миокарда нижней стенки левого желудочка. В отведениях II, III и aVF, которые отражают состояние миокарда, находящегося перед нижней поверхностью левого желудочка (см. рис. 178-1, г), представлены прямые последствия инфаркта (патологический зубец Q), повреждения (элевация сегмента ST) и ишемии (инверсия зубца T). В отведении aVL при этом регистрируются реципрокные изменения: депрессия сегмента ST, высокий зубец Т. На рис. 178-12 видна эволюция электрокардиографических изменений при остром переднем инфаркте миокарда. Наиболее явные прямые изменения возникают в отведениях aVL, V2 и V3, реципрокные изменения – в отведениях II, III и aVF. На ЭКГ 4/11 элевация сегмента ST, наиболее заметная в отведениях aVL, V2 и V3, сочетается со “сверхострым” высоким зубцом Т в отведениях V2 и V3; 4/12- зубец Q в отведениях aVL и от V1 до V3 стал более глубоким, а зубец Т в отведениях aVL и от V2 и V5 – отрицательным. Сохраняется элевация сегмента ST, но она уже менее выражена; 4/25 – появились признаки заживления инфаркта – патологический зубец Q и ишемический зубец Т. Со временем зубец Т может частично или полностью нормализоваться, но патологические зубцы Q сохраняются. Инфаркт задней стенки левого желудочка вызывает изменения ЭКГ прямо противоположные тем, которые возникают при переднем инфаркте миокарда. Вместо патологического зубца Q, элевации сегмента ST и инверсии зубца Т, наблюдаемых в передних прекордиальных отведениях (V1 и V2) при изолированном заднем инфаркте в этих отведениях появляются характерные высокие зубцы R, депрессия сегмента ST и высокие зубцы Т. Однако инфаркт задней стенки обычно сочетается с инфарктом нижней стенки. Инфаркты правого желудочка встречаются редко и практически во всех случаях сочетаются с нижним и/или задним инфарктом левого желудочка. Инфаркт правого желудочка не отличается какими-либо специфическими признаками в стандартных 12 отведениях. ЭКГ, снятая в специальных правосторонних прекордиальных отведениях от V4R до V6R, позволяет выявить острый инфаркт правого желудочка.
При нетрансмуральном (субэндокардиальном или субэпикардиальном) инфаркте миокарда могут длительно сохраняться изменения сегмента ST и зубца Т, сходные с теми, которые развиваются при трансмуральном инфаркте. Однако патологический зубец Q в комплексе QRS не появляется, хотя вольтаж зубцов R и S может изменяться. Регистрация патологического зубца Q является ценным электрокардиографическим критерием, позволяющим дифференцировать трансмуральный и субкардиальный инфаркты миокарда. В то же время патоморфологические данные свидетельствуют о том, что этот признак не всегда надежен и могут встречаться исключения. При нетрансмуральном инфаркте миокарда изменения сегмента ST и зубца Т затрагивают обычно отведения I, II, III, aVL, aVF и/или V4 – V6. Похожие, но преходящие изменения могут возникать во время приступа стенокардии, шока, после эмболии сосудов легких, являться следствием острых повреждений центральной нервной системы. На ЭКГ 4/11 в отведениях I, aVL и V2 видны очень ранние признаки острого инфаркта миокарда, в отведениях I, III и aVF-реципрокные изменения. На ЭКГ 4/12 элевация сегментов ST в передних отведениях сохранена, а зубцы Т становятся инвертированными. На ЭКГ 4/25 регистрируется картина сформировавшегося обширного переднего инфаркта миокарда – зубцы Q в отведениях I, aVL и от V1 до V4. Экг : признаки хронической ишемической болезни сердца (ИБС).
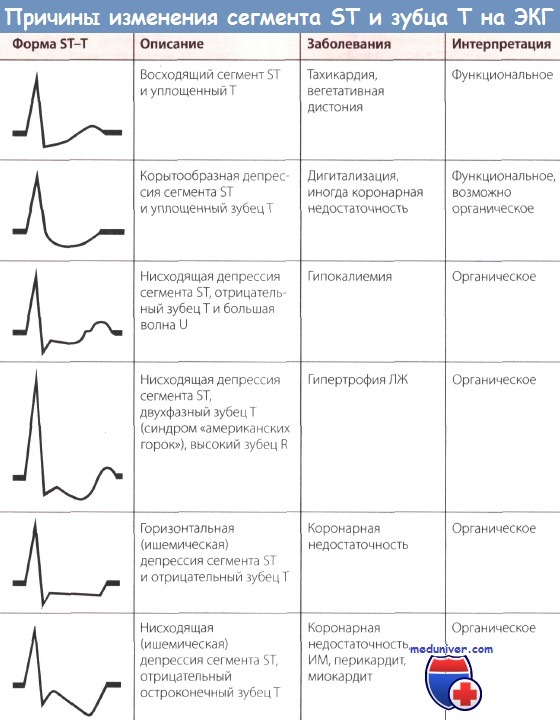
Изменения ЭКГ при хронической ишемической болезни сердца часто неспецифичны. Для хронической ишемии миокарда характерно большое разнообразие клинических проявлений. Диагностика ишемической болезни сердца затрудняется еще и тем, что существующие изменения ЭКГ могут быть связаны с приемом различных фармакологических препаратов и/или быть результатом гипертрофии левого желудочка. Хроническая ишемическая болезнь сердца вызывает широкий спектр изменений сегмента ST и зубца Т (см. рис. 178-9,ж,з,и,л,о,п,р). Это могут быть умеренная горизонтальная или внизнаправленная депрессия сегмента ST, уплощение или инверсия зубцов Т, выраженный зубец U. Дать точную количественную характеристику патологической депрессии сегмента ST бывает сложно. Однако если точка j смещена более чем на 0,5 мм ниже изолинии, сегмент ST расположен горизонтально или направлен вниз, а также изменен зубец Т, то можно говорить об ишемии миокарда. Наиболее частым клиническим проявлением хронической ишемической болезни сердца считают стенокардию, во время приступа которой на ЭКГ в покое каких-либо изменений сегмента ST и зубца Т нет или они неспецифичны. Однако во время спонтанных или вызванных физической нагрузкой приступов загрудинных болей на ЭКГ могут появляться горизонтальная или внизнаправленная депрессия сегмента ST (см. рис. 178-9, з, и) или эпизоды вариантной спонтанной транзиторной элевации сегмента ST (вариантная стенокардия Принцметала) (см. рис. 178-9,ж).
Учебное видео нормы и изменений зубцов Т и U на ЭКГ
-Читать далее>>>> |
Источник
Боли за грудиной в левой части, отдающие в плечо, шею, под лопатку, могут свидетельствовать о проблемах с сердцем: стенокардии или инфаркте миокарда. Эти заболевания схожи не только симптомами, но и причинами возникновения. О том, как их различить, рассмотрим подробнее.
Причины
Эти два заболевания являются частыми проявлениями патологии, называющейся ишемической болезнью сердца (ИБС): хронической формой считается стенокардия, инфаркт – острой.
Причины ее развития – нарушение кровотока в артериях, питающих сердечную мышцу. Клетки миокарда испытывают нехватку кислорода, что проявляется характерными болями за грудиной.
Ухудшение кровотока в артериях сердца обусловлено физиологическими изменениями, уменьшающими их просвет, а именно:
- атеросклеротическое поражение сосудов и образование бляшек;
- тромбоз;
- внезапный спазм аорты, вызванный сильным стрессом.

Разница между инфарктом и стенокардией по степени закупорки сосудов:
- Если просвет сосуда перекрыт до 70%, в структуре миокарда не происходят необратимые изменения, и после восстановления кровотока приступ стенокардии заканчивается, клетки сердца (кардиомиоциты) восстанавливаются. Причем стенокардия может предшествовать инфаркту, если тромбоз сосудов не лечится.
- При закупорке артерии более чем на 70% или ее полной закупорки (окклюзии), клетки миокарда, которые она питает, погибают, появляется очаг некроза. Такое состояние уже называют инфарктом миокарда.
Жизнеспособность клеток миокарда при стенокардии поддерживается коллатеральным кровообращением – это своеобразные сосуды-перемычки между аортами, по которым кровь может достигнуть участка сердца с недостаточным кровоснабжением в обход пораженной артерии.
Но компенсаторные возможности таких обходных путей невысокие, и при достижении определенного уровня кислородного голодания, клетки миокарда погибают.
Именно от степени закупорки коронарных сосудов зависит сценарий развития приступа: по типу стенокардии или инфаркта.
Морфологические
Для стенокардии и инфаркта характерны разные типы атеросклеротических бляшек.
Плоские наросты на внутренних стенках артерий, покрытые гладкой оболочкой, характерны для стабильной стенокардии. Именно этим объясняется прямая зависимость стенокардии напряжения от физических и эмоциональных нагрузок. В спокойном состоянии, когда миокард не требует повышенного количества кислорода, ему достаточно того объема крови, которое проходит через поврежденную аорту. Но при повышенной потребности в кислороде из-за уменьшенного просвета артерий миокард не получает необходимого количества крови, и клетки сердца работают в режиме кислородного голодания.
Стенокардия нестабильного типа и инфаркт характеризуются атеросклеротическими бляшками с рваной поверхностью, которые активно притягивают тромбоциты и провоцируют разрастание тромба. В данной ситуации разрыв внешнего слоя оболочки тромба вызывает бурную реакцию тромбообразования, и в результате развивается полная закупорка артерии – тромбоэмболия.
Также, закупорка аорты может произойти внезапно из-за оторвавшихся тромбов, образовавшихся в других участках системы коронарного кровообращения. Просвет аорты может полностью перекрыться. Это не имеет прямой связи с физическими нагрузками. Приступ может возникнуть в любое время, даже в состоянии абсолютного покоя и стать причиной скоропостижной смерти.
При микроинфаркте сосуд закупоривается не полностью, но количество крови, поступающее к миокарду, мало настолько, что некоторые клетки сердца начинают погибать, хотя некоторые выживают. Погибшие и живые клетки миокарда распределяются между собой равномерно, наподобие мозаики. При этом функциональность ишемизированного участка сохраняется, но значительно снижается.

Такие микроинфаркты опасны тем, что они рецидивируют (ведь сосуд остается пораженный бляшками), но уже в более тяжелой форме.
В лабораторных показателях
Различают 3 основных отличия лабораторных показателей:
- Лабораторным маркером инфаркта является обнаружение в крови белков и ферментов из разрушенных кардиомиоцитов, чего нет при стенокардии.
- Наличие в крови у инфарктников креатин-фосфокиназы, миоглобина и тропонина в первые дни заболевания.
- На ЭКГ при обширном инфаркте появляется патологический зубец Q.
Как определить в первые минуты приступа?
Чтобы отличить эти формы ишемической болезни, обращают внимание на такие характерные признаки:
- Приступы стабильной стенокардии обычно имеют непосредственную связь с причиной, их вызвавшей (физическая нагрузка, стресс). Впервые возникшие признаки обычно не бывают интенсивными, человек не придает им значения, и проходят они сами по себе.
- Если боли волнообразные, не проходят в состоянии покоя или имеют спонтанный характер – это признак стенокардии нестабильного типа или инфаркта.
- Стабильная стенокардия развивается постепенно, и все ее приступы купируются приемом нитроглицерина.
- Прогрессирующая стенокардия характеризуется постепенным нарастанием интенсивности боли с каждым новым эпизодом, дозировку нитроглицерина приходится увеличивать, но препарат всегда эффективен и приступы заканчиваются в течение 10—20 мин.
- Болевые симптомы при инфаркте часто носят очень интенсивный характер, при помощи нитроглицерина не купируются. Боли продолжаются от 2-х часов и иногда могут стать причиной смерти от болевого шока.
- Инфаркт всегда характеризуется резким падением давления, желудочковой тахикардией.
В видео популярно рассказывается о причинах возникновения приступов стенокардии, и о том, как ее симптомы не спутать с инфарктом.
Инфаркт и стенокардия – взаимосвязанные заболевания. Каждое из них может стать причиной другого. Любой сердечный приступ считается неотложным состоянием, требующим скорой врачебной помощи. Для их предупреждения необходимо постоянно лечиться, корректировать питание и образ жизни.
Источник
Что такое Острый коронарный синдром и чем он отличается от инфаркта?
Начав писать статью про ЭКГ, я понял, что невозможно говорить об электрокардиографии при ишемии, не объяснив, что такое острый коронарный синдром (ОКС или по-английски ACS).
Итак, это во многом искусственное обобщение трех состояний:
- Инфаркт миокарда с подъемом сегмента ST (STEMI)
- Инфаркт миокарда без подъема ST (NSTEMI)
- Нестабильная стенокардия (UAP)
Каждое из этих трех состояний примерно в равной степени занимает по трети из всех случаев ОКС. Объединяет их одно – ишемия, то есть недостаточность кровоснабжения из-за частичной или полной закупорки коронарных сосудов.
Диагностика ОКС держиться на “трех китах” кардиологии – боли в груди, ЭКГ и ферменты сердца.
Начинается все с болей в груди, из-за них человек обращается к врачу, в приемный покой или вызывает скорую. Умение правильно оценить боли в груди в соответствии с их характером, длительностью, локализацией – одно из основных умений, определяющее мастерство врача терапевта, кардиолога, врача неотложной помощи.
Следующим этапом обычно идет ЭКГ – метод простой, дешевый, доступный, аппараты ЭКГ есть в любой поликлиники, на скорой и, конечно, в приемном покое. Но электрокардиография обладает целым рядом ограничений и недостатков, о которых вы можете прочитать в соответствующей статье. Патологические изменения на ЭКГ обычно происходят только при полной или почти полной закупорки сосуда и такое состояние называется инфаркт миокарда с подъемом сегмента ST (STEMI), то есть ЭКГ даст однозначный диагноз только в примерно трети случаев. Уникальной особенностью STEMI является, то что это состояние требует безотлагательного вмешательства в течении 2 часов с момента установки диагноза необходимо начать реваскуляризацию – то есть восстановление проходимости сосудов с помощью лекарств (тромболиз), стентов (ангиография) или операции (аорто-коронарное шунтирование).
Один из недавних случаев. Острый инфаркт нижне-боковой стенки, сверху до стентирования, снизу сразу после. Мне кажется, не надо быть врачом, чтобы увидеть разницу.
Нормальное ЭКГ не исключает проблем с сердцем, и последним доводом при спорных случаях могут стать сердечные ферменты – в современной медицине используется для этого тропонин. Это один из структурных белков сердечной мышцы, и в крови обнаруживаться не должен. Повышение его уровня в крови свидетельствует, что сердечная мышца страдает, клетки разрушаются и их компоненты начинают свободно циркулировать по кровотоку. Тропонин даст нам еще около трети определенных диагнозов, при его повышении, когда ЭКГ остается в пределах нормы пользуются термином Инфаркт миокарда без подъема ST (NSTEMI). Что интересно если больные со STEMI находятся в немедленной опасности жизни, и в повышенной опасности еще несколько месяцев, “счастливчики” с NSTEMI имеют лучшие показатели выживаемости поначалу, но после полугода их прогноз хуже.
Ну и последние состояние, самое коварное – нестабильная стенокардия, когда молчат и ЭКГ, и ферменты – тут все зависит от того насколько врач впечатлиться характером и типичностью болей.
В плане лечения, NSTEMI и нестабильная стенокардия лечатся теми же методами, что и STEMI – тромболиз, стентирование или шунтирование. Разница только в срочности, если нет подъема сегмента ST на ЭКГ, эти процедуры могут быть проведены в течении 48-72 часов.
Заранее прошу прощения, если получилось немного сложновато и перегружено терминами, но без этого никак.
Спрашивайте комментариях, если что-то осталось непонятно и подписывайтесь на мой канал.
Источник