Острый q инфаркт миокарда нижней боковой стенки левого желудочка
Особенности
Патологический процесс, сопровождающий инфаркт, может затронуть все слои сердца или один из них.
Стенка сердца состоит из:
- Эндокарда. Он выстилает полость органа. Его полностью составляет соединительная ткань.
- Миокарда. Это слой мышц, отвечающий за сокращение. В его составе находятся кардиомиоциты. Они не только сокращаются, но и отвечают за прохождение электрического импульса.
- Эпикарда. Это слой соединительной ткани, плотно совмещенный с миокардом.
Во время инфаркта в определенные участки сердца не попадает кислород и питательные вещества, из-за чего клетки отмирают. В большинстве случаев страдает зона левого желудочка.
С учетом глубины некротических поражений, инфаркты делят на:
- Трансмуральный. Повреждения пронизывают все слои сердечной мышцы.
- Острый трансмуральный, поражающий заднюю стенку. Он практически всегда сопровождается гибелью больного.
- Нетрансмуральный. Некроз распространяется не на все слои.
- Субэндокардиальный. Очаг располагается в области под эпикардом.
- Интрамуральный. Отмирают ткани в толще сердечной мышцы.
Общая характеристика
Что мы понимаем под термином «сердце»? Во-первых, это важнейший орган, который влияет на правильную циркуляцию крови и слаженную работу всех органов в целом.
Во-вторых, само сердце – это мышечный орган, который постоянно сжимается и разжимается. Это значит, что на нем образовалась вполне неплохая мускулатура, которая имеет поперечный вид и в течение всей жизни должна защищать орган от воздействий извне.
Инфаркт миокарда — это заболевание, которое протекает весьма тяжело и имеет самые неприятные, пугающие и непредсказуемые последствия. Чаще всего причиной развития данной болезни является спровоцированная одной из возможных причин гибель одного из участков сердечных мышц.
От других форм инфарктов, это заболевание отличается своей серьезностью. Дело в том, что после того, как перестает в должном объеме функционировать задняя стенка левого желудочка, возникают процессы в организме, которые ведут к нарушению работы некоторых органов.
Отказывает опорно-двигательная система организма, ухудшается работа речевого аппарата, а также возможны и другие процессы.
Подобная форма инфаркта достаточно опасна и может стать причиной утраты человеком дееспособности и получения группы инвалидности, поэтому одну из важнейших ролей играет своевременное диагностирование подобной проблемы, тщательное врачебное наблюдение и профилактика.
В каком возрасте возникает
Инфаркт нижней стенки чаще всего случается после 40 лет. Это связано с ишемическими нарушениями в сердце, которые проявляются при закупорке коронарной артерии тромбом.
Основной причиной закупорки сосудов считается атеросклероз. В возрасте 40 лет отложения на стенках сосудов уже настолько сужают просвет, что мешают нормальному току крови. Из-за плохого кровообращения сердце страдает от недостатка кислорода, и его работа нарушается.
Человек при этом продолжает вести привычный образ жизни, занимается спортом, много трудится, курит или употребляет алкоголь. Это еще больше ухудшает ситуацию и рано или поздно может возникнуть приступ инфаркта.
В последние годы наблюдается развитие инфарктов у людей после 30 лет. Это связано с:
- генетической предрасположенностью;
- курением и алкоголизмом;
- гипертонической болезнью;
- недостаточной физической активностью;
- нарушением обменных процессов;
- гиперхолестериномией.
Распространенность
К сожалению, инфаркт миокарда представляет собой весьма распространенное заболевание. По статистическим данным около 9 миллионов жителей нашей страны в год переживают данное заболевание и около 4 миллионов граждан не идут на поправку, чему следует летальный исход.
Исходя из той же статистики, в группе риска находятся граждане старшего возраста, от 55 лет. У мужчин данное заболевание встречается значительно чаще.
Наиболее подвержены заболеванию жители южных регионов, так как из-за влажного климата и высоких температур возникает дополнительная нагрузка на сердце, которую из года в год все тяжелее переносить.
Но жители средней полосы России и крайнего севера могут навлечь на себя данное заболевание, ведя неправильный образ жизни, слишком перегружая себя и не нормируя рабочий день.
У жителей младшего возраста инфаркт миокарда встречается крайне редко и является причиной высокой нагрузки на мышцы сердца, поэтому в группе риска оказываются спортсмены и представители профессий, связанных с чрезмерными физическими нагрузками.
Признаки
Инфаркт нижней стенки левого желудочка обычно протекает в острой форме. Сначала появляются сильные боли в грудной клетке, распространяющиеся на другие части тела. Неприятные ощущения нарастают в течение получаса. Болевой синдром может привести к потере сознания.
Снизить проявление проблемы можно с помощью Нитроглицерина. Также больные страдают от чувства давления в груди и одышки. Приступ чаще всего возникает ночью или рано утром. При этом человек ощущает сильный страх и панику, повышается потоотделение.
Приступ также иногда проявляется сильным кашлем, заложенностью в груди. Болезненные ощущения появляются не всегда. Известны случаи и бессимптомного течения.
Причины и факторы риска
Одной из основных причин, которая может спровоцировать инфаркт миокарда задней стенки левого желудочка является атеросклероз. К сожалению, эта болезнь есть практически у каждого человека, и находится в состоянии спячки. Атеросклероз может не проявляться в течение всей жизни, а может вылиться и в полноценный инфаркт.
В группе риска находятся мужчины, которые могут стать жертвами инфаркта в возрасте от тридцати лет. Женщины переживают данное заболевание после пятидесяти.
Если эта болезнь была замечена у ваших родственников, то находите время для того, чтобы стоять под постоянным наблюдением у врача, наследственность – один из важнейших факторов, который провоцирует заболевание.
Два раза в год сдавайте анализы на содержание холестерина в крови. Повышенное его содержание также может стать причиной инфаркта миокарды левого желудочка и его задней стенки.
Неправильный образ жизни, который привел к избыточному отложению жировых масс в теле, также может отнести вас в группу риска. Люди, ведущие малоактивный, затворнический образ жизни, лишенные постоянного контакта со свежим и чистым воздухом также могут быть подвержены инфаркту.
Многие врачи говорят о том, что заядлые курильщики также увеличивают риск отказа функции задней стенки левого желудочка.
В группе риска и те, кто на протяжении долгих лет страдает от повышенного артериального давления или сахарного диабета. И то, и другое не лучшим образом отражается на работе сердца, что и приводит к плачевным последствиям.
Если вы нашли два и более признаков, которые могли бы указывать на то, что вы можете оказаться под влиянием данного заболевания – в срочном порядке обращайтесь к врачу и находитесь под наблюдением. Лучше всего, если вы начнете менять свой образ жизни и одновременно осуществлять все профилактические рекомендации врача.
Диагностика
Как и любое другое заболевание, инфаркт миокарда задней стенки левого желудочка имеет свои симптомы, по которым достаточно просто выявить, какое заболевание пытается захватить ваш организм.
Боль в грудной клетке. Многие списывают неприятные ощущения на легкие, особенно заядлые курильщики, кто-то считает, что это болят кости или же просто простудное явление, это не так, если ваша боль имеет периодичный характер и напоминает о себе несколько раз в сутки с небольшой продолжительностью.
Также эта боль имеет жесткий и пронизывающий характер, порой становится тяжело дышать. Такое затруднение характеризуется тем, что нарушается подача крови и возможно, на некоторое время вы это почувствуете.
Болевые ощущения не локализуются в одном месте. Со временем, при вашем игнорировании они начинают отдавать в руку, в шею, в грудную клетку, что усиливает проявление боли.
Некоторые больные отмечают, что часто испытывали ощущение, будто на сердце внутри кто-то давит или же оно сжимается на несколько минут, буквально сковывая человека.
Все эти звоночки являются признаками развивающегося у вас заболевания.
Подобную боль нельзя терпеть – чем чаще она проявляется, тем вероятнее факт того, что в скором времени может случиться непоправимое. Это не тот случай, когда можно и следует терпеть боль.
Лица, которые страдают сахарным диабетом и вовсе могут не почувствовать признаков. К сожалению, болевые ощущения у таких людей притупляются, и они не могу понять, что происходит с их организмом на самом деле. Именно поэтому в медицине существует такой термин, как безболезненный инфаркт миокарда.
Общепринятая диагностика инфаркта миокарда с помощью ЭКГ позволяет ли предположить эту форму заболевания, поскольку зона невидима для аппарата.
При диагностике инфаркта миокарда применяют такие методы:
- Физикальные. Обследование начинается со сбора анамнеза, осмотра больного, пальпации тканей для обнаружения точки сердца, плотно прилегающей к груди. Если лимфоузлы увеличены, значит, развивается воспалительный процесс. Также определяют частоту пульса. Во время приступа может произойти полное прекращение сердечных сокращений. Простукивают грудную клетку для уточнения границ органа. Простукивают ритмы и тона с применением стетоскопа, измеряют показатели артериального давления и температуры.
- Аппаратные. Главной методикой определения нарушений является электрокардиография. Нижний инфаркт миокарда на ЭКГ проявляется очень точно. Для оценки состояния сердца проводят ультразвуковое исследование. В его ходе определяют скорость кровотока, наличие тромбов, аневризм, узнают, в каком состоянии сосуды. Обнаружить очаги некроза могут на сцинтиграфии. Сосудистую проходимость проверяют на коронарографии. Если эти манипуляции не дали точной информации, то проводят магниторезонансную томографию.
- Лабораторные. Кровь исследуют на наличие маркеров некроза. Инфаркт сопровождается разрушением кардиомиоцитов, и их разрушенные компоненты попадают в кровоток. Если анализ крови подтвердил их присутствие, то сомнений в диагнозе не остается.
Последствия
В результате нарушения кровообращения, что стало следствием гибели одной из части сердца, задней стенки левого желудочка, возможны крайне неприятные и нежелательные последствия.
Так, вследствие инфаркта миокарда на определенной части сердца, возможно такое явление как разрыв. Следствием этого действия наступает немедленная смерть.
К сожалению, еще не зарубцевавшаяся ткань сердечных мышц очень слаба, особенно вследствие пережитого инфаркта. Данная ткань может срастаться, если лечение и обращение было ускоренным, а может и начать разрываться дальше, тем самым нарушая общий кровоток и функционирование других органов.
Еще одно явление – это мерцание желудочков. Кровеносная система в этих отделах нашего сердца нарушается, что приводят к болям, отслойке мышечной ткани и при несвоевременном хирургическом вмешательстве влечет смерть.
При неправильно подобранном лечении продолжает развиваться тромбоз и острая сердечная аневризма, которая также может привести к летальному исходу.
Именно поэтому, при малейших проявлениях симптомов инфаркта миокарда не стоит откладывать визит к врачу и внушать себе, что плохое самочувствие никак не является следствием плохой клинической картины.
Только ваше своевременное внимание к своему организму может стать спасительным и уберечь вас от неприятных последствий.
Перенесенный приступ негативно отражается на состоянии всего организма. В месте очагов некроза на сердечной мышце образуются рубцы. Они состоят из соединительной ткани и не могут сокращаться. Поэтому участок миокарда, на котором они расположены, навсегда теряет свои функции.
Обширный инфаркт часто сопровождается образованием аневризмы. При этом поврежденная стенка под давлением выпячивается и существует риск ее разрыва. Поэтому без помощи врача не обойтись.
Тяжелыми осложнениями патологии считаются тромбоэмболия, синдром Дресслера, сердечная недостаточность.
Лечение
В лечении инфаркта миокарды задней стенки левого желудочка часто используют бета-блокаторы и другие препараты. Увеличивая количества кислорода в организме, врачи получают хорошее разжижение крови. При этом сократиться необходимость в работе сердца и с него будет снята лишняя нагрузка.
Если нет необходимости в затяжном лечении, любой кардиохирург предложит вам альтернативный метод, связанный с проведение операции методом шунтирования.
В ходе операции налаживается работа сердца, с него снимается дополнительная нагрузка, улучшается работа кровотоков. После операции больному прописывают постельный режим и длительное наблюдение.
Терапия проводится в условиях стационара. В первую очередь при этом применяют тромболитики для препятствия образования тромбов. Также могут понадобиться противоаритмические препараты для купирования нарушений сердечного ритма.
Для снижения потребности миокарда в кислороде и снятия нагрузки с органа используют бета-адреноблокаторы. Если препараты не помогли восстановить нормальный ток крови в коронарных артериях, то необходимо срочное оперативное вмешательство. В большинстве случаев выполняют ангиопластику для расширения суженных сосудов.
Во время острого периода больной должен избегать стрессов, любых физических нагрузок. Важно находиться в полном покое. Когда состояние стабилизируется, больному разрешают немного гулять на свежем воздухе и выполнять комплекс лечебной физкультуры.
Опасность и последствия
После инфаркта жизнь человека кардинально меняется. Чтобы предупредить осложнения и повторный приступ, больной должен соблюдать правильный режим дня, диету и уровень физической активности.
На состояние здоровья негативно влияют стрессы и эмоциональные нагрузки. Это связано с тем, что сердцебиение в стрессовом состоянии учащается, и потребность миокарда в кислороде растет, из-за чего приступ может повториться.
В такой ситуации категорически противопоказано употреблять продукты, содержащие много холестерина. Они вызывают атеросклероз и трудно перевариваются, перегружая не только желудок и кишечник, но и весь организм.
Опасность повторного приступа будет беспокоить больного всегда. Если инфаркт случается на протяжении двух месяцев после первого, то его считают рецидивом. При этом очаг некроза располагается в том же месте, где и впервые, но площадь поражения значительно увеличивается.
Чтобы избежать развития подобных проблем, необходимо:
- контролировать показатели артериального давления и холестерина;
- периодически проходить обследование;
- лечить атеросклероз, чтобы предупредить нарушение кровообращения.
Инфаркт и осложнения, которые возникают после него, уносят жизни миллионов людей. Поэтому необходимо приложить все усилия, чтобы предотвратить развитие проблемы. Если приступ уже был, то важно в реабилитационном периоде и на протяжении всей жизни соблюдать рекомендации по поводу ведения ее здорового образа. Это позволит прожить еще много лет, даже при наличии поражений сердца.
Инфаркт миокарда: причины, первые признаки, помощь, терапия, реабилитация
Многие боятся, что после инфаркта миокарда не смогут жить привычной жизнью. Сложно ответить на этот вопрос точно, ведь теперь вам нужно беречь себя, больше думать о своем здоровье и отдыхать.
Поэтому, если вы ранее вели активный образ жизни, от многого вам придется отказаться. Но и тем, то привык проводить свою жизнь на диване, придется несладко. Ведь теперь в вашу
программу по реабилитации
будут включены прогулки на свежем воздухе.
Для тех, кто не получил осложнений после инфаркта будет полезна лечебная физкультура, ходьба. Если больной не замечает болей и других неудобств, в виде отдышки – значит, восстановление проходит лучше, чем успешно.
Не забывайте о медикаментозном лечении, ведь это основа вашего восстановления. При необходимости посещайте процедуры, указанные врачом, в лечебном учреждении или же проводите их дома.
Следуя рекомендациям, вы быстро пойдете на поправку и забудете о неприятном заболевании.
Будьте здоровы и берегите себя и своих близких. Помните что все в ваших руках, поэтому попытайтесь вовремя обращать внимание на странное поведение вашего организма.
Источник
В современной кардиологии одним из самых опасных и тяжелых состояний является инфаркт миокарда. Причем чаще всего случается поражение левого сердечного желудочка. Своевременно оказанная помощь позволяет не только спасти жизнь пациенту, но и максимально восстановить сердце. Как выглядит острый инфаркт миокарда передней стенки левого желудочка и других его зон, подробно разбираем в статье ниже.
Что такое инфаркт миокарда?
Сердце — это большой мышечный орган, создающий нормальное кровоснабжение всего организма. Благодаря постоянным ритмичным сокращениям ток крови является непрерывным и поставляет ко всем органам и системам достаточное количество кислорода и иных полезных микроэлементов. Однако часто на фоне ишемической болезни сердца (недостаточного питания кровью некоторых его отделов) происходит резкий стеноз (сокращение) коронарной артерии. А именно она питает миокард. В результате такого недополучения питания случается инфаркт миокарда, то есть остановка работы одного или нескольких его отделов. В результате окружающие миокард ткани сердца подвергаются некрозу (отмирают). По МКБ болезнь относят к разделу I21 (болезни сердечно-сосудистой системы).
Инфаркт миокарда левого желудочка
Чтобы уяснить, как выглядит инфаркт левого желудочка, желательно иметь общее представление о структуре сердца в целом. Так, сердце имеет несколько слоев тканей:
- Эндокард. Это ткани, выстилающие все отделы и полости сердца. Толщина эндокарда, состоящего из соединительной ткани и волокон, не более 0,5 мм.
- Миокард. Слой мышц, благодаря которому и происходит сокращение сердца. Основной состав миокарда — это клетки-кардиомиоциты. Они не только отвечают за сократительную способность сердца, но и с оптимальной скоростью передают биоэлектрические импульсы.
- Эпикард. Это соединительная ткань, которая плотно прилегает к миокарду.
Когда случается сердечный удар, ткани отмирают на разную глубину в зависимости от типа и стадии удара. И именно поэтому в зависимости от глубины некроза классифицируют инфаркты:
- Интрамуральный. Некроз тканей происходит только в толще миокарда.
- Трансмуральный. Некротизируются ткани на всю глубину (чаще такой инфаркт бывает крупнноочаговым).
- Субэпикардиальный. Затрагивает миокард только в области его примыкания к эпикарду.
- Субэндокардиальный. Ткани отмирают в миокарде на уровне стыка с эндокардом.
Важно: чаще всего у пациента случается именно инфаркт миокарда левого сердечного желудочка и межжелудочковой перегородки (МЖП) ввиду недостаточного их кровоснабжения по природе. Затронуты некрозом могут быть как передняя/задняя, так и нижняя/верхняя стенки.
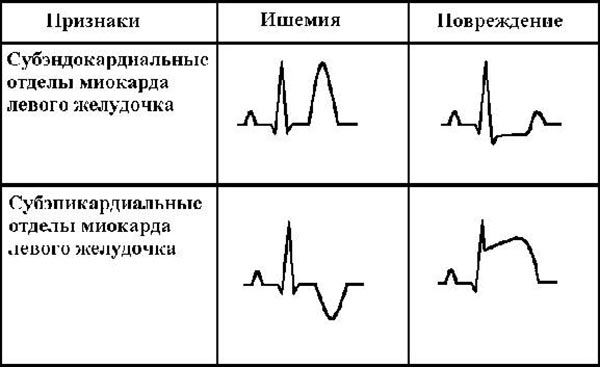
Инфаркт передней стенки левого желудочка
При любом типе крупноочагового инфаркта на ЭКГ (электрокардиограмме) в расшифровке будет вырисовываться зубец Q, являющийся патологическим. Поэтому часто крупноочаговые приступы носят название Q-инфаркт. Здесь стоит отметить, что Q-инфаркт миокарда передней стенки левого желудочка чаще случается на фоне произошедшей закупорки именно передней артерии, которая ответвляется от коронарной артерии слева. В основном при таком переднем или же переднебоковом ударе в электрокардиографических расшифровках будут отмечены такие изменения:
| Q-зубец | Его амплитуда равна или чуть выше колебательной линии зубца R. |
| R-зубец | Ниже или вровень со значением Q. |
| Т-зубец | Отрицателен |
| Сегмент ST | Отмечен в динамике подъема |
Инфаркт нижней стенки левого желудочка
Крупноочаговый инфаркт миокарда нижней стенки левого желудочка чаще всего происходит из-за нарушенной пропускной способности только правой коронарной артерии. Чаще всего это возникает из-за тромбирования просвета артерии. Подобный тип удара имеет очень стремительное развитие. Спустя буквально несколько часов от старта приступа все последствия будут для пациента уже крайне опасными вплоть до летального исхода. На ЭКГ также отмечаются патологический ST-сегмент и зубец Q.
Инфаркт задней стенки левого желудочка
Как правило, инфаркт миокарда задней стенки левого желудочка (ЗСЛЖ) вызывает некроз тканей в этой области сердца. Некроз наступает уже буквально через полчаса от начала приступа. В большинстве случаев поражение задней стенки левого желудочка сложнее поддается диагностике в отличие от поражения некрозом передней стенки. По статистике, более половины подобных приступов на кардиограмме не видны. Чаще всего врач-кардиолог может увидеть лишь признаки стенокардии.
Диагностика инфаркта миокарда
При диагностике инфаркта применяют несколько основных методов обследования пациента:
- Анализ крови. В ней можно выявить миоглобин (белок, который транспортирует кислород к клеткам) примерно через 5–6 часов от начала инфаркта. К тому же через 8–10 часов у пациента в крови выявляют повышенную более чем на 50 % активность креатинфосфокиназы. Она позже снижается до нормального уровня (примерно через два дня).
Важно: чтобы исключить вероятность инфаркта, активность креатинфосфокиназы отслеживают трижды через каждые 5–8 часов. И только при трех подряд отрицательных результатах диагноз «инфаркт» не подтверждается.
- Электрокардиограмма (эхокардиограмма). Этот вид обследования дает врачу полное представление о состоянии здоровья сердца пациента. В расшифровках видны все возможные патологические зубцы/сегменты и пр., возникающие на фоне сердечного удара.
- Ангиография коронарная. Подразумевает введение рентгеноконтрастного вещества в кровь и дальнейшее отслеживание работы всех сосудов и артерий сердца посредством рентгеновского аппарата. На снимке будут видны все зоны стеноза или тромбирования сосудов, что даст возможность врачу выбирать метод оперативного вмешательства (при необходимости).
Помимо перечисленных методик врач может использовать и дифференциальную диагностику. А точнее — отследить состояние пациента по таким важным признакам:
- Интенсивность и периодичность боли. При инфаркте ее не удается купировать даже нитроглицерином.
- Изменения болевых ощущений при смене положения тела.
Только комплексная и быстрая диагностика дает врачу возможность адекватно оценить состояние больного и назначить грамотную терапию.
Купирование острого приступа инфаркта миокарда
Острый приступ инфаркта должны купировать только сотрудники неотложной помощи. До их приезда можно лишь оказать пострадавшему посильную первую помощь при возникновении симптомов патологии. Сделать нужно следующее:
- Устранить причину волнения пациента.
- Усадить больного и снять все сдавливающие шею и грудь предметы одежды.
- Обеспечить приток свежего, но не холодного воздуха в помещение.
- Дать аспирин (больной должен обязательно его разжевать и запить).
- Под язык предложить таблетку нитроглицерина.
- На конечности положить теплые грелки.
- Отслеживать ЧСС и АД.

Лечение мелкоочагового и крупноочагового инфаркта
Любой инфаркт лечится только в стационаре в отделении кардиологии. Здесь по отношению к пациенту могут быть проведены все стандартные лечебные или реанимационные действия.
Реанимация
В случае потери человеком сознания или остановки его сердца медики проводят реанимационную терапию по восстановлению сердечного ритма. С этой целью используют дефибриллятор, который позволяет опять запустить главный орган человека в работу. Если удается восстановить работу сердца, после этого вводят пациенту раствор 5 % гидрокарбоната натрия в объеме 170 мл.
Важно: если дефибриллятора нет, пациенту могут ввести внутривенно хлорид калия (5–10%-ный раствор) и далее проводить непрямой массаж сердца. Также можно проводить пациенту непрямой массаж сердца на жесткой поверхности параллельно с искусственным дыханием до приезда скорой помощи. Показан и перикардиальный удар в область сердца. Часто это хорошо помогает.
Терапевтическое лечение
Как только состояние пациента стабилизируется, проводят медикаментозную терапию. Она включает в себя использование препаратов таких групп:
- Антикоагулянты. Предотвращают образование тромбов.
- Тромболитики. Позволяют успешно расщепить уже имеющиеся тромбы.
- Бета-адреноблокаторы. Делают работу сердца более экономичной на фоне его недостаточного кровоснабжения.
- Обезболивающие. Снимают болевой синдром.
- Успокоительные. Убирают чувство паники, в результате которого адреналин ухудшает работу и без того уставшего сердца.
- Стабилизаторы сердечного ритма.
Хирургическое лечение
При низкой эффективности медикаментозной терапии пациенту показано хирургическое вмешательство. Используют две методики:
- Аортокоронарное шунтирование. Принцип операции заключается в создании новых кровоснабжающих сердце путей в обход пострадавших от стеноза или тромбирования. Часто в качестве шунтов выступают бедренная вена или грудная.
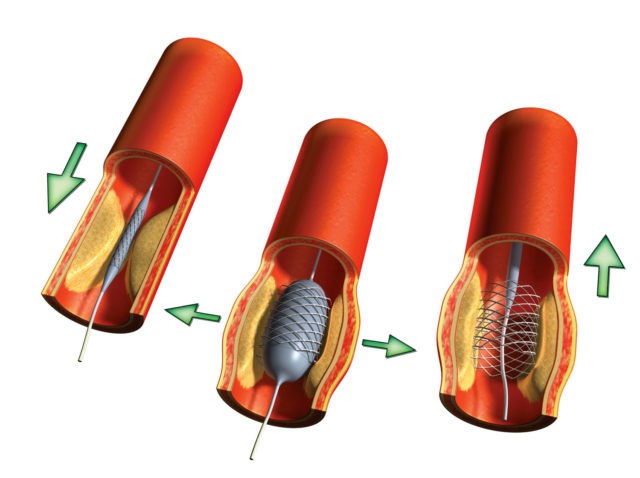
- Баллонная ангиопластика (стентирование). При такой операции врач с помощью искусственного баллона, введенного в просвет вены, раздувает пораженный сосуд и потом закрепляет результат методом установки стента (специальной сетки, удерживающей стенки сосуда в заданном положении).
Народные рецепты
После грамотно проведенной медикаментозной или хирургической терапии в период реабилитации пациент может использовать народные средства для восстановления работы сердца. Применяют такие способы:
- Отвар боярышника. Ягоды заваривают в термосе, как чай, и пьют готовый напиток в течение дня. Еще больше рецептов из боярышника мы собрали здесь.
- Земляника и шиповник. Берут по 50 граммов шиповника и листьев земляники и все это погружают в 500 мл кипяченой воды. Томят на водяной бане около 15 минут. После полного охлаждения цедят. Готовый объем средства доводят до 500 мл с помощью кипяченой воды. Пьют по 50–100 мл дважды в течение дня.
- Мед и сок моркови. Смешивают сок и мед в соотношении 1 стакан на 1 столовую ложку и пьют после приема пищи 2–3 раза в течение дня.
Важно: при язве в острой форме и при энтерите такое лечение противопоказано.
- Ежевика сизая. Из листьев растения готовят отвар. Листья в количестве 2 столовых ложек запаривают 500 мл кипятка и выдерживают не менее 2 часов. Затем все цедят и принимают в теплом виде по 0,5 стакана, предварительно смешав с медом.
Реабилитация
Реабилитационный период длится для каждого пациента с диагнозом «инфаркт» от 4 месяцев и более в зависимости от степени поражения сердца. Реабилитационные мероприятия включают в себя:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- диетотерапию;
- помощь психолога;
- посильные физнагрузки.
Важно: в стационаре пребывание пациента, как правило, занимает от 1 до 3 недель. Все изменения в состоянии пациента врач записывает в историю болезни.
Прогноз
Формально каждый пациент, переживший инфаркт, является инвалидом. Поскольку, если некрозом поражен даже малейший отдел сердца, это уже нарушает процесс питания всего организма кровью и вызывает определенные осложнения. Но прогноз в любом случае будет зависеть от зоны и обширности поражения сердца некрозом, глубины очага поражения, общего физического состояния больного человека и его возраста. Также немаловажную роль при прогнозировании играют и сопутствующие хронические болезни у пациента. Чем их больше и чем они сложнее, тем большей будет вероятность рецидива и повторного уже обширного инфаркта.
Важно: при успешной реабилитации и соблюдении всех рекомендаций врача пациент вполне может продолжать вести привычный образ жизни, приспособившись к новым условиям работы своего организма.
Профилактика
С целью профилактики сердечных приступов нужно заботиться о своем здоровье постоянно и смолоду. Для этого следует:
- отказаться навсегда от табака в любой форме и от алкоголя;
- вести активный образ жизни;
- правильно питаться (с исключением из рациона жирной и жареной пищи);
- правильно организовать режим полноценного отдыха и труда;
- создавать благоприятный эмоциональный фон.
Важно осознавать, что забота о собственном здоровье только в наших руках. Поэтому всегда лучше предотвратить беду, чем потом бороться с ее страшными последствиями.
Источник
