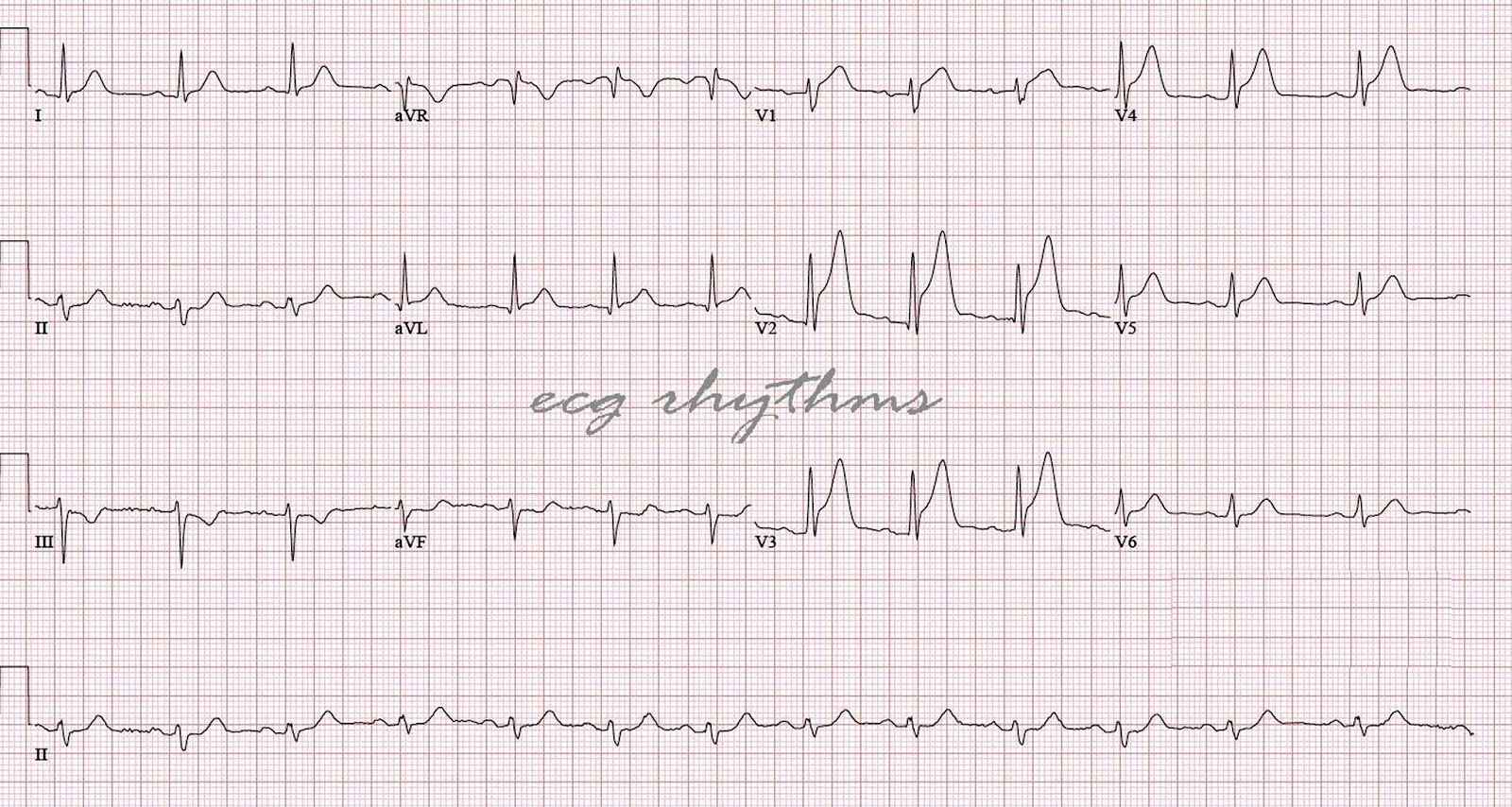
Острый нижний инфаркт миокарда с подъемом

NB. Ознакомьтесь с содержанием урока и составьте общее представление о теме. Не стремитесь сразу запомнить все подробности.
Это удобнее будет сделать при дальнейшем пошаговом выполнении упражнений к уроку. Переход к упражнениям находится в нижней части страницы.
Инфаркт миокарда с подъемом сегмента ST (ST elevation myocardial infarction – STEMI) – клинический вариант ИБС, при котором в результате острой ишемии в миокарде появляется зона некроза, повышается уровень маркеров некроза миокарда (тропонина) в крови и на кардиограмме регистрируют патологическое повышение сегмента ST по крайней мере в двух соседних отведениях. Как правило, STEMI приводит к появлению значительной зоны некроза миокарда. Это отражается на кардиограмме появлением патологического зубца Q в отведениях, соответствующих локализации инфаркта.
Отклонение ST измеряют в точке J (место перехода комплекса QRS в сегмент ST). При измерении отклонения ST в точке J сравнение проводят с уровнем интервала PR в точке перехода PR в комплекс QRS. Это показано на схеме 1.
Схема 1. Точка J и точка PR перехода
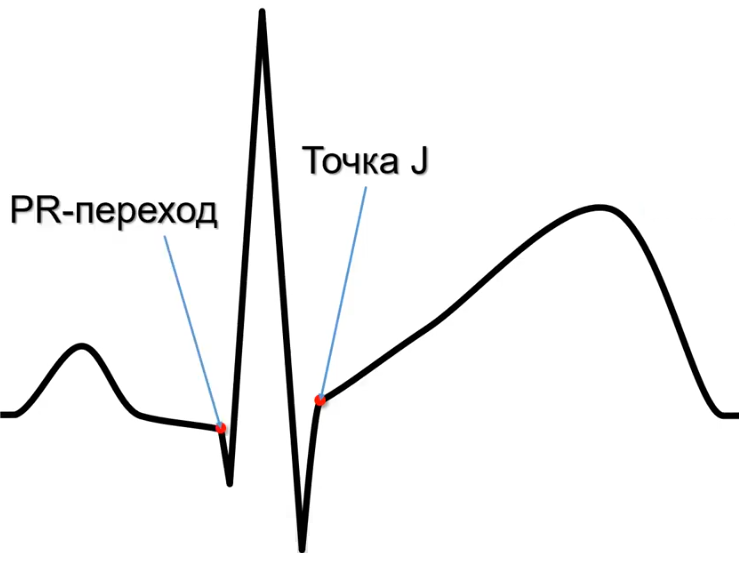
Источник схемы.
Элевация сегмента ST считается патологической при следующих параметрах:
- У мужчин старше 40 лет в отведениях V2-V3 подъем ST на 2 мм и больше и на 1 мм и больше в остальных отведениях.
- У мужчин младше 40 лет в отведениях V2-V3 подъем ST на 2,5 мм и больше и на 1 мм и больше в остальных отведениях.
- У женщин в отведениях V2-V3 подъем ST на 1,5 мм и больше и на 1 мм и больше в остальных отведениях.
При STEMI регистрируют подъем ST по крайней мере в двух отведениях, расположенных над зоной инфаркта и реципрокное снижение ST в “зеркальных отведениях” (отведения, расположенные с другой стороны по отношению к зоне инфаркта).
Посмотрите клинический пример и ЭКГ 1.
Пациент средних лет госпитализирован с жалобами на боли в грудной клетке с иррадиацией в левую руку и затрудненное дыхание. При поступлении в клинику была записана кардиограмма, представленнная ниже (ЭКГ 1).
ЭКГ 1. Инфаркт миокарда передней стенки левого желудочка
Источник ЭКГ.
На ЭКГ 1 зарегистрирована элевация сегмента ST в отведениях V1-V5 c максимальным подъемом ST в V2, высокие коронарные зубцы T в отведениях V2-V4 и реципрокную депрессию ST в III и aVF. Эти изменения являются признаком начальной (острейшей) стадии инфаркта миокарда в области межжелудочковой перегородки и передней стенки левого желудочка.
Анализ крови на уровень тропонина в крови оказался положительным. Была выполнена неотложная коронарография, которая показала окклюзию левой передней нисходящей артерии (left anterior descending artery – LAD). Выполнена операция стентирования. Через несколько дней пациент был выписан.
Инфаркт с подъемом ST развивается в результате трансмуральной ишемии, вызванной в большинстве случаев окклюзией крупной коронарной артерии. Выделяют несколько стадий STEMI, которые различаются как клинически, так и по изменениям на ЭКГ.
Стадии развития инфаркта с подъемом сегмента ST
Острейшая стадия STEMI
Сначала на кардиограмме появляется высокий коронарный T. Высокий коронарный T до подъема ST присутствует очень недолго, поэтому далеко не всегда удается его зарегистрировать. Затем происходит повышение сегмента ST, который сливается с высоким T.
Схема 2. Фрагменты ЭКГ в острейшую стадию STEMI
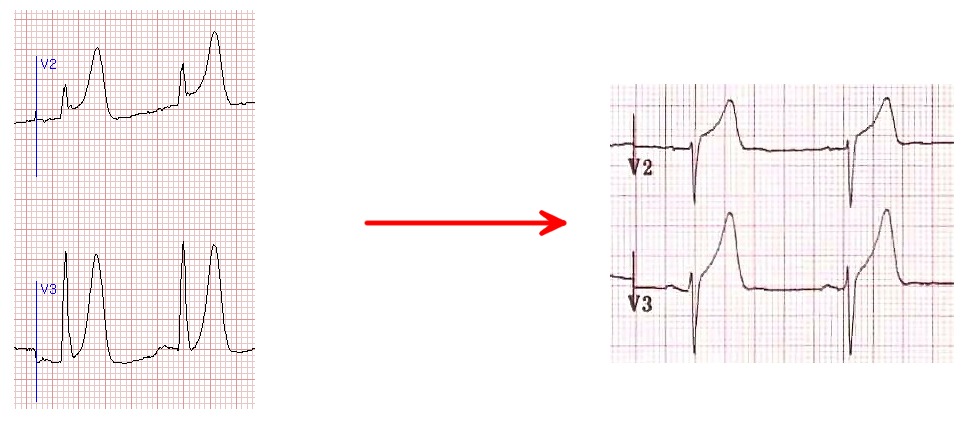
Острая стадия STEMI
Продолжается до 2-3 суток (иногда до 2 недель). Началом острой фазы считают появление зубца Q, который отражает формирование зоны некроза миокарда. По мере развития острой фазы зубец Q углубляется, а сегмент ST начинает снижаться к изолинии. Зубец T становится отрицательным.
Схема 3. Фрагмент ЭКГ в острую стадию STEMI

Подострая стадия STEMI.
Продолжается несколько недель. На ЭКГ регистрируют снижение сегмента ST до уровня изолинии. Одновременно формируется глубокий отрицательный зубец T.
Схема 4. Фрагмент ЭКГ в подострую стадию

Рубцовая стадия STEMI
Погибшие клетки миокарда замещаются соединительной тканью, что приводит к формированию рубца. Окружающие рубец участки миокарда компенсаторно гипертрофируются. Уменьшается количество отведений на ЭКГ, в которых регистрируются изменения, связанные с инфарктом. Зубец Q может стать менее глубоким, а зубец T возвращается к изолинии. Сформировавшаяся картина постинфарктного кардиосклероза на ЭКГ сохраняется в течение всей жизни пациента.
Иногда сегмент ST не достигает изолинии и остается повышенным практически на всю жизнь. Как правило, при этом комплекс QRS приобретает форму QS, что может свидетельствовать об образовании аневризмы сердца.
Схема 5. Фрагменты ЭКГ с постинфарктными изменениями
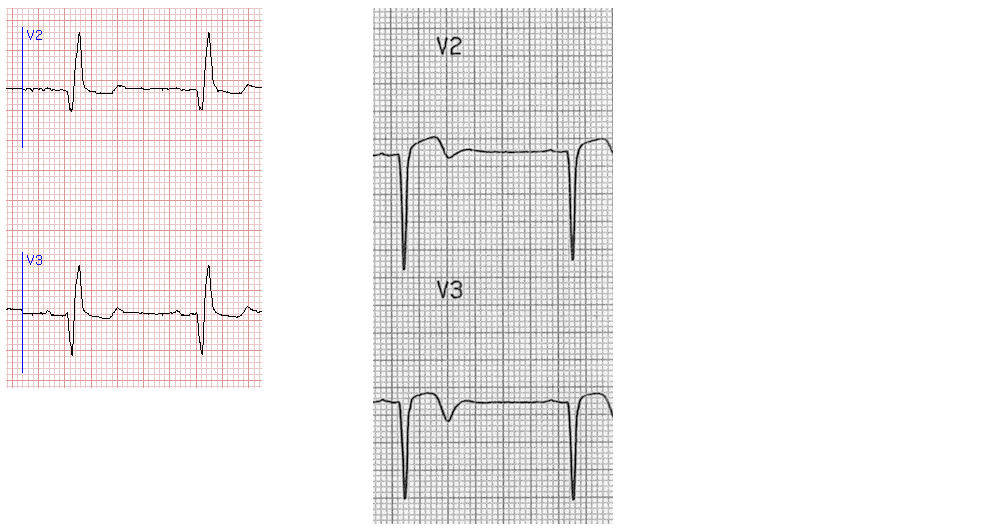
На схеме 5 слева представлен фрагмент кардиограммы, указывающий на перенесенный инфаркт миокарда. Справа представлен фрагмент кардиограммы, на которой сегмент ST не достиг изолнии и сформировался комплекс QS, переходящий в повышенный ST. Такая картина называется называется “застывшей ЭКГ” и указывает на постинфарктную аневризму сердца.
Локализация инфаркта с подъемом ST
Изменения на кардиограммах при инфаркте с подъемом сегмента ST различаются в зависимости от того, в каком отделе сердца развивается инфаркт. Определить локализацию инфаркта можно по тому, в каких отведениях на ЭКГ зарегистрировано повышение ST, и в каких отведениях появилась реципрокная депрессия ST. В связи с этим вспомните, какие отведения соответствуют разным участкам миокарда. Посмотрите на схему 6.
Схема 6. Соответствие отведений кардиограммы разным участкам миокарда.
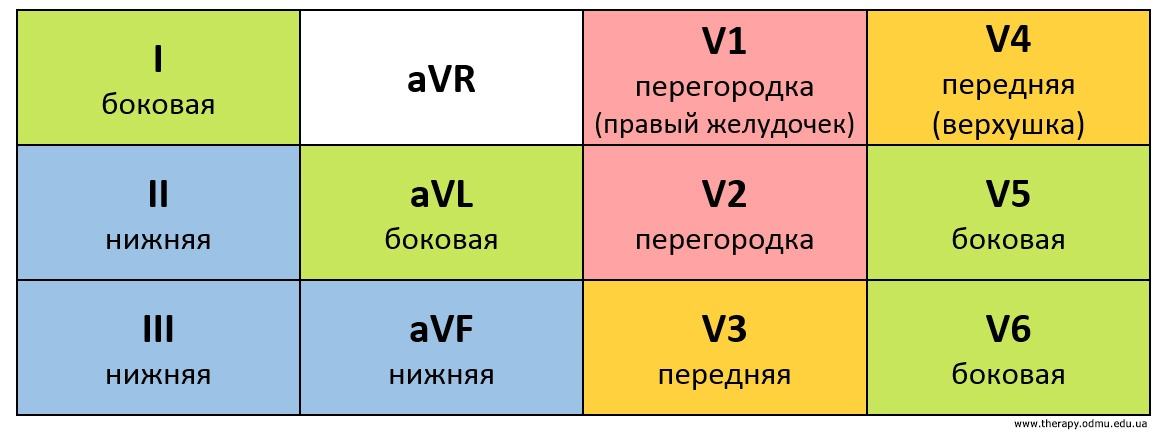
Источник схемы.
На схеме 7, приведенной ниже, показано расположение крупных коронарных артерий, окклюзия которых может приводить к трансмуральному инфаркту с соответствующей локализацией.
Схема 7. Крупные коронарные артерии
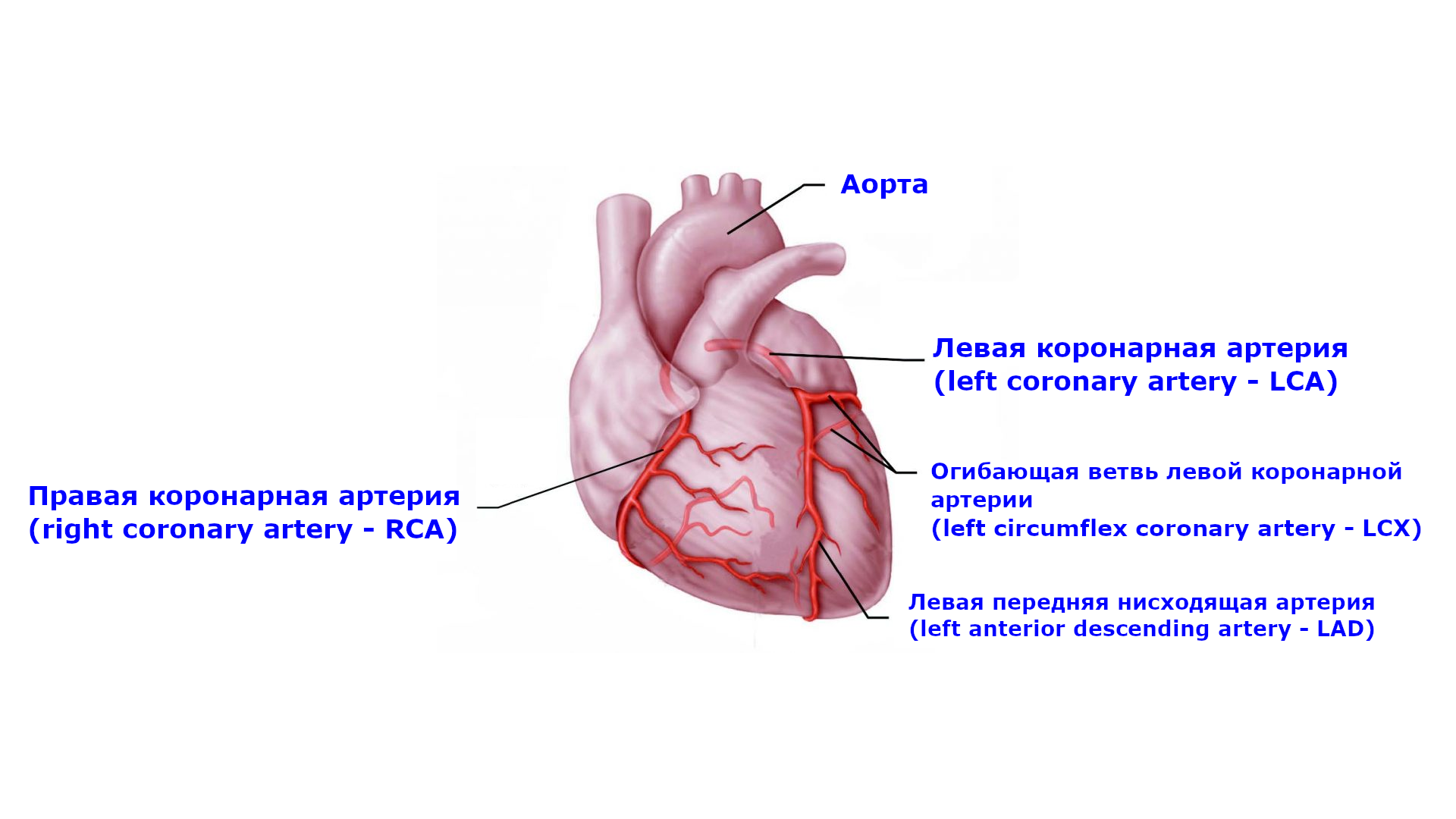
| Локализация инфаркта | Отведения с подъемом ST | Отведения с реципрокной депрессией ST |
| Межжелудочковая перегородка | V1-V2 | |
| Передняя стенка | V3-V4 | |
| Боковая стенка левого желудочка | I, aVL, V5-V6 | III, aVF |
| Нижняя стенка | II, III, aVF | I, aVL |
| Задняя стенка | V7-V9 | V1-V3 (и высокий R в V1-V3) |
| Правый желудочек | V1, III, II (STIII > STII), V3R – V5R | V2 |
В приведенной выше таблице указано, в каких отведениях регистрируются элевация или депрессия ST в зависимости от локализации STEMI. На практике инфаркт с подъемом ST, как правило, затрагивает больше одной области. Например, инфаркт межжелудочковой перегородки обычно сочетается с инфарктом передней стенки левого желудочка. В таком случае элевация ST будет не только в отведениях V1-V2, но и в V3-V4.
Рассмотрим варианты STEMI с разной локализацией.
Инфаркт межжелудочковой перегородки
Как уже было сказано выше, изолированный инфаркт перегородки – это редкое явление (обычно это инфаркт перегородки и передней стенки). Инфаркт перегородки развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery – LAD). На кардиограмме регистрируют элевацию ST в отведениях V1-V2.
Схема 8. Инфаркт межжелудочковой перегородки
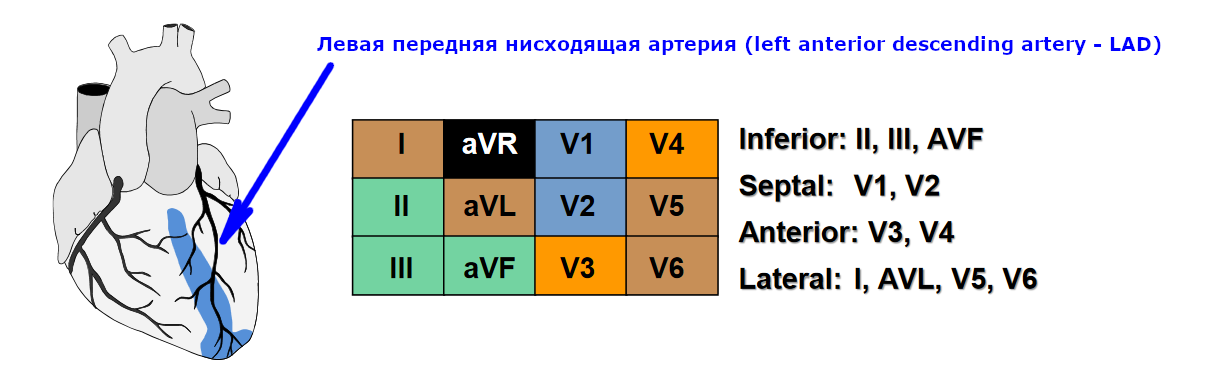
ЭКГ 2. Инфаркт миокарда межжелудочковой перегородки
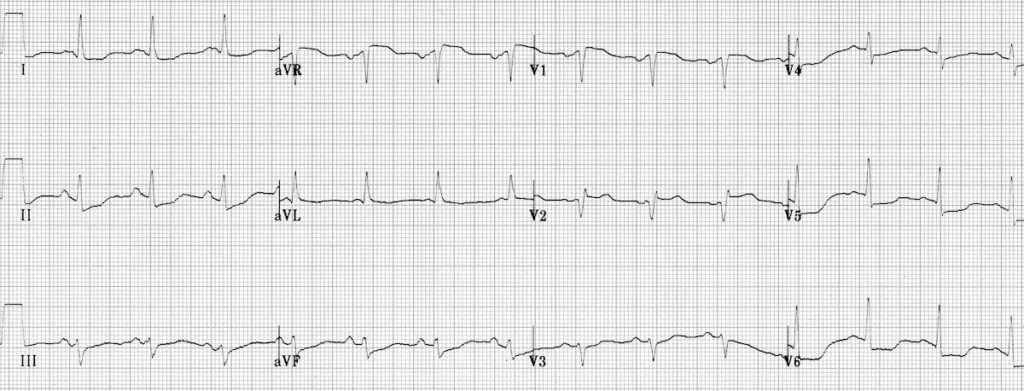
Источник ЭКГ.
На ЭКГ 2 на инфаркт межжелудочковой перегородки указывают патологические зубцы Q в отведениях V1-V2 и умеренная элевация ST в этих же отведениях. Судя по высоте ST и наличию зубцов Q, это подострая стадия инфаркта. Кроме того, в данном случае есть диффузная депрессия сегмента ST в отведениях I, II, V4-V6 в сочетании с элевацией ST в aVR. Это указывает на субэндокардиальную ишемию миокарда.
Инфаркт передней стенки
Инфаркт с подъемом ST в области передней стенки развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery – LAD). На кардиограмме регистрируют подъем ST в отведениях V3-V4. Реципрокное снижение ST происходит в нижних отведениях: III, aVF. В дальнейшем формируется патологический Q в V3-V4.
Схема 9. Инфаркт передней стенки
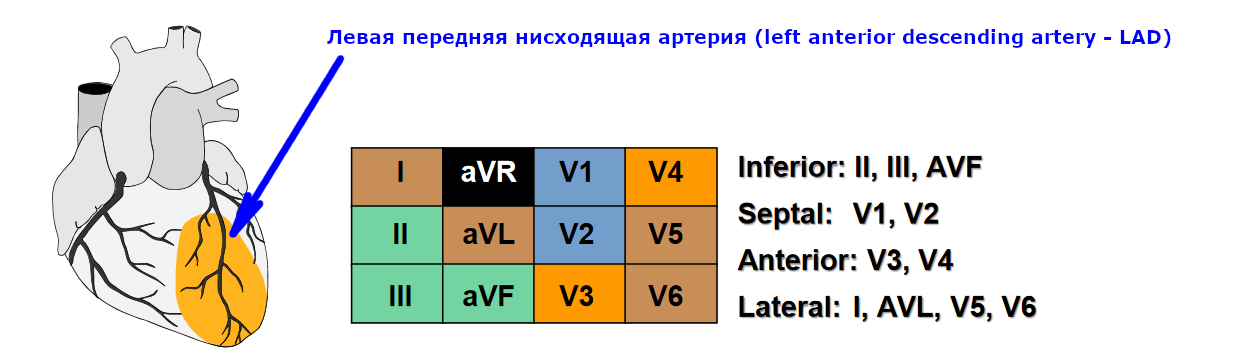
Инфаркт передней стенки, как правило не бывает изолированным и наиболее часто сочетается с инфарктом межжелудочковой перегородки и/или с инфарктом боковой стенки левого желудочка. Это определяется тем, что межжелудочковая перегородка и боковая стенка также кровоснабжаются левой передней нисходящей артерией (left anterior descending artery – LAD).
ЭКГ 3. Инфаркт перегородки, передней стенки и частично боковой стенки левого желудочка
Источник ЭКГ.
На ЭКГ 3 подъем ST в отведениях V1-V4, а также глубокие зубцы Q в V1-V2 указывают на инфаркт в области межжелудочковой перегородки (подъем ST в V1-V2) и передней стенки левого желудочка (подъем ST в V3-V4). В V2-V4 высокие коронарные зубцы T. В отведениях I, aVL и V5 также есть небольшая элевация ST, что может указывать на распространение инфаркта и на боковую стенку левого желудочка.
В III отведении есть реципрокное снижение ST. Это признаки острой фазы инфаркта миокарда с подъемом ST.
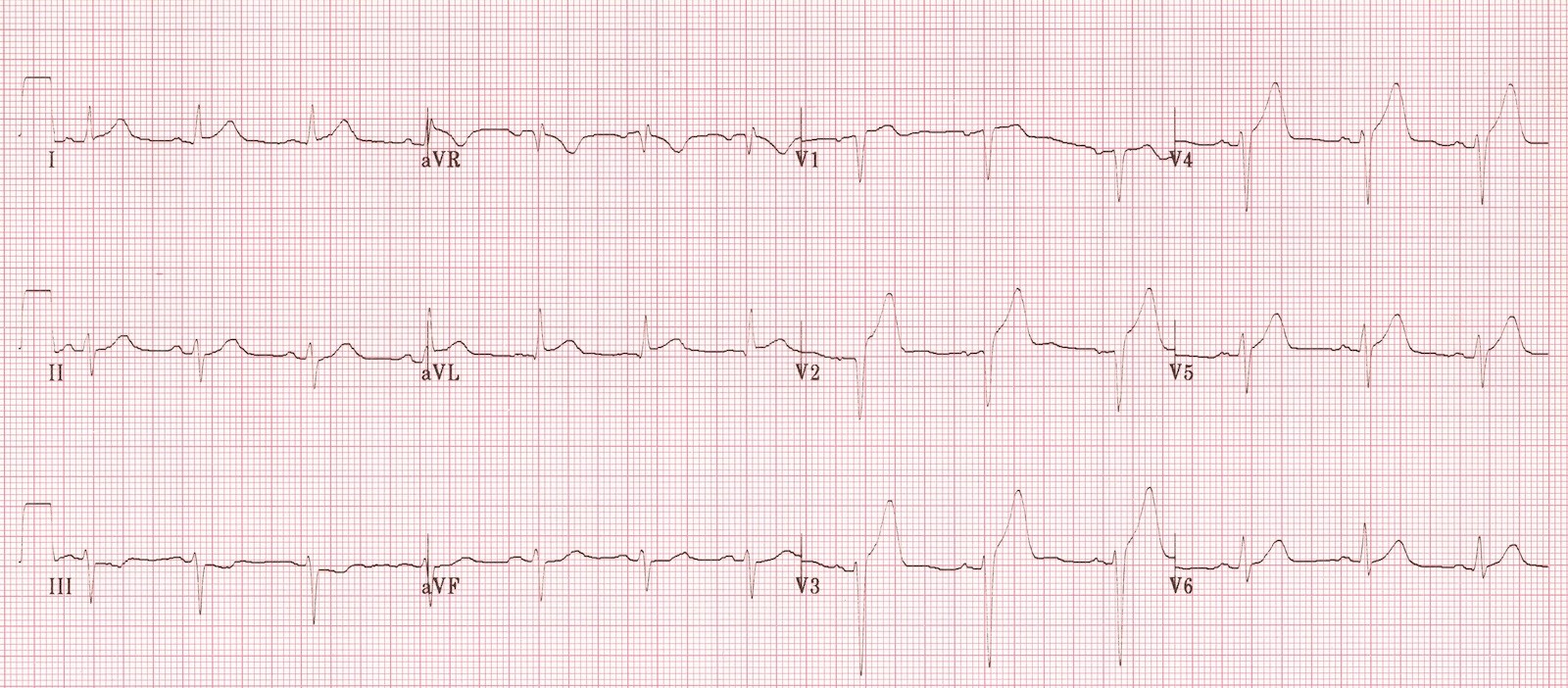
ЭКГ 4. Инфаркт передней и боковой стенок левого желудочка
Источник ЭКГ.
На ЭКГ 4 есть элевация ST в отведениях V2-V6, I, aVL. Элевация в V3-V4 с максимальным подъемом в V3 указывает на инфаркт передней стенки, а элевация ST V5-V6, I, aVL – на инфаркт боковой стенки левого желудочка. В III и aVF реципрокная депрессия ST.
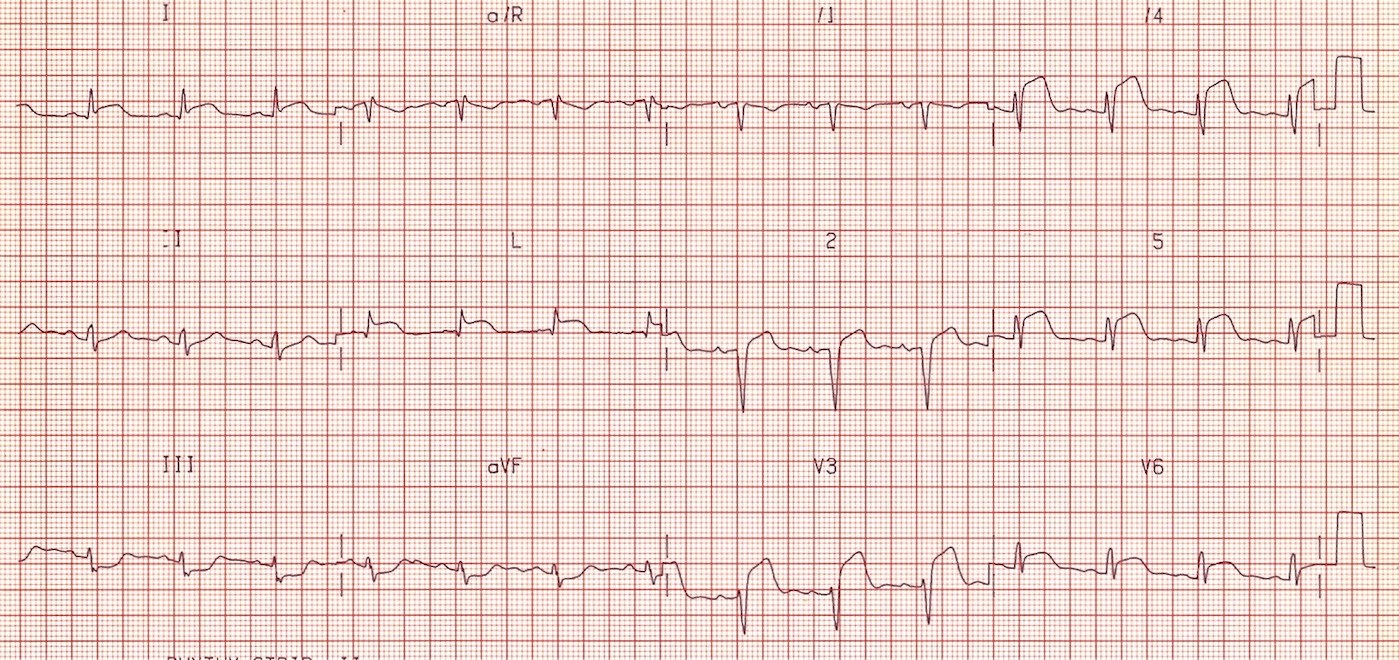
ЭКГ 5. Обширный инфаркт межжелудочковой перегородки, передней и боковой стенок левого желудочка. Паттерн “tombstoning”
На ЭКГ 5 массивная элевация сегмента ST в отведениях V1-V6, I, aVL, реципрокное снижение ST в отведениях III и aVF. Такая морфологическая картина на кардиограмме получила название паттерн “tombstoning” и указывает на окклюзию проксимального отдела LAD. Прогностически неблагоприятный вариант с высокой вероятностью повреждения большой части миокарда с резким снижением сократительной способности сердца и развитием кардиогенного шока.
Инфаркт боковой стенки левого желудочка
Инфаркт боковой стенки левого желудочка с подъемом ST, как обсуждалось выше, обычно сочетается с инфарктом передней стенки. Кроме того, может сочетаться с инфарктом нижней или задней стенки. Развивается в результате окклюзии левой передней нисходящей артерии (left anterior descending artery – LAD) и/или огибающей ветви левой коронарной артерии (left circumflex coronary artery – LCX) .
Изолированный инфаркт боковой стенки встречается реже и связан с окклюзией мелких ветвей LAD или краевой ветви LCX.
Схема 10. Инфаркт боковой стенки левого желудочка
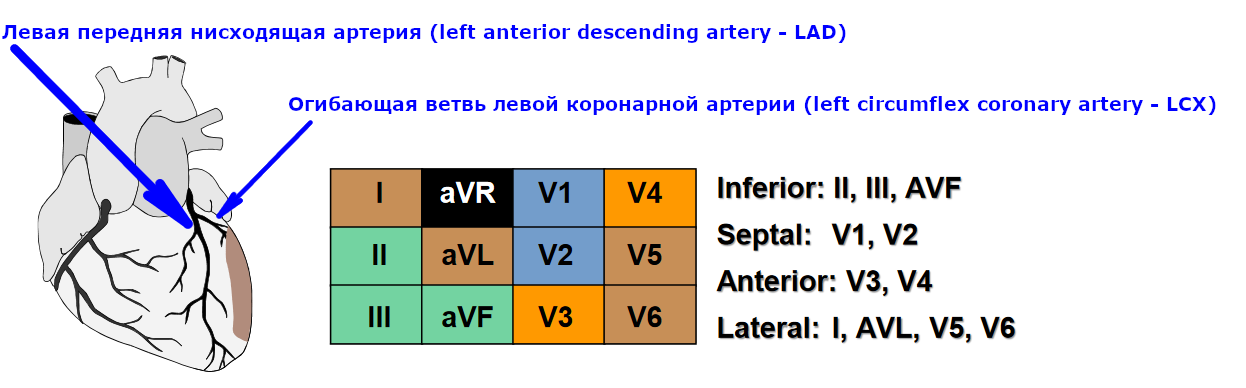
На кардиограмме при инфаркте боковой стенки регистрируют элевацию ST в отведениях I, aVL, V5-V6. Если элевация ST есть только в отведениях I,aVL, но нет в V5-V6, говорят о высоком боковом инфаркте. Реципрокное снижение возникает в отведениях III, aVF.
Примеры инфаркта боковой стенки в сочетании с инфарктом передней стенки были показаны выше (см. ЭКГ 3-5).
ЭКГ 6. Высокий боковой инфаркт левого желудочка
Источник ЭКГ.
На ЭКГ 6 элевация ST в отведениях I и aVL, а также реципрокная депрессия в отведениях III, aVF. В отведениях V5-V6 нет повышения ST. Это признаки высокого бокового инфаркта левого желудочка.
Инфаркт нижней стенки
Инфаркт нижней стенки с подъемом ST в большинстве случаев (до 80%) развивается в результате окклюзии правой коронарной артерии (right coronary artery – RCA). В этом случае инфаркт нижней стенки может быть изолированным или сочетаться с инфарктом правого желудочка.
Схема 11. Инфаркт нижней стенки
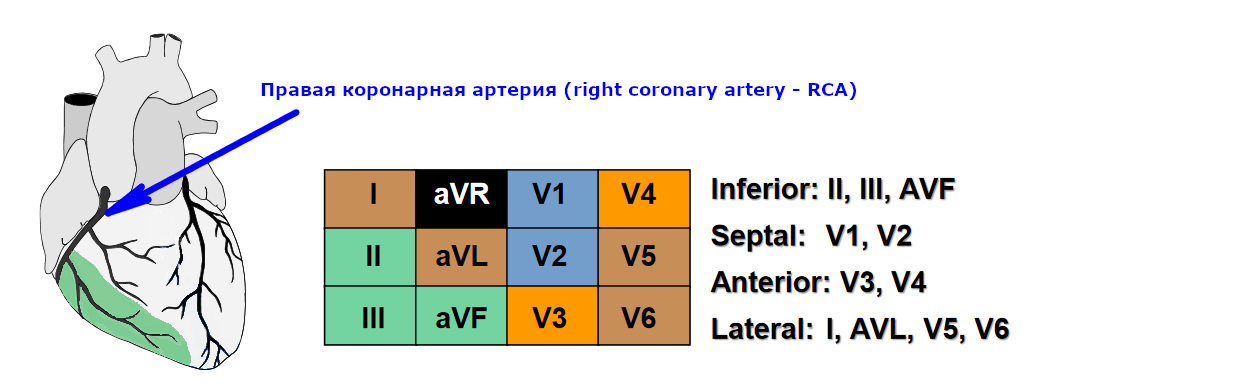
Реже причиной инфаркта нижней стенки может стать окклюзия огибающей ветви левой коронарной артерии (left circumflex artery – LCX). Этот вариант может привести к развитию инфаркта нижней и задней стенки, что прогностически хуже из-за большей зоны поражения миокарда.
В редких случаях возможно развитие нижнего инфаркта при дистальной окклюзии левой передней нисходящей артерии (left anterior descending artery – LAD). Это приводит к сочетанию инфаркта передней и нижней стенок.
При инфаркте нижней стенки на кардиограмме регистрируют элевацию сегмента ST и последующее формирование патологического зубца Q в отведениях II, III, aVF. Реципрокное снижение ST возникает в отведении aVL и (не всегда) в I.
ЭКГ 7. Инфаркт нижней стенки с подъемом ST
Источник ЭКГ.
На ЭКГ 7 зарегистрированы подъем ST и зубец Q в отведениях II, III, aVF. Одновременно в отведениях I и aVL есть реципрокная депрессия ST. Эти изменения указывают на STEMI нижней стенки левого желудочка.
Инфаркт задней стенки
Инфаркт задней стенки, как правило, развивается в сочетании с инфарктом нижней или с инфарктом боковой стенки левого желудочка. Изолированный инфаркт задней стенки возникает не более, чем в 10% случаев. Однако изолированный инфаркт задней стенки не всегда своевременно распознается, поскольку развивается нечасто и при этом на стандартной кардиограмме с 12 отведениями нет подъема сегмента ST. Для подтверждения этого диагноза необходимо использовать дополнительные задние отведения: V7-V9. Заподозрить инфаркт задней стенки по ЭКГ с 12 стандартными отведениями можно по следующим признакам:
- Депрессия сегмента ST в отведениях V1-V3. Эта депрессия ST является реципрокной по отношению к подъему ST в дополнительных задних отведениях (V7-V9).
- Высокий и, как правило, расширенный зубец R в отведениях V1-V3.
- Соотношение R/S в V2 больше 1.
- Положительный зубец T в отведениях V1-V3.
ЭКГ 8. Инфаркт задней и нижней стенки левого желудочка с подъемом ST
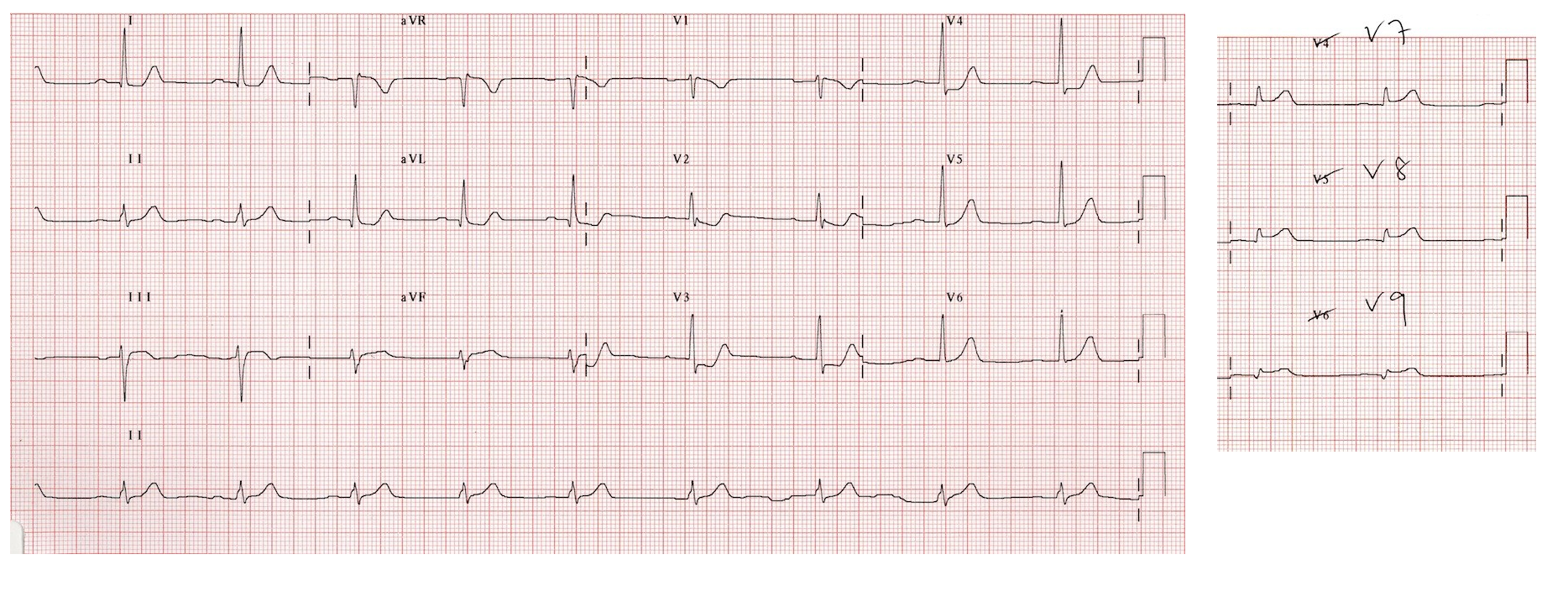
Источник ЭКГ.
На ЭКГ 8 депрессия сегмента ST, а также высокий и широкий зубец R в отведениях V2-V3 указывают на инфаркт в области задней стенки левого желудочка. Для подтверждения этого диагноза сделана запись кардиограммы с помощью дополнительных отведений V7-V9, где была зарегистрирована элевация ST. Кроме того, в отведениях III, aVF также зарегистрирована небольша элевация сегмента ST, что указывает на вовлечение в процесс нижней стенки левого желудочка.
ЭКГ 9. Инфаркт с подъемом ST боковой и задней стенки левого желудочка
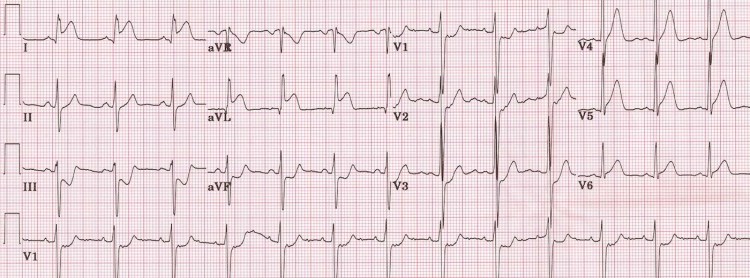
Источник ЭКГ.
На ЭКГ 9 подъем ST в отведениях I, aVL, V5-V6 и реципрокная депрессия ST в отведениях III, aVF отражают инфаркт боковой стенки левого желудочка. Кроме того, есть снижение ST в отведениях V1-V3, что в сочетании с высокими зубцами R в этих же отведениях может указывать на поражение задней стенки. Таким образом, в данном случае имеет место инфаркт боковой и задней стенки левого желудочка. Для подтверждения инфаркта задней стенки следует записать ЭКГ в дополнительных задних отведениях (V7-V9).
Инфаркт правого желудочка
Инфаркт правого желудочка, как правило, сопутствует инфаркту нижней стенки. При инфаркте правого желудочка на кардиограмме регистрируют следующие изменения:
- Элевация сегмента ST в отведении V1.
- Элевация ST в V1 часто сочетается с депрессией ST в V2 или, по крайней мере, подъем ST в V1 больше, чем уровень ST в V2.
- Может быть изоэлектрическое расположение ST в V1 в сочетании с выраженной депрессией ST в V2.
- Элевация ST в III отведении больше, чем элевация ST во II отведении.
- Для подтверждения диагноза инфаркта правого желудочка используют дополнительные правые отведения (V3R-V6R).
Посмотрите пример кардиограммы с инфарктом правого желудочка, приведенный ниже.
ЭКГ 10. Инфаркт правого желудочка и нижней стенки
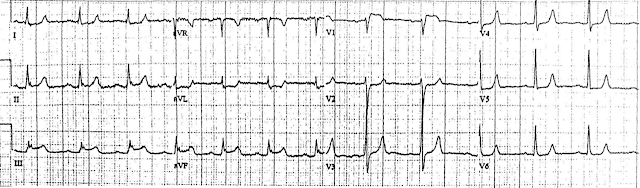
Источник ЭКГ.
На ЭКГ 10 зарегистрирована элевация сегмента ST в нижних отведениях: II, III, aVF, а также реципрокная депрессия в отведениях I, aVL. Это признаки инфаркта нижней стенки. Кроме того, в отведении V1 есть элевация ST, что в сочетании с депрессией ST в отведении V2 указывает на инфаркт правого желудочка. Тот факт, что подъем ST в III отведении выше, чем во II, также свидетельствует об инфаркте правого желудочка. Для подтверждения диагноза инфаркта правого желудочка здесь было бы правильно сделать запись в дополнительных правых грудных отведениях.
Основные положения и электрокардиографические признаки, связанные с инфарктом миокарда с подъемом сегмента ST
При инфаркте с подъемом ST на кардиограмме регистрируют патологическое повышение сегмента ST по крайней мере в двух соседних отведениях:
- Повышение сегмента ST, измеренное в точке J, в отведениях V2-V3> 2 мм у мужчин и > 1,5 мм у женщин.
- Повышение сегмента ST, измеренное в точке J, в остальных отведениях > 1 мм.
В развитии инфаркта с подъемом ST выделяют несколько стадий:
- Острейшая стадия. Появление на кардиограмме высоких патологических зубцов T и повышение сегмента ST, который сливается с высоким T.
- Острая стадия. Появление зубца Q. Сегмент ST начинает снижаться к изолинии. Если формируется постинфарктная аневризма сегмент ST полностью не достигает изолинии. Зубец T становится отрицательным.
- Подострая стадия. Сегмент ST достигает изолинии. Зубец Q и отрицательный T становятся максимально глубокими.
- Рубцовая стадия. Зубец T возвращается к изолинии. Зубец Q может стать менее глубоким.
- При постинфарктной аневризме на кардиограмме регистрируют комплекс QS, который переходит в повышенный сегмент ST.
Изменения на кардиограмме при инфаркте зависят от того, в каких отделах сердца возник инфаркт:
- Инфаркт с подъемом ST в области межжелудочковой перегородки
- Подъем ST в V1-V2.
- Инфаркт с подъемом ST в области передней стенки
- Подъем ST в V3-V4.
- Инфаркт с подъемом ST в области боковой стенки
- Подъем ST в I, aVL, V5-V6.
- Реципрокная депрессия ST в III, aVF.
- Если есть подъем ST в I, aVL, но нет в V5-V6, говорят о высоком боковом инфаркте.
- Инфаркт с подъемом ST в области нижней стенки
- Подъем ST в II, III, aVF.
- Реципрокная депрессия ST в I, aVL.
- Инфаркт с подъемом ST в области задней стенки
- Подъем ST в дополнительных задних отведениях V7-V9.
- Реципрокная депрессия сегмента ST в V1-V3.
- Высокий и, как правило, расширенный зубец R в отведениях V1-V3.
- Соотношение R/S в V2 больше 1.
- Положительный зубец T в отведениях V1-V3.
- Инфаркт с подъемом ST в области правого желудочка
- Элевация сегмента ST в V1.
- Элевация ST в V1 часто сочетается с депрессией ST в V2 или, по крайней мере, подъем ST в V1 больше, чем уровень ST в V2.
- Может быть изоэлектрическое расположение ST в V1 в сочетании с выраженной депрессией ST в V2.
- Элевация ST в III отведении больше, чем элевация ST во II отведении (инфаркт правого желудочка, как правило, сочетается с инфарктом нижней стенки).
- Подъем ST в дополнительных правых отведениях (V3R-V6R)
Перейти к упражнениям
Источник
Инфаркт миокарда занимает лидирующие позиции по причине смертности во всем мире. Но наиболее опасным считается некроз нижней стенки левого желудочка. Это область является «немой» зоной. Именно данная локализация представляет значительные трудности в диагностике для практикующих врачей. В статье вы узнаете о современных способах выявления патологии, специфических симптомах и научитесь распознавать её на электрокардиограмме.
Что это такое
Инфаркт нижней стенки левого желудочка является серьезнейшим заболеванием, требующим немедленного оказания медицинской помощи. Он характеризуется омертвением пораженных анатомических образований и замещением их функционально неактивной рубцовой тканью. Возникает при наличии следующих причин:
- атеросклероз — наличие в сосудах сердца липидных бляшек, способных значительно перекрывать их просвет;
- тромбоз — миграция сгустков крови, возникающая чаще всего из вен нижних конечностей, у пациентов с варикозной болезнью или выраженной гиподинамичностью (тяжелое заболевание, перелом бедренной кости и др.);
- сосудистый спазм — способен возникнуть на фоне сильного эмоционального стресса.
Моя практическая деятельность доказывает, что предрасполагающими факторами являются:
- мужской пол;
- возраст свыше 45 лет;
- ожирение (индекс массы тела более 30);
- повышение цифр артериального давления > 140/80 мм рт.ст. (согласно американской коллегии кардиологов > 130/80 мм рт. ст.);
- злоупотребление курением, алкоголем и наркотиками.

Где находится очаг поражения
«Мишенью» нижнего инфаркта миокарда является левый желудочек — главный и самый массивный компонент мышечного «насоса». Его размеры больше, чем у других отделов сердца, в 2-3 раза. Толщина колеблется от 11 до 14 см, индекс массы миокарда 109-124 г/м² для женщин и мужчин соответственно. Кровоснабжение осуществляется по двум важным сосудам — правой венечной и огибающей артерии. Из этого отдела сердца выходит самый главный артериальный сосуд — аорта.
Таким образом, я могу сделать вывод, что левый желудочек нуждается в обильном кровообращении и гораздо большем количестве кислорода, чем другие области миокарда. В связи с этим именно он поражается в результате сердечно-сосудистой катастрофы практически в 100% случаев. А задняя стенка, разделенная на диафрагмальную и базальную области, затрагивается лишь в 10 — 15 %. Но хочу отметить, что при её вовлечении в патологический процесс возникают большие трудности в диагностике. Стандартные 12 электрокардиографических отведений не регистрируют повреждение данного анатомического сегмента («немая» зона).
Нижний инфаркт миокарда в большинстве случаев сопровождается поражением смежных областей — заднеперегородочной, задненижней и заднебоковой.
Это сочетание спасает жизни многих пациентов, так как изменения четко регистрируются на кривой ЭКГ.
Как предположить диагноз
Главным критерием, который натолкнет на мысль об остром нижнем инфаркте миокарда, являются жалобы на длительную боль в загрудинной области. Но, чтобы точно поставить верный диагноз, необходимо проведение ряда лабораторных и инструментальных видов исследования.
Мои пациенты проходят:
- ультразвуковое исследование сердца. Четко определяются области с полностью отсутствующей или сниженной сократимостью миокарда, свидетельствующие о наличии зон некроза или рубцов;
- общий анализ крови. Возможен рост лейкоцитов и скорости оседания эритроцитов;
- тропониновый тест. Современный и наиболее точный способ диагностики нижнего инфаркта миокарда, который отражает повреждение мышц организма, в том числе и сердца;
- коронарографию. Проводится для обнаружения пораженных венечных сосудов.
Рост числа тропонинов I и T при изолированном поражении задней стенки также может отсутствовать, так как очаг повреждения имеет незначительные размеры. К тому же результаты анализа становятся положительными спустя 7-8 часов. Не правда ли, коварная локализация патологии?
Специфические симптомы
На мой взгляд, важнейшим симптомом нижнего инфаркта миокарда является боль за грудиной. Главными её отличиями служат:
- пекущий, жгучий, давящий характер, реже чувство дискомфорта;
- продолжительность более 15 мин.;
- неэффективность нитратов и сиднониминов («Сиднофарм», «Нитроглицерин», «Молсидомин»);
- способность отдавать в левую половину тела, горло, нижнюю челюсть, реже правую руку, живот.
Также в клинической картине заболевания можно встретить одышку, кашель сухого характера (возможно, с прожилками крови), отеки конечностей и полостей организма, бледность кожного покрова, повышенную потливость. Нарушения сердечного ритма встречаются весьма редко, так как в нижней стенке левого желудочка ведущие проводящие пути отсутствуют.
Совет специалиста
Обратите внимание на следующие симптомы, именно они предшествуют развитию нижнего инфаркта миокарда левого желудочка:
- Резкий скачок цифр артериального давления.
- Эпизод нарушения сердечного ритма.
- Внезапно возникшее чувство нехватки воздуха, сильная потливость, озноб или выраженная головная боль.
- Приступ нестабильной стенокардии.
Признаки на ЭКГ
Электрокардиографию своим пациентам я провожу в первую очередь. Изолированный базальный некроз на ней не регистрируется. Для диафрагмального отдела существуют косвенные признаки (раздвоение зубца R, рост его амплитуды и уменьшение глубины S в V1 и V2, равенство вольтажа S и R в I и II отведениях, подъем Т в V1-V2).
При вовлечении в процесс заднедиафрагмального и задненижнего отдела во II, III и AvF возникают типичные для инфаркта изменения (патологический Q, подъем ST) с реципрокным отражением в I и AvL. При заднебоковом поражении дополнительно регистрируются признаки сердечного приступа в V5, V6.
Хочу отметить, что при наличии типичной клинической картины пациент должен получать всю необходимую медицинскую помощь даже при отсутствии изменений на электрокардиограмме.
Клинический случай
Мужчина, 58 лет, был доставлен ко мне с жалобами на внезапно возникшую одышку, выраженную потливость, типичные загрудинные боли отсутствовали. Аускультативно в нижних отделах легких прослушивались влажные мелкопузырчатые хрипы. Проведенные общий анализ крови и электрокардиография результатов не дали. На ЭхоКГ отмечалась зона акинезии в базальных отделах левого желудочка. Первый тропониновый тест был отрицателен, повторный стал положительным спустя 1 час после госпитализации. В результате был диагностирован «Острый инфаркт миокарда нижней стенки левого желудочка. ОСН 1»
Пациент получал лечение, которое заключалось в назначении антиагрегантов («Аспетер»), антикоагулянтов («Эноксапарин»), бета-блокаторов («Метопролол») и нитратов («Нитроглицерин»). Общее состояние стабилизировалось спустя 10 дней, осложнения отсутствовали.
Знание специфических симптомов острого инфаркта миокарда необходимо не только врачам, но всем людям, хотя бы для того, чтобы своевременно обратиться за медицинской помощью.
Источник
