Острый не q волновой инфаркт миокарда

Инфаркт миокарда – одно из самых опасных заболеваний сердечно-сосудистой системы, имеющее летальность до 35%. Я убежден в том, что статистические показатели можно заметно улучшить, если больные будут владеть простыми навыками распознавания признаков патологии и оказания первой помощи. Здесь я хочу рассказать о ведущих клинических симптомах болезни, диагностике и лечении. Эти знания однажды могут спасти жизнь.
Что это такое
Начнём с определения. Инфаркт миокарда представляет собой некроз сердечной мышцы, возникший в результате острого нарушения кровоснабжения органа. Главным фактором является длительность ишемии. Если боль, обусловленная недостатком питания сердца, превышает 15-20 минут, то необратимых изменений не избежать. В 99,9% случаев развивается инфаркт левого желудочка, так как именно он берёт на себя всю основную нагрузку.
По объёму вовлечённых тканей выделяют:
- крупноочаговый или инфаркт миокарда с зубцом q;
- мелкоочаговый или инфаркт миокарда без зубца q.
При наличии зубца Q на электрокардиограмме патологию называют Q-инфарктом миокарда.
Причины
В норме сердце получает кровь посредством коронарных сосудов.
Выделяют целый ряд факторов, из-за которых гемодинамика может быть нарушена:
- Атеросклеротическое поражение венечных артерий, питающих сердце. Кроме сужения просвета сосудов наблюдается изъязвление бляшек и наложение в данных очагах тромботических масс, которые ещё больше усугубляют ситуацию, приводя практически к полной окклюзии.
- Острый тромбоз артерий. Тромбы чаще всего образуются в венах нижних конечностей на фоне длительной гиподинамии или варикозной болезни.
- Длительный спазм коронарного русла, который возникает на фоне целого спектра патологий центральной нервной системы (черепно-мозговые травмы, систематические стрессы, невроза и т.п.)
Врачи так же выделяют целый ряд факторов риска, способствующих развитию сосудистой катастрофы:
- сахарный диабет;
- гипертоническая болезнь или симптоматическая артериальная гипертензия;
- вредные привычки (курение, злоупотребление алкоголем и наркотиками);
- ожирение (индекс массы тела выше 30);
- малоподвижный образ жизни;
- дислипидемия (повышение общего холестерина и ЛПНП);
- мужской пол;
- возраст более 45 лет.
Больше информации о факторах рисках и том, как с ними бороться, читайте по ссылке.
Я уверен, что у вас имеется минимум несколько подобных критериев. Если их вовремя не устранить (большинство из них корригируемые), то в будущем не избежать такого грозного осложнения, как инфаркт миокарда. Пожалуйста, не забывайте, что чем раньше начата профилактика, тем меньше риск развития серьезной патологии.
Классификация
Принципов систематики данного заболевания множество и они различаются в разных странах. Остановимся на основных типах, которые имеют практическое значение.
В зависимости от этапа развития некроза выделяют следующие стадии:
- Острейшая – до 6 часов от начала развития. Именно в этот период можно попытаться устранить причину окклюзии коронарных артерий, что приведёт к полному восстановлению жизнедеятельности кардиомиоцитов.
- Острая – от 6 часов до 2 недель.
- Подострая – от 14 дней до 2 месяцев.
- Период рубцевания. Продолжается до 5-10 лет, в ряде случаев может наблюдаться пожизненно.
Классификация заболевания по стадиям основана на ЭКГ-признаках. С тонкостями диагностики мы разберёмся позднее.
К сожалению, статистика показывает, что второй вариант встречается лишь в 20% случаев. При мелком очаге поражения функции миокарда практически не нарушаются, а вероятность развития фатальных осложнений (аневризма с тампонадой сердца, острая сердечная недостаточность) близка к нулю. Все больные быстро возвращаются к привычной жизни. Бывали случаи, когда они самостоятельно сбегали из отделения.
Клиническая картина
Симптоматика заболевания крайне разнообразная.
В продромальном периоде (несколько часов до сосудистого осложнения) больных может беспокоить:
- гипертонический криз;
- приступ нестабильной стенокардии (при наличии ИБС в анамнезе);
- эпизоды аритмий;
- изменение общего состояния (взволнованность, резкие головные боли, повышенная потливость).
Любые изменения состояния организма (особенно в возрасте от 45 лет и при наличии серьёзных сердечно-сосудистых заболеваний) должны насторожить. Всегда рекомендую своим больным в таких ситуациях бросить все дела, присесть или прилечь на кровать, а затем измерить артериальное давление и пульс. При наличии нарушений – принять соответствующие медикаменты, заранее рекомендованные лечащим врачом, или вызвать бригаду скорой помощи.
Типичная клиническая картина сходна практически у всех пациентов.
Боль
Болевой синдром носит интенсивный характер и всегда локализуется за грудиной. Может наблюдаться иррадиация в левое плечо и предплечье, лопатку. Реже развивается дискомфорт в горле и эпигастральной области.
Важный признак – длительность болей свыше 15 минут и полное или частичное отсутствие эффекта от приёма «Нитроглицерина». Если у вас наблюдаются подобные симптомы – срочно вызывайте скорую помощь. Ни в коем случае нельзя принимать анальгетики. Они могут смазать картину боли и обеспечить мнимое благополучие, при котором некроз будет продолжать бессимптомно прогрессировать.
Нарушение функций сердца
При q-образующем инфаркте миокарда могут иметь место признаки сердечной недостаточности со стороны малого (одышка до 40 дыхательных движений в минуту, малопродуктивный кашель с прожилками крови) или большого (отёки ног, бледность кожных покровов, акроцианоз, эпизоды потери сознания) кругов кровообращения.
В зоне некроза часто оказываются зоны проведения импульсов, которые обеспечивают сокращение и расслабление органа.

ЭКГ при инфаркте миокарда
При этом чаще всего наблюдаются:
- экстрасистолия;
- фибрилляция предсердий;
- АВ-блокады любой степени;
- остановка сердца.
Практика показывает, что при развитии таких осложнений вероятность смертельного исхода возрастает в несколько раз, так как значительно нарушается местная и общая гемодинамика.
Большую опасность представляют собой атипичные формы инфаркта миокарда:
- Абдоминальная – боли в верхних отделах живота, тошнота, рвота,вздутие. Признаки напоминают обострение гастрита или панкреатита.
- Астматическая. При таком варианте быстро нарастает одышка, напоминая симптоматику бронхиальной астмы.
- Безболевая. У больных имеется только слабость и различные проявления осложнений (изменение окраса кожных покровов, угнетение сознания). Типична для лиц с сахарным диабетом.
- Церебральная – головокружения, нарушения сознания, бред, галлюцинации.
- Периферическая. При данной форме боли в области сердца отсутствуют полностью, но могут наблюдаться в прочих участках тела: левый мизинец, нижняя челюсть, шейно-грудной отдел позвоночника.
- Отёчная. В течение нескольких минут нарастают отёки ног и внутренних полостей с развитием асцита, гепатомегалии.
При наличии патологий со стороны сердечно-сосудистой системы любое изменение поведения организма должно насторожить вас. Хоть частота развития подобных форм низкая (за последний год встречал около 20 таких больных, что составляет 1-2% от общего потока поступающих), не обращать внимания на них нельзя.
Диагностика
Ведущим методом распознавания заболевания является ЭКГ, который может быть выполнен после приезда скорой помощи.

Точки наложения электродов при снятии электрокардиограммы
Изменения кривой отличаются в зависимости от стадии инфаркта миокарда.
Период | Проявления |
Острейший | Подъём сегмента ST, зубец Q остаётся положительным. |
Острый | Появление патологического Q, уменьшение амплитуды зубца R, замедление подъёма сегмента ST по сравнению с предыдущей стадией. Tлибо сглажен (располагается на изолинии), либо отрицательный. |
Подострый (время начала рубцовых изменений) | Зубец Q остаётся, ST приходит в нормативное расположение (на линии), T–резко отрицательный. |
Рубцовый | Наличие Q, зубец T постепенно возвращается на изолинию. |
Совет специалиста
Сейчас существует множество электронных браслетов, которые кроме показа времени и подсчёта шагов позволяют регистрировать ЭКГ в нескольких отведениях (как правило, в двух). Точки приложения электродов представлены на фото.
Если вы хотите самостоятельно распознать инфаркт миокарда, то просто сравните, похожа ли линия на электрокардиограмме на кошачью спинку, где зубец R является головой кота, сегмент ST – спиной, а правая часть контура T – опущенным хвостом. Посмотрите на изображения. Всё крайне просто, не так ли? Q-инфаркт миокарда будет отличаться лишь наличием патологического зубца.
Большое значение имеет выявление локализации очага некроза. Его легко обнаружить, зарегистрировав вышеописанные изменения в определённых отведениях:
- боковая стенка – I, aVL,V5, V6;
- перегородка – V3;
- передняя область – I, V1 и V2;
- нижняя стенка – II,III, avF;
- верхушка – V
Попутно, при изучении электрокардиограммы, определяются различные нарушения ритма.
Следует отметить, что инфаркт без зубца q имеет некоторые отличия. Вольтаж (дистанция подъёма или опущения) элементов ЭКГ значительно менее выражены, а главный признак крупноочагового поражения (Q) отсутствует.
Лабораторная диагностика
Существуют и другие методы, подтверждающие наличие диагноза. К ним относят:
- Общий анализ крови (наблюдается лейкоцитоз, повышение СОЭ);
- Тропониновый тест – маркёр некроза поперечно-полосатой мускулатуры. Однако он так же будет положительным, при поражении любой скелетной мышцы.
Оба метода могут подтвердить наличие инфаркта миокарда лишь спустя 6-8 часов и выполняются на стационарном уровне после госпитализации больного.
Инструментальная диагностика
Обычно одними лабораторными тестами дело не ограничивается. Дополнительную помощь может оказать коронография – введение контрастного вещества в коронарные артерии, которое визуализируется на рентгенограмме. Метод позволяет оценить локализацию очага поражения, степень окклюзии, а так же принять решение относительно дальнейшего лечения.
Первая помощь
Если у Вас или ваших близких случилась подобная неприятная ситуация – не паникуйте.
Можно предпринять определённый ряд действий, которые помогут облегчить общее состояние:
- Вызвать бригаду скорой медицинской помощи.
- Уложить больного на кровать с приподнятым изголовьем или подложить под спину и шею подушки.
- Обнажить грудную клетку, открыть окна. Нужно как можно больше свежего воздуха.
- Каждые 5 минут давать под язык «Нитроглицерин» или «Нитроспрей». Важно обязательно контролировать давление перед новой дозой нитропрепаратов. Если оно ниже 100/60 мм. рт. ст. или близко к этим цифрам, то оказание медикаментозной помощи следует прекратить. Нужно так же следить за ЧСС, чтобы она не превышало 100 ударов/мин.
- Дать «Аспирин» в дозе 300 мг.
Ни в коем случае не следует употреблять обезболивающие средства и прочие медикаменты. Они могут исказить картину боли и привести к более тяжёлым последствиям.
Лечение
Если специалисты после осмотра и проведения ЭКГ установили диагноз: «Инфаркт миокарда», то они экстренно госпитализируют больного, оказывая неотложную помощь в медицинской карете:
- «Ацетилсалициловая кислота» 0,3, если она не была дана ранее;
- «Бисопролол» 0,0125;
- «Морфин» 1 мл 1% раствора – для купирования болевого синдрома;
- «Атропин» 0,1% 1 мл – при признаках гипотонии и брадикардии;
- «Клопидогрель» 0.3;
- «Гепарин» — 70 ЕД на каждый килограмм массы тела пациента, но не более 4 000 ЕД;
- кислородотерапия – при одышке или других признаках дыхательной недостаточности.
Больной доставляется в реанимационное отделение кардиохирургического стационара. Если с момента инфаркта прошло менее 6 часов – проводится системный или локальный тромболизис. На более поздних сроках – аорто-коронарное шунтирование или постановка стенка.
В больнице назначается симптоматическая терапия.
Методы лечения:
- Предупреждение развития аритмий. Используются b-блокаторы («Метопролол», «Атенолол», «Карведилол»), антагонисты кальциевых каналов («Верапамил», «Амиодарон», «Нифедепин»).
- Профилактика тромбоэмболических осложнений («Гепарин», «Ксарелто», «Клексан»).
- Обезболивание («Фентанил» и «Дроперидол»).
- Предотвращение повторной ишемии миокарда («Нитроглицерин», «Изосорбида динитрат»).
После выхода из реанимации (2-3 сутки) назначается строгая диета с уменьшением пищи по объёму и её калорийности. Исключаются острые, жареные, жирные блюда. Приёмы еды должны быть частыми – до 6-8 раз в день.
Личный опыт показал, что больные, которые не пытались купировать ангинозные боли самостоятельно, а срочно обратились за медицинской помощью, имеют более хорошие шансы на благоприятный исход. В 10% случаев наблюдается полное восстановление сердечной мышцы.
Клинический пример
Встречаются ситуации, когда клиническая картина инфаркта миокарда настолько слабо выражена, что больные не придают ей должного значения и не обращаются за помощью к специалистам.
Больная Д. 59 лет. Пришла ко мне на приём с жалобами на частые загрудинные боли, появление отёков ног и увеличение живота в объёме, одышку при ходьбе на маленькие дистанции.
При физикальном обследовании выявлено повышение артериального давления (165/105 мм.рт.ст.), акроцианоз, отёки ног и асцит. Выслушиваются влажные хрипы в лёгких (нижние отделы), акцент IIтона над аортой. Левая граница сердца смещена влево (на 2 см кнаружи от среднеключичной линии).
В ходе обследования был поставлен диагноз: «ИБС. Стабильная стенокардия напряжения. 3ФК. Состояние после инфаркта миокарда. ГБ 3 ст. АГ 2 ст. Р4. Н2б. ДЛЖ, микроальбуминурия».
Основополагающими методами диагностики были:
- ЭКГ (перегрузка правых отделов сердца, ГЛЖ, рубцовые изменения после ИМ);
- Эхо-КГ (гипокинезия передней и боковой стенки левого желудочка, ДЛЖ и ГЛЖ);
- ОАМ (микроальбуминурия – 0.03 г/л);
- обзорная рентгенография ОГК (застойные явления в лёгких, повышение КТИ).
Получается, что больная в прошлом (около 4-5 лет назад) перенесла инфаркт миокарда с поражением переднебокового отдела левого желудочка. Терапия назначена не была, участки сердца перестали адекватно работать, что привело к застою в малом и большом кругах кровообращения за счёт массивного ремоделирования миокарда. Рекомендованы препараты: «Эналаприл», «Гидрохлортиазид», «Нитроглицерин – при болях за грудиной», «Изосорбида динитрат», «Месидол», «Курантил». Подобная терапия замедлит патологические изменения и продлит жизнь пациентке.
Таким образом, патология представляет серьёзную проблему, способную забрать человеческую жизнь. При инфаркте миокарда, особенно подтверждённом обилием клинических признаков, следует срочно начать оказание первой помощи, предварительно вызвав бригаду врачей. Только уверенные действия и полное спокойствие дают надежду на успех.
Источник
Инфаркт миокарда без зубца Q характеризуется
развитием в сердечной мышце
нетрансмуральных очагов некроза,
локализующихся субэндокардиальноили интрамурально. В отличие от
трансмурального ИМ эти очаги некроза
не нарушают процесс распространения
по сердцу волны деполяризации, поэтому
патологический зубец Q или комплекс QS
отсутствуют. Значительные нарушения
выявляются только в период формирования
сегмента RS–T и во время фазы конечной
реполяризации желудочков (зубец Т).
Наиболее типичными ЭКГ-признаками ИМ
без зубца Q являются:
смещение
сегмента RS–T ниже изолинии (в редких
случаях возможна элевация сегмента
RS–Т);разнообразные
патологические изменения зубца Т (чаще
отрицательный симметричный и заостренный
коронарный зубец Т);появление
этих изменений на ЭКГ после длительного
и интенсивного болевого приступа
и их сохранение в течение 2–5
недель.
Диагностика локализацииИМ без
зубца Q основана на тех же принципах,
что и трансмурального ИМ (см. выше).
На рис. 13 представлены ЭКГ больного
с ИМ без зубца Q передней локализации.
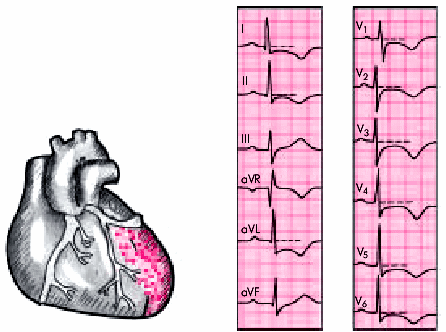
Рис. 13. Изменения ЭКГ при нетрансмуральном
инфаркте миокарда без зубца Q с локализацией
в передней стенке ЛЖ.
Заметна выраженная депрессия сегмента
RS–Т и отрицательный (коронарный) зубец
Т в грудных отведениях и в отведениях
I, II, aVL
Эхокардиография
![]()
Эхокардиографияотносится к числу обязательных
методов исследования, которые используются
для диагностики острого ИМ и оценки
гемодинамических и структурных
нарушений при этом заболевании. Применение
двухмерной, одномерной идопплер-эхокардиографиипри ИМ позволяет:
выявить
локальные нарушения сократимости ЛЖ;количественно
оценить систолическую и диастолическую
функции ЛЖ;выявить
признаки ремоделирования ЛЖ (дилатацию
полости желудочка, изменение геометрии
ЛЖ и т.д.);выявить
эхокардиографические
признаки аневризмы ЛЖ;оценить
состояние клапанного
аппаратаи наличие относительной
недостаточности митрального клапана
или дефекта МЖП;оценить
уровень давления в ЛА и выявить
признаки легочной гипертензии;выявить
морфологические изменения перикарда
и наличие жидкости в полости
перикарда;выявить
наличие внутрисердечных тромбов;оценить
морфологические и функциональные
изменения магистральных и периферических
артерий и вен.
Вопрос 9. Первая догоспитальная помощь при подозрении на окс.
Больные с признаками острой окклюзии
крупной коронарной артерии
Больные со стойким подъемом сегмента
ST на ЭКГ или “новой” блокадой левой
ножки пучка Гиса являются кандидатами
для немедленного применения метода
лечения, направленного на восстановление
кровотока по окклюзированной артерии
(тромболитик-метилизе ).
Больные с подозрением на острый
коронарный синдром
Лечение таких больных (с наличием
депрессий сегмента ST/инверсии зубца Т,
ложноположительной динамики зубца Т,
или “нормальной” ЭКГ при явной
клинической картине ОКС) следует начинать
с применения:
аспиринавнутрь 250 – 500 мг (первая
доза – разжевать таблетку, не покрытую
оболочкой); затем по 75-325 мг, 1 раз в сут;гепарина;
-блокаторов.
При продолжающейся или повторяющейся
боли в грудной клетке добавляют нитраты
внутрь или внутривенно. При выраженном
болевом синдроме, некупирующимся
нитратами применяются наркотические
анальгетики –морфий, промедол.
УИРС (задание для обязательного
письменного ответа в тетради, как итог
самостоятельной работы студента.
Перечислить основные клинические
формы НС.Схематично зарисовать ЭКГ в острейшую,
острую, подострую и рубцовую стадии
ИМ с зубцом Q.Перечислить симптомы резорбционно-некротического
синдрома.
Обучающая ситуационная задача.
Задача.
В приемное отделение больницы обратился
мужчина 56 лет с жалобами на рецидивирующие
боли в загрудинной области давящего
характера, плохо купирующиеся покоем,
продолжающиеся по 20 минут. Из анамнеза
известно, что пациент в течение 7 лет
страдал ГБ, систематически не лечился,
курит. 2 дня назад впервые после физической
нагрузки появилась боли в загрудинной
области, иррадиирущие в левое плечо.
Боль продолжалась 30-40 минут. В течение
последующих двух дней болевой синдром
рецидивировал при минимальных нагрузках
и в покое. За медицинской помощью решил
обратиться через 2 дня. В приемном
отделении была снята ЭКГ, представленная
ниже.

1.Какой по Вашему мнению диагноз пациента?
2.Какие бы дополнительные лабораторные
тесты Вы назначили?
3.Какие факторы риска данного заболевания
существовали у пациента?
Ответ.
1. ИБС. ИМ с зубцом Qпердне-перегородочной области,
предположительно острая стадия..2.Определить
уровень тропонина. 3.Неконтролируемая
АГ, курение, возраст.
Тестовые вопросы для самоконтроля
подготовки к занятию
1.Острый коронарный синдром включает в
себя:
1.Нестабильную стенокардию;
2.ИМ с Q;
3.ИМ без Q;
4.все перечисленное.
2.Что не относится к понятию нестабильная
стенокардия?
1.прогрессирующая стенокардия;
2.впервые возникшая стенокардия;
3.стенокардия покоя острая и подострая;
4.стенокардия напряжения IIIФК.
3.Для впервые возникшей стенокардии
характерно появление ангинозных
приступов в предшествующие:
1.1 год;
2.1 день;
3.1 месяц;
4.1 неделю.
4.Для острой стадии ИМ с зубцом Qхарактерны следующие ЭКГ признаки:
1.инверсия Т;
2.элевация STв сочетании
с патологическим зубцовQ;
3.депрессия ST;
4.высокий Т.
5.Для подострой стадии ИМ с зубцом Qхарактерны следующие ЭКГ признаки:
1.депрессия ST;
2.инверсия Т;
3.высокий Т.
4.патологический зубец Qи изоэлектричный сегментST;
6.Для трансмурального некроза миокарда:
1. инверсия Т;
2.элевация ST;
3.депрессия ST;
4. формирование QS.
7.Резербционно-некротический синдром
включает в себя :
1.лихорадка;
2. лейкоцитоз;
3. ускоренное СОЭ;
4. палочкоядерный сдвиг формулы
крови влево;
5. все перечисленное.
8. Наиболее специфичным лабораторным
маркером некроза миокарда является:
1) АСТ;
2) ЛДГ;
3) КФК MB;
4)тропонин;
5)КФК общ.
9. Уровень тропонина повышается в крови
после формирования ИМ через:
1) 1-2 часа;
2) 2-4 часа;
3) 4-6 часов;
4) через сутки.
10. Для ИМ характерно повышение КФК MB:
1) любое;
2) на 20%;
3) двухкратное.
Ответы.
1)4.;2)4;3)3;4)2;5)4;6)4;7)5;8)4;9)3;10)3.
Рекомендованная литература
Основная литература:
1.Лекционный материал.
2.Мухин Н.А. Пропедевтика внутренних
болезней: учебник для вузов. М.:
ГЭОТАР-Медиа; 2007, 848 с.
Дополнительная
литература:
Сыркин А.Л. ЭКГ для врача общей практики.
М.: Медицина; 2007, 176 с.
Соседние файлы в папке Электив по ЭКГ
- #
- #
- #
- #
- #
- #
- #
Источник
