Острый крупноочаговый циркулярный инфаркт

Количество летальных исходов от инфаркта значительно превышает смертность от инфекционных заболеваний. Всему виной ритм жизни, стрессы, нездоровое питание, малоактивный образ жизни и плохая экология. Самой тяжелой формой является инфаркт миокарда циркулярный?
Что такое циркулярный инфаркт?
Под термином инфаркт принято понимать острую форму заболевания, которое возникло на фоне внезапной остановки кровотока в одном из коронарных сосудов. Причин развития такого состояния много. По месторасположению очага различают:
- Левожелудочковый. Некроз поражает нижнюю, заднюю стенку или верхушки перегородки.
- Правожелудочковый. Очаг некроза у правого желудочка по отделам не описывается.
- Предсердный.
Циркулярный инфаркт миокарда, что это такое? Этот вид представляет очень серьезное поражение, при котором очаги диагностируются на всех стенках желудочков. Обширность и форма некроза зависит от локализации закупоренного сосуда.
Без кислорода мышечная ткань выдерживает 20–25 минут, кора головного мозга не больше 5 минут. Если кровоток не восстанавливается в миокарде на протяжении 10–15 минут, то клетки начинают гибнуть. На месте нарушенного кровотока образуется некроз. Умершие клетки не проводят импульсов, они не сокращаются и не выполняют какую-либо функцию. На фоне этого работа сердца нарушается, состояние человека резко ухудшается.
Симптомы и причины возникновения циркулярного инфаркта
Развивается циркулярный инфаркт миокарда из-за таких причин, как:
- атеросклероз, при котором поражается аорта и сердечные артерии,
- гипертония,
- тромбоз и эмболия коронарных сосудов,
- васкулит,
- ожирение,
- злоупотребление алкоголем.

К факторам риска также относится возраст и пол человека. Мужчины более подвержены развитию болезни, чем женщины. После 50 лет риск развития инфаркта уравнивается. При усиленной нагрузке на сердце, миокард нуждается в большем потреблении кислорода, но при нарушенном кровотоке эта потребность не восполняется. Спровоцировать такую ситуацию может:
- приступ аритмии,
- эмоциональный стресс,
- высокое АД.
Инфаркт миокарда циркулярный может произойти внезапно во время сна. Причиной этому является СОА (синдром обструктивного апноэ). При остановке дыхания происходит усиленная выработка гормона стресса, заставляющего сердце функционировать в ускоренном режиме.
Острый циркулярный инфаркт представляет собой трансмуральный крупноочаговый некроз, связанный с облитерацией огибающей артерии. Без оказания первой помощи возможен летальный исход. Распознать инфаркт можно по:
- острой боли в груди,
- чувству паники и страха,
- повышенному потоотделению,
- ощущению нехватки воздуха,
- слабости,
- частому сердцебиению.

Повреждение миокарда развивается в 4 стадии:
- острейшая – характеризуется высоким риском возникновения осложнений,
- острая – имеет продолжительность 5–7 дней. Характерна сформировавшимся некрозом. Состояние пациента тяжелое, но, как правило, стабильное,
- подострая стадия – продолжительность 1 месяц. Функционирование ССС восстанавливается. Самочувствие больного становится лучше,
- стадия рубцевания – длится 1,5–2 месяца. Происходит прорастание очага некроза соединительной тканью и образуется рубец.
Диагностика и лечение
Первое место в диагностике инфаркта миокарда отводится электрокардиограмме (ЭКГ). Этот метод позволяет выявить месторасположения очага некроза, определить его границы и глубину. Как выглядит инфаркт миокарда на ЭКГ? Циркулярный инфаркт миокарда на кардиограмме виден всегда. Отличить его на ЭКГ можно по патологическому изменению зубца Q. Зафиксированные на ЭКГ изменения характерны в двух группах отведений:
- III, аVF, V7–V9, V3–V6 – при локализации очага некроза на задней и боковой стенке сердца.
- II, III, аVF, V3, V4 – при локализации очага некроза в базальных отделах и передней части верхушки сердца.
Помимо ЭКГ врачи проводят ряд дополнительных обследований и назначают больному лабораторные и инструментальные исследования:
- биохимический анализ крови,
- рентгенографию,
- эхокардиографию.
При инфаркте показатель нейтрофильных лейкоцитов, и скорость оседания эритроцитов в крови увеличивается. В плазме крови также обнаруживаются маркеры, свидетельствующие о некротических изменениях в сердечной мышце. Снимок грудной клетки (рентген) позволяет выявить застой в легких, а эхокардиография – скрытую ИБС. При появлении симптомов инфаркта больному следует оказать первую помощь: дать таблетку «Нитроглицерина», и ацетилсалициловой кислоты, обеспечить доступ свежего воздуха. После того как пациент доставлен в больницу, ему назначают наркотические анальгетики, антикоагулянты. Для улучшения физических возможностей и предупреждения осложнений, ему показана ЛФК.
Загрузка…
Источник
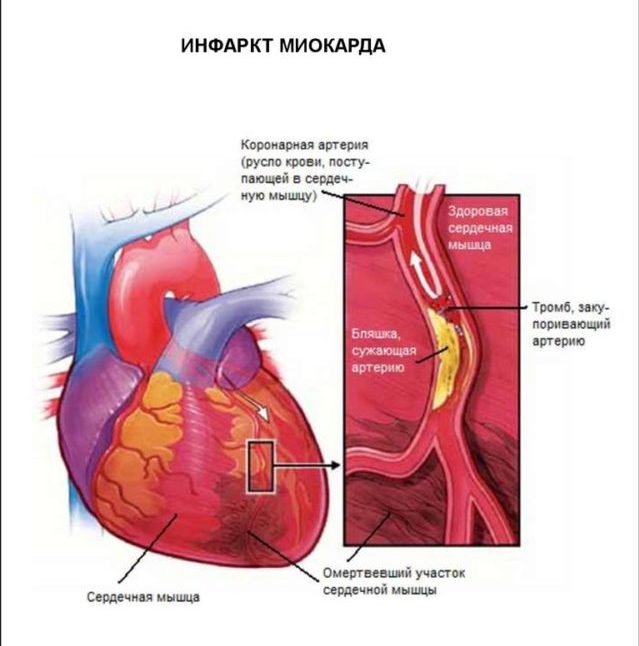
Инфаркт миокарда (острая ишемическая болезнь сердца) – это очаговый некроз сердечной мышцы, развивающийся при недостатке кровообращения. Форма и обширность зависит от калибра и расположения закупоренного сосуда. Инфаркт миокарда циркулярный – поражение верхушки сердца. Имеет полукруглую форму, направленную с задней на переднюю стенку через боковую или нижнюю поверхность – инфаркт захватывает все стенки левого желудочка.
Причины, вызывающие ишемическую болезнь сердца
При неспособности коронарных артерий обеспечить потребности миокарда в кислороде возникает очаг ишемии, а затем некроза. Этиологические факторы инфаркта:
- Атеросклероз с преимущественным поражением аорты и венечных артерий сердца.
- Гипертоническая болезнь, кардиальная форма.
- Тромбоз и эмболия коронаров, связанная с гиперкоагуляцией крови.
- Васкулит (артериит), приводящий к пролиферации внутрисосудистого эпителия и склерозу стенки.
- Сильное физическое или психоэмоциональное напряжение.
- Избыточный вес, вредные привычки, гиподинамия, погрешности в еде.

Циркулярный инфаркт миокарда верхушки левого желудочка развивается часто при тромбозе передней межжелудочковой артерии
Острый циркулярный инфаркт – трансмуральное крупноочаговое поражение сердца, связанное с облитерацией огибающей артерии. Приводит к тяжелым осложнениям, вплоть до смерти от кардиогенного шока или разрыва миокарда. Клинически проявляется:
- острой сжимающей болью за грудиной;
- чувством панического страха;
- гиперидрозом – повышенным потоотделением;
- резкой слабостью;
- коллаптоидным состоянием;
- нехваткой воздуха;
- ощущением сердцебиения и пульсации.
Крупноочаговый инфаркт всегда виден на ЭКГ. Основным проявлением является появление патологического зубца Q, поэтому он называется Q-инфарктом. В зависимости от локализации поражения сердца, изменения фиксируются в определенных отведениях.

Циркулярные инфаркты верхушки сердца довольно частая патология, нередко течение такого инфаркта тяжелое, возможны разрывы наружной стенки в области верхушки
Циркулярный инфаркт миокарда с вовлечением нижней стенки левого желудочка проявляется в отведениях II, III, aVF, Dorsalis, V3-V4, V7-V9. При поражении через боковую стенку, кроме перечисленных, изменения зубца Q наблюдаются в отведениях I, V5-V6, aVL, Anterior, Inferior.
Повреждение сердечной мышцы протекает в 4 стадии:
- Досуточный инфаркт (острейшая стадия) – характеризуется наибольшим риском развития тяжелых осложнений. Представлен некробиозом мышечных волокон со слабой клеточной реакцией по периферии.
- Острая стадия длится 1 неделю, очаг некроза четко сформирован, пронизан сегменто-ядерными лейкоцитами, вокруг него – «геморрагический венчик» (зона точечных кровоизлияний). Состояние больного тяжелое, но стабильное.
- В область омертвения врастает грануляционная ткань – подострая стадия. Длится она до месяца, состояние пациента постепенно улучшается, работа сердца восстанавливается.
- Стадия рубцевания продолжается в течение 2 месяцев. Инфаркт миокарда на стадии рубцевания прорастает соединительной тканью, образуется рубец.
Если в период до 2 месяцев появился новый очаг некроза миокарда, говорят о рецидиве. Повторным называют инфаркт, развившийся поле окончания стадии рубцевания.

Затяжная боль при мелкоочаговом инфаркте миокарда может объясняться рецидивирующим течением, образованием новых очажков некроза или длительной ишемией периинфарктной зоны
При циркулярном инфаркте миокарда некроз распространяется на всю толщу стенки левого желудочка, приводит к тяжелым нарушениям в деятельности сердца:
- острой сердечной недостаточности с отеком легких;
- аритмиям и блокадам при поражении проводящей системы сердца;
- кардиогенному шоку с развитием ДВС-синдрома;
- множественным кровоизлияниям при снижении коагуляции крови;
- мигрирующему венозному тромбозу в результате последующего усиления свертывания;
- пристеночному внутрисердечному тромбозу;
- разрыву стенки с гемотампонадой сердечной сорочки, приводящей к смерти.
Атипическое течение
Циркулярный инфаркт миокарда часто протекает в атипической абдоминальной форме, что обусловлено его расположением. Проявляется болями в эпигастрии, тошнотой, рвотой, поносом, симулируя острые заболевания желудочно-кишечного тракта. Верификация диагноза происходит при обнаружении патологического зубца Q на ЭКГ.
Проявления сердечного рубца
Постинфарктный кардиосклероз представлен очагом фиброзной ткани, не обладает сократительной способностью, приводит к прогрессирующей недостаточности сердца. Рубцы после инфаркта определяются на ЭКГ.

При развитии крупноочагового инфаркта миокарда могут быть признаки недостаточности кровообращения
Часто тонкая фиброзная стенка провисает, образуется аневризма сердца. При рубцевании волокон проводящей системы развиваются стойкие нарушения ритма, блокады сердца. Левожелудочковая недостаточность приводит к гипертензии в малом кругу кровообращения, которая заканчивается эмфиземой и пневмосклерозом. Присоединяется легочная недостаточность.
Доврачебная помощь
При появлении первых симптомов острой ишемии сердца, необходимо безотлагательно вызвать «скорую помощь». Что сделать до приезда врача?
- Дать больному «Нитроглицерин» под язык, разрешен троекратный прием по одной таблетке через каждые 5 минут.
- Растворить 0,5 таблетки «Ацетилсалициловой кислоты» в воде, дать выпить в несколько приемов.
- Обеспечить полный покой.
- Расстегнуть стесняющую одежду.
- Обеспечить доступ свежего воздуха.
- При остановке сердечной и легочной деятельности начать неотложные мероприятия.
Профилактика ишемической болезни сердца
- Боритесь с лишним весом.
- Откажитесь от вредных привычек.
- Следите за уровнем глюкозы и холестерина крови.
- Занимайтесь спортом.
- Контролируйте артериальное давление.
Помните о возможных клинических проявлениях инфаркта, атипическом его течении. Врач «скорой помощи» определит инфаркт миокарда на электрокардиограмме. Но от ваших знаний и умений зависит дальнейшее течение заболевания и полнота восстановления функций сердца.
Источник
Острый инфаркт миокарда (ОИМ) остается основной причиной заболеваемости и смертности во всем мире. Он возникает, когда из-за окклюзии или спазма коронарных сосудов снижение кровоснабжения сердечной мышцы превышает критический порог и подавляется механизм восстановления, предназначенный для поддержания гомеостаза. Ишемия на этом уровне в течение длительного периода приводит к необратимому повреждению клеток миокарда. Смертность от ИМ составляет около 30%, причем более половины летальных исходов случаются до того, как пациент попадает в больницу.
Что такое крупноочаговый ИМ и в чем его особенность?
 Крупноочаговым называют ИМ, при котором на ЭКГ появляется патологический зубец Q параллельно с изменениями ST сегмента или зубца T, что свидетельствует о наличии значительного участка некроза в миокарде.
Крупноочаговым называют ИМ, при котором на ЭКГ появляется патологический зубец Q параллельно с изменениями ST сегмента или зубца T, что свидетельствует о наличии значительного участка некроза в миокарде.
Крупноочаговые инфаркты могут возникать самостоятельно из-за окклюзии артерий большого диаметра или образовываться из мелкоочаговых деструкций. Они сопровождаются сильным болевым синдромом и большим количеством вызываемых осложнений. Кроме того, для этого вида ИМ характерно появление застойной сердечной недостаточности во время госпитализации и повышенная частота внутрибольничной смертности.
Чем отличается ведение крупноочагового ИМ?
Хотя первоначальное лечение острого коронарного синдрома может показаться похожим, очень важно различать, имеет ли пациент ST-повышение и патологический зубец Q, что свидетельствует об острой окклюзии коронарной артерии и возможном развитии крупноочагового инфаркта.
Догоспитальная помощь при его наличии включает следующее:
-
 внутривенный доступ;
внутривенный доступ; - дополнительная подача кислорода, если SaO2 составляет менее 90%;
- немедленное введение нитроглицерина и аспирина;
- телеметрия и догоспитальная электрокардиография (ЭКГ), если таковая имеется.
Цели догоспитального лечения включают:
- адекватную аналгезию (обычно достигаемую с помощью морфина);
- фармакологическое снижение чрезмерной симпатоадреналовой и вагусной стимуляции;
- лечение желудочковых аритмий;
- поддержание сердечного выброса и системного артериального давления.
Управление крупноочаговым инфарктом миокарда на госпитальном периоде основано на двух ключевых компонентах: быстрое распознавание и своевременная реперфузия.
Реперфузию при данном типе ИМ предпочтительно производить с помощью тромболизиса. Вводить препарат нужно еще на догоспитальном этапе, при невозможности — в первых 30 минут после госпитализации. Используют альтеплазу, ретеплазу или тенектоплазу. Кроме того, необходимо не забывать о противопоказаниях и побочных действиях данной терапии.
Антикоагулянты
Эти препараты являются важной вспомогательной составляющей для реперфузионной терапии. Назначать их следует до проведения реваскуляризации. Используют еноксипарин или гепарин.
Антиагреганты
Все пациенты с ИМ должны получить эмпирическую нагрузочную дозу аспирина (325 мг) как можно раньше и до реперфузии. Ежедневная поддерживающая доза составляет 75 мг.
Другими агентами, используемыми для двойной антиагрегантной терапии, являются ингибиторы рецептора P2Y12 (например, клопидогрель, тикагрелор, прасугрель). Нагрузочная доза(300 мг) этих препаратов вводится до или во время реперфузии, а после этого — поддерживающая доза(75мг). Использование прасугреля не рекомендуется пациентам с инсультом или транзиторной ишемической атакой в анамнезе.
Особенности прогноза и реабилитации пациента
 Прогноз зависит от своевременности лечения и размеров некротического очага. Крупноочаговый инфаркт миокарда часто приводит к инвалидизации пациентов и летальным исходам, тогда как при мелких очагах некроза смертельные случаи бывают крайне редко. Несмотря на различия в краткосрочном, долгосрочный прогноз при крупноочаговом инфаркте лучше, чем при мелкоочаговом(27 против 28% согласно с исследований американских кардиологов). Этот парадокс объясняется более высокой частотой рецидивов мелкоочаговых инфарктов.
Прогноз зависит от своевременности лечения и размеров некротического очага. Крупноочаговый инфаркт миокарда часто приводит к инвалидизации пациентов и летальным исходам, тогда как при мелких очагах некроза смертельные случаи бывают крайне редко. Несмотря на различия в краткосрочном, долгосрочный прогноз при крупноочаговом инфаркте лучше, чем при мелкоочаговом(27 против 28% согласно с исследований американских кардиологов). Этот парадокс объясняется более высокой частотой рецидивов мелкоочаговых инфарктов.
После первоначального лечения и стабилизации больного на ранней и критической фазе ОИМ целью ухода за этими пациентами является восстановление нормальной деятельности, предотвращение долговременных осложнений и изменение образа жизни. Эта цель достигается с помощью внедрения важных ключевых элементов, включая использование кардиопротективных препаратов, сердечной реабилитации, а также физической активности и диеты.
Кардиопротекторные препараты
Ингибиторы АПФ рекомендованы всем пациентам с фракцией выброса левого желудочка, которая составляет менее 40%, а также больным с сопутствующими гипертонией, сахарным диабетом или хроническими заболеванием почек.
Бета-блокаторы
После ИМ все больные должны поддерживаться на бета-блокаторе. В настоящих рекомендациях показано использовать один из трех препаратов, доказавших свою эфективность у пациентов с сердечной недостаточностью: метопролол, карведилол или бисопролол.
Статины
 Все пациенты с острым ИМ показана высокоэффективная пожизненная статиновая терапия. Назначают аторвастатин в дозе 40 мг или розувастатин в дозе 20 мг.
Все пациенты с острым ИМ показана высокоэффективная пожизненная статиновая терапия. Назначают аторвастатин в дозе 40 мг или розувастатин в дозе 20 мг.
Модификация образа жизни включает диету с низким содержанием жиров и соли, прекращение курения, современную вакцинацию и увеличение физической активности. Рекомендуемая частота регулярных тренировок — три или более раз в неделю, по 30 минут.
Выводы
После госпитализации из-за сердечного приступа пациенты часто становятся подавленными. Они начинают беспокоиться о том, смогут ли они возобновить полную физическую, социальную, профессиональную и сексуальную деятельность. Крупноочаговый инфаркт действительно является чрезвычайно опасным заболеваниям с множеством осложнений. Однако это не означает, что таким больным показан строгий постельный режим до конца дней. Быстрое оказание квалифицированной помощи, грамотная кардиореабилитация и добросовестное отношение пациента к лечению – вот три составляющих успешного выздоровления и предотвращения жизненно опасных последствий. Будьте здоровы!
Источник
Крупноочаговый инфаркт миокарда является одной из форм ишемической болезни. Для него характерны некротические изменения тканей сердечной мышцы вследствие закупорки коронарных сосудов. Проявляется патологический процесс ярко выраженной клинической картиной из-за масштаба поражения. Если не оказать больному помощь в ближайшие часы с момента начала приступа, то высока вероятность летального исхода.
Особенности крупноочагового инфаркта
Левый желудочек является основным местом расположения крупных очагов некроза характерных инфаркту (из-за получаемой нагрузки). Они могут касаться любой из стенок (передней, нижней, боковой, задней) в зависимости от закупоренного сосуда.
 Отличается крупноочаговая форма болезни от мелкоочаговой размером пораженного участка и выраженностью клинической картины. Если очаг некроза незначительный, то симптоматика фактически отсутствует. Больной может «перенести на ногах» такой приступ, то есть не заметить. При крупноочаговом инфаркте задевается обширный участок мышечной стенки сердца, что ведет к развитию опасных осложнений.
Отличается крупноочаговая форма болезни от мелкоочаговой размером пораженного участка и выраженностью клинической картины. Если очаг некроза незначительный, то симптоматика фактически отсутствует. Больной может «перенести на ногах» такой приступ, то есть не заметить. При крупноочаговом инфаркте задевается обширный участок мышечной стенки сердца, что ведет к развитию опасных осложнений.
Смертность из-за некротических изменений больших участков миокарда составляет примерно 40%. Подобная разновидность болезни является следствием серьезной закупорки сосудов или формируется из более мелких очагов. Характерна она мужчинам старше 40 лет. У женщин ишемия провоцирует инфаркт лишь после 55-65 лет, когда угасает гормональная активность.
Причины
Ишемия сердца, переходящая в форму инфаркта миокарда, проявляется по таким причинам:
-
 запущенный атеросклероз;
запущенный атеросклероз; - закупорка сосудов тромбами;
- высокий уровень вязкости крови;
- частые сосудистые спазмы;
- гипертоническая болезнь;
- ревматизм;
- новообразования в сердце;
- серьезные травмы в области груди.
Факторы риска
Специалисты составили список факторов, способных повысить вероятность развития инфаркта:
- курение;
- употребление спиртного;
- рост концентрации холестерина низкой плотности;
- гиподинамия (пониженная подвижность);
- уменьшение уровня холестерина высокой плотности и триглицеридов;
- плохая экологическая обстановка;
- возрастные изменения;
- постоянное пребывание в стрессовых ситуациях;
-
 лишний вес;
лишний вес; - ранее пережитые инфаркты;
- инфекционные заболевания;
- патологии сердечно-сосудистой и иммунной системы;
- дисфункции желез внутренней секреции.
При наличии нескольких факторов шанс развития ишемии и последующего инфаркта миокарда возрастает. Больному желательно исключить их и пройти полное обследование.
Последствия крупноочагового инфаркта
Из-за крупного очага некротических изменений высока вероятность летального исхода в первые часы после начала приступа. Иногда поражается не только слой миокарда, но и рядом находящиеся ткани. Осложнения, провоцируемые инфарктом, делятся на 2 группы:
| Ранние | Поздние |
|---|---|
| • острая форма сердечной недостаточности; • аритмии; • разрыв стенки сердца; • кардиогенный шок. | • хроническая разновидность сердечной недостаточности; • закупорка сосудов тромбами; • аневризма сердечной мышцы (выпячивание определенного участка миокарда). |
Симптомы и периоды
Симптоматика у крупноочагового инфаркта довольно выражена. Многие больные выделяют острую и сдавливающую боль. Проявляется приступ в большинстве своем после или во время физической нагрузки или стрессовой ситуации. Разделить его можно на определенные периоды по времени и клинической картине.

Острейший
Острейшая форма болезни проявляется в первые часы:
- боль в сердце иррадиирущая в шею, ухо, лопатки, челюсть и руку;
- общая слабость;
- нарастающая одышка;
- паническая атака;
- артериальная гипертензия;
- побледнение кожных покровов;
- чрезмерное потоотделение;
- сбои в сердцебиении.
Острый
 С момента окончания острейшей фазы инфаркта наступает острый период. Он длится примерно 10 дней и проявляется выраженной симптоматикой:
С момента окончания острейшей фазы инфаркта наступает острый период. Он длится примерно 10 дней и проявляется выраженной симптоматикой:
- артериальной гипотонией;
- повышением температуры тела;
- признаками сердечной недостаточности.
Подострый
Подострая стадия начинается через 10 дней с момента приступа и держится около 1 месяца. У больного стабилизируется температура и полностью устраняется боль в груди. Постепенно налаживается общее самочувствие.
Послеинфарктный
Постинфарктный период начинается после подострой фазы и длится полгода. При соблюдении все рекомендаций ощущение дискомфорта не проявляется. Рубец на месте некротических изменений должен окончательно сформироваться.
Диагностика
Заподозрить инфаркт миокарда можно по сильным и длительным болям в области груди, аритмии и признакам острой сердечной недостаточности. В условиях стационара врачи проведут несколько инструментальных обследований, чтобы точно поставить диагноз, узнать причинный фактор и оценить масштаб поражения:
- Электрокардиография (ЭКГ) позволит оценить работу сердца:

- На остром этапе развития смещается сегмент RS — Т. Зубец Т становится глубже и обостряется. Формируется патологический зубец Q или комплекс QS.
- В Подостром этапе ЭКГ выявит признаки некротических изменений и ишемии. Амплитуда зубца Т становится меньше, а сегмент RS — Т находится на изолинии.
- На рубцовой стадии фиксируется положительный и сглаженный зубец Т.
- Эхокардиография (Эхо-КГ) при инфаркте визуализирует определенные нюансы:
- ухудшение сократительной функции миокарда;
- степень сбоя в гемодинамике;
- состояние клапанов и коронарных сосудов;
- наличие тромбов, аневризмы, перикардита и гипертрофии тканей.
- Коронарография поможет увидеть непроходимость коронарных сосудов и степень снижения сократительной функции желудочка. Процедуру в обязательном порядке проводят перед операцией, чтобы оценить возможные риски.
Дополнительно потребуется сдать кровь на биохимический анализ:
- В первые 5-6 часов возрастает уровень миоглобина. Он является белком, транспортирующим кислород.
- Спустя 9-10 часов с момента проявления первых признаков инфаркта возрастает активность креатинфосфокиназы, которая должна обеспечивать энергией мышечные волокна. Возвращается в норму она на 2-3 сутки. Проверяют уровень фермента в крови каждые 6 часов. Если будет 3 отрицательных результата подряд, то инфаркт исключается из списка возможных диагнозов.
- На поздних сроках изучают активность лактатдегидрогеназы. Она является маркером повреждений тканей и органов. Повышается показатель после роста креатинфосфокиназы, а возвращается в норму через 10-14 дней.
В крови также наблюдается рост уровня лейкоцитов и тропина, повышение скорости оседания эритроцитов и увеличение концентрации печеночных ферментов. Ориентируясь на результаты обследования, врач сможет определиться с тактикой лечения.
Курс терапии
Курс лечения проходит в условиях клиники, так как высока вероятность летального исхода. После выявления признаков инфаркта необходимо вызвать скорую помощь. Ожидая ее приезда, следует дать больному легкое седативное средство («Валокардин», «Настойку боярышника») и таблетку «Аспирина». Применение «Нитроглицерина» допустимо при наличии одышки и нормального либо повышенного давления. Приехавшая бригада врачей госпитализирует больного. В больнице на него будет заведена история болезни. Первое время лечение проводится в условиях реанимации, а затем пациента переводят в обычную палату кардиологического отделения.
После пройденного курса терапии больного ожидает длительный этап восстановления. Проходить его предстоит уже в домашних условиях, но периодически придется обследоваться и посещать кардиолога для контроля ситуации и выявления осложнений.
Суть лечения инфаркта сводится к устранению причинного фактора и достижению определенных целей:
- восстановление полноценного питания сердечной мышцы;
- ограничение площади некротических изменений в миокарде;
- купирование болевого синдрома;

- предотвращение развития осложнений.
Лечебные меры можно поделить на 2 группы. Первую представляют медикаменты, рекомендованные к применению в острейшей и острой фазе инфаркта. Их используют после госпитализации с целью купирования симптоматики, восстановления проходимости сосудов и остановки распространения некроза. Вторая группа методов назначается уже в подострый период для минимизации риска осложнений.
Медикаментозное лечение
В острой стадии больному назначаются такие медикаменты:
- Обезболивающие средства могут использовать врачи на пути в больницу, входящие в бригаду скорой помощи, или доктора реанимационного отделения. Снять болевой синдром удается лишь вводом наркотических анальгетиков, представляющих группу опиоидов («Морфин», «Фентанил»).
- Транквилизаторы («Диазепам», «Феназепам») назначают исключительно в острой стадии. Они служат лишь для снятия нервной возбудимости, возникшей на фоне приступа.
- Тромболитическая терапия проводится сразу после поступления больного в клинику. Ее целью является растворение тромбов в коронарных сосудах для расширения их просвета. Помогают достичь желаемого результата тромболитики («Тенектеплаза», «Альтеплаза»). Погибшие кардиомиоциты (клетки сердца) не восстанавливаются, но замедляется продвижение некротических изменений. Противопоказана тромболитическая терапия при наличии опухолей и болезней кроветворной системы, а также после пережитых недавно операций, инсультов и кровотечений в желудочно-кишечном тракте.

- Антиагреганты («Аспирин», «Кардиомагнил») оказывают воздействие на тромбоциты. Они перестают слипаться и присоединяться к стенкам сосудов, что значительно уменьшает риск образования тромбов. Подобные препараты также применяются для улучшения питания миокарда за счет их способности влиять на мембраны эритроцитов. Благодаря оказанному воздействию кровь быстрее проходит даже по суженным участкам, а некроз тканей замедляется.
- Антикоагулянты («Гепарин», «Кибернин») повышают эффективность тромболитического лечения и значительно снижают риск образования тромбов. Используются они в острой и подострой стадии. Минусом подобных средств является повышение вероятности побочных реакций от приема тромболитиков.
- Бета-адреноблокаторы («Конкор», «Атенолол») назначаются для уменьшения нагрузки на сердечную мышцу и потребности миокарда в кислороде. Достигается результат благодаря снижению частоты и интенсивности сокращений. Сердце меньше нагружается, а некротические изменения не продвигаются дальше. Применяются бета-адреноблокаторы на всех стадиях инфаркта, но лишь при отсутствии противопоказаний.
- Ингибиторы АПФ («Каптоприл», «Идоприл») в обязательном порядке входят в схему терапии при развитии сердечной недостаточности на фоне инфаркта. Они оказывают гипотензивное и сосудорасширяющее воздействие путем замедления выработки ангиотензина II. Противопоказаны при гипотонии, болезнях почек и беременности. Начинают курс приема с таблеток короткого действия, чтобы оценить реакцию организма. Затем переходят на препараты с пролонгированным эффектом.
Оперативное вмешательство
В тяжелых случаях, а также при отсутствии возможности достичь желаемого результата медикаментами, рекомендовано хирургическое вмешательство. Его суть заключается в устранении причинного фактора и возникших осложнений:
- Иссечение аневризмы.
- Шунтирование сосудов (создание дополнительного отведения крови в обход поврежденного участка).
- Монтирование искусственного водителя ритма (дефибриллятора, кардиостимулятора).
- Стентирование (расширение) суженных сосудов.

Примерно каждый 5 человек, у которого проявился инфаркт миокарда, умирает, не дождавшись врачебной помощи.
В 15% случаев летальный исход наступает на 2-3 день после госпитализации. Значительно улучшается прогноз при оказании помощи в первые два часа с момента приступа.
Вероятность развития опасных осложнений сохраняется на протяжении 10 лет после пережитого крупноочагового инфаркта. Предотвратить их удается при соблюдении всех рекомендаций врача и коррекции образа жизни.
Жизнь после инфаркта миокарда
После выписки из больницы начинается период восстановления. Он составляется в индивидуальном порядке, но при любом раскладе длится не менее 2-3 месяцев. Нагрузки необходимо снизить до минимума и лишь постепенно начинать их увеличивать. Наблюдаться у кардиолога нужно не менее 1 года. Периодически предстоит проходить различные тесты и обследования, чтобы держать работу сердца под контролем и предотвращать развитие осложнений.
Для снижения вероятности развития осложнений, ускорения реабилитации и предотвращения рецидивов необходимо соблюдать правила профилактики:
- отказаться от вредных привычек;
- правильно составить рацион питания;
- контролировать вес, давление, пульс, уровень холестерина и сахара;
- чаще гулять на свежем воздухе;
- заниматься лечебной физкультурой;
- полноценно высыпаться;
- соблюдать схему лечения, составленную врачом;
- ежегодно полностью обследоваться.
Крупноочаговая форма инфаркта миокарда представляет собой обширное поражение стенки сердечной мышцы вследствие закупорки коронарных сосудов. На ее появление воздействуют многие внешние и внутренние факторы. Клиническая картина патологического процесса поделена на стадии и для каждой из них характерны свои симптомы и методы лечения. После выписки из клиники человека ожидает длительный период реабилитации.
Источник
