Острый инфаркт миокарда передней стенки без подъема сегмента st

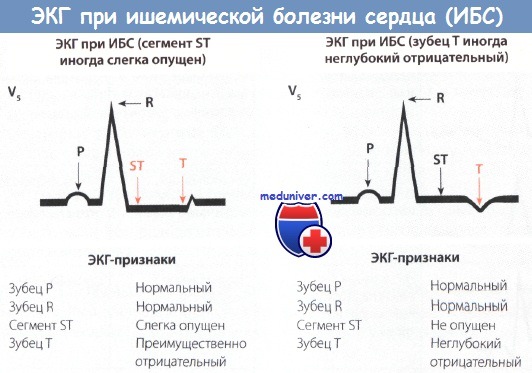
Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
Синонимы: инфаркт миокарда без подъема сегмента ST, нетрансмуральный инфаркт, инфаркт миокарда (ИМ) без зубца Q.
По электрокардиографическим признакам инфаркт миокарда (ИМ) делят на два типа. При одном типе на ЭКГ отмечается подъем сегмента ST (ИМпST), при другом типе, на долю которого приходится примерно 30-40% всех случаев ИМ, подъем сегмента ST отсутствует (ИМбпST).
• При инфаркте миокарда без подъема сегмента ST (ИМбпST) речь идет обычно о легкой форме заболевания, на долю которой приходится примерно 30-40% случаев ИМ.
• В острой стадии возможен незначительный подъем сегмента ST или незначительная его депрессия. Зубец Т отрицательный и обычно очень глубокий, зубец Q не определяется.
• В хронической стадии описанные изменения сегмента ST исчезают, а отрицательный зубец Т становится менее глубоким.
• При инфаркте миокарда без подъема сегмента ST (ИМбпST) возможно поражение как передней стенки ЛЖ (отведения V2-V6), так и задней (отведения II, III, aVF).
• В диагностике инфаркта миокарда без подъема сегмента ST (ИМбпST) важную роль наряду с изменениями ЭКГ играют результаты исследования сывороточных маркеров некроза миокарда: появление тропонина в крови и повышение активности креатинкиназы и ее МВ-фракции.
Патофизиология. В основе патофизиологических механизмов инфаркта миокарда без подъема сегмента ST (ИМбпST) лежит частичный некроз стенки желудочка, обусловленный субтотальным стенозом коронарной артерии в результате кровоизлияния в атеросклеротическую бляшку и последующего тромбоза просвета. Прогноз при ИМбпST более благоприятный, чем при ИМбпST, так как речь идет только о частичном некрозе стенки желудочка сердца.
Симптомы. Основным клиническим проявлением и в этом случае является сильный приступ сжимающей загрудинной боли. Тахипноэ, появление III тона и предсердного тона при аускультации сердца, а также мелкопузырчатых хрипов над легочными полями указывают на левожелудочковую недостаточность и ассоциированы с плохим прогнозом.
Диагностика инфаркта миокарда без подъема сегмента ST
Для электрокардиографической картины инфаркта миокарда без подъема сегмента ST (ИМбпST) характерны отсутствие как отчетливого подъема сегмента ST (монофазная деформация), так и зубца Q, обусловленное некрозом миокарда.
На ЭКГ обычно выявляют незначительную или выраженную депрессию сегмента ST и отрицательный зубец Т. Подъем сегмента ST иногда бывает незначительным и быстро проходит. Глубокий отрицательный зубец Т без появления зубца Q иногда в течение нескольких дней полностью или почти полностью исчезает. Возможно, что в этом случае острая ишемия миокарда проходит в результате спонтанного тромболизиса.
В то же время отрицательные зубцы Т могут исчезать медленно, т.е. становясь все менее глубокими. Однако в обоих случаях характерный для ИМ зубец Q не выявляется.
Таким образом, динамика изменений интервала ST отражает динамику событий, протекающих в просвете коронарной артерии.
Инфаркт миокарда без подъема сегмента ST (ИМбпST) может локализоваться как в передней, так и в задней стенке ЛЖ. Если пораженной оказывается передняя стенка, изменения регистрируются в отведениях V2-V6, если же задняя, то в отведениях II, III, aVF.
Поскольку описанные выше изменения могут наблюдаться и при других сердечно-сосудистых заболеваниях, например при инсульте, травме сердца, миокардите и перикардите, то для установления диагноза ИМ, помимо клинических данных, таких как длительная загрудинная боль, необходимо также, чтобы результаты исследования крови на маркеры некроза миокарда были положительными. При ИМбпST в сыворотке крови обнаруживаются тропонины и может быть повышена активность креатинкиназы.
Следует отметить ряд важных изменений, которые произошли в клинической концепции ИМ. Раньше полагали, что инфаркт миокарда без подъема сегмента ST (ИМбпST) является трансмуральным, т.е. поражает всю толщу миокарда желудочковой стенки. Поэтому считалось, что для диагностики ИМпST необходимо появление зубца Q. Поэтому ИМ с депрессией сегмента ST и глубоким отрицательным зубцом Т, но без зубца Q трактовали как нетрансмуральный инфаркт (или рудиментарный инфаркт). Эта точка зрения оказалась ошибочной.
Сегодня на основании сравнения клинических и патологоанатомических наблюдений стало известно, что иногда ИМ, проявляющийся на ЭКГ глубоким зубцом Q, может оказаться нетрансмуральным. Кроме того, показано также, что при нетрансмуральном ИМ могут появиться также глубокие зубцы Q, хотя инфаркт может охватывать только 10-20% толщины желудочковой стенки. Таким образом, наличие патологического зубца Q на ЭКГ при трансмуральном ИМпST не обязательно.
Тем не менее по статистике при трансмуральном ИМ зубец О на ЭКГ регистрируется чаще (примерно в 70% случаев), чем при нетрансмуральном ИМ (примерно в 30% случаев).
Дальнейшая тактика:
• после коронароангиографии при необходимости выполняют ЧКВ со агентированием стенозированной артерии или коронарное шунтирование
• системный тромболизис
Особенности ЭКГ при инфаркте миокарда без подъема сегмента ST (нетрасмурального инфаркта):
• частичный некроз миокарда желудочковой стенки, обусловленный стенозом коронарной артерии
• сильная сжимающая загрудинная боль
• ЭКГ: глубокий отрицательный зубец Т
• отсутствие зубца Q
• положительный результат анализа крови на тропонины, а также креатинкиназу и ее МВ-фракцию
Трактовка ЭКГ. Имеется депрессия сегмента ST в отведениях I, avL, V2-V6.
Учебное видео ЭКГ при инфаркте миокарда
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
– Также рекомендуем “Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ”
Оглавление темы “ЭКГ (электрокардиограммы)”:
- Признаки нестабильной стенокардии напряжения на ЭКГ
- Признаки инфаркта миокарда без подъема сегмента ST на ЭКГ
- Признаки инфаркта миокарда с подъемом сегмента ST на ЭКГ
- Признаки инфаркта миокарда передней стенки на ЭКГ
- Признаки инфаркта миокарда задней и нижней стенки на ЭКГ
- Показания и противопоказания для ЭКГ с физической нагрузкой
- Методика проведения ЭКГ с физической нагрузкой
- Расшифровка ЭКГ после пробы с физической нагрузкой – велоэргометрии
- Изменение артериального давления (АД) при физической нагрузке
- Показания для холтеровского мониторинга электрокардиограммы (ЭКГ)
Источник
NB. Ознакомьтесь с содержанием урока и составьте общее представление о теме. Не стремитесь сразу запомнить все подробности.
Это удобнее будет сделать при дальнейшем пошаговом выполнении упражнений к уроку. Переход к упражнениям находится в нижней части страницы.
Инфаркт миокарда без подъема сегмента ST (non-ST-elevation myocardial infarction – NSTEMI) – клинический вариант ИБС, при котором в результате острой ишемии в миокарде появляется зона некроза, повышается уровень маркеров некроза миокарда (тропонина) в крови, но на кардиограмме нет повышения сегмента ST. На ЭКГ при NSTEMI регистрируют горизонтальную или косонисходящую депрессию сегмента ST на 1 мм или глубже, по крайней мере в двух соседних соседних отведениях, а также формирование отрицательного зубца T.
По изменениям на ЭКГ стенокардия и инфаркт без подъема ST не отличаются. В обоих случаях регистрируют депрессию ST и снижение или инверсию зубца T. Диагностически NSTEMI и затянувшийся приступ стенокардии различают по уровеню маркеров некроза миокарда в крови. При инфаркте уровень тропонина повышается, при стенокардии остается нормальным.
Если сравнивать стабильную стенокардию напряжения, нестабильную стенокардию и начавшийся NSTEMI, то при одинаковой картине на кардиограмме различия будут касаться длительности приступа и результатов анализов уровня тропонина в крови. При стабильной стенокардии приступ и соответственно депрессия ST на ЭКГ продолжается 5-10 минут. При нестабильной стенокардии приступ продолжается дольше и депрессия ST более стойкая. При NSTEMI, помимо затянувшегося приступа и депрессии ST, регистрируют высокий уровень тропонина в крови.
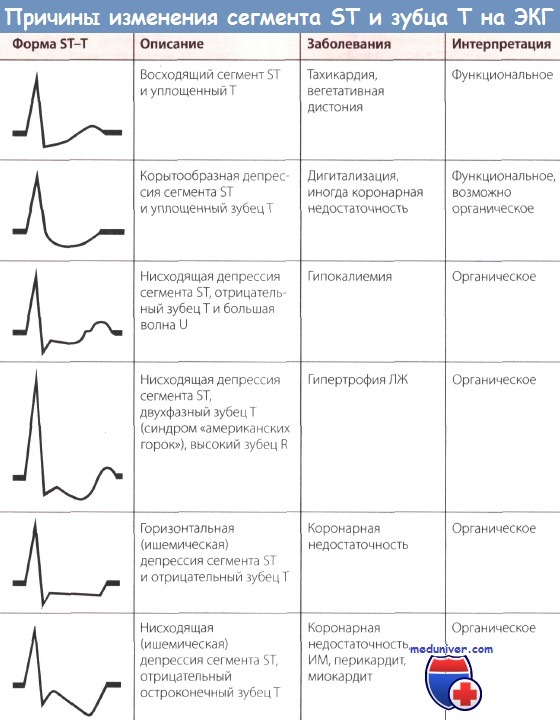
На схеме 1 показаны варианты снижения сегмента ST, которые могут быть зарегистрированы на ЭКГ. При NSTEMI депрессия ST может быть нисходящей или горизонтальной и должна быть зарегистрирована по крайней мере в двух соседних отведениях. Восходящая депрессия ST не характерна для ишемии.
Схема 1. Варианты депрессии ST

Источник схемы.
Посмотрите на приведенную ниже кардиограмму.
ЭКГ 1. Депрессия сегмента ST при инфаркте без подъема сегмента ST
Источник ЭКГ.
ЭКГ 1 снята у женщины 84 лет, длительное время страдающей артериальной гипертензией. При обращении в клинику пациентка жаловалась на “нарушения пищеварения”.
На кардиограмме есть признаки гипертрофии левого желудочка (высота зубца R в отведении aVL 12 мм), а также на гипертрофии левого предсердия. В отведениях I, II, aVL, V5, V6 видна горизонтальная или нисходящая депрессия ST. В отведении aVL снижение ST можно отнести на счет гипертрофии левого желудочка: сочетание высокой амплитуды R с депрессией ST в этом отведении. Однако в остальных отведениях снижение ST явно указывает на ишемию миокарда. Кроме того, на кардиограмме есть выраженное реципрокное повышение ST в отведении aVR.
При обследовании у пациентки обнаружено повышение уровня маркеров некроза миокарда в крови. Сделана экстренная ангиография, которая выявила окклюзию ствола левой коронарной артерии. Пациентке была выполнена операция шунтирования.
В отличие от инфаркта с подъемом сегмента ST при NSTEMI затруднительно по изменениям на кардиограмме определить разные стадии инфаркта.
По мере развития NSTEMI депрессия ST уменьшается, но увеличивается глубина отрицательного зубца T. Затем, по окончании острого периода в течение нескольких дней или недель глубина зубца T также уменьшается, и он становится сначала изоэлектрическим, а в дальнейшем может стать положительным. Поэтому в последующий период по кардиограмме пациента нельзя определить, что у него в анамнезе был инфаркт без подъема ST.
Наблюдая за динамикой изменений при NSTEMI, врач должен помнить, что быстрое, в течение нескольких часов восстановление положительного зубца T является признаком развития инфаркта с подъемом ST. Этот процесс называют “псевдонормализацией” зубца T. Псевдонормализация T указывает на то, что процесс острой ишемии пошел по более неблагоприятному сценарию: NSTEMI перешел в STEMI. Повышение сегмента ST и появление положительного коронарного T в результате трансмуральной ишемии быстро устраняют характерные для NSTEMI депрессию ST и отрицательный T.
Основные признаки инфаркта без подъема сегмента ST на ЭКГ:
- Горизонтальная или косонисходящая депрессия сегмента ST на 1 мм или глубже, в двух соседних и более соседних отведениях, а также формирование отрицательного зубца T.
- По мере развития инфаркта депрессия сегмента ST уменьшается, а отрицательные зубцы T становятся глубже.
- Со временем, по мере нормализации состояния пациента зубец T становится положительным и в дальнейшем по ЭКГ нельзя определить, что был перенесен инфаркт без подъема ST.
- Быстрая, в течение нескольких часов “псевдонормализация” зубца T может быть признаком развития инфаркта с подъемом сегмента ST.
Перейти к упражнениям
Источник
Острый коронарный синдром без подъема сегмента ST сопровождается болями в груди, а на ЭКГ проявляется признаками ишемии миокарда (речь не всегда идет о некрозе).
Результаты кардиограммы отражают стойкую или временную депрессию сегмента ST, инверсию, уплощение или псевдонормализацию зубцов T. В то же время какие-либо симптомы при данной форме синдрома могут вообще отсутствовать.
От нестабильной стенокардии рассматриваемая патология отличается увеличением значений маркеров некроза миокарда, поэтому все изменения у людей с этим диагнозом нуждаются в тщательном контроле.
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким!
Факторы риска
Вероятность постановки диагноза “нестабильная стенокардия” повышается в случаях, когда фиксируются:
- приступы стенокардии покоя (продолжительность составляет более 20 минут);
- сердечная недостаточность (застойные явления в малом круге кровообращения, влажные хрипы в легких, III тон сердца);
- систолическая дисфункция левого желудочка;
- понижение артериального давления;
- возникновение или повышение интенсивности шума митральной недостаточности;
- подъем или депрессия сегмента ST на 0,5-1 мм и выше в нескольких отведениях, а также увеличение маркеров некроза миокарда.
Об относительно низкой и средней вероятности могут свидетельствовать непродолжительные приступы стенокардии, не сопровождающиеся ишемическими изменениями участка ST, нормальные показатели маркеров некроза и нормальная гемодинамика.
Вероятность риска:
| Значительный | Умеренный | Незначительный |
| Наличие одного из признаков. | Отсутствие признаков, характерных для значительного риска и наличие одного из нижеперечисленных. | Отсутствие признаков, характерных для значительного и умеренного риска и наличие одного из нижеперечисленных. |
| Продолжительный приступ стенокардии, которые длится более 20 минут и не завершился на момент осмотра. | Приступ длительностью более 20 минут, который прекратился в настоящий момент. | Приступы стенокардии беспокоят чаще и становятся более тяжелыми. |
| Признаки отека легкого, спровоцированного, с большой долей вероятности, ишемией сердечной мышцы. | Стенокардия покоя – приступ про продолжительности превышавший 20 минут, завершившийся в покое или после употребление нитроглицерина. | Понижение уровня нагрузки, вследствие которой развивается стенокардия. |
| Стенокардия в состоянии покоя, сопровождающаяся подъемом или депрессией участка ST, превышающими показатель в 1 мм. | Приступы стенокардии, беспокоящие в ночной время. | Стенокардия, возникшая впервые (от 2 недель до 2 месяцев). |
| Наличие стенокардии, сопровождающейся возникновением либо нарастанием влажных хрипов, III тона, а также шума митральной регургитации. | Стенокардия с преходящими изменениями зубцов Т. | Не наблюдается новых изменений на ЭКГ либо ЭКГ в норме. |
| Стенокардия, протекающая на фоне артериальной гипотонии. | Стенокардия в тяжелой форме, возникшая после длительного спокойного перерыва (не менее 2 недель). | — |
| Увеличение значений маркеров некроза. | Патологические зубцы Q, депрессия участка ST в более чем в 1 отведении в состоянии покоя. | — |
| Возраст пациента старше 65 лет. | ||
При поступлении пациента проводят ЭКГ с целью оценить опасности. При инфаркте миокарда, при котором не наблюдается подъем сегмента ST, прогноз более неблагоприятный, чем при нестабильной стенокардии.
О высокой вероятности инфаркта может свидетельствовать продолжительная грудинная боль, которая не прекращается в течение часа, депрессия или преходящий подъем сегмента ST, а также возникший впервые за долгое время приступ стенокардии.

Классификация
Ризика
Базируется на данных о характере боли в груди и результатах ЭКГ:
| Класс IA | Повышение интенсивности стенокардии, не сопровождающееся изменениями на ЭКГ. |
| IB | Подразумевает нарастание стенокардии с изменениями на кардиограмме. |
| II | Приступ стенокардии напряжения, который возник впервые. |
| III | Приступ стенокардии покоя, который возник впервые. |
| IV | Длительная стенокардия покоя, которая сопровождается изменениями на ЭКГ. |
Согласно исследованиям, риск развития осложнений увеличивается от первого пункта классификации к последнему: в классе IA он составляет около 2,7%, в то время как в IV – 42,8%.
По Браунвальду
Классификация базируется на характеристиках грудных болей и причинах, вызывающих их:
| К первому классу (I) относится стенокардия напряжения | Характерными чертами являются:
|
| Ко второму классу (II) относится стенокардия покоя в подострой форме | Здесь речь идет о стенокардии, беспокоящей в состоянии покоя на протяжении 2 месяцев при отсутствии признаков в последние 2 суток. |
| К третьему классу (III) относится стенокардия покоя в острой форме | При этом стенокардия покоя беспокоит пациента на протяжении последних 2 суток. |
Латинскими буквами обозначаются обстоятельства, при которых развивается приступ:
| А | Вторичная стенокардия. Причиной является некоронарная патология. Приступ может быть спровоцирован анемией, инфекционным заболеванием, гипоксией, тиреотоксикозом. |
| B | Первичная. |
| С | Постинфарктная. Возникает в течение 2 недель по прошествии инфаркта. |
Чем выше класс стенокардии по данной классификации, тем большая существует вероятность возникновения повторной ишемии и летального исхода в течение полугода.
В то же время данная классификация не берет в расчет важные факторы, описывающие состояние пациента: его возраст, наличие сопутствующих заболеваний, изменений ЭКГ, рост маркеров некроза миокарда.
Патогенез инфаркта миокарда без подъема сегмента ST
Острый коронарный синдром развивается на фоне ряда взаимосвязанных процессов:
- разрыв бляшки;
- формирование тромба (активация тромбоцитов и их агрегация);
- нарушение функций эндотелия;
- спазмирование и перестройка сосудов.
Причины инфаркта миокарда без подъема сегмента ST могут заключаться в разрыве бляшки. После повреждения на бляшке оседают тромбоциты, они агрегируются, происходит активация системы свертывания, в результате чего формируется тромб. К разрыву бляшки может привести воспалительный процесс.
Существует вероятность, что провокатором также может стать инфекция Chlamydia pneumoniae. Бляшки, которые были повреждены, увеличиваются в размерах быстрее даже после стабилизации.
При помощи ангиографии было установлено, что у 85% людей с нестабильной стенокардией, которые использовали исключительно медикаментозный метод лечения, – около 25% поврежденных бляшек. Также была установлена связь между количеством таких бляшек и частотой развития осложнений.
Образование тромба происходит вследствие контакта тромбоцитов с субэндотелием. Ускорение образование тромбина способствует дальнейшему роста тромба.
Спазм сосудов может быть первичным или вторичным. Первичный может сам по себе спровоцировать острый коронарный синдром. Спазмирование сосудов нередко происходит в зоне нестабильной бляшки, считается, что это является предрасполагающим фактором к образованию тромбов.
Дисфункция эндотелия и спазмирование сосудов могут наблюдаться также в случаях отсутствия изменений в сосудах.
Инфаркт миокарда без подъема сегмента ST характеризуется, как правило, наличием единственного поражения. Однако встречаются случаи, когда фиксируются множественные поражения, что говорит о системности патологии.
Диагностика
Клиническая картина позволяет поставить первичный диагноз, который нуждается в подтверждении при помощи дополнительных исследований.
В качестве таких методов могут выступать:
- электрокардиограмма;
- коронарная ангиография;
- определение маркеров некроза миокарда;
- ЭхоКГ.
Пациентам, состояние которых характеризуется низким риском развития осложнений, обычно назначаются неинвазивные методы диагностики.
Необходимо исключить иные состояния, которые могут вызывать грудинные боли. Это реберный хондрит, пневмония, перикардит, пневмоторакс, ТЭЛА.
Признаки сердечной недостаточности можно обнаружить и при физикальном исследовании. Такие симптомы как набухание вен на шее, наличие III тона сердца, изменение податливости левого желудочка (IV тон) и поражение артерий периферического кровообращения (наличие сосудистых шумов) говорят о высокой вероятности значительного поражения коронарных сосудов.
ЭКГ
Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST отражается на кардиограмме депрессией и преходящим подъемом этого участка, а также инверсией зубцов T.
В то же время примерно у 20% пациентов с повышением маркеров некроза, не отмечается изменений на ЭКГ. Поэтому даже при нормальной кардиограмме нельзя исключать вероятность острого коронарного синдрома у людей с болью в груди.
Исследование маркеров некроза миокарда
| Креатинфосфокиназа |
|
| Тропонины |
Данное исследование рекомендуется проводить всем людям с острым коронарным синдромом. |
| С-реактивный белок |
|
ЭхоКГ
Нарушения локальной сократимости сердечной мышцы может свидетельствовать о развитии острой ишемии. Однако при незначительной ишемии нарушения на ЭКГ могут не наблюдаться. Еще одной особенностью является то, что нарушения могут возникать только во время ишемии.
Поэтому при остром коронарном синдроме имеет смысл использовать ЭхоКГ не для диагностики, а для оценки работы левого желудочка.

Неинвазивные методы
В случаях, когда существует низкая вероятность развития осложнений, могут проводиться нагрузочные тесты. Их можно назначать пациентам, у которых не наблюдалось болей в течение последних 1-2 суток, не отмечено повышение значений маркеров некроза, отсутствуют симптомы ишемии на кардиограмме, а также отсутствуют значительные риски атеросклероза.
При обнаружении дефектов пациенту показана коронарная ангиография. Если провести нагрузочный тест не представляется возможным, то проводят пробу с добутамином и дипиридамолом.
Коронарная ангиогафия
Данные метод назначается пациентам, у которых есть высокий риск осложнений.
В число показаний к прохождению обследования относятся:
- предшествующая ангиопластика или установка шунта;
- систолическая дисфункция левого желудочка;
- опасные желудочковые аритмии;
- сердечная недостаточность;
- рецидивирующая или продолжающаяся ишемия;
- симптомы обширной ишемии;
- значимые поражения клапанов.
Лечение
Медикаментозное лечение
Лечение основывается на применении следующих групп препаратов:
| К антиагрегантам относятся аспирин и клопидогрель |
|
| Из антикоагулянтов чаще всего назначается Гепарин |
|
| Прямые ингибиторы | На сегодняшний день их назначаются только в случаях, когда у пациента гепариновая тромбоцитопения. В их число входят: Гирудин, Бивалирудин, Фондапаринукс. |
| Блокаторы гликопротеида IIb/IIIa |
|
 Патафизиология инфаркта миокарда позволяет медикам правильно поставить диагноз и дифференцировать патологию от других со схожими симптомами.
Патафизиология инфаркта миокарда позволяет медикам правильно поставить диагноз и дифференцировать патологию от других со схожими симптомами.
Описание инфаркта селезенки и его последствий мы предоставляем далее.
Почему возникает инфаркт мышцы и как его избежать, читайте вот здесь.
Источник
