Острый инфаркт миокарда крупноочаговый
Крупноочаговый инфаркт миокарда является наиболее опасной формой инфарктного состояния. При нем нарушается коронарное кровообращение. Может произойти его замедление или полное прекращение. Патология сопровождается гибелью клеток и отмиранием тканей.
Как развивается
Крупноочаговый инфаркт отличается от мелкоочагового размерами поражений коронарной артерии. Небольшие повреждения могут возникнуть незаметно. Из-за отсутствия неприятных симптомов выявить их смогут даже через несколько лет.
При больших очагах инфаркта происходит частичное или полное отмирание мышечной ткани сердца. Сквозное поражение миокарда называют трансмуральным инфарктом. Некроз тканей приводит к тому, что орган начинает неправильно сокращаться. Почти половина случаев крупноочагового поражения заканчивается смертью на первые сутки от начала приступа, даже если помощь была оказана своевременно.
 Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
Этот вид инфаркта возникает самостоятельно или формируется из небольших очагов некроза. Болезнь часто поражает мужчин, страдающих атеросклерозом. У женщин подобные приступы могут возникать в возрасте после 50 лет и часто заканчиваются внезапной смертью.
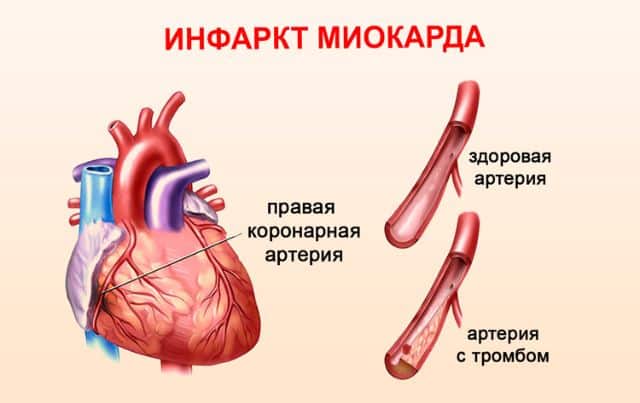
Трансмуральное поражение приводит к различным осложнениям. Патологический процесс развивается при наличии атеросклеротических бляшек в начальных отделах венечных артерий, их просвет при этом сужается, и возникают ишемические нарушения, которые проявляются в условии стресса или физической нагрузки.
Сердцу в эти моменты требуется больше кислорода, из-за чего увеличивается частота его сокращений. Невозможность расширить коронарные сосуды на фоне повышенной активности миокарда сопровождается нарастанием скорости тока крови.
Данные процессы активизируют гемостаз и начинают образовываться тромбы. Отложения тромбоцитов еще больше сужают сосуд, что вызывает серьезную ишемию. Если тромб расположится в широких отделах коронарной артерии, то возникнет тяжелая обструкция, сопровождающаяся ишемическим поражением больших участков миокарда.
В более короткой форме развитие инфаркта можно описать так:
- в коронарной артерии справа или слева имеются атеросклеротические бляшки;
- работа сердца усиливается под влиянием физических или эмоциональных нагрузок;
- скорость тока крови повышается, и развиваются завихрения струи;
- повреждается эндотелий и сосуд закупоривается тромбом;
- происходит сужение просвета сосуда и ишемические повреждения больших участков сердечной мышцы;
- развивается приступ инфаркта со всеми сопутствующими ему признаками.
Основные причины
Все инфарктные состояния являются осложнением ИБС, ее острой формой. Основные причины:
- Ишемические нарушения в сердце.
- Атеросклероз сосудов.
- Тромбоз.
- Повышенная вязкость крови. Это может быть вызвано ишемией или развивается по другим причинам.
- Спазмы артерий.
- Гипертоническая болезнь.
- Стенокардия.
- Постоянные эмоциональные нагрузки, истощение нервной системы.
У одного человека могут сочетаться сразу несколько причин, что значительно повышает опасность приступа инфаркта.
Существуют также факторы риска, которые вызывают подобные нарушения. Патологический процесс может развиваться под влиянием:
- Вредных привычек в виде злоупотребления спиртными напитками и курения.
- Гипертензии.
- Ревматизма сердечных оболочек.
- Стрептококковых и стафилококковых инфекций.
- Повышенного уровня холестерина в крови.
- Низкого уровня триглецидов.
- Недостаточной физической активности.
- Возрастных изменений в организме.
- Загрязненной окружающей среды.
- Пола. У мужчин приступы инфаркта наблюдаются чаще, чем у женщин.
- Избыточной массы тела.
- Сахарного диабета.
- Патологий иммунной системы.
Если человек раннее перенес инфаркт, то существует вероятность повторного приступа.
Периоды и характерные симптомы
Крупноочаговый инфаркт миокарда передней стенки желудочка самый опасный. Некротические очаги могут располагаться также и в других участках сердечной мышцы. Приступ обычно начинается внезапно или развивается медленно. Иногда больные сначала ощущают признаки стенокардии, которая появляется под влиянием эмоциональных или физических нагрузок.
Патологические процессы развивается в такие периоды:
- острейший. Он наблюдается на протяжении первых двух часов от начала приступа. Человек ощущает сильную боль в области сердца, которая может отдавать в другие части тела. Обычно это челюсть, левая рука, ухо, лопатка. Нестерпимые боли вызывают сильную тревогу, паническое состояние. Кожный покров бледнеет, появляется одышка, мышечная слабость. Повышается давление в артериях, усиливается потоотделение. Пострадавший ощущает сильное биение сердца и признаки нарушения ритма;
- острый. Он длится на протяжении десяти дней. Боль в этот момент уже отсутствует, давление в артериях стабилизировалось, появляются признаки сердечной недостаточности;
- подострый период продолжается в первый месяц. У больного значительно улучшается самочувствие;
- послеинфарктный. Его длительность составляет около 6 месяцев. Симптомы заболевания полностью отсутствуют, на поврежденном участке сформировался рубец.
Диагностика
Для постановки диагноза в первую очередь проводят электрокардиографию. Признаки крупноочагового инфаркта миокарда на ЭКГ четко заметны. С помощью исследования можно определить зону ишемического повреждения и некроза, наблюдать за изменениями в миокарде в зависимости от периода инфаркта.
 Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Также проводят УЗИ сердца или ЭхоКГ. Процедура необходима для исключения осложнений инфаркта и выявления сопутствующих патологий.
Не обойтись и без коронарографии. Это рентгенологическое исследование с применением контраста. С его помощью можно точно определить в каком месте и насколько сузилась коронарная артерия. Это золотой стандарт диагностики ишемической болезни сердца. Процедуру проводят для выбора тактики лечения.
В ходе исследования с помощью ангиографического катетера в правую или левую коронарные артерии вводится контраст. Это вещество заполняет весь просвет сосуда, и врач получает всю информацию о его внутреннем рельефе. Во время процедуры больной находится под влиянием ионизирующего излучения.
Диагностика заболевания включает также анализ крови. Это необходимо для:
- определения уровня лейкоцитов;
- скорости оседания эритроцитов;
- ферментативной активности крови.
Электрокардиограмма совместно с исследованиями крови поможет определить вид инфаркта и длительность некроза.
Методы лечения
Независимо от того, возник крупноочаговый инфаркт миокарда задней стенки левого желудочка или другого участка, для устранения проблемы и облегчения состояния больного применяют медикаментозные и хирургические методики.
Приступ является показанием для госпитализации в кардиологическую реанимацию. Пациенту показан постельный режим, диета, эмоциональное спокойствие. При инфаркте в первую очередь купируют болевой синдром.
Для этого используют сочетания наркотических анальгетиков с нейролептиками. Также внутривенно вводят Нитроглицерин. Дальнейшая терапия проходит с целью устранить нарушение сердечного ритма, сердечную недостаточность и кардиогенный шок. Лечение проводят с применением:
- антиаритмических средств вроде Лидокаина;
- бета-адреноблокаторов;
- тромболитиков. Препараты группы гепаринов;
- антагонистов кальция;
- спазмолитиков;
- магнезии;
- нитратов.
При отсутствии эффекта от медикаментозной терапии кровообращение нормализуют с помощью хирургических методов. Расширения сосудов добиваются баллонной ангиопластикой или аортокоронарным шунтированием. Эти оперативные вмешательства дают шанс на выживание.
Прогноз и реабилитация
Крупноочаговый инфаркт миокарда нижней стенки левого желудочка или других участков сердечной мышцы чаще сопровождается неприятными последствиями, чем мелкоочаговый. Поэтому в реабилитационном периоде больной должен соблюдать все рекомендации врача. Это поможет улучшить прогноз и снизить риск рецидива.
В первую очередь больной должен отказаться от вредных привычек, избегать нагрузок как физических, так и эмоциональных. Важную роль в выздоровлении играет диета. В питании больной должен придерживаться следующих принципов:
- снизить калорийность пищи;
- избегать развития метеоризма;
- предотвратить возбуждение сердечно-сосудистой и нервной системы;
- избежать повышения уровня глюкозы в крови.
Чтобы этого достичь, следует полностью отказаться от:
- Свежей выпечки и хлеба.
- Молока.
- Бобовых.
- Газированных напитков.
- Пряностей, специй.
- Чая, кофе.
Питание должно быть дробным. Необходимо употреблять небольшие порции теплой пищи. На протяжении первых нескольких дней после приступа больному дают протертую еду. Блюда готовят на пару или варят. Важно ограничить количество употребляемой жидкости и соли.
Крупноочаговый инфаркт относится к тяжелым патологиям с опасными осложнениями. Часть больных гибнут на первые сутки после приступа. Если повреждена половина тканей сердечной мышцы, то сердце не может выполнять свои функции. Даже менее обширные повреждения сопровождаются нарушением работы органа и развитием сердечной недостаточности. Если удалось пережить острый период, то прогноз улучшается. Неблагоприятного исхода можно ожидать при осложненном течении инфаркта.
Какие могут быть последствия
После крупноочаговых поражений миокарда возникают ранние и поздние осложнения. Сразу после приступа высока вероятность развития:
- острой сердечной недостаточности;
- кардиогенного шока;
- нарушений сердечного ритма;
- ухудшения сердечной проводимости;
- разрыва сердечной мышцы.
Позже может возникать:
- аневризма;
- тромбоэмболия;
- хроническая форма сердечной недостаточности;
- кардиосклероз.
Если после приступа беспокоят боли в области сердца, необходимо обратиться к врачу. Он может вовремя заметить развитие повторного инфаркта.
При одышке, сопровождающей физические нагрузки, подозревают острую сердечную недостаточность. Она возникает в результате нарушений сердечного ритма по причине рубцевания тканей.
При этом также пациент страдает от слабости, сухого кашля, легких болей в сердце, учащенного мочеиспускания, резких перепадов настроения.
В постинфарктном периоде пациент должен следить за состоянием своего здоровья. Если появились дополнительные симптомы, о них нужно сообщать лечащему врачу. Он проведет обследование и определит их причину.
Чтобы избежать опасных последствий, следует соблюдать все предписания и не заниматься самолечением.
( 1 оценка, среднее 3 из 5 )
Источник
Острый инфаркт миокарда (ОИМ) остается основной причиной заболеваемости и смертности во всем мире. Он возникает, когда из-за окклюзии или спазма коронарных сосудов снижение кровоснабжения сердечной мышцы превышает критический порог и подавляется механизм восстановления, предназначенный для поддержания гомеостаза. Ишемия на этом уровне в течение длительного периода приводит к необратимому повреждению клеток миокарда. Смертность от ИМ составляет около 30%, причем более половины летальных исходов случаются до того, как пациент попадает в больницу.
Что такое крупноочаговый ИМ и в чем его особенность?
 Крупноочаговым называют ИМ, при котором на ЭКГ появляется патологический зубец Q параллельно с изменениями ST сегмента или зубца T, что свидетельствует о наличии значительного участка некроза в миокарде.
Крупноочаговым называют ИМ, при котором на ЭКГ появляется патологический зубец Q параллельно с изменениями ST сегмента или зубца T, что свидетельствует о наличии значительного участка некроза в миокарде.
Крупноочаговые инфаркты могут возникать самостоятельно из-за окклюзии артерий большого диаметра или образовываться из мелкоочаговых деструкций. Они сопровождаются сильным болевым синдромом и большим количеством вызываемых осложнений. Кроме того, для этого вида ИМ характерно появление застойной сердечной недостаточности во время госпитализации и повышенная частота внутрибольничной смертности.
Чем отличается ведение крупноочагового ИМ?
Хотя первоначальное лечение острого коронарного синдрома может показаться похожим, очень важно различать, имеет ли пациент ST-повышение и патологический зубец Q, что свидетельствует об острой окклюзии коронарной артерии и возможном развитии крупноочагового инфаркта.
Догоспитальная помощь при его наличии включает следующее:
-
 внутривенный доступ;
внутривенный доступ; - дополнительная подача кислорода, если SaO2 составляет менее 90%;
- немедленное введение нитроглицерина и аспирина;
- телеметрия и догоспитальная электрокардиография (ЭКГ), если таковая имеется.
Цели догоспитального лечения включают:
- адекватную аналгезию (обычно достигаемую с помощью морфина);
- фармакологическое снижение чрезмерной симпатоадреналовой и вагусной стимуляции;
- лечение желудочковых аритмий;
- поддержание сердечного выброса и системного артериального давления.
Управление крупноочаговым инфарктом миокарда на госпитальном периоде основано на двух ключевых компонентах: быстрое распознавание и своевременная реперфузия.
Реперфузию при данном типе ИМ предпочтительно производить с помощью тромболизиса. Вводить препарат нужно еще на догоспитальном этапе, при невозможности — в первых 30 минут после госпитализации. Используют альтеплазу, ретеплазу или тенектоплазу. Кроме того, необходимо не забывать о противопоказаниях и побочных действиях данной терапии.
Антикоагулянты
Эти препараты являются важной вспомогательной составляющей для реперфузионной терапии. Назначать их следует до проведения реваскуляризации. Используют еноксипарин или гепарин.
Антиагреганты
Все пациенты с ИМ должны получить эмпирическую нагрузочную дозу аспирина (325 мг) как можно раньше и до реперфузии. Ежедневная поддерживающая доза составляет 75 мг.
Другими агентами, используемыми для двойной антиагрегантной терапии, являются ингибиторы рецептора P2Y12 (например, клопидогрель, тикагрелор, прасугрель). Нагрузочная доза(300 мг) этих препаратов вводится до или во время реперфузии, а после этого — поддерживающая доза(75мг). Использование прасугреля не рекомендуется пациентам с инсультом или транзиторной ишемической атакой в анамнезе.
Особенности прогноза и реабилитации пациента
 Прогноз зависит от своевременности лечения и размеров некротического очага. Крупноочаговый инфаркт миокарда часто приводит к инвалидизации пациентов и летальным исходам, тогда как при мелких очагах некроза смертельные случаи бывают крайне редко. Несмотря на различия в краткосрочном, долгосрочный прогноз при крупноочаговом инфаркте лучше, чем при мелкоочаговом(27 против 28% согласно с исследований американских кардиологов). Этот парадокс объясняется более высокой частотой рецидивов мелкоочаговых инфарктов.
Прогноз зависит от своевременности лечения и размеров некротического очага. Крупноочаговый инфаркт миокарда часто приводит к инвалидизации пациентов и летальным исходам, тогда как при мелких очагах некроза смертельные случаи бывают крайне редко. Несмотря на различия в краткосрочном, долгосрочный прогноз при крупноочаговом инфаркте лучше, чем при мелкоочаговом(27 против 28% согласно с исследований американских кардиологов). Этот парадокс объясняется более высокой частотой рецидивов мелкоочаговых инфарктов.
После первоначального лечения и стабилизации больного на ранней и критической фазе ОИМ целью ухода за этими пациентами является восстановление нормальной деятельности, предотвращение долговременных осложнений и изменение образа жизни. Эта цель достигается с помощью внедрения важных ключевых элементов, включая использование кардиопротективных препаратов, сердечной реабилитации, а также физической активности и диеты.
Кардиопротекторные препараты
Ингибиторы АПФ рекомендованы всем пациентам с фракцией выброса левого желудочка, которая составляет менее 40%, а также больным с сопутствующими гипертонией, сахарным диабетом или хроническими заболеванием почек.
Бета-блокаторы
После ИМ все больные должны поддерживаться на бета-блокаторе. В настоящих рекомендациях показано использовать один из трех препаратов, доказавших свою эфективность у пациентов с сердечной недостаточностью: метопролол, карведилол или бисопролол.
Статины
 Все пациенты с острым ИМ показана высокоэффективная пожизненная статиновая терапия. Назначают аторвастатин в дозе 40 мг или розувастатин в дозе 20 мг.
Все пациенты с острым ИМ показана высокоэффективная пожизненная статиновая терапия. Назначают аторвастатин в дозе 40 мг или розувастатин в дозе 20 мг.
Модификация образа жизни включает диету с низким содержанием жиров и соли, прекращение курения, современную вакцинацию и увеличение физической активности. Рекомендуемая частота регулярных тренировок — три или более раз в неделю, по 30 минут.
Выводы
После госпитализации из-за сердечного приступа пациенты часто становятся подавленными. Они начинают беспокоиться о том, смогут ли они возобновить полную физическую, социальную, профессиональную и сексуальную деятельность. Крупноочаговый инфаркт действительно является чрезвычайно опасным заболеваниям с множеством осложнений. Однако это не означает, что таким больным показан строгий постельный режим до конца дней. Быстрое оказание квалифицированной помощи, грамотная кардиореабилитация и добросовестное отношение пациента к лечению – вот три составляющих успешного выздоровления и предотвращения жизненно опасных последствий. Будьте здоровы!
Источник
Среди частых сердечных патологий современного человека медики выделяют крупноочаговый инфаркт миокарда. Проблема настигает пациентов возрастной группы 45+. Реже сердечная патология отмечается у более молодых пациентов. При возникновении обширного крупноочагового инфаркта крайне необходимо оказать пациенту первую помощь. Для этого важно знать клиническую картину болезни в лицо. Как проявляет себя обширный инфаркт, отчего он начинается и как его лечат, разбираем в материале ниже.
Что такое крупноочаговый (обширный) инфаркт миокарда?
Важно понимать, что миокард представляет собой основную мышцу сердца, благодаря которой и формируется здоровый сердечный ритм, а также происходит периодическое расслабление главного органа. Именно здоровый миокард обеспечивает нормальную работу сердца, а значит, и всего организма.
Инфарктом основной мышцы сердца (миокарда) называют резкое нарушение проходимости коронарных сосудов, при котором миокард недополучает кровоснабжения. То есть таким образом проявляет себя ИБС (ишемическая болезнь сердца). В свою очередь сужение коронарной артерии происходит по нескольким причинам:
- спазм артерии;
- ее закупорка тромбом.
В результате такого нарушения кровоснабжения у пациента отмечаются некрозы сердечных мышц. И чем большее их число отмирает в течение инфаркта, тем более обширным он считается. При крупноочаговом (обширном) инфаркте у пациента погибает от некроза максимальное число сердечных мышц.
Важно: при малом объеме погибших от некроза мышц главного органа инфаркт называют мелкоочаговым. Выздоровление в этом случае наступает быстрее и легче.
Причины появления патологии
Стоит понимать, что сам по себе обширный инфаркт миокарда — это лишь острое проявление ишемического поражения сердца. В целом же причинами резкого развития сердечной патологии с обширным некрозом мышц могут стать:
- чрезмерная вязкость крови и склонность к тромбообразованию;
- атеросклероз;
- стенокардия;
- гипертония.
Факторами, провоцирующими подобные патологии, являются:
- пристрастие к никотину и алкоголю;
- постоянные психоэмоциональные нагрузки и стрессы;
- ревматизм;
- любовь к жирной и жареной пище;
- наличие в организме стафилококковой или стрептококковой инфекции;
- малоподвижный образ жизни;
- сахарный диабет;
- чрезмерная масса тела;
- аутоиммунные процессы;
- болезни сердца (нижнего и верхнего отделов);
- перенесенные ранее инфаркты.
Симптомы в зависимости от периода патологии
Клиническая картина обширного инфаркта проявляется в зависимости от периода протекания патологии. Сам по себе сердечный инфаркт делят на несколько периодов. Отсюда прорисовывается и определенная симптоматика:
- Острейший период обширного инфаркта. Характеризуется резкой и очень интенсивной болезненностью в области сердца с левой стороны грудины. Боль может иметь разный характер — режущая, сжимающая, давящая, тянущая. Как правило, болезненность отдает в левые конечности, спину, шею и даже желудок. Здесь стоит знать, что боль тем обширнее разливается по телу, чем большее количество сердечных мышц отмирают. Болевой синдром может длиться от 120 минут до суток и более. Чаще всего не помогает даже нитроглицерин.
- Острый. Эта стадия инфаркта характеризуется тем, что в сердце пациента образуется очаг некроза. Затем омертвевшие мышцы размягчаются. Боль становится менее интенсивной. Острый период обширного инфаркта может длиться 3–10 суток. У пациента на этой стадии патологии отмечаются снижение АД, повышение температуры тела, все признаки сердечной недостаточности, полное отсутствие боли.
- Подострый период. На этой стадии температура у пациента спадает, боль отступает. Пациент ощущает заметное улучшение состояния. Однако на уровне пострадавших мышц сердца происходит рубцевание отмерших тканей. Длится период около 25–30 дней.
- Послеинфарктный период. Отмершие мышцы рубцуются полностью, а миокард приспосабливается к работе в новых условиях. Как правило, пациент ощущает значительное улучшение состояния. Процесс окончательного рубцевания занимает от 2 до 5 месяцев.
Диагностика сердечной патологии
Поставить точный диагноз может только врач-кардиолог в условиях клиники, поскольку основные изменения в работе сердца можно увидеть по результатам ЭКГ и других инструментальных исследований.
ЭКГ (электрокардиограмма)
Электрокардиограмма дает возможность оценить зону поражения сердца (задняя/передняя стенки, желудочек и пр.), объем отмерших мышц и стадию инфаркта. В целом выделяют такие изменения в результатах кардиограммы в зависимости от периода сердечной патологии:
- Острый период. Отмечается скорым образованием зубца Q, который считается патологическим, или же комплекса под названием QS. Также происходит смещение важного сегмента RS–Т. Он теперь будет располагаться выше относительно изолинии. Кроме того, на ленте будет отмечен отрицательный зубец Т, который будет сливаться с сегментом RS–Т. Причем сначала зубец будет положительным, а позднее — отрицательным. Примерно через 14 дней от начала инфаркта сегмент RS–Т смещается в сторону изолинии.
- Подострый период. Сегмент RS–Т теперь локализуется на изолинии. Это значит, что прошло 25–35 суток от начала сердечной патологии. При этом отрицательный Т-зубец меняет свою амплитуду в меньшую сторону.
- Постинфарктный период. В этом случае у пациента длительно сохраняются комплекс QS или зубец Q, а Т-зубец является либо сглаженным, либо слабоотрицательным, либо положительным.
УЗИ сердца
Ультразвуковое исследование дает возможность оценить работу органа, работу митральных клапанов, а также зону поражения сердечных тканей. При этом УЗИ позволяет выявить и более ранние сердечные патологии.
Коронароангиография
Это метод диагностики дает кардиологу полнейшую и достоверную картину состояния сердца пациента. Проводится коронароангиография путем введения водорастворимого рентгеноконтрастного вещества в коронарные артерии (левую и правую) последовательно с помощью специальных ангиографических катетеров.
Затем путем рентгеновских лучей удается отследить процент заполняемости артерий через отброшенную в случае сужения просвета артерий тень на датчик аппарата. Снимок можно делать в нескольких проекциях, что дает более полную картину поражения сердечных сосудов и мышц. По результатам такого обследования врач принимает решение о типе хирургического вмешательства (при необходимости).
Анализ крови
Здесь при обширном инфаркте у пациента будет завышена концентрация лейкоцитов. Также лаборант и врач отслеживают ферментативную активность плазмы крови и СОЭ.
Лечение
Лечить обширный инфаркт необходимо чем раньше, тем лучше. Самым важным моментом при такой патологии является оказание пациенту первой помощи. Поэтому при первых же признаках стенокардии или инфаркта следует как можно скорее вызвать скорую помощь, обеспечить пациенту сидячее положение с упором ног в пол, снять все удушающие предметы одежды (галстук, шарф, рубаху, бюстгальтер) и обеспечить приток воздуха в комнату. Также показана таблетка аспирина (разжевать) и таблетка нитроглицерина (под язык).
Медикаментозное лечение
Если причиной спазма коронарной артерии стал тромб, в некоторых случаях его можно нейтрализовать медикаментозно. Но решение об этом принимает только лечащий врач. В целом медикаментозная терапия оказывается пациенту только в стационаре. Выполняются следующие действия:
- Разжижение крови. Здесь дают аспирин.
- Снятие боли и нормализация сердечного ритма. Показан нитроглицерин.
- Прием пациентом успокоительных препаратов для купирования панического состояния (корвалол, валериана и др.).
- Прием обезболивающих препаратов (панангин и пр.).
- Использование бета-блокаторов, которые позволяют сердцу работать оптимально даже при сниженном кровоснабжении (атенолол, метопролол).
Важно: в случае остановки сердца показано искусственное дыхание и непрямой массаж сердца вплоть до приезда скорой помощи.

Оперативное вмешательство
При отсутствии должного эффекта на фоне лекарственной терапии специалист принимает решение о проведении операции. Для улучшения работы сердца пациента используют несколько методик в зависимости от причины и течения сердечной патологии:
- Баллонная ангиопластика (стентирование). Позволяет искусственно расширить просвет коронарных артерий, улучшив тем самым кровоток к сердцу. В ходе операции в суженный просвет артерии хирург имплантирует специальный стент.
- Аортокоронарное шунтирование. Дает возможность полностью восстановить кровоток в коронарных артериях с помощью специальных шунтов.
Прогноз
Для пациента, перенесшего крупноочаговый сердечный инфаркт миокарда, прогноз будет благоприятным только в том случае, если первая помощь была оказана грамотно и если в дальнейшем пациент пребывает на диспансерном учете у грамотного кардиолога, соблюдая при этом все рекомендации врача.
В целом период реабилитации после обширного инфаркта миокарда может занять до полугода. В ходе восстановления и на протяжении дальнейшей жизни пациент должен кардинально пересмотреть свои привычки (питание, физические нагрузки, эмоциональное состояние).
Придется отказаться от жирной и жареной пищи, алкоголя и сигарет. Нужно будет проводить умеренные кардионагрузки ежедневно в виде ходьбы или легкого бега трусцой. Также стабильная работа сердца будет поддерживаться определенной группой препаратов, назначенных врачом.
В противном случае рецидив неизбежен. Инвалидность присваивается пациенту после перенесенного обширного инфаркта в большинстве случаев на весь реабилитационный период.
Осложнения
Что касается осложнений после перенесенного инфаркта, то их глубина и тяжесть зависят от стадии и формы сердечной патологии. Как правило, основными отягчающими последствиями такой патологии являются:
- аритмия и тахикардия;
- острая сердечная недостаточность;
- различные аутоиммунные сердечные процессы;
- воспалительные состояния сердечных тканей;
- сбои в работе митральных клапанов;
- перикардит и аневризма;
- пристеночный тромбоэндокардит.
- разрыв сердечного миокарда.
Важно: любое из перечисленных осложнений оказывает негативное влияние на все органы и системы, но в первую очередь на легкие. У пациента может отмечаться отек легких.
Профилактика
С целью предотвращения сердечных патологий любого характера очень важно следить за своим здоровьем и вести правильный образ жизни. Профилактикой инфаркта являются такие принципы и правила:
- Полный отказ от табака и алкоголя.
- Регулярные физические кардионагрузки на свежем воздухе (ходьба, бег, езда на велосипеде и др.).
- Правильное питание (больше растительной пищи, кисломолочной продукции, отварного нежирного мяса или рыбы, введение в рацион продуктов, богатых калием и магнием).
- Нормализация АД.
- Контроль над уровнем глюкозы в крови.
Всегда стоит помнить, что здоровье сердца в первую очередь зависит от вас самих и уже потом от специалиста-кардиолога. Поэтому так важно жить с заботой о нормальной работе всех органов и систем. И тогда долгая жизнь, полная ярких красок, будет радовать вас.
Источник
