Острая сердечная недостаточность жалобы анамнез
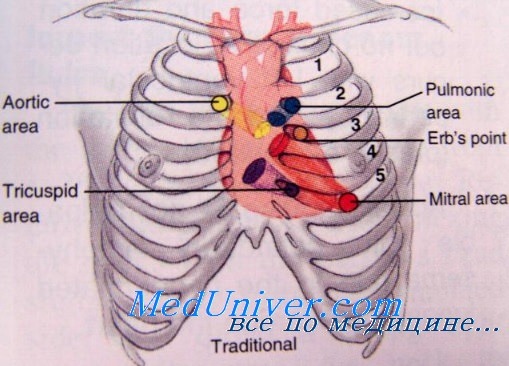
Сердечная недостаточность. Анамнез при сердечной недостаточностиНеобходимо изучить симптомы в покое и при нагрузке. К типичным симптомам относятся одышка, утомляемость, ограничение толерантности к физической нагрузке (ТФН), ортопноэ и отеки. Внезапное появление тяжелой одышки указывает на острый отек легких и, как правило, связано с ишемией, аритмией, острой левосторонней клапанной регургитацией или тяжелой АГ. Важно исключить другие причины, например легочную эмболию и пневмоторакс. Следует также определить степень ограничения ФН, т.к. функциональная способность согласно классификации NYHA непосредственно служит прогнозом смертности больных СН. Однако оценка самим пациентом своих функциональных возможностей может существенно отличаться от результатов, полученных во время объективных исследований. Наличие симптомов в покое имеет большее прогностическое значение для диагностики СН по сравнению с симптоматикой, появление которой связано с ФН. Ортопноэ не является специфичным симптомом для CН и может быть у пациентов с асцитом или эмфиземой легких. Возможно трепопноэ (одышка или дискомфорт в положении пациента лежа на боку). Пациенты с XCН предпочитают спать на правом боку, и трепопноэ, вероятно, объясняет большую частоту правосторонних плевральных выпотов у таких больных. В исследовании 75 пациентов с XCН, ФВ < 0,45 и одышкой увеличенный размер сердца, повышение давления в ЛА и снижение сердечного выброса коррелировали с привычкой спать на правом боку. Пароксизмальная одышка во сне также типична для СН, иногда может наблюдаться дыхание Cheyne-Stokes. Признаки апноэ во сне и дыхания Cheyne-Stokes встречались в 20-62% в различных исследованиях больных с ХСН и значительно повышали риск летального исхода. Отеки нижних конечностей, обычно незначительные, становятся более выраженными по мере прогрессирования заболевания. Клинически выраженные отеки указывают на наличие в организме 3-4 кг избыточной жидкости. У пациентов с тяжелой СН, развившейся по большому кругу кровообращения, могут доминировать гепатомегалия и асцит. У пациентов с ХСН часто отсутствуют хрипы в легких и отеки на ногах. В исследовании 50 больных, направленных на пересадку сердца, сочетание хрипов, отеков и повышенного давления в яремных венах отсутствовало у 18 из 43 исследуемых с ДЗАА > 22 мм рт. ст.; такое сочетание симптомов имеет чувствительность 58% и специфичность 100% для диагностики СН.
Прогностическое значение различных симптомов СН изучали немногие исследователи. Симптомы плохо коррелируют с объективными данными, характеризующими дисфункцию сердца в покое. Например, в графстве Olmstred Country, Minnesota только у 46% пациентов из случайной нопуляционной выборки с серьезной диастолической дисфункцией (маркер — увеличенное давление наполнения ЛЖ) был подтвержден диагноз СН с использованием Фремингемских критериев. Количество публикаций в доступной литературе также ограничено в связи с малыми размерами выборок, нехваткой надлежащих средств управления, ретроспективного дизайна исследований, вариабельности интервьюеров и конкретных определений. В систематическом обзоре лишь ортопноэ являлось скромным предиктором увеличения давления наполнения. Одышка и отеки были наиболее прогностически значимыми в комбинации с результатами физикального обследования (S3, тахикардия, повышенное давление в яремных венах, низкое ПАД, хрипы, абдоминоюгулярный рефлюкс). При комбинации трех и более признаков или симптомов вероятность увеличения давления наполнения составляла > 90% при отсутствии сведений о тяжелой дисфункции ЛЖ. При отсутствии симптомов пли наличии только одного признака вероятность увеличения давления наполнения составляла < 10%. Такой подход в диагностике СН был использован в нескольких исследованиях. The European Society of Cardiology (ESC) рекомендует выставлять диагноз СН на основании сочетания симптомов с количественной оценкой дисфункции сердца. Наиболее часто используют Фремингемские критерии, имеющие умеренные специфичность (63%) и чувствительность (63%) при ФВ<0,40. Дифференциальная диагностика между систолической и несистолической СН с умеренной точностью возможна у постели больного. Например, при мультифакторном анализе Silver M.T. и соавт. использовали следующие простые условия для прогноза ФВ > 0,40 после ИМ: (1) поддающаяся интерпретации ЭКГ; (2) отсутствие в анамнезе Q-ИМ; (З) отсутствие в анамнезе СН; (4) ИМ, который не является Q-ИМ и передним. Эти условия имели положительную прогностическую ценность > 98%. У пациентов с клиникой сердечной недостаточности, а также у женщин и пожилых больных с увеличенным ИМТ систолическая функция, вероятно, более сохранена, если присутствует значимая АГ (АД > 160/100 мм рт. ст.), но эти показатели имеют недостаточную специфичность или чувствительность для выбора терапии. Диастолическая и систолическая дисфункции не являются взаимоисключающими состояниями. Клинические критерии для диагноза несистолической СН разработаны, но пока не утверждены. – Также рекомендуем “Физикальное обследование при сердечной недостаточности. Давление в яремных венах при сердечной недостаточности” Оглавление темы “Диагностика сердечной недостаточности и пороков сердца”: |
Источник
Ïîíÿòèå è îáùàÿ õàðàêòåðèñòèêà ñåðäå÷íîé íåäîñòàòî÷íîñòè, îñíîâíûå ïðè÷èíû è ïðåäïîñûëêè ðàçâèòèÿ äàííîãî çàáîëåâàíèÿ. Êëèíè÷åñêàÿ êàðòèíà è ñèìïòîìû, ýòèîëîãèÿ è ïàòîãåíåç, ïðèíöèïû ïîñòàíîâêè äèàãíîçà. Ïîäõîäû ê ñîñòàâëåíèþ ñõåìû ëå÷åíèÿ, ïðîôèëàêòèêà.
Ñòóäåíòû, àñïèðàíòû, ìîëîäûå ó÷åíûå, èñïîëüçóþùèå áàçó çíàíèé â ñâîåé ó÷åáå è ðàáîòå, áóäóò âàì î÷åíü áëàãîäàðíû.
Ðàçìåùåíî íà https://www.allbest.ru/
Ðàçìåùåíî íà https://www.allbest.ru/
1. Æàëîáû ïðè ïîñòóïëåíèè
Ãëàâíûå:
– îäûøêà â ïîêîå;
– îòå÷íîñòü íèæíèõ êîíå÷íîñòåé;
Âòîðîñòåïåííûå:
– ïåðèîäè÷åñêèå ãîëîâíûå áîëè è ãîëîâîêðóæåíèå;
– òðîôè÷åñêèå ÿçâû íà ãîëåíÿõ îáåèõ íîã.
2. Anamnesis morbi
ñåðäå÷íûé çàáîëåâàíèå íåäîñòàòî÷íîñòü ëå÷åíèå
Ñ 2006 ãîäà ïîâûøàåòñÿ ÀÄ ñ ìàêñèìàëüíûìè öèôðàìè äî 240/90 ìì. ðò. ñò.  2007 ãîäó âûÿâëåí ÑÄ 2-îãî òèïà. Ïðèìåíÿåò: õóìóëèí ÍÕÏ, õóìóëèí Ðåãóëÿð.  2009 ãîäó, âïåðâûå ïîÿâèëàñü õàðàêòåðíàÿ áîëü çà ãðóäèíîé ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå.  ñòàöèîíàðå äèàãíîñòèðîâàëè íåñòàáèëüíóþ ñòåíîêàðäèþ. Â2010 ïåðåíåñëà èíôàðêò ìèîêàðäà. ×åðåç 2 ãîäà â ïîñòèíôàðêòíîì ïåðèîäå íà÷àëè ïîÿâëÿòüñÿ îòåêè è íàðàñòàòü îäûøêà, êîòîðûå íå ñèëüíî ñêàçûâàëèñü íà êà÷åñòâå æèçíè.  àïðåëå 2014 ãîäà â ñâÿçè ñ ïîÿâëåíèåì îòåêîâ íèæíèõ êîíå÷íîñòåé è íàðàñòàíèåì îòäûøêè, ïàöèåíòêà áûëà ãîñïèòàëèçèðîâàíà â ñòàöèîíàð, ãäå ó íåå äèàãíîñòèðîâàëè ñåðäå÷íóþ íåäîñòàòî÷íîñòü. Áûëà âûïèñàíà â êîìïåíñèðîâàííîì ñîñòîÿíèè. Ïîñòîÿííî ïðèíèìàëà ñëåäóþùèå ëåêàðñòâåííûå ïðåïàðàòû – ýíàëàïðèë, áèñîïðîëîë, ôóðîñåìèä, êàðâàëîë, àñïèðèí-êàðäèî, èçîêåò-ñïðåé. Íàñòîÿùåå óõóäøåíèÿ ñîñòîÿíèÿ íà÷àëîñü ñ ñåðåäèíû ñåíòÿáðÿ â âèäå íàðàñòàþùèõ îòåêîâ íèæíèõ êîíå÷íîñòåé è îòäûøêè â ïîêîå, â ñâÿçè ñ ÷åì áûëà ãîñïèòàëèçèðîâàíà 12.10.14. ãîäà â ÃÊÁ ¹64.
3. Anamnesis vitae
Êðàòêèå áèîãðàôè÷åñêèå äàííûå: ðîäèëàñü â Ëèïåöêîé îáëàñòè. Ðîñëà è ðàçâèâàëàñü íîðìàëüíî.
Îáðàçîâàíèå: îêîí÷èëà 10 êëàññîâ.
Òðóäîâîé àíàìíåç: äîìîõîçÿéêà
Áûòîâîé àíàìíåç: æèëèùíûå è ñàíèòàðíî-ãèãèåíè÷åñêèå óñëîâèÿ â áûòó ñîîòâåòñòâóþò íîðìàì.
Ïèòàíèå: ðåãóëÿðíîå. Ïèùà ðàçíîîáðàçíàÿ.
Âðåäíûå ïðèâû÷êè: áîëüíàÿ îòðèöàåò ïðè¸ì íàðêîòèêîâ, àëêîãîëÿ è êóðåíèå.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ: ñàõàðíûé äèàáåò âòîðîãî òèïà, äëèòåëüíàÿ ãèïåðòîíè÷åñêàÿ áîëåçíü.
Îïåðàöèè: ïàíãèñòåðýêòîìèÿ ïî ïîâîäó êèñòû è ìèîìû ìàòêè â 2011 ãîäó.
Àëëåðãîëîãè÷åñêèé àíàìíåç: íå îòÿãîùåí.
Íàñëåäñòâåííîñòü: áðàò óìåð â 27 ëåò îò ëèìôîìû. Ñåñòðà óìåðëà â 38 ëåò îò ðàêà æåëóäêà.
4. Status praesens
Îáùèé îñìîòð
Îáùåå ñîñòîÿíèå: ñðåäíåé òÿæåñòè
Ñîçíàíèå: ÿñíîå.
Ïîëîæåíèå áîëüíîãî: àêòèâíîå. Ïðè ïîñòóïëåíèè çàíèìàëà âûíóæäåííîå ïîëîæåíèå ëåæà ñ ïðèïîäíÿòîé ãîëîâîé.
Òåëîñëîæåíèå: íîðìîñòåíè÷åñêîå. Ðîñò – 156 ñì, âåñ – 96 êã. ÎÒ – 108 ñì. Èíäåêñ ìàññû òåëà 39,5 êã/ì2 – íîðìà (19-25 êã/ì2).
Òåìïåðàòóðà òåëà: 36,6°Ñ
Âûðàæåíèå ëèöà: ñïîêîéíîå.
Êîæíûå ïîêðîâû: íàëè÷èå õîëîäíîãî äèôôóçíîãî öèàíîçà, òóðãîð êîæè ñíèæåí. ßçâû íà íèæíèõ êîíå÷íîñòÿõ. Âûñûïàíèé, ñîñóäèñòûõ èçìåíåíèé íå âûÿâëåíî. Îâîëîñåíèå ïî æåíñêîìó òèïó.
Âèäèìûå ñëèçèñòûå: ðîçîâûå, óìåðåííîé âëàæíîñòè. Âûñûïàíèÿ îòñóòñòâóþò.
Íîãòè: îáû÷íîé ôîðìû.
Ïîäêîæíî-æèðîâàÿ êëåò÷àòêà: Óìåðåííî ðàçâèòà. Îòåêè ãîëåíåé è ñòîï.
Ëèìôàòè÷åñêèå óçëû: Ïîä÷åëþñòíûå, çàòûëî÷íûå, îêîëîóøíûå, ïåðåäíèå è çàäíèå øåéíûå, íàä- è ïîäêëþ÷è÷íûå, ïîäìûøå÷íûå, ëîêòåâûå, ïàõîâûå è ïîäêîëåííûå ëèìôîóçëû íå ïàëüïèðóþòñÿ.
Ìûøöû: ñëàáî ðàçâèòû. Ìûøå÷íûé òîíóñ è ìûøå÷íàÿ ñèëà ñíèæåíû. Áîëåçíåííîñòü è óïëîòíåíèÿ ïðè ïàëüïàöèè îòñóòñòâóþò. Ôóíêöèè ìûøö íå íàðóøåíû. Ïàðàëè÷åé è ïàðåçîâ íåò.
Êîñòè: äåôîðìàöèé íå âûÿâëåíî. Áîëåçíåííîñòü ïðè ïàëüïàöèè è ïîêîëà÷èâàíèè îòñóòñòâóåò.
Ñóñòàâû: æàëîá íà áîëåçíåííîñòü ñóñòàâîâ íåò, äåôîðìàöèè ñóñòàâîâ ïðè îñìîòðå íå âûÿâëåíî, äâèæåíèÿ â ñóñòàâàõ áåçáîëåçíåííû, íå îãðàíè÷åíû â îáú¸ìå.
Ñèñòåìà îðãàíîâ äûõàíèÿ
Æàëîáû:
Íà îäûøêó, âîçíèêàþùóþ ïðè íåçíà÷èòåëüíîé ôèçè÷åñêîé íàãðóçêå.
Íà ìàëîïðîäóêòèâíûé êàøåëü, âîçíèêøèé ïîñëå ãîñïèòàëèçàöèè.
Îñìîòð:
Íîñ: äûõàíèå ÷åðåç íîñ, ñëèçèñòîå îòäåëÿåìîå îòñóòñòâóåò. Íîñîâûå êðîâîòå÷åíèÿ îòñóòñòâóþò, îáîíÿíèå ñîõðàíåíî. Áîëåé ó êîðíÿ è ñïèíêè íîñà, â îáëàñòè ëîáíûõ è ãàéìîðîâûõ ïàçóõ íå îòìå÷åíî.
Ãîðòàíü: äåôîðìàöèÿ è îòå÷íîñòü â îáëàñòè ãîðòàíè îòñóòñòâóþò. Ãîëîñ ãðîìêèé, ÷èñòûé.
Ãðóäíàÿ êëåòêà: íîðìîñòåíè÷åñêîé ôîðìû, ñèììåòðè÷íà. Îáå ïîëîâèíû ðàâíîìåðíî ó÷àñòâóþò â àêòå äûõàíèÿ. Ýïèãàñòðàëüíûé óãîë ïðÿìîé, íàïðàâëåíèå ð¸áåð ñëåãêà êîñîå, ëîïàòêè ïðèëåãàþò ïëîòíî. Âñïîìîãàòåëüíàÿ ìóñêóëàòóðà íå ó÷àñòâóåò â àêòå äûõàíèÿ.
Äûõàíèå: ãðóäíîãî òèïà. ×ÄÄ=26 ðàç/ìèí. Äûõàíèå ðèòìè÷íîå.
Ïàëüïàöèÿ:
Ãðóäíàÿ êëåòêà ýëàñòè÷íà. Áîëåçíåííîñòè ïðè ïàëüïàöèè íå âûÿâëåíî. Ãîëîñîâîå äðîæàíèå îñëàáëåíî ñ îáåèõ ñòîðîí.
Ïåðêóññèÿ:
Ñðàâíèòåëüíàÿ ïåðêóññèÿ: íà ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè ÿñíûé ëåãî÷íûé çâóê.
Òîïîãðàôè÷åñêàÿ ïåðêóññèÿ:
Âåðõíÿÿ ãðàíèöà ëåãêèõ:
Âûñîòà ñòîÿíèÿ âåðõóøåê: ñïåðåäè – ïðàâàÿ íà 3 ñì âûøå êëþ÷èöû, – ëåâàÿ – íà 4 ñì âûøå êëþ÷èöû, ñçàäè – ïðàâàÿ íà óðîâíå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà, – ëåâàÿ íà 0,5 ñì íèæå îñòèñòîãî îòðîñòêà 7 øåéíîãî ïîçâîíêà
Íèæíÿÿ ãðàíèöà ëåãêèõ
– L.parasternalis | – VII ðåáðî | – |
– L.mediaclavicularis | – VIII ðåáðî | – |
– L.axillaris anterior | – IX ðåáðî | – IX ðåáðî |
– L.axillaris media | – X ðåáðî | – X ðåáðî |
– L.axillaris posterior | – XI ðåáðî | – XI ðåáðî |
– L.scapularis | – îñòèñòûé îòðîñòîê XI ãðóäíîãî ïîçâîíêà | – îñòèñòûé îòðîñòîê XI ãðóäíîãî ïîçâîíêà |
– L.paravertebralis | – îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà | – îñòèñòûé îòðîñòîê XII ãðóäíîãî ïîçâîíêà |
Äûõàòåëüíàÿ ýêñêóðñèÿ íèæíåãî êðàÿ ëåãêîãî:
Ïî ñðåäíåé ïîäìûøå÷íîé ëèíèè 4 ñì ñ îáåèõ ñòîðîí – íîðìà.
Àóñêóëüòàöèÿ:
Îñíîâíûå äûõàòåëüíûå øóìû: íà ñèììåòðè÷íûõ ó÷àñòêàõ ãðóäíîé êëåòêè îñëàáëåííîå âåçèêóëÿðíîå äûõàíèå. Äëèíà âûäîõà ðàâíà äëèíå âäîõà.
Ïîáî÷íûå äûõàòåëüíûå øóìû: îòñóòñòâóþò
Ñèñòåìà îðãàíîâ êðîâîîáðàùåíèÿ
Îñìîòð:
Îñìîòð øåè: âèäèìûõ ïàòîëîãè÷åñêèõ èçìåíåíèé íåò, ïàòîëîãè÷åñêîãî èçìåíåíèÿ ñîñòîÿíèÿ íàðóæíûõ ÿðåìíûõ âåí íåò, «ïëÿñêè êàðîòèä» íå íàáëþäàåòñÿ.
Îñìîòð îáëàñòè ñåðäöà: âûïÿ÷èâàíèÿ â îáëàñòè ñåðäöà íåò, âèäèìîé ïóëüñàöèè íå îáíàðóæåíî.
Ïàëüïàöèÿ:
Âåðõóøå÷íûé òîë÷îê:
Ëîêàëèçàöèÿ: Vìåæðåáåðüå íà 2 ñì êíóòðè ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè;
Ïëîùàäü: 2 ñì2;
Âûñîòà: âûñîêèé;
Ñèëà: óìåðåííàÿ.
Ñåðäå÷íûé òîë÷îê: íå îïðåäåëÿåòñÿ.
Ýïèãàñòðàëüíàÿ ïóëüñàöèÿ: íå îïðåäåëÿåòñÿ
Ïåðêóññèÿ:
Ãðàíèöû îòíîñèòåëüíîé òóïîñòè ñåðäöà:
à) ïðàâàÿ – â IV ìåæðåáåðüå ïî ïðàâîìó êðàþ ãðóäèíû,
á) ëåâàÿ – â V ìåæðåáåðüå íà 2 ñì êíóòðè ëåâîé ñðåäíåêëþ÷è÷íîé ëèíèè.
â) âåðõíÿÿ ãðàíèöà – íà óðîâíå òðåòüåãî ìåæðåáåðüÿ.
Ãðàíèöû ñîñóäèñòîãî ïó÷êà ïåðêóòîðíî íå ðàñøèðåíû. ðàçìåð ïîïåðå÷íèêà ñîñóäèñòîãî ïó÷êà ðàâåí 4,5 – 6 ñì.
Àóñêóëüòàöèÿ:
Òîíû: ïðèãëóøåííûå, ðèòìè÷íûå. ×ÑÑ=90 óäàðîâ â ìèí. Àêöåíò II òîíà íà ë¸ãî÷íîé àðòåðèè. Äîïîëíèòåëüíûå øóìû íå âûñëóøèâàþòñÿ.
Àðòåðèàëüíîå äàâëåíèå: 110/70 ìì ðò. ñò. íà ïëå÷åâûõ àðòåðèÿõ ïî ìåòîäó Êîðîòêîâà.
Æåëóäî÷íî-êèøå÷íûé òðàêò
Æàëîáû: îòñóòñòâóþò.
Îñìîòð:
Ïîëîñòü ðòà: ÿçûê âëàæíûé, áëåäíî-ðîçîâûé, íå îáëîæåí. Ìÿãêîå íåáî, òâåðäîå í¸áî è äåñíû áëåäíî-ðîçîâîé îêðàñêè, áåç íàëåòà. Ãåìîððàãèè è èçúÿçâëåíèÿ íå âûÿâëåíû.
Æèâîò: ñèììåòðè÷åí. Ó÷àñòâóåò â àêòå äûõàíèÿ: íåáîëüøèå äâèæåíèÿ áðþøíîé ñòåíêè, ñèíõðîííûå ñ äûõàíèåì ïàöèåíòà. Âèäèìàÿ ïåðèñòàëüòèêà æåëóäêà è êèøå÷íèêà îòñóòñòâóåò. Âåíîçíûõ êîëëàòåðàëåé íåò.
Àóñêóëüòàöèÿ: âûñëóøèâàåòñÿ íîðìàëüíàÿ ïåðèñòàëüòèêà êèøå÷íèêà.
Ïåðêóññèÿ:
Íàä âñåé ïîâåðõíîñòüþ áðþøíîé ïîëîñòè îïðåäåëÿåòñÿ òèìïàíè÷åñêèé ïåðêóòîðíûé çâóê. Ñâîáîäíàÿ èëè îñóìêîâàííàÿ æèäêîñòü â áðþøíîé ïîëîñòè íå âûÿâëÿåòñÿ.
Ïàëüïàöèÿ:
Ïîâåðõíîñòíàÿ îðèåíòèðîâî÷íàÿ ïàëüïàöèÿ: Íàïðÿæåíèå ìûøö áðþøíîé ñòåíêè îòñóòñòâóåò. Áîëåçíåííûõ ó÷àñòêîâ íåò. Ðàñõîæäåíèå ïðÿìûõ ìûøö æèâîòà, à òàêæå ãðûæè áåëîé ëèíèè æèâîòà è ïóïî÷íîãî êîëüöà íå âûÿâëÿþòñÿ. Ñèìïòîì Ùåòêèíà-Áëþìáåðãà îòðèöàòåëüíûé. Ïîâåðõíîñòíî ðàñïîëîæåííûå îïóõîëåâèäíûå îáðàçîâàíèÿ îòñóòñòâóþò.
Ãëóáîêàÿ ñêîëüçÿùàÿ ïàëüïàöèÿ ïî Îáðàçöîâó-Ñòðàæåñêî:
Ñèãìîâèäíàÿ êèøêà ïàëüïèðóåòñÿ â âèäå ïëîòíîãî, ýëàñòè÷åñêîãî, ëåãêî ñìåùàåìîãî öèëèíäðà äèàìåòðîì 3 ñì. Áåçáîëåçíåííàÿ, ñ ðîâíîé ïîâåðõíîñòüþ. Ïðè ïàëüïàöèè íå óð÷èò.
Ñëåïàÿ êèøêà ïàëüïèðóåòñÿ â âèäå ìÿãêîãî, ýëàñòè÷íîãî, ëåãêî ñìåùàåìîãî öèëèíäðà äèàìåòðîì 4 ñì. Áåçáîëåçíåííàÿ, ñ ðîâíîé ïîâåðõíîñòüþ. Ïðè ïàëüïàöèè âûÿâëÿåòñÿ óð÷àíèå.
Âîñõîäÿùàÿ, ïîïåðå÷íàÿ îáîäî÷íàÿ êèøêà, íèñõîäÿùàÿ òîëñòàÿ êèøêà, áîëüøàÿ êðèâèçíà, ïðèâðàòíèê íå ïàëüïèðóþòñÿ.
Ïå÷åíü è æåë÷íûé ïóçûðü
Æàëîáû: îòñóòñòâóþò.
Îñìîòð: îãðàíè÷åííîå âûïÿ÷èâàíèå â îáëàñòè ïðàâîãî ïîäðåáåðüÿ îòñóòñòâóåò.
Ïåðêóññèÿ:
Ðàçìåðû ïå÷åíè ïî Êóðëîâó:
– ïî ïðàâîé ñðåäèííî-êëþ÷è÷íîé ëèíèè: 10 ñì
– ïî ïåðåäíåé ñðåäèííîé ëèíèè: 9 ñì
– ïî ëåâîé ðåáåðíîé äóãå (êîñîé ðàçìåð): 8 ñì
Ïàëüïàöèÿ:
Ïå÷åíü: êðàé ïå÷åíè âûñòóïàåò íà 1 ñì èç-ïîä ðåáåðíîé äóãè, ìÿãêèé, áåçáîëåçíåííûé, çàêðóãëåííûé, ãëàäêèé.
Æåë÷íûé ïóçûðü: íå ïàëüïèðóåòñÿ. Ñèìïòîìû Êåðà, Ìåðôè è Îðòíåðà îòðèöàòåëüíûå.
Ñåëåçåíêà
Æàëîáû: íåò.
Îñìîòð: îãðàíè÷åííîãî âûïÿ÷èâàíèÿ â îáëàñòè ëåâîãî ïîäðåáåðüÿ íåò.
Ïåðêóññèÿ: Ðàçìåð ïîïåðå÷íèêà: 5 ñì, äëèííèêà -10 ñì.
Ïàëüïàöèÿ: íå ïàëüïèðóåòñÿ. Íèæíèé ïîëþñ ñåëåç¸íêè íå âûõîäèò èç-ïîä êðàÿ ð¸áåðíîé äóãè.
Ìî÷åïîëîâàÿ ñèñòåìà
Æàëîáû: íåò.
Ïàëüïàöèÿ:ñèìïòîì ïîêîëà÷èâàíèÿ îòðèöàòåëüíûé.
Ýíäîêðèííàÿ ñèñòåìà
Æàëîáû: íåò.
Îñìîòð:ïåðâè÷íûå è âòîðè÷íûå ïîëîâûå ïðèçíàêè ñîîòâåòñòâóþò ïîëó è âîçðàñòó. Íàðóøåíèÿ ðîñòà íåò. ×àñòè òåëà ïðîïîðöèîíàëüíû.
Ïàëüïàöèÿ:ùèòîâèäíàÿ æåëåçà íå óâåëè÷åíà.
Íåâðîëîãè÷åñêèé ñòàòóñ
Ñîçíàíèå: íå íàðóøåíî, îðèåíòèðîâàíà â îêðóæàþùåé îáñòàíîâêå, ìåñòå è âðåìåíè.
Èíòåëëåêò: ðàçâèò, ïàìÿòü íå ñíèæåíà.
Äâèæåíèÿ: êîîðäèíèðîâàíû, òðåìîðà íåò
×óâñòâèòåëüíîñòü êîæíûõ ïîêðîâîâ, ñëèçèñòûõ, ïðîïðèîöåïòèâíàÿ, áîëåâàÿ, òåìïåðàòóðíàÿ ñîõðàíåíû.
6. Ïëàí îáñëåäîâàíèÿ
Îáùèé àíàëèç êðîâè
Ãåìîãëîáèí | 110,8 ã/ë |
Ýðèòðîöèòû | 4,0*1012ã/ë |
Ëåéêîöèòû | 8,5*109ã/ë |
Öâåòíîé ïîêàçàòåëü | 0,9 |
Òðîìáîöèòû | 236,52*109ã/ë |
ÑÎÝ | 12 ìì/÷. |
Ïàëî÷êîÿäåðíûå | 1% |
Ñåãìåíòîÿäåðíûå | 75% |
Ýîçèíîôèëû | 2% |
Ëèìôîöèòû | 15% |
Ìîíîöèòû | 2% |
Íîðìîöèòàðíàÿ íîðìîõðîìíàÿ àíåìèÿ.
Áèîõèìè÷åñêèé àíàëèç êðîâè
ïîêàçàòåëè | íîðìà | |
Îáùèé áåëîê | 66 ã./ë | 66-87 ã./ë |
Ìî÷åâèíà | 21,7 ììîëü/ë | 2,8-7,2 ììîëü/ë |
Êðåàòèíèí | 184 ììîëü/ë | 45-84 ììîëü/ë |
ÀËÒ | 17 | 10-49 åä/ë |
ÀÑÒ | 23 | 34-90 åä/ë |
Îáùèé áèëèðóáèí | 14 | 3-19,0 ììîëü/ë |
Õîëåñòåðèí | 3,71 ììîëü/ë | 3,4-5,5 ììîëü/ë |
Ê+ | 4,92 ììîëü/ë | 3,5-5,1 ììîëü/ë |
Na+ | 140 ììîëü/ë | 135-146 ììîëü/ë |
Cl- | 101,5 íìîëü/ñ | 101-109 ììîëü/ë |
Ãëþêîçà | 4,5 ììîëü/ë | 3,89-6,15 ììîëü/ë |
òðèãëèöåðèäû | 1,3 ììîëü/ë | 0,14-1,82 ììîëü/ë |
ËÏÍÏ | 2,24 ììîëü/ë | <2,6 ììîëü/ë |
ËÏÂÏ | 0,8 ììîëü/ë | Äî 1,3 ììîëü/ë |
Êîàãóëîãðàììà– 67 ñåê.
ÑÊÔ ñíèæåíà äî 24 ìë/ìèí õ 1,73ì2
Ãëèêåìè÷åñêèé ïðîôèëü
Ãëþêîçà íàòîùàê | 6,5 ììîëü/ë |
Ïîñòïðàíäèàëüíàÿ ãëèêåìèÿ | 7,8 ììîëü/ë |
HbAc1% | 7,2 |
ÈÀ | 3,5 |
ÝÊÃ: ðèòì ñèíóñîâûé, 90 óäàðîâ â ìèí, íîðìîñèñòîëèÿ, î÷àãîâûå èçìåíåíèÿ íèæíèõ áîêîâûõ ñòåíîê. Ýëåêòðè÷åñêàÿ îñü ñåðäöà îòêëîíåíà âëåâî. Âûðàæåííûé çóáåö Q â III îòâåäåíèè. Øèðèíà êîìïëåêñà QRS 0,1. Èìåþòñÿ ðóáöîâûå èçìåíåíèÿ – ïîÿâëåíèå ãëóáîêèõ çóáöîâ Q.
ÓÇÈ áðþøíîé ïîëîñòè: âûðàæåííûå èçìåíåíèÿ ïå÷åíè ïî òèïó æèðîâîãî ãåïàòîçà, ãåïàòîìåãàëèÿ, óìåðåííî äèôôóçíûå èçìåíåíèÿ ïî÷åê.
ÝÕΖÊÃ: äèëàòàöèÿ ïîëîñòåé ñåðäöà â îáëàñòè áàçàëüíîãî, ñðåäíåãî, ïåðåãîðîäî÷íîãî, áàç. Ñðåäíåãî, íèæíåãî ñåãìåíòîâ çîíû ãèïîêèíåçà. Ìèòðàëüíàÿ ðåãóðãèòàöèÿ 3-4 ñò. òðèêóñïèäàëüíàÿ ðåãóðãèòàöèÿ 3 ñò. ÑÄËÀ= 50 ìì. ðò. ñò. (< 20 ìì. ðò. ñò.). ñíèæåííàÿ ñîêðàòèòåëüíîñòü ËÆ, Ô 34% (íîðìà >60)
7. Äèàãíîç è åãî îáîñíîâàíèå
Îñíîâíîé äèàãíîç è åãî îáîñíîâàíèå:
Õðîíè÷åñêàÿ ñåðäå÷íàÿ íåäîñòàòî÷íîñòü II Á ñòàäèÿ â ñëåäñòâèå ïîñòèíôàðêòíîãî êàðäèîñêëåðîçà (2012 ã.). Ïðèçíàêè, õàðàêòåðèçóþùèå ÕÑÍ – âûðàæåííûå èçìåíåíèÿ â îáîèõ êðóãàõ êðîâîîáðàùåíèÿ: âûðàæåííûå îòåêè í/ê è îòäûøêà, îðòîïíîå â ïîëîæåíèè ïîëóñèäÿ, õîëîäíûé äèôôóçíûé öèàíîç â îáëàñòè ãóá, ùåê, ãåïàòîìåãàëèÿ, îñëàáëåíèå ïåðâîãî òîíà â 1 òî÷êå àóñêóëüòàöèè, àêöåíò II òîíà âî 2-îé òî÷êå àóñêóëüòàöèè.
Äàííûå ðåçóëüòàòîâ àíàëèçîâ: ðóáöîâûå ïîðàæåíèÿ ìèîêàðäà íà ÝÊÃ – ãëóáîêèå çóáöû Q;
Ô ËÆ =34% – î÷åâèäíî ñíèæåííûé ïîêàçàòåëü ðàáîòû ëåâîãî æåëóäî÷êà.
Íàëè÷èå ìèòðàëüíîé ðåãóðãèòàöèè è ãèïåðòîíèè ëåãî÷íîé àðòåðèè. Íîðìîöèòàðíàÿ, íîðìîõðîìíàÿ àíåìèÿ. Äîïîëíèòåëüíî â àíàëèçàõ áûëî âûÿâëåíî ïîðàæåíèå ïî÷åê íåÿñíîãî ãåíåçà òàê, êàê ïîâûøåí êðåàòèíèí â êðîâè äî 183 ììîëü/ë è ñíèæåíà ÑÊÔ äî 24 ìë/ìèí. Äàííûå ïîêàçàòåëè âûÿâëåíû âïåðâûå è ñêîðåå âñåãî ñâÿçàíû ñ äèàáåòè÷åñêîé íåôðîïàòè÷åñêîé ãèïåðòîíèåé.
Ñîïóòñòâóþùèå çàáîëåâàíèÿ
Ñàõàðíûé äèàáåò 2 òèïà èíäèâèäóàëüíûé öåëåâîé óðîâåíü ãëèêèðîâàííîãî ãåìîãëîáèíà ìåíåå 7%. Àáäîìèíàëüíîå îæèðåíèå.
8. Ëå÷åíèå.
âåðîøïèíîí 25 ìã óòðîì
áèñîïðîëîë 5 ìã óòðîì
ïåðèíäîïðèë 2,5 ìã óòðîì
àñïèðèí 100 ìã âå÷åðîì
ãåïàðèí 5 òûñ. ÅÄ õ 3 ðàçà â ñóòêè ï/ê
îìåïðàçîë 20 ìã âå÷åðîì
èíñóëèí Ïðîòîôàí 10 åä õ 2 ðàçà â ñóòêè ï/ê
èíñóëèí àêòðàïèä 10 åä õ 3 ðàçà â ñóòêè ïåðåä åäîé
Î2 òåðàïèÿ 1-2 ë/ìèí
àíòèñåïòè÷åñêàÿ îáðàáîòêà ãîëåíåé
+äèåòà äëÿ áîëüíûõ ÑÄ.
Ðàçìåùåíî íà Allbest.ru
Источник
Почти все болезни сердца, врождённые и приобретённые, проявляются сердечной недостаточностью (СН), если отсутствует адекватное лечение. Она — главный спутник и следствие пороков сердца, инфаркта, аритмий, атеросклероза сосудов.
Как правило, сердечная недостаточность – хроническое, медленно прогрессирующее заболевание. В некоторых случаях недостаточность сердца может проявляться в острой форме. Последней проблеме и посвящена настоящая статья.
Что такое острая сердечно-сосудистая недостаточность (ОСН)?
Неспособность сердца нормально выполнять свои функции, свидетельствует о развитии синдрома СН. Острая его форма проявляется жизнеугрожающими состояниями и является одной из самых распространённых причин смерти.
При острой недостаточности (ОН) может быть нарушена функциональность одного или обоих желудочков, предсердий. По локализации дисфункции выделяют недостаточность левых и правых отделов миокарда.
ОСН протекает:
- с симптомами застоя крови;
- с резким ослаблением способности к сокращению миокарда (кардиогенный шок);
- как усугубление хронической СН.
Кардиогенный шок может развиться:
- как реакция на боль (рефлекторный);
- как следствие аритмии (аритмический);
- при больших поражениях при инфаркте (истинный).
Различные классификации разделяют недостаточность сердца и сосудов. Термин «острая сердечно-сосудистая недостаточность» употребляют для состояния с сочетанием обеих патологий, объединенных общностью условий, причин, механизмов их зарождения и развития.
Кардиогенный шок является такой патологией. По МКБ-10 его код R57.0: шок, не классифицируемый в других рубриках. Острая же сердечная недостаточность имеет в этом классификаторе код I50.
Патогенез и этиология ОСН застойного типа зависит от локализации.
Левожелудочковая
Характеризуется застоем крови в лёгочном круге кровообращения (как и левопредсердная). ОСН левого желудочка появляется при различных заболеваниях, особенно часто при болезнях сердца. Наиболее часто такое осложнение даёт инфаркт.
При ОСН левого желудочка часто развивается отек легких. Отёк лёгких — состояние, при котором ткани легких заполняются жидкостью. Нарушается газообмен и организм испытывает кислородное голодание. Различают интерстициальный (сердечная астма) и альвеолярный отёк лёгкого. Последний — опаснее и тяжелее.
Приступы сердечной астмы мучают больного по ночам: ощущается нехватка воздуха, удушье, появляется кашель. При альвеолярном отёке лёгкого симптомы тяжелее, а их развитие весьма стремительно. Уже через несколько минут от начала первых признаков альвеолярного отёка лёгких может наступить смерть.
Левопредсердная
Острая СН застойного типа левого предсердия также проявляется сердечной астмой и отеком легких. Самой распространённой причиной сердечной недостаточности левого предсердия является митральный стеноз.
Правожелудочковая
ОН правого желудочка связана с повреждением лёгочной артерии. Проявляется снижением сократительной функции правого желудочка, нарушением газообмена, резким расширением сердца и легочной артерии, застоем в большом круге кровообращения.
Чаще всего этот синдром развивается при острой закупорке тромбом лёгочной артерии.
Признаки
При острой СН левых отделов сердца наблюдаются:
- кашель и хрипы в лёгких;
- выделения в виде мокроты с пеной;
- затруднённость дыхания в положении лёжа (ортопноэ);
Для острой недостаточности правого желудочка характерны:
- вздутие вен на шее;
- визуально заметное увеличение печени;
- желтизна кожи;
- отеки;
- боль в правом подреберье;
- цианоз пальцев, ушей, носа.
При прослушивании сердца заметно появление характерного тона, границы сердца расширены, сердечный ритм учащённый.
Особенности проявления у мужчин
У мужчин острая сердечная недостаточность часто встречается в молодом возрасте. До 50—60 лет частота развития инфаркта миокарда у мужчин в 5—6 раз выше, нежели у женщин. Именно инфаркт и ишемическая болезнь сердца, а также курение и алкоголь статистически являются ведущими причинами острой сердечной недостаточности у мужчин.
Симптоматическая картина у женщин
Факторы риска развития сердечной недостаточности у женщин отличаются от таковых у мужчин. Связано это с более поздним развитием патологии у женщин, особенностями женского организма, его перестройкой во время менопаузы. Признаки же синдрома у женщин в целом такие же, как у мужчин, но отличаются более выраженным характером.
Опасность появления острой (и хронической) сердечно-сосудистой недостаточности у женщин резко повышается, если они страдают сахарным диабетом или гипертонией. Мерцательная аритмия — один из факторов риска ОСН— в 1,5—2 раза чаще встречается у женщин.
Адаптационные возможности организма с возрастом уменьшаются. Здоровье женщины после наступления климакса подвергается двойной нагрузке: возрастной и связанной с гормональной перестройкой.
Симптомы перед смертью
За 1—2 недели до летального исхода у многих больных появлялись типичные симптомы:
- боль в сердце;
- одышка;
- аритмия;
- слабость;
- страх смерти.
Немедленное обращение к кардиологу часто может предотвратить (и предотвращает) смерть.
Перед смертью во время приступа обычно наблюдаются симптомы:
- обморок из-за фибрилляции желудочков;
- судороги;
- побледнение и похолодание кожи;
- расширение зрачков;
- судорожное дыхание;
- при аускультации прослушивается маятникообразный ритм сердца.
От начала приступа до остановки сердца такие признаки могут наблюдаться до 2 часов.
Причины заболевания
СН левого желудочка миокарда развивается при:
- дисфункциях клапанов сердца;
- гипертонии;
- кардиосклерозе;
- левожелудочковом инфаркте;
- аневризме сердца;
- гипертрофии желудочка.
Эти и некоторые другие заболевания сопровождаются высокой нагрузкой на левый желудочек миокарда.
Наиболее часто недостаточность левого предсердия появляется при:
- стенозе митрального клапана;
- тромбе в предсердии;
- опухоли предсердия.
Острая СН бывает обусловлена кардиогенными и некардиогенными причинами.
Для левых желудочка и предсердия частыми несердечными причинами ОСН являются
- анемия;
- тиреотоксикоз;
- травмы и опухоли головного мозга.
Среди причин, приводящих к недостаточности правого желудочка:
- острая пневмония, другие заболевания лёгких;
- инфаркт правого желудочка миокарда, межжелудочковой перегородки;
- разрыв аневризмы;
- перикардит;
- болезни почек, печени, опухоли.
Прогрессирование ОСН левого желудочка часто приводит к ОСН правого желудочка.
Помимо заболеваний сердца и несердечных факторов, сердечную недостаточность провоцируют и иные причины:
- злоупотребление алкоголем;
- курение;
- несоблюдение диеты;
- физические и психические перегрузки;
- пренебрежение необходимыми требованиями лечения;
- лекарственная передозировка;
- хирургическое вмешательство.
Сочетание нескольких причин увеличивает риск развития синдрома острой сердечной недостаточности.
Особенности патогенеза у детей
У детей грудного возраста ОСН возникает вследствие врождённых пороков сердца. Позднее к этим причинам присоединяются приобретённые заболевания, не обязательно сердца: ревматизм, аритмии, болезни лёгких, токсикозы.
Часто острая недостаточность сердца у детей — следствие поражения миокарда при воспалении лёгких, вирусных респираторных и кишечных инфекциях, отравлениях, различных формах миокардита, анемии, недостатке витаминов группы B.
ОСН левого желудочка с отеком легкого у детей наиболее часто – следствие ревматических пороков сердца, острого миокардита, инфекционного эндокардита, артериальной гипертензии, аритмий, опухолей миокарда, острого гломерулонефрита.
Правожелудочковая ОСН возникает при различных болезнях лёгких и пороках правого желудочка.
Левожелудочковая ОСН развивается с появлением признаков сердечной астмы и отека легких. Правожелудочковая острая сердечная недостаточность приводит к увеличению печени, а у маленьких детей и селезёнки. Набухание вен на шее характерно для детей старшего возраста, но редко встречается у детей раннего возраста. Отеки встречаются редко.
Ранними симптомами ОСН у грудных детей могут быть:
- желудочно-кишечные расстройства;
- выпирание большого родничка на голове;
- слабая отёчность лица, крестца, половых желёз.
Педиатрическая практика показывает, что ОСН сопровождает многие критические состояния у детей.
Первая неотложная помощь
При острой сердечной—сосудистой недостаточности всегда требуется неотложная помощь специалистов. До их приезда первую помощь должны оказать люди, оказавшиеся во время приступа рядом с больным:
- Вызвать скорую помощь.
- Открыть окна.
- Посадить человека.
- Дать больному нитроглицерин: перорально, сублингвально, валокордин, корвалол.
- Ноги и руки больного опустить в тёплую воду, а лицо обрызгать холодной водой.
- Дать понюхать нашатырный спирт, не допускать потери сознания.
- Наложить жгут на бедро, менять его положение через каждые полчаса.
- При отсутствии пульса начать массаж сердца и искусственное дыхание.
- Сложить руки друг на друга вниз ладонями, расположить в нижней части груди.
- Равномерно нажимать со скоростью 1 толчок в секунду на грудь больного, через каждые 15 толчков делать искусственное дыхание “рот в рот”: 2—3 вдоха, нос больного зажать.
- После 2—3 повторений предыдущего пункта кровоснабжение больного может начать восстанавливаться. При отсутствии результата продолжать попытку реанимации до приезда бригады скорой помощи.
Медики скорой проводят мероприятия для стабилизации состояния больного:
- Проводится кислородная терапия.
- Вводятся обезболивающие, мочегонные, бронходилатирующие, сосудорасширяющие средства — внутривенно, мышечно, перорально.
- Экстренно проводится ЭКГ, анализы крови, при технической возможности другие методы диагностики: рентген грудной клетки, ЭхоКГ, МРТ, КТ.
- Больного доставляют в стационар.
Лечится или нет?
Синдром острой сердечной недостаточности — это всегда осложнение другого заболевания. Даже в том случае, когда до возникновения этого синдрома человек считал себя абсолютно здоровым, а последние обследования никаких отклонений в состоянии здоровья не выявляли. Причин появления острой сердечной недостаточности огромное множество. Это прежде всего заболевания сердца, сосудов, лёгких, почек. Многие из этих болезней протекают бессимптомно, но какой-то момент становится кризисным, возникает ОСН.
Лечение острой сердечной недостаточности — это, в первую очередь, спасение жизни больного и выведение его из критического состояния. Но установление причины, приведшей к ОСН также важно и не терпит отлагательств, поскольку такими причинами могут быть крайне тяжёлые заболевания: инфаркт, инсульт. Устранение синдрома сердечной недостаточности тесно связано с лечением основного заболевания и с тем, лечится или нет это заболевание.
Для улучшения прогноза не только ОСН, но и основного заболевания, её вызвавшего, нужно в короткие сроки осуществить диагностику и провести адекватные лечебные мероприятия, такие как:
- УЗИ сердца;
- коронарографию;
- реваскуляризацию миокарда;
- кардиостимуляцию;
- зондирование лёгочной артерии.
Смерть от острой сердечной недостаточности может наступить через 5—10 минут.
2% населения развитых стран страдают от сердечной недостаточности. Поэтому любые диагностические меры, позволяющие определить вероятность возникновения сердечной недостаточности весьма ценны.
Так, недавно российские и немецкие исследователи предложили использовать томографию и капилляроскопию для определения нарушений кровообращения у больных СН. Такая оценка позволяет определить риск возникновения отеков, а значит, поможет в предотвращении возникновения острой и утяжеления течения хронической сердечной недостаточности.
Лечение
Цель неотложного лечения острой сердечной недостаточности, проводимого в стационаре, — стабилизация гемодинамики и спасение жизни.
Препараты
Вначале определяют вид острой сердечной недостаточности и диагноз основного заболевания, известного или параллельно диагностируемого, какие препараты и мероприятия будут проводиться при лечении:
- оксигенотерапия — для компенсации дефицита кислорода;
- внутривенное введение вазодилататоров, нитроглицерина или нитропруссида при отсутствии гипотонии;
- для лучшего диуреза используются петлевые диуретики — фуросемид, торасемид – внутривенно, посредством инфузии;
- при недостаточном давлением заполнения желудочков миокарда — внутривенное введение жидкости;
- для снятия стресса и улучшения гемодинамики — морфин внутривенно;
- дигитализация при мерцательной аритмии быстродействующими сердечными гликозидами(дигоксин, целанид);
- амиодарон — для медикаментозной кардиоверсии;
- при сильном приступе тахикардии внутривенное введение аденозина;
- внутривенно вводят адреномиметик: допамин, добутамин, норадреналин – средство, улучшающее метаболизм в сердечной мышце;
- эуфиллин (аминофиллин) внутривенно используют при лечении отёка лёгких, для снятия бронхоспазма;
- назначаются ингибиторы АПФ, бета-адреноблокаторы для предотвращения повторного возникновения острой сердечной недостаточности.
Только медикаментозного лечения препаратами при острой сердечной недостаточности бывает недостаточно.
Фибрилляция желудочков требует немедленной электроимпульсной терапии, гемодинамическая нестабильность — экстренного выполнения коронароангиографии. Часто для оценки состояния сердца необходимо установить венозный катетер. Механические способы поддержки кровообращения используются при ожидании трансплантации сердца.
Симптомы ОСН могут уменьшиться и даже устраниться в результате успешно проведённого комплекса мероприятий, но в дальнейшем необходимо продолжение лечения и действия, направленные на более точное выявление основного заболевания.
Образ жизни и питание
Сердечная недостаточность чаще всего возникает как осложнение болезней сердца, поэтому основные рекомендации по диете и образу жизни такие же, как при многих хронических сердечно—сосудистых заболеваниях:
- отказ от курения;
- резкое ограничение алкоголя;
- поддержание нормального веса;
- физическая активность без перегрузок, но регулярная;
- правильное питание с преобладанием свежих овощей, фруктов, нежирных сортов мяса, рыбы, морепродук?
