Острая сердечная недостаточность killip

Острая сердечная недостаточность, ОСН – полиэтиологический синдром, при котором происходят глубокие нарушения насосной функции сердца.
Сердце теряет способность обеспечивать кровообращение на уровне, необходимом для поддержания функционирования органов и тканей.
Давайте подробно разберем классификацию острой сердечной недостаточности.
Основные виды
В кардиологии применяют несколько способов классификации проявлений острой сердечно-сосудистой недостаточности. По типу нарушения гемодинамики различают застойную и гипокинетическую острую сердечную недостаточность (кардиогенный шок).
В зависимости от локализации поражения патология подразделяется на правожелудочковую, левожелудочковую и смешанную (тотальную).

Левожелудочковая
При поражениях левого желудочка в малом кругу кровообращения образуется застой. Давление в системе легочной артерии повышается, при повышении давления сужаются легочные артериолы. Внешнее дыхание и насыщение крови кислородом затруднены.
Жидкая часть крови начинает выпотевать в легочную ткань или в альвеолы, развивается интерстициальный отек (сердечная астма) или альвеолярный отек. Сердечная астма — это тоже форма острой недостаточности.

Затруднение дыхания проявляется одышкой, нарастающей до удушья, у некоторых пациентов наблюдается дыхание Чейна-Стокса (прерывистое дыхание с периодическими остановками).
В положении лежа одышка усиливается, больной пытается сидеть (ортопноэ). На ранних стадиях в нижних отделах легких выслушиваются влажные хрипы, переходящие в мелкопузырчатые.
Нарастающая обструкция мелких бронхов проявляется сухими хрипами, удлинением выдоха, симптомами эмфиземы. На альвеолярный отек указывают звонкие влажные хрипы над легкими. В тяжелой стадии дыхание больного становится клокочущим.
Больного мучает сухой кашель, по мере прогрессирования патологического состояния отделяется скудная мокрота, переходящая в пенистую. Мокрота может быть окрашена в розовый цвет.
Кислородное голодание провоцирует ускорение сокращений миокарда, у больного развивается тахикардия. Кожа бледнеет, выступает обильный пот, на периферических участках тела наблюдается выраженный цианоз.
Показатели АД остаются в пределах нормы или понижаются. Левожелудочковая форма развивается как осложнение ишемической болезни сердца, инфаркта миокарда, аортального порока, артериальной гипертензии.
Правожелудочковая
Острая правожелудочковая недостаточность развивается при пневмотораксе, декомпрессионной болезни, эмболии ствола или ветвей легочной артерии, тотальной пневмонии. При нарушении функций правого желудочка застой образуется в большом круге кровообращения. У больного развивается одышка, на вдохе заметно набухание яремных вен.

Печень увеличивается и уплотняется из-за застоя крови в воротной системе, становится болезненной.
Выступает обильный холодный пот, проявляется акроцианоз и периферические отеки.
По мере прогрессирования отечность распространяется выше, начинается выпот жидкой части крови в брюшную полость – асцит.
У некоторых пациентов нарушается функционирование желудка — развивается застойный гастрит. АД резко понижается вплоть до развития кардиогенного шока. В ответ на прогрессирующую нехватку кислорода в тканях увеличиваются частота дыхания и сердцебиения.
При тотальной сердечной недостаточности наблюдаются симптомы обеих форм.
Классы по Киллипу
В основу классификации положены клинические проявления патологии и ее рентгенологические признаки. На основании этих данных выделяют четыре стадии патологии по нарастающей степени тяжести:
- I – признаки сердечной недостаточности не проявляются;
- II – в нижних отделах легочных полей выслушиваются влажные хрипы, проявляются признаки нарушений легочного кровообращения;
- III – влажные хрипы выслушиваются более, чем на половине легочных полей, выраженный отек легких;
- IV – кардиогенный шок, проявляются признаки сужения периферических сосудов, цианоз, систолическое АД понижено до 90 мм рт. ст. и ниже, проступает пот, нарушена выделительная функция почек.
Классификация острой сердечной недостаточности по Killip разработана для оценки состояния пациента при инфаркте миокарда, но может применяться в случаях патологических состояний, возникших по другим причинам.
По клинической степени тяжести
Предложена в 2003 году для оценки состояния пациентов при острой декомпенсации хронической сердечной недостаточности. В основу положены симптомы нарушения периферического кровообращения и аускультативные признаки застойных явлений в малом кругу. По этим критериям выделяются четыре класса тяжести состояния:

- I – застойные явления не определяются, периферическая циркуляция крови в норме. Кожные покровы сухие и теплые.
- II – выявляются симптомы застоя крови в легочном круге, видимых признаков нарушения венозного оттока нет. Кожные покровы теплые и влажные.
- III – определяется недостаточность периферического кровообращения без сопутствующего нарушения венозного оттока в малом круге. Кожные покровы сухие и холодные.
- IV – признаки недостаточности периферического кровообращения сопровождаются застойными явлениями в легких.
Возможны несколько клинических вариантов течения патологии:
- Декомпенсированная, развивается как осложнение хронической формы патологии или по иным причинам. Симптомы и жалобы больного соответствуют типичной клинике умеренной ОСН.
- Гипертензивная СН. АД сильно повышено при относительно сохранившейся функции левого желудочка. На рентгеновских снимках признаков отека легких не наблюдается. Симптомы и жалобы пациента типичны для ОСН.
- Отек легких. Проявляется нарушениями ритма и частоты дыхания, в легких выслушиваются хрипы, ортопноэ, газообмен в легких затруднен. На рентгеновских снимках подтверждается скопление жидкости в легких.
- Кардиогенный шок. Крайнее проявление синдрома малого сердечного выброса. Систолическое АД понижается до критических значений, кровоснабжение тканей и органов сильно нарушено. У пациента проявляются симптомы прогрессирующего нарушения функции почек.
- Синдром повышенного сердечного выброса. Сопровождается проявлениями застоя крови в малом круге кровообращения. Конечности больного теплые, возможно понижение АД.
- Правожелудочковая. Объем сердечного выброса понижен, давление в артериальном русле повышено. Повышается давление в яремных венах, застой в воротной системе печени приводит к развитию гепатомегалии.
Любая возможная классификация является в той или иной степени условной и предназначена для упрощения диагностики и выбора тактики лечения в экстренных ситуациях.
Более подробную информацию о сердечной недостаточности вы узнаете из этого видео:
Источник
Острая сердечная недостаточность. Причины острой сердечной недостаточности.Острая сердечная недостаточность (ОСН) — синдром, проявляющийся быстрым прогрессирующим снижением насосной функции сердца (главным образом, ЛЖ) и появлением вторичных признаков сердечной дисфункции. ОСН может развиться как на фоне уже имеющегося заболевания сердца, так и без предшествующей кардиальной патологии. Кардиальная дисфункция может быть связана с систолической или диастолической дисфункцией, нарушениями ритма сердца, или несоответствием пред/постнагрузки. К ОСН принято относить ОПЖН, ОЛЖН, КШ (иногда ОЛЖН и КШ могут сочетаться) и резкое утяжеление имеющейся ХСН. В настоящее время вместо одного термина острой сердечной недостаточности чаще используют два — КШ и острый кардиогенный ОЛ (Европейское кардиологическое общество, 2001). Это обосновано с точки зрения этиологии и патофизиологии. Так, если у больных ОЛ значительно повышен индекс периферического сопротивления и существенно снижен условный индекс силы сокращений сердца (зависящий в основном от систолической функции ЛЖ), то при КШ этот индекс катастрофически уменьшается. Клинически синдромы КШ и ОЛ похожи и часто развиваются как один патологический синдром («нестабильная стенокардия напряжения). Острая сердечная недостаточность – состояние (нередко появляющееся за несколько минут), когда сердце как помпа не способно перекачать всю протекающую кровь (несмотря на удовлетворительное наполнение венозной кровью) и обеспечить кровообращение в организме из-за снижения сократительной способности миокарда вследствие нарушения структуры сердца или сосудов. Термин ОСН используется в тех случаях, когда начало синдрома быстрое (несколько часов или суток), а симптоматика резко выражена. При ОСН нарушаются гемодинамика (например, при кардиогенном ОЛ падает УОС и повышается ОПС), функция почек, нервной системы и гормональный статус. Развитие ОСН может достигать такой степени выраженности, что приводит к «потере» функции какого-либо органа или развитию в нем патологических изменений, представляющих угрозу жизни (например, ИМ).
На фоне уже существующей хронической сердечная недостаточность острая сердечная недостаточность развивается довольно часто. Причиной такого «срыва» могут быть ИМ, ТЭЛА, тяжелая пневмония, физические стрессы и др. Острая сердечная недостаточность часто встречается в клинической картине внутренних болезней Это состояние обусловливает госпитализацию больного, представляет непосредственную угрозу его жизни (нередко заканчиваясь смертью) и требует срочного печения. Так, на долю ОСН при ИМ приходится более половины летальности. Поэтому врач должен знать алгоритмы купирования ОЛЖН и КШ как таблицу умножения. В настоящее время во многих странах мира общее постарение населения, наряду с увеличением выживаемости больных после перенесенного инфаркта миокарда, привело к значительному росту больных с ХСН и, соответственно, к возрастающему количеству госпитализаций при декомпенсации СН. Число случаев диагностики ОСН различной степени тяжести с каждым годом неуклонно растет и составляет 3000 в год. Ранняя СН и связанная с ней острая декомпенсация стали самым дорогим синдромом кардиологии. Патология коронарных сосудов, как этиологический фактор развития ОСН, верифицирована преимущественно у 60—70% пожилых пациентов. В молодом возрасте ОСН часто развивается из-за ДКМП, миокардита, аритмий, врожденных пороков сердца и заболеваний клапанного аппарата сердца. Причины и факторы, вызывающие острую сердечную недостаточность: Прогноз больных с острой сердечной недостаточностью плохой. Так, 60-дневная смертность больных с декомпенсацией СН составляет 10%, а летальность при повторной госпитализации в течение 60 дней — 35%. Высокая смертность обычно наблюдается у больных ИМ на фоне тяжелой СН (30%) в течение первого года и острым ОЛ (12% внутрибольничная летальность и 40% — в течение первого года) Около 45% больных, госпитализированных по поводу ОСН, нуждаются в повторной госпитализации 1 раз и 15% — более 2 раз в течение 1 года. – Также рекомендуем “Виды острой сердечной недостаточности. Классификация Киллипа.” Оглавление темы “Нарушения ритма. Острая сердечная недостаточность.”: |
Источник
Виды острой сердечной недостаточности. Классификация Киллипа.
Больные с острой сердечной недостаточностью могут иметь одно из перечисленных клинических состояний:
• острая декомпенсация сердечной недостаточности (впервые возникшая сердечная недостаточность или декомпенсация ХСН) с клиническими проявлениями ОСН, которые выражены умеренно и не являются признаками КШ, ОЛ или гипертонического криза,
• гипертоническая сердечная недостаточность — признаки и симптомы сердечной недостаточности сопровождаются высоким АД и относительно сохраненной функцией ЛЖ с рентгенологическими признаками острого ОЛ,
• отек легких (подтвержденный рентгенологически), сопровождающийся тяжелым дистресс синдромом легких, с появлением хрипов в легких и ортопноэ, сатурацией кислорода (Sa02 менее 90%) на воздухе до течения,
• кардиогенный шок — признак нарушения перфузии тканей (САД менее 90 мм рт ст, низкий диурез менее 0,5 мл/кг ч, частота пульса более 60 уд/мин), вызванный СН после коррекции преднагрузки с признаками или без признаков застойных явлений в жизненно важных органах;
• сердечная недостаточность из-за высокого сердечного выброса, обычно с высокой ЧСС (вследствие аритмий, тиреотоксикоза, анемий), с теплыми периферическими отделами, легочным застоем и иногда с низким АД (как при септическом шоке).
Классификация Киллипа применяется в основном для определения клинической степени тяжести повреждения миокарда на фоне ИМ: К I — нет клинических признаков СН или сердечной декомпенсации; К II — имеется СН (влажные хрипы преимущественно в нижних легочных полях, ритм галопа, наличие легочной венозной гипертонии); КIII — тяжелая СН (истинный ОЛ с влажными хрипами по всем легочным полям); КIV — кардиогенный шок (САД менее 90 мм рт. ст. и признаки периферической вазоконстрикции — олигоурия, цианоз, потоотделение).
Оглавление темы «Нарушения ритма. Острая сердечная недостаточность.»:
Рубрики: Семейная медицина/Терапия. Медицина неотложных состояний
Версия для печати
У пациента с острой сердечной недостаточностью может определяться одно из нижеприведенных состояний:
I. Острая декомпенсированная сердечная недостаточность (de novo или как декомпенсация ХСН) с характерными жалобами и симптомами ОСН, которая является умеренной и не отвечает критериям кардиогенного шока, отека легких или гипертонического криза.
II. Гипертензивная сердечная недостаточность. жалобы и симптомы СН сопровождают высокое АД с относительно сохраненной функцией ЛЖ. При этом на рентгенографии органов грудной клетки нет признаков отека легких.
III. Отек легких (подтвержденный при рентгенографии органов грудной клетки) сопровождается тяжелым нарушением дыхания, ортопноэ, хрипами в легких, при этом степень насыщения крови кислородом до лечения, как правило, менее 90 %.
IV. Кардиогенный шок — недостаточная перфузия жизненно важных органов и тканей, вызванная снижением насосной функции сердца после коррекции преднагрузки. Относительно параметров гемодинамики на сегодня нет четких определений данного состояния, которое отображает расхождение в распространенности и клинических исходах при данном состоянии. Однако кардиогенный шок обычно характеризуется снижением АД (САД 30 мм рт.ст.) и/или низким объемом экскреции мочи независимо от наличия застойных явлений в органах. Кардиогенный шок является крайним проявлением синдрома малого выброса.
V. СН при высоком сердечном выбросе характеризуется повышенным МОК при обычно повышенной ЧСС (вследствие аритмий, тиреотоксикоза, анемии, болезни Педжета, ятрогенных и других механизмов), теплыми конечностями, застоем в легких и иногда сниженным АД (как при септическом шоке).
VI. Правожелудочковая сердечная недостаточность характеризуется синдромом малого сердечного выброса вследствие насосной несостоятельности ПЖ (поражение миокарда или высокая нагрузка — ТЭЛА и т.п.) с повышением венозного давления в яремных венах, гепатомегалией и артериальной гипотензией.
Классификация по Киллипу основана на клинической симптоматике и результатах рентгенографии органов грудной клетки. Классификация применяется преимущественно для сердечной недостаточности при инфаркте миокарда, но может применяться при сердечной недостаточности de novo .
Классификация по клинической степени тяжести
Классификация клинической степени тяжести базируется на оценке периферического кровообращения (перфузии тканей) и аускультации легких (застой в легких). Пациентов разделяют на такие группы:
класс I (группа A) (теплый и сухой);
класс II (группа B) (теплый и влажный);
класс III (группа L) (холодный и сухой);
класс IV (группа C) (холодный и влажный).
Классификация хронической сердечной недостаточности
Клинические стадии: I; IIА; IIБ; III
СН I, СН IIА; СН IIБ; СН III соответствуют критериям I, IIА, IIБ и III стадии хронической недостаточности кровообращения по классификации Н.Д. Стражеско и В.Х. Василенко (1935):
I — начальная недостаточность кровообращения ; проявляется только при физической нагрузке (одышка, тахикардия, утомляемость); в покое гемодинамика и функции органов не нарушены.
II — выраженная длительная недостаточность кровообращения ; нарушение гемодинамики (застой в малом и большом круге кровообращения и т.п.), нарушение функции органов и обмена веществ, проявляющееся в покое; период А — начало стадии, нарушение гемодинамики выражено умеренно; отмечают нарушение функции сердца или только какого-то его отдела; период Б — конец длительной стадии: глубокие нарушения гемодинамики, страдает вся сердечно-сосудистая система.
III — конечная, дистрофическая недостаточность кровообращения; тяжелые нарушения гемодинамики, стойкие изменения обмена веществ и функций органов, необратимые изменения структуры тканей и органов.
Варианты СН:
— с систолической дисфункцией ЛЖ: ФВ ЛЖ Ј 45 %;
— с сохраненной систолической функцией ЛЖ: ФВ ЛЖ > 45 %.
Функциональный класс (ФК) пациентов по критериям NYHA:
— I ФК — пациенты с заболеванием сердца, у которых выполнение обычных физических нагрузок не вызывает одышки, усталости или сердцебиения.
— II ФК — пациенты с заболеванием сердца и умеренным ограничением физической активности. Одышку, усталость, сердцебиение отмечают при выполнении обычных физических нагрузок.
— III ФК — пациенты с заболеванием сердца и выраженным ограничением физической активности. В состоянии покоя жалобы отсутствуют, но даже при незначительных физических нагрузках возникают одышка, усталость, сердцебиение.
— IV ФК — пациенты с заболеванием сердца, у которых любой уровень физической активности вызывает указанные выше субъективные симптомы. Последние возникают также в состоянии покоя.
Термин «ФК пациента» является официальным термином, который свидетельствует о способности больного выполнять бытовые физические нагрузки. Для определения у больных ФК от I до IV в действующей классификации использованы критерии NYНА, верифицированные с помощью методики определения максимального потребления кислорода.
Степени острой сердечной недостаточности. Классификация острой сердечной недостаточности Стивенсона
Классификация. которая содержится в руководствах, распределяет пациентов на основе клинических проявлений. Согласно работам Cotter G. Gheorghiade M. и соавт. в рекомендациях European Society of Cardiology (ESC) по диагностике и лечению ОСН представлены 6 групп пациентов с типичными клиническими и гемодинамическими характеристиками. Первые три группы больных (с ОДХСН, гипертензивной ОСН и ОСН с отеком легких) составляют > 90% случаев ОСН.
У пациентов с ОДХСН обычно присутствуют умеренные или незначительные признаки и симптомы застоя и, как правило, не встречаются признаки других групп. Больные с гипертензивной ОСН характеризуются относительно сохранной систолической функцией ЛЖ, отчетливо повышенным АД, симптомами и проявлениями острого отека легких. У третьей группы пациентов (с ОСН и отеком легких) наблюдается клиническая картина, в которой доминируют тяжелые респираторные нарушения: одышка, признаки отека легких (ОЛ) (подтвержденные объективным осмотром и рентгенологическим исследованием грудной клетки) и гипоксемия (сатурация О2 при дыхании комнатным воздухом до лечения обычно
Синдром низкого сердечного выброса у больных с ОСН определяется признаками тканевой гипоперфузии, несмотря на адекватную преднагрузку, и представляет собой широко ранжируемое по степени тяжести состояние (от синдрома низкого СВ до тяжелейшего кардиогенного шока). Доминирующим фактором в этих случаях служит степень глобальной гипоперфузии и риск поражения органов-мишеней на фоне сниженного СВ. ОСН с высоким СВ остается редким случаем СН, обычно признаками служат теплые конечности, застой в легких и (иногда) низкое АД, как при сепсисе, на фоне повышенного СВ и высокой частоты сердечных сокращений. Состояниями, лежащими в основе, могут быть нарушения ритма сердца, анемия, тиреотоксикоз и болезнь Paget.
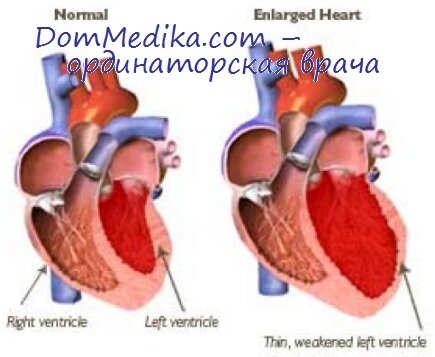
Правожелудочковую ОСН диагностируют чаще по двум причинам: у пациентов с хроническими обструктивными болезнями легких (ХОБЛ) развивается легочное сердце; широкая распространенность ЛГ. У пациентов наблюдаются повышенное яремное венозное давление, признаки застоя в правом желудочке (проявляется гепатомегалией, отеками) и признаки синдрома низкого СВ с гипотензией. Такая классификация служит основой для разработки специальных терапевтических стратегий, а также проведения будущих исследований.
Другая клинически значимая и широко используемая классификация была разработана Stevenson и соавт. Эта классификация позволяет оценивать пациентов, используя клинические симптомы, свидетельствующие о наличии гипоперфузии (холодный) или отсутствии гипоперфузии (теплый), о наличии застойных явлений в покое (влажный) или отсутствии застойных явлений в покое (сухой). В одном исследовании у пациентов с клиническим профилем А (теплый и сухой) 6-месячная летальность составила 11%, а с профилем С (холодный и влажный) — 40%. Из этого следует, что клинические профили А и С могут играть прогностическую роль. Эти профили также используют при выборе терапии, о чем речь пойдет дальше.
Оглавление темы «Острая сердечная недостаточность»:
Источник
