Острая сердечная недостаточность и беременность

Сердечная недостаточность при беременности – неспособность сердца поставлять в необходимом количестве кровь, чтобы удовлетворить потребности организма. При тонусе и сокращении матки, сердце вбрасывает на 20% больше крови, чем в нормальном состоянии. Опасность осложнений, симптом и этиология, описан в данной статье.
Что это за патология
Беременность с сердечной недостаточностью может сопровождаться разными осложнениями. Заболевание вызывает тяжелые последствия. Постоянная, временная нехватка появляется, когда сердце и сосуды не могут обеспечить метаболические требования организма.
При гестации нарушение кровообращения обусловлено наличием пороков органа. Могут быть приобретенными, врожденными. Также появляются на фоне болезней миокарда и хронических болезнях легких.
Тяжелый период гестации при недостаточности функций сердца – срок 26-28 недель. В это время сильно увеличивается объем крови.
Дефицит кислорода при неправильном кровообращении приводит к расстройству обменных процессов. Изначально нарушается водно-солевой баланс, а потом белковый и углеводный. Женщин с такими сбоями госпитализируют 3 раза за период гестации:
- 8-10 недель – для подтверждения диагноза и возможности сохранить беременность;
- 28-30 недель – контроль показателей, большая гемодинамическая нагрузка;
- перед родами, за 3 недели для полноценной подготовки.
Врачи определят тактику родовой деятельности, учитывая состояние будущей матери и плода, течение беременности, анамнез, текущее самочувствие. Внимание следует уделять в последнем триместре.
Это связано с тем, что меняется гемодинамика, нарушается кровоток. После родов остается два критических периода – от первых часов до 3-5 дней. В тяжелых случаях до нескольких недель.
Причины
Во время беременности сердечно-сосудистая система постоянно находится в напряжении. На таком фоне происходит обострение заболеваний сердца, а некоторые из них могут проявиться впервые.
Стресс приводит к снижению гемоглобина, повышению объема крови, частотности ударов и сокращений. Выброс крови увеличиваться может до 50%, учитывая особенности организма. Такие изменения можно наблюдать на сроке 28-34 недель.
В процессе родов, каждая схватка приводит к увеличению сердечного выброса на 20%. К другим факторам кроме стресса относятся потуги, повышение венозного возврата от матки к сердцу. Все нарушения возвращаются в нормальное состояние спустя несколько недель после родов. Часто недостаточность является врожденным и редко проявляется в разном возрасте.
Симптомы
Признаки проблем с сердцем у беременных:
- появление одышки;
- систолические шумы;
- тахикардия;
- отечности;
- расширение вен;
- увеличение самого органа.
Симптомы могут быть не опасными или указывать на конкретную болезнь. На это должны указывать диастолические, пресистолический шумы. Опасными признаками считаются:
- появление симптомов недостаточности при минимальных физических нагрузках;
- возникновение характерных признаков в состоянии покоя.
На таком фоне ухудшается общее самочувствие у женщины. Появляться быстрая утомляемость, отекают нижние конечности, головокружение.
Опасность в том, что такое состояние может быть нормальным при гестации. Поэтому для исключения заболевания, следует своевременно проходить обследования.
Чем опасна
Роды при сердечной недостаточности могут быт преждевременными. Патология может стать причиной аритмии. Любые нарушения в работе сердца потенциально опасны для здоровья и жизни.
Недостаточность подразумевает большое количество врожденных и приобретенных болезней, связанных с сердечной мышцей. Иногда они могут быть безопасными и вызывать только шумы. Но в период беременности повышается опасность, поскольку вся система работает за двоих.
Нарушение может стать причиной выкидыша, особенно в первом триместре.
Если роды пройдут успешно, остается риск развития дефектов у ребенка. Сбои в работе кровоснабжения препятствует здоровому развитию маленького организма.
Когда и какому врачу обратиться
Сердечная недостаточность и беременность – распространенное явление. Если женщина столкнулась с такими нарушениями до наступления оплодотворения, ей необходимо проконсультироваться у разных специалистов. В первую очередь, это должен быть генетик, гинеколог, кардиолог, сосудистый хирург.
Генетик поможет определить безопасную терапию, чтобы снизить риск развития патологию у плода и безопасно выносить малыша. Все это реально, но необходимо строго соблюдать назначенные рекомендации. В любом случае до планирования ребенка женщина и мужчина должны проходить полноценное обследование.
Если признаки сбоя возникли уже в период гестации, необходимо постоянно следить за основными показателями. Каждая женщина проходит обследование перед тем, как становиться на учет к гинекологу.
Особенно полезной является кардиограмма. Результаты позволяют вовремя обнаружить отклонения. Лечением и диагностикой должен заниматься кардиолог.
Диагностика
Обнаружить патологию можно только после специального обследования. Изначально оценивается самочувствие пациентки, изучается анамнез. Основным достоверным методом диагностики является эхокардиография. Учитывая эти данные, специалист может установить диагноз.
Следует учитывать, что болезнь имеет генетическую предрасположенность. Поэтому врач проверяет эту информацию со слов пациентки. Если у женщины врожденные патологии сердца, необходимо пройти консультацию у генетика.
Дополнительно делают эхокардиографию плода. Важно исключить наличие подобных болезней у мужчины и его родственников.
Сердечная недостаточность при беременности – опасный для здоровья и жизни процесс. На фоне беременности риск увеличивается, поскольку организм сталкивается с двойными нагрузками.
Чтобы избежать негативных последствий, необходимо своевременно обращаться к врачу, постоянно проходить обследование.
Материал подготовлен
специально для сайта kakrodit.ru
под редакцией врача Клочковой О.В.
Специальность: акушер-гинеколог высшей категории.
Источник
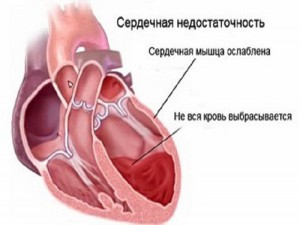 Сердечная недостаточность – это состояние, возникающее при нарушении работы сердца. В результате сердечной недостаточности снижается приток крови ко всем тканям, в том числе к плаценте и внутренним органам плода. Беременность на фоне сердечной недостаточности протекает тяжело и не всегда заканчивается благополучно для женщины и ее малыша.
Сердечная недостаточность – это состояние, возникающее при нарушении работы сердца. В результате сердечной недостаточности снижается приток крови ко всем тканям, в том числе к плаценте и внутренним органам плода. Беременность на фоне сердечной недостаточности протекает тяжело и не всегда заканчивается благополучно для женщины и ее малыша.
Острая сердечная недостаточность
Острая сердечная недостаточность (ОСН) возникает при внезапной перегрузке сердца и нарушении сократительной способности миокарда. Патология проявляется на фоне предшествующих заболеваний сердца и крупных сосудов. ОСН – опасное состояние, угрожающее жизни женщин и плода и способное привести к прерыванию беременности.
Причины
ОСН могут спровоцировать следующие состояния:
- коронарная недостаточность;
- декомпенсированные пороки развития клапанов сердца;
- воспалительные и аутоиммунные заболевания сердца;
- острая и хроническая патология легких;
- тяжелый гестоз;
- эклампсия;
- ДВС-синдром и другие массивные кровотечения.
Симптомы
ОСН чаще всего бывает левожелудочковой. Острое поражение правого желудочка встречается крайне редко. ОСН проявляется в виде кардиогенного шока, сердечной астмы или отека легких.
Сердечная астма представляет собой острый приступ удушья, длящийся от нескольких минут до 2-4 часов. Возникает при инфаркте миокарда, декомпенсации пороков сердца и других состояниях. Сердечная астма может перейти в отек легких и вызвать кардиогенный шок. При кардиогенном шоке резко падает артериальное давление, нарушается сердечный ритм, возникает резкая слабость миокарда. Такое состояние требует немедленной врачебной помощи.
Лечение
Острая сердечная недостаточность лечится в условиях реанимации. ОСН является показанием к экстренному кесареву сечению. Операция проводится на любом сроке беременности. Ребенок, родившийся на сроке от 22 до 36 недель, переводится в отделение недоношенных детей для дальнейшего выхаживания.
Хроническая сердечная недостаточность
Хроническая сердечная недостаточность (ХСН) – это состояние, возникающее при ослаблении сократительной способности миокарда (сердечной мышцы). При этой патологии миокард не способен нормально функционировать. На фоне ХСН замедляется ток крови в сосудах, и все ткани организма страдают от нехватки кислорода. Нарушение кровотока отмечается и в сосудах плаценты, а также во всех внутренних органах плода и структурах головного мозга.
Причины
К развитию ХСН могут привести следующие состояния:
- врожденные и приобретенные пороки сердца;
- заболевания крупных сосудов;
- кардиомиопатии;
- перикардиты и миокардиты;
- аутоиммунные поражения сердца;
- последствия инфекционных заболеваний.
ХСН редко развивается впервые во время беременности. В большинстве случаев женщины прекрасно знают о своем заболевании и осознают все риски этого состояния. В ожидании малыша возможно обострение патологических процессов за счет увеличения нагрузки на сердце. Проблемы возникают преимущественно во второй половине беременности.
Симптомы
В развитии ХСН выделяют несколько стадий:
- I стадия – одышка и сердцебиение возникают при значительной физической нагрузке.
- IIA стадия – одышка появляется при незначительной нагрузке. Характерен цианоз кожи, учащенное сердцебиение, перебои в работе сердца. Возникают умеренные отеки нижних конечностей.
- IIB стадия – одышка в покое. Резко выражен цианоз, значительные отеки нижних конечностей. Появляются боли в области сердца, усиливается тахикардия. Характерно увеличение печени и селезенки, снижение объема мочи. Возникает асцит – скопление жидкости в брюшной полости.
- III стадия – развиваются необратимые изменения во внутренних органах, нарушается обмен веществ. Лечение в этой стадии не эффективно.
Лечение
Лечением ХСН во время беременности занимается врач-кардиолог. Схема терапии будет зависеть от срока беременности и стадии заболевания.
В I стадии рекомендуется:
- физический и эмоциональный покой;
- ограничение соли до 3 г в сутки;
- ограничение жидкости до 1 литра в сутки;
- прием растительных мочегонных препаратов;
- симптоматическая терапия по показаниям.
Во IIA стадии назначаются сердечные гликозиды и мочегонные препараты. Подбор конкретного препарата, дозировка и длительность терапии определяются врачом. Общие рекомендации (ограничение физической активности, соли и жидкости) остаются прежними.
Стадия IIB и III – показания для прерывания беременности.
Осложнения беременности и последствия для плода
Хроническая сердечная недостаточность может стать причиной таких осложнений:
- самопроизвольный выкидыш;
- преждевременные роды;
- кровотечения;
- гестоз;
- плацентарная недостаточность и задержка развития плода.
Во время беременности увеличивается объем циркулирующей крови и возрастает нагрузка на сердце. Справиться с этим не всегда удается даже относительно здоровым женщинам, не говоря уж о пациентках кардиолога. Максимальная нагрузка приходится на срок 28-30 недель. В этот период значительно возрастает риск развития осложнений и прерывания беременности. При ухудшении самочувствия и возникновении любых неприятных симптомов необходимо обязательно обратиться к врачу.
Ведение беременности при сердечной недостаточности
Острая сердечная недостаточность – показание для экстренного кесарева сечения. При своевременно оказанной помощи шансы сохранить жизнь женщины и плода весьма высоки.
Хроническая сердечная недостаточность – состояние, опасное для беременной женщины и ее малыша. Зачатие ребенка должно быть запланированным. До наступления беременности женщине необходимо пройти обследование у кардиолога и гинеколога. После обследования врач подберет оптимальную схему терапии, позволяющую выносить и родить ребенка. Препараты подбираются с учетом возможного зачатия ребенка, то есть безопасные для плода.
Существует несколько заболеваний, при которых беременности противопоказана. Среди них легочная гипертензия, синдром Марфана, некоторые врожденные пороки развития сердца и сосудов, септический эндокардит и другие состояния. Вопрос о сохранении беременности должен быть решен до 12 недель. Если женщина решается на аборт, процедура должна быть проведена в кратчайшие сроки.
Если женщина планирует сохранить беременность, ей следует как можно быстрее встать на учет у гинеколога. Наблюдение за будущей мамой осуществляется совместно с врачом-кардиологом. При ухудшении состояния женщины или плода показана госпитализация в профильное отделение.
Рекомендуемые сроки плановой госпитализации:
- до 12 недель (для решения вопроса о возможности сохранения беременности);
- 28-30 недель (время максимальной нагрузки на сердце);
- после 36 недель (для подготовки к родам).
Выбор метода родоразрешения будет зависеть от выраженности сердечной недостаточности и состояния плода. Рожать женщине с патологией сердца лучше всего в профильном родильном доме, специализирующемся на подобных заболеваниях. В стационаре должны быть все условия для оказания экстренной реанимационной помощи роженице и новорожденному.

Меня зовут Екатерина, и я врач акушер-гинеколог. Я умею не только лечить людей, но и писать об этом. Образование: ЮУГМУ, педиатрический факультет, специализация на кафедре акушерства и гинекологии.
Источник
Симптомы острой сердечной недостаточности у беременной
- Признаки правожелудочковой недостаточности:
- набухание шейных вен;
- синюшность пальцев, кончика носа, ушей, подбородка;
- увеличение печени;
- появление небольшой желтушности кожных покровов;
- отеки разной степени выраженности.
- Признаки левожелудочковой недостаточности:
- одышка разной выраженности вплоть до удушья;
- приступообразный кашель, сухой или с пенистой мокротой;
- выделение пены изо рта и носа;
- положение ортопноэ (вынужденное сидячее или полусидячее положение в постели, как правило, с опущенными вниз ногами);
- влажные хрипы в легких, слышимые на расстоянии (звук лопающихся пузырьков).
Формы острой сердечной недостаточности у беременной
Острая сердечная недостаточность протекает по нескольким типам.
- С застойным типом гемодинамики (движение крови по сосудам).
- Острая правожелудочковая недостаточность – венозный застой в большом (по всем органам и тканям) круге кровообращения.
- Острая левожелудочковая недостаточность – венозный застой в малом (легочном) круге кровообращения:
- сердечная астма – приступ внезапно наступающей одышки, переходящей в удушье;
- отек легких – скопление внесосудистой жидкости в ткани легкого.
- С гипокинетическим типом гемодинамики (кардиогенный шок – резкое снижение сократительной способности сердечной мышцы, приводящее к нарушению кровоснабжения всех органов и тканей):
- аритмический шок – развивается в ответ на нарушение сердечного ритма;
- рефлекторный шок – развивается как реакция на боль и характеризуется быстрым ответом на обезболивающую терапию;
- истинный кардиогенный шок – развивается при объеме поражения, пре вышающем 40-50% массы миокарда левого желудочка (чаще при передне-боковых и повторных инфарктах, у лиц старше 60 лет, на фоне артериальной гипертензии и сахарного диабета).
- Резкое утяжеление имеющейся хронической сердечной недостаточности (состояние, при котором сердце не обеспечивает потребности органов и тканей в адекватном кровоснабжении).
Причины острой сердечной недостаточности у беременной
У беременных на фоне увеличения объема циркулирующей крови (ОЦК) острая сердечная недостаточность может развиваться чаще, чем обычно при имеющихся сердечно-сосудистых заболеваниях.
К основным заболеваниям и состояниям, способствующим развитию острой сердечной недостаточности, можно отнести несколько.
- Заболевания сердца, ведущие к острому снижению сократительной способности сердечной мышцы из-за ее повреждения или « оглушения»:
- острый инфаркт миокарда (гибель клеток сердечной мышцы вследствие нарушения кровообращения на этом участке);
- миокардит (воспаление сердечной мышцы);
- хирургические операции на сердце;
- последствия использования аппарата искусственного кровообращения.
- Нарастание проявлений (декомпенсация) хронической сердечной недостаточности (состояние, при котором сердце не обеспечивает потребности органов и тканей в адекватном кровоснабжении).
- Нарушение целостности клапанов или камер сердца.
- Тампонада сердца (скопление жидкости между листками околосердечной сумки, что приводит к невозможности адекватных сердечных сокращений за счет сдавления полостей сердца).
- Выраженная гипертрофия миокарда (утолщение стенок сердца).
- Гипертонический криз (резкое повышение артериального давления выше индивидуальной нормы).
- Заболевания, связанные с повышением давления в малом круге кровообращения:
- тромбоэмболия легочной артерии (закупорка легочной артерии или ее ветвей тромбами (кровяные сгустки), которые образуются чаще в крупных венах нижних конечностей или таза);
- острые заболевания легких (например, бронхит (воспаление бронхов), пневмония (воспаление ткани легкого) и другие).
- Тахи- или брадиаритмии (нарушение сердечного ритма в виде его ускорения или замедления).
- Несердечные причины:
- инфекции;
- инсульт (остро развивающееся нарушение мозгового кровообращения, сопровождающееся повреждением ткани мозга и расстройством его функций);
- обширное оперативное вмешательство;
- тяжелая травма головного мозга;
- токсические воздействия на миокард (алкоголь, передозировка лекарств).
- После электроимпульсной терапии (ЭИТ, синоним — кардиоверсия, способ лечения некоторых нарушений сердечного ритма импульсом электрического тока): электротравма (повреждение, вызванное воздействием на организм электрического тока).
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Диагностика острой сердечной недостаточности у беременной
- Анализ анамнеза заболевания и жалоб – когда (как давно) и какие именно у пациентки появились жалобы, как они менялись со временем, обращалась ли она к врачу, какие меры принимала и так далее.
- Анализ анамнеза жизни — направлен на выявление возможных причин острой сердечной недостаточности, имеющихся заболеваний сердечно-сосудистой системы.
- Анализ семейного анамнеза — выясняется, есть ли у кого-то из близких родственников заболевания сердца, какие именно, были ли в семье случаи внезапной смерти.
- Врачебный осмотр — определяются хрипы в легких, шумы в сердце, измеряется уровень артериального давления, определяется стабильность гемодинамики (движение крови по сосудам) – поддержание адекватных уровней артериального давления, пульса и некоторых специфических параметров.
- Электрокардиография (ЭКГ) — выявление гипертрофии (увеличение размеров) левого желудочка сердца, признаков его « перегрузки» и ряда специфических признаков нарушения кровоснабжения сердечной мышцы.
- Общий анализ крови — позволяет обнаружить лейкоцитоз (повышение уровня лейкоцитов (белые кровяные клетки), повышение уровня СОЭ (скорость оседания эритроцитов (красные кровяные клетки), неспецифический признак воспаления)), которые появляются при разрушении клеток сердечной мышцы.
- Общий анализ мочи — позволяет обнаружить повышенный уровень белка, лейкоцитов, эритроцитов и выявить заболевания, которые могут явиться осложнением острой сердечной недостаточности.
- Биохимический анализ крови – важно определить уровни:
- общего холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма);
- « плохого» (способствует образованию атеросклеротических бляшек (образование, состоящее из смеси жиров (в первую очередь, холестерина) и кальция) и « хорошего» (предотвращает образование бляшек) холестерина;
- триглицеридов (жиры, источник энергии клеток);
- сахара крови для оценки риска, связанного с атеросклерозом сосудов.
- Эхокардиография (ЭхоЭКГ) – метод ультразвукового исследования сердца, который используется для оценки и мониторирования локальной и общей функции желудочков сердца, структуры и функции клапанов, патологии перикарда, механических осложнений инфаркта миокарда (гибель клеток сердечной мышцы вследствие нарушения кровоснабжения на этом участке), объемных образований сердца, состояния клапанов и позволяет выявить возможные нарушения сократимости сердечной мышцы.
- Определение уровня биомаркеров (высокоспецифичный признак того или иного поражения) в крови.
- Оценка газового состава артериальной крови с определением параметров, его характеризующих.
- Катетеризация легочной артерии — помощь в диагностике и мониторировании эффективности лечения острой сердечной недостаточности.
- Определение желудочкового натрийуретического пептида (BNP-пептид, белок, продуцируемый (производимый) в желудочках сердца в результате перегрузки и высвобождающийся из сердца в ответ на растяжение и повышение давления). Уровень его в крови повышается в прямой зависимости от степени сердечной недостаточности.
- Магнитно-резонансная томография (МРТ, метод получения диагностических изображений органа, основанный на использовании явления ядерно-магнитного резонанса; позволяет получить изображение любого органа без использования рентгена).
При неинформативности проведенного обследования используются рентгенологические методы.
- Коронароангиография — рентгеноконтрастный метод исследования сосудов, питающих сердце, который позволяет точно определить характер, место и степень сужения коронарной (питающей сердечную мышцу) артерии.
- Мультиспиральная компьютерная томография (МСКТ) сердца с контрастированием — вид рентгеновского обследования с внутривенным введением рентгенконтрастного вещества, позволяющий получить на компьютере более точное изображение сердца, а также создать его 3-мерную модель; метод позволяет выявить возможные дефекты стенок сердца, его клапанов, оценить их функционирование, выявить сужения собственных сосудов сердца.
- Рентгенография органов грудной клетки — выявляется возможная дилатация (расширение полости) левого желудочка (при резко выраженной дилатации следует заподозрить расслоение аорты), атеросклеротические (вследствие атеросклероза – заболевания, связанного с уплотнением и потерей эластичности стенок артерий, сужением их просвета с последующим нарушением кровоснабжения органов) изменения грудной части аорты, определяются изменения в легких, возможные осложнения заболевания.
Необходима консультация акушера-гинеколога.
Лечение острой сердечной недостаточности у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
Острая сердечная недостаточность является угрожающим жизни состоянием и требует неотложного лечения.
При любом клиническом варианте острой сердечной недостаточности показана скорейшая коррекция состояния, приведшего к развитию столь серьезного осложнения.
- Если причиной служат нарушения сердечного ритма, основой нормализации гемодинамики и стабилизации состояния больного служит восстановление нормальной частоты сердечных сокращений.
- Если причиной является инфаркт миокарда (гибель клеток сердечной мышцы вследствие нарушения кровоснабжения на этом участке), то одним из самых эффективных методов борьбы с острой сердечной недостаточностью служит скорейшее восстановление коронарного кровотока по пораженной артерии, что в условиях догоспитальной помощи может быть достигнуто с помощью системного тромболизиса (мера неотложной врачебной помощи в первые часы после инфаркта — растворение тромба с помощью препаратов тромболитиков (препараты, растворяющие сгустки крови), которые вводятся внутривенно).
- Если острая сердечная недостаточность явилась результатом остро развившихся нарушений внутрисердечной гемодинамики вследствие травмы, разрывов миокарда, повреждения клапанного аппарата, показана экстренная госпитализация в специализированный хирургический стационар для оказания хирургической помощи.
- Лечение острой застойной правожелудочковой недостаточности заключается в коррекции состояний, являющихся ее причиной, — тромбоэмболии легочной артерии, астматического статуса и т. д. В самостоятельной терапии это состояние не нуждается.
Но существуют и методы непосредственного лечения острой сердечной недостаточности.
- Кислородотерапия (ингаляции кислорода через маску или носовой катетер).
- Седация (поверхностный, вызванный медикаментозно сон, который предполагает возможность в любой момент разбудить пациента).
- Обезболивание.
- Методы, усиливающие сократительную способность миокарда за счет кардиотонического и кардиостимулирующего эффекта:
- сердечные гликозиды (сложные соединения растительного происхождения, оказывающие избирательное тонизирующее (стимулирующее) действие на сердце);
- кардиотоники (лекарственные средства, увеличивающие сократимость сердечной мышцы).
- Борьба с гиперволемией (избытком воды в организме) и отеками:
- диуретики (мочегонные препараты),
- ограничение питьевого режима (обычно количество жидкости ограничивается 1,2-1,5 литрами в сутки, включая все жидкие блюда (супы, чай, соки и т.п.)).
- Снижение сосудистого сопротивления с одновременным улучшением периферического и коронарного кровообращения:
- сосудорасширяющие препараты,
- дезагреганты (препараты, снижающие способность тромбоцитов (клетки крови, отвечающие за свертывание крови) к склеиванию).
Осложнения и последствия острой сердечной недостаточности у беременной
Высок риск эмболии околоплодными водами (закупорка кровеносных сосудов каплями вод) с развитием правожелудочковой недостаточности (венозный застой в большом (по всем органам и тканям) круге кровообращения).
В случае неоказания медицинской помощи возможен летальный исход (смерть).
Профилактика острой сердечной недостаточности у беременной
- Регулярное наблюдение (осмотр не реже 2 раз в год) у специалиста при наличии хронических заболеваний сердечно-сосудистой системы, своевременное обращение за медицинской помощью и точное выполнение рекомендаций.
- Самой эффективной профилактикой заболеваний сердечно-сосудистой системы является снижение неблагоприятного воздействия факторов угрозы:
- отказ от курения и употребления алкоголя;
- исключение психоэмоциональных перегрузок;
- поддержание оптимальной массы тела (для этого рассчитывается индекс массы тела: вес (в килограммах) разделить на возведенный в квадрат рост (в метрах), нормальным является показатель 20-25).
- Занятия лечебной физкультурой для беременных.
- Контроль артериального давления.
- Рациональное и сбалансированное питание (употребление продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от жареной, консервированной, слишком горячей и острой пищи).
- Контроль уровня холестерина (жироподобное вещество, являющееся « строительным материалом» для клеток организма).
- Своевременная постановка беременной на учет в женской консультации (до 12 недель беременности).
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1 триместре, 1 раз в 2-3 недели во 2 триместре и 1 раз в 7-10 дней в 3 триместре).
Источник
