Остеохондроз симптомы и инсульт
При шейном остеохондрозе в тканях позвоночника развиваются деструктивно-дегенеративные изменения. Очень часто это заболевание протекает атипично, то есть без какой-либо характерной симптоматики. Многие люди обращаются к разным специалистам и лишь со временем находят истинную причину.
При осложненном шейном остеохондрозе возникает компрессия позвоночных артерий, что приводит к нарушению микроциркуляции крови в головном мозге. Такое состояние может вызвать ишемический инсульт. О том, как развивается инсульт при шейном остеохондрозе, рассказывает кандидат наук, главврач «Клиники доктора Шишонина», организатор «Клуба Бывших Гипертоников», специалист в области ортопедии и кардиологии – Александр Юрьевич Шишонин.
Фото 1. Боль в шее может указывать на развитие деструктивных процессов в позвоночнике
Как развивается инсульт при шейном остеохондрозе
Для того чтобы понять механизм развития инсульта при остеохондрозе шеи, нужно вспомнить основы анатомии.
Виной всему, как, впрочем, и при других разных патологиях, является позвоночная артерия. Она проходит через дужки шейных позвонков и питает ствол головного мозга. Его функционирование напрямую зависит от того, какого качества кровоток идет по позвоночной артерии.
Остеохондроз шейного отдела позвоночника – хроническое заболевание, поэтому шея может болеть годами, и на нее никто не обращает внимания. В один момент из-за нарушения трофики тканей межпозвоночные диски и связочно-мышечный аппарат шеи ослабевает, что приводит к смещению позвонков. При этом наблюдается защемление сосудов и нервных волокон, нарушается кровообращение в головном мозге.
Важно. При шейном остеохондрозе каждый человек страдает вертебробазилярной недостаточностью.
Фото 2. Кислородное голодание головного мозга из-за остеохондроза создает благоприятные условия для развития инсульта
Если и дальше шейный остеохондроз не лечить, то у пациента возникают головные боли, головокружение, повышенное кровяное давление. Защемление позвоночных артерий чаще всего происходит ночью, когда человек спит. Это связано с тем, что, когда мы находимся в горизонтальном положении, связки и диски шейного отдела позвоночника еще больше расслабляются, поэтому они не могут удержать позвонки в анатомически правильном положении.
При смещении позвонков резко нарушается кровоток головного мозга и питание ромбовидной ямки, а именно в ней локализуется сосудистый центр, который управляет функциями сердца. При кислородном голодании сосудистый центр отдает «приказ» сердечной мышце работать сильнее, чтобы поднять кровяное давление и продавить кровь через защемленные сосуды.
Примечание. Доктор Шишонин отмечает, что иногда давление в сосудах возрастает до 300 мм. рт. ст., но даже в таких условиях кровь не может попасть в голову. Этим и объясняется феномен развития ишемического инсульта при гипертонии. Вроде бы давление в сосудах высокое, а в головном мозге наблюдается недостаток крови.
Вначале развивается ишемическая атака, при этом наблюдается выпадение функций ствола головного мозга. Человек теряет способность разговаривать, у него начинают неметь руки и ноги, иногда он теряет сознание.
Если на этом этапе человеку не помочь, то через некоторое время у него диагностируют острую ишемию ствола головного мозга. Тотальное поражение тканей ствола головного мозга приведет к летальному исходу. При микроинсультах наблюдаются неврологические последствия, человек на всю жизнь может остаться инвалидом.
Фото 3. Локализация позвоночных артерий
Совет. Чтобы хоть как-то уберечься от развития инсульта при шейном остеохондрозе, Александр Юрьевич Шишонин рекомендует делать специальную гимнастику перед сном. Вследствие проведенной процедуры укрепляются мышцы шеи, а значит, позвонки во время сна не смогут сместиться и вызвать защемление сосудов.
Присоединяйтесь к Клубу Бывших Гипертоников, скачивайте гимнастику, которая помогла уже сотням тысяч человек победить скачки давления и гипертонию. Получайте самую актуальную и правильную информацию о проблемах, связанных с артериальным давлением, остеохондрозом, атеросклерозом, задавайте свои вопросы доктору Шишонину и просто общайтесь.
КЛУБ БЫВШИХ ГИПЕРТОНИКОВ>>>>
Пациентам с шейным остеохондрозом полезно будет посмотреть видеофильм «Секреты лечения гипертонии от доктора Шишонина». Автор данного видеоматериала очень подробно рассказывает о том, что и как нужно делать, если у вас обнаружились проблемы с функционированием шеи.
Фото 4. Нестабильность позвонков приводит к защемлению позвоночной артерии
Ключевые признаки инсульта
При шейном остеохондрозе медики выделяют ряд признаков, которые могут указывать на развитие инсульта:
- головокружение;
- постоянные головные боли с нарастающей интенсивностью;
- обильное потоотделение;
- озноб;
- асимметричность лица;
- появление темных точек перед глазами;
- проблемы с координацией движений;
- потеря сознания;
- ощущение нехватки воздуха;
- нарушение речи;
- онемение конечностей.
По мере развития заболевания признаки недуга становятся более яркими.
Фото 5. МРТ – один из лучших методов диагностики дисковых грыж и оценки состояния нервных корешков
Заключение
Инсульт часто возникает на фоне алкогольной интоксикации, передозировки некоторых лекарственных средств, нервного перенапряжения, чрезмерных физнагрузок. В борьбе с этим крайне тяжелым состоянием нужно проявить особую стойкость и терпение, так как победить в этой схватке смогут только самые упорные люди. Будьте здоровы и следите за состоянием своей шеи.
18+, ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ ПРОКОНСУЛЬТИРУЙТЕСЬ С ВРАЧОМ
Источник
Бывает ли инсульт от остеохондроза? При каких симптомах нужно срочно обратиться к врачу? Какие существуют методы диагностики? Как лечиться?
Боль в шее, головные боли, головокружения, «туман в голове» — симптомы, знакомые многим людям старшего возраста. Зачастую, столкнувшись с ними, человек без всяких врачей «понимает», что у него остеохондроз. Это один из самых народных диагнозов. Но на деле с ним не всё так просто. Прежде чем говорить о том, может ли быть инсульт при шейном остеохондрозе, попробуем разобраться: что это вообще за болезнь такая?
Что такое остеохондроз?
Если мы откроем один из учебников по ортопедии для студентов-медиков, то прочитаем там такое определение:
Остеохондроз – это дегенеративно-дистрофический процесс в позвоночнике, начинающийся в межпозвонковом диске, затем переходящий на тела позвонков, в межпозвоночные суставы и весь связочный аппарат.
Если переводить на человеческий язык, то сложный термин «дегенеративно-дистрофический процесс» будет буквально обозначать износ и старение. И вот здесь возникает первая нестыковка. Во время обследования дегенеративно-дистрофические изменения можно обнаружить практически у каждого человека старше 40 лет. Но боль в спине и другие симптомы беспокоят далеко не всех. То есть по данным рентгена, МРТ и КТ позвоночник у человека больной, а на самом деле здоровый.
 Боль в шее — еще не повод «диагностировать» остеохондроз
Боль в шее — еще не повод «диагностировать» остеохондроз
Диагноз «остеохондроз» любят многие российские неврологи. Однако, если обратиться к справочной литературе, то вскрывается много «темных пятен». Почему возникают дегенеративные изменения в дисках – никто не знает. Симптомы могут быть самыми разными. Эффективных методов лечения не существует. Во время обострений назначают обезболивающие, препараты для улучшения работы нервной системы, постельный режим, ношение ортезов (в случае с шейным остеохондрозом – воротника Шанца). Во время ремиссии – лечебная гимнастика, массаж, отдых в санатории.
Порой создается впечатление, что врач, который диагностировал у пациента шейный остеохондроз, на самом деле не знает, почему у того болит шея, и как это лечить (если не считать снятия симптомов).
И тут всплывает еще один интересный факт: оказывается, термин «остеохондроз позвоночника» используют только врачи в России и других странах СНГ. Цивилизованный мир за пределами нашей страны о такой болезни не знает.
На Западе есть диагноз «остеохондроз», но он обозначает совсем другие заболевания, которые в России называют остеохондропатиями. К межпозвоночным дискам они отношения не имеют.
Западный аналог российского остеохондроза – дегенеративные заболевания межпозвонковых дисков. Несмотря такое название, эти состояния считаются не болезнью, а следствием повседневных нагрузок на межпозвонковые диски и их травм. Однако, они могут приводить к серьезным осложнениям, таким как межпозвонковые грыжи, подвывихи позвонков, спинальный стеноз, трещины в дужках.
Так бывает ли инсульт от остеохондроза?
Как мы уже разобрались, остеохондроза позвоночника на самом деле не бывает, поэтому и к инсульту он привести не может. Зато на это вполне способны другие патологии позвоночного столба:
- межпозвонковые грыжи;
- костные разрастания на позвонках – остеофиты;
- добавочное шейное ребро;
- добавочные дужки на шейных позвонках (аномалия Киммерли);
- еще может быть виноват спазм мышц шеи.
Обо всех причинах инсульта ищите информацию на странице https://brainstroke.ru/category/prichiny-insulta

Если у меня диагностировали одно из этих заболеваний — значит, у меня произойдет инсульт?

Речь не идет о том, что каждое из перечисленных состояний обязательно приведет к инсульту. Причины не всегда бывают однозначны. Зачастую, помимо проблем с шейным отделом позвоночника, человек, перенесший инсульт, имеет атеросклероз, склонность к образованию тромбов, высокое кровяное давление и другие факторы риска. Зачастую нельзя уверенно сказать, что именно сыграло фатальную роль.
Значение состояний, которые мы перечислили выше, состоит в том, что они приводят к сдавлению позвоночных артерий – сосудов, которые проходят рядом с шейными позвонками и несут кровь к головному мозгу. Естественно, это повышает риск инсульта. А еще они приводят к хроническому расстройству мозгового кровообращения.
При каких симптомах обратиться к врачу?
Посетите доктора и пройдите обследование, если вас стали беспокоить следующие проявления:
- частые головные боли, боли в шее, в плече;
- головокружения;
- «мушки», «искры» перед глазами, звон, гул в ушах;
- «туман» в голове;
- ухудшение памяти и внимания;
- повышенная утомляемость, постоянная сонливость.
Причины могут быть разными, иногда по итогам обследования человек с такими симптомами вообще оказывается здоров. Но провериться нужно в любом случае!
Какие методы диагностики могут быть назначены?
 Одно из самых сложных и информативных исследований — МРТ
Одно из самых сложных и информативных исследований — МРТ
Состояние шейного отдела позвоночника и мозгового кровообращения помогают оценить следующие исследования и анализы:
- МРТ (магнитно-резонансная томография) – лучший метод диагностики дисковых грыж и оценки состояния нервных корешков. МРТ и её модификация – магнитно-резонансная ангиография – применяется для изучения сосудов головного мозга.
- КТ (компьютерная томография). Иногда ее дополняют миелографией – исследованием, во время которого в пространство, окружающее нервные корешки, вводят раствор рентгеноконтрастного вещества.
- Обычная рентгенография не так информативна, как КТ и МРТ. Но она может помочь оценить состояние позвонков.
- Электронейромиография – исследование, во время которого при помощи специальных электродов проверяют передачу импульсов в нервах и мышцах. Оно помогает оценить состояние нервных корешков.
- РЭГ (реоэнцефалография) – специальный метод оценки мозгового кровотока на основе регистрации электрического сопротивления тканей.
При необходимости врач-невролог может назначить другие исследования и анализы.
Лечение инсульта при остеохондрозе шейного отдела позвоночника
Лечение после инсульта не зависит от того, есть ли у человека патология позвоночника, или нет. После того как острый период пройдет, нужно разобраться в причинах «остеохондроза» и назначить правильное лечение.
Напоследок — небольшое видео. Несмотря на надпись KINESIOLOGY на заднем фоне (кинезиология — название одного из методов альтернативной медицины, по сути псевдомедицины), автор вполне грамотно рассказывает о том, что собой представляет троица — остеохондроз, ВСД и дисбактериоз:
Источник

Спинальный инсульт — острое нарушение спинномозгового кровообращения с развитием ишемии/кровоизлияния. Проявляется остро возникающими двигательными нарушениями центрального и периферического типа, снижением различных видов чувствительности, расстройством функции тазовых органов. Диагноз устанавливается на основании клинических данных, результатов томографии, ангиографии, анализа цереброспинальной жидкости, электронейромиографии. Консервативная терапия проводится дифференцированно в соответствии с видом инсульта. Для удаления тромба, аневризмы, восстановления целостности сосуда требуется хирургическое вмешательство.
Общие сведения
Спинальный (спинномозговой) инсульт встречается значительно реже расстройств церебрального кровообращения. Причина становится понятной с учетом соотношения масс спинного и головного мозга, которое составляет примерно 1:47. Среди всех острых нарушений гемодинамики ЦНС спинальный инсульт встречается в 1-1,5% случаев. Наиболее часто заболевание диагностируется в возрастном периоде 30-70 лет. Лица мужского и женского пола страдают одинаково часто. Подавляющее большинство инсультов спинного мозга носят ишемический характер. Наибольшее число поражений приходится на поясничные, нижние грудные спинномозговые сегменты.
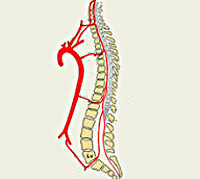
Спинальный инсульт
Причины спинального инсульта
Основными причинами острого расстройства спинномозгового кровообращения являются тромбоэмболия, сдавление, продолжительный спазм, разрыв обеспечивающих спинальное кровоснабжение сосудов. Провоцирующие сосудистую катастрофу этиофакторы многочисленны и разнообразны. Многогранность этиологии послужила поводом к разделению вызывающих спинальный инсульт факторов на две основные группы.
Первичные сосудистые поражения:
- Аномалии спинномозговых сосудов: артериовенозные мальформации, аневризмы, перегибы. Встречаются достаточно редко. Создают замедляющие кровоток препятствия. Истончение сосудистой стенки в области аневризмы, мальформации провоцирует ее разрыв с развитием геморрагического инсульта.
- Изменения сосудистой стенки: атеросклероз, амилоидоз, варикозное расширение вен, васкулит. Атеросклероз аорты и спинальных артерий является наиболее частой причиной ишемического спинального инсульта. Нарушение кровоснабжения происходит вследствие уменьшения просвета артерий из-за образующихся атеросклеротических бляшек, закупорки сосудов оторвавшимися от бляшки массами.
- Повреждения сосудов. Разрыв сосуда возможен при позвоночно-спинномозговой травме, повреждении сосудистой стенки осколком вследствие перелома позвоночника. Крайне редко встречаются ятрогенные травмы, являющиеся осложнением люмбальной пункции, спинальной анестезии, оперативных вмешательств в области позвоночника.
Вторичные расстройства гемодинамики:
- Патология позвоночного столба: пороки развития позвоночника, остеохондроз, спондилит, межпозвоночная грыжа, спондилолистез. Изменение взаимного анатомического расположения структур позвоночного столба вследствие аномалии, смещения позвонков обуславливает сдавление спинальных сосудов. Остеофиты, грыжи диска также вызывают компрессию рядом расположенных сосудов.
- Опухоли спинного мозга и позвоночника. По мере роста новообразования давят на проходящие рядом сосуды, уменьшая их просвет. Злокачественные опухоли способны прорастать стенки сосудов, провоцировать их истончение, разрушение, приводящее к кровоизлиянию.
- Поражение спинальных оболочек: арахноидит, менингит. Воспалительный процесс переходит на спинномозговые сосуды. Васкулит приводит к повышенной проницаемости, нарушению эластичности, образованию тромботических отложений в области поражённого участка сосудистой стенки.
- Болезни крови: гемофилия, лейкемия, коагулопатии, тромбоцитемия. Сопровождаются нарушением реологических свойств крови, гемостатических механизмов. Геморрагический спинальный инсульт возникает вследствие кровоточивости при малейших сосудистых повреждениях, ишемический — вследствие повышенного тромбообразования.
Во многих случаях спинальный инсульт развивается в результате реализации сразу нескольких причин. Вероятность патологии увеличивается при наличии способствующих обстоятельств. Наиболее значимыми предрасполагающими факторами являются артериальная гипертензия, ожирение, гиперлипидемия, гиподинамия, курение.
Патогенез
Шейные, верхние грудные сегменты спинного мозга кровоснабжаются системой позвоночных артерий, берущих начало в подключичной артерии. Кровоснабжение с четвёртого грудного сегмента до крестцового отдела включительно осуществляется идущими от аорты межрёберными, поясничными, крестцовыми сосудами. Кровообращение в области конского хвоста обеспечивает внутренняя подвздошная артерия. Сосуды, подходящие к спинному мозгу в составе спинномозговых корешков, дают начало радикуломедуллярным артериям, число которых варьируется от 5 до 16. Радикуломедуллярные сосуды образуют многочисленные анастомозы, формирующие вдоль передней поверхности мозга переднюю спинальную артерию, вдоль задней — 2 задних. Вариабельность числа и расположения радикуломедуллярных артерий вызывает сложности определения локализации сосудистой проблемы.
Локальное нарушение прохождения крови в сосуде (вследствие закупорки, компрессии, спазма, разрыва) вызывает гипоксию (кислородное голодание), дисметаболизм нейронов в кровоснабжаемой области, образование зоны кровоизлияния. При остром развитии указанные расстройства не успевают компенсироваться коллатеральным кровообращением, метаболической перестройкой. В результате возникает дисфункция нейронов участка спинномозгового вещества. Образуется зона ишемии/геморрагии, трансформирующаяся впоследствии в зону некроза (гибели нейронов) с формированием необратимого неврологического дефицита.
Классификация
Спинальный инсульт может иметь несколько этиопатогенетических вариантов. Понимание механизмов развития, составляющих основу конкретного случая заболевания, имеет принципиальное значение в клинической неврологии. В связи с этим основная классификация спинальных инсультов основана на патогенетическом принципе и включает три вида инсульта:
- Ишемический (инфаркт). Вызван спазмом, облитерацией, компрессией одной/нескольких кровоснабжающих спинной мозг артерий с формированием ишемизированного участка в веществе спинного мозга.
- Геморрагический. Возникает вследствие разрыва, повреждения стенки сосуда. Кровоизлияние в паренхиму спинного мозга носит название гематомиелия, в оболочки — гематорахис.
- Смешанный. Кровоизлияние сопровождается рефлекторным сосудистым спазмом с образованием вторичной ишемической зоны.
Соответственно морфопатогенетическим механизмам развития заболевания в его течении выделяют четыре периода:
- Стадия предвестников. Характерна для ишемического инсульта. Проявляется преходящими эпизодами болей в спине, двигательных, сенсорных расстройств.
- Стадия развития инсульта (инсульт в ходу) — период прогрессирования патологических изменений: расширения очага ишемии, продолжения кровотечения. Клинически сопровождается нарастанием симптоматики.
- Стадия обратного развития. Лечебные мероприятия останавливают прогрессирование, начинается восстановление функции уцелевших нейронов. Постепенно уменьшается выраженность неврологического дефицита.
- Стадия резидуальных последствий. Обусловлена неполным восстановлением утраченных функций из-за массовой гибели нейронов. Остаточные постинсультные симптомы носят стойкий пожизненный характер.
Симптомы спинального инсульта
Симптоматика возникает внезапно в течение нескольких минут, реже — часов. Ишемический спинальный инсульт в ряде случаев имеет продромальный период в виде эпизодов перемежающейся хромоты, парестезий, периодических болей в позвоночнике, симптомов радикулита, транзиторных тазовых расстройств. В дебюте заболевания возможно постепенное нарастание симптомов. Болевой синдром нехарактерен, напротив, поражение сенсорных зон спинного мозга приводит к исчезновению болевых ощущений, отмечавшихся в период предвестников.
Манифестация гематомиелии происходит после травмирования позвоночника, физической нагрузки, сопровождается подъёмом температуры тела. Типична острая кинжальная боль в позвоночном столбе, иррадиирующая в стороны, зачастую принимающая опоясывающий характер. Гематорахис протекает с раздражением мозговых оболочек, распространение процесса на оболочки головного мозга вызывает появление церебральной симптоматики: цефалгии, головокружения, тошноты, угнетения сознания.
Спинальный инсульт отличается большим полиморфизмом клинической картины. Неврологический дефицит зависит от локализации, распространённости процесса по поперечнику спинного мозга и по его длине. Двигательные расстройства характеризуются вялым периферическим парезом на уровне поражения, центральным спастическим парезом ниже поражённого сегмента. Периферический парез сопровождается мышечной гипотонией, гипорефлексией, впоследствии приводит к атрофии мышц. При центральном парезе наблюдается спастический мышечный гипертонус, гиперрефлексия, возможно образование контрактур. Локализация зоны поражения в шейных сегментах проявляется вялым парезом верхних конечностей и спастическим нижних, в грудных сегментах — центральным нижним парапарезом, в пояснично-крестцовых — периферическим парапарезом.
Сенсорные нарушения возникают ниже уровня поражения, зависят от локализации инсультного очага в поперечнике спинного мозга. При обширном спинальном инсульте с патологическими изменениями по всему спинномозговому поперечнику отмечается выпадение всех видов чувствительности, тазовые нарушения, двусторонний двигательный дефицит. Вовлечение половины поперечника приводит к развитию синдрома Броун-Секара: гомолатерально выявляются двигательные нарушения, выпадение глубокой чувствительности, гетеролатерально — нарушения поверхностного (болевого, температурного) восприятия.
При поражении вентральной половины (катастрофа в передней спинномозговой артерии) моторные расстройства сопровождаются выпадением болевого чувства, задержкой мочи, кала. Тактильное, мышечно-суставное восприятие сохранены. Дорсальный инсульт (патология задней спинномозговой артерии) наблюдается редко, проявляется синдромом Уильямсона: спастический парез, сенситивная атаксия, сегментарная гипестезия, утрата вибрационной чувствительности нижних конечностей. Изолированное поражение переднего рога отличается наличием лишь одностороннего периферического пареза.
Осложнения
Спинальный инсульт характеризуется двигательными нарушениями, без соответствующего лечения трансформирующимися в стойкие ограничения двигательной функции. Пациенты утрачивают способность свободно передвигаться, при спастическом парезе ситуация усугубляется развитием контрактур суставов. В случае выраженного тетрапареза больные оказываются прикованными к постели. Обездвиженность опасна развитием пролежней, застойной пневмонии. Тазовые нарушения осложняются восходящей инфекцией мочевыводящих путей: уретритом, циститом, пиелонефритом. Присоединение инфекционных осложнений способно привести к сепсису с угрозой летального исхода.
Диагностика
Диагностические мероприятия начинаются со сбора анамнеза. Имеет значение наличие стадии предвестников, острое/подострое начало, последовательность развития симптоматики. Выявленный в ходе неврологического осмотра моторный/сенсорный дефицит позволяет неврологу предположить топический диагноз, однако разнообразие индивидуальных вариантов спинального кровоснабжения обуславливает сложности определения места сосудистой окклюзии или разрыва. С целью уточнения диагноза проводятся инструментальные исследования:
- Томография позвоночника. Компьютерная томография позволяет определить смещение, повреждение позвонков, наличие осколков, остеофитов, сужение межпозвонковой щели. МРТ позвоночника лучше визуализирует спинной мозг, даёт возможность диагностировать межпозвоночную грыжу, компрессию позвоночного канала, спинальную опухоль, гематому.
- Люмбальная пункция. У 30% пациентов исследование цереброспинальной жидкости не выявляет отклонений. У большинства больных в стадии развития патологии наблюдается повышение концентрации белка до 3 г/л, плеоцитоз 30-150 клеток в 1 мкл. Геморрагический вариант сопровождается появлением в ликворе эритроцитов.
- Спинальная ангиография. Проводится для выявления аневризм, мальформаций, тромбоза, сдавления сосуда извне. Более простым, но менее информативным исследованием спинального кровообращения в грудном и поясничном отделах является УЗДГ аорты и её ветвей.
- Электронейромиография. Необходима для обнаружения клинически не диагностируемого расстройства иннервации отдельных мышц.
Для определения причинной фоновой патологии по показаниям проводят консультации терапевта, кардиолога, эндокринолога, гематолога, исследуют кровь на сахар, уровень липопротеидов, холестерина, делают коагулограмму. Дифференциальная диагностика осуществляется с острым миелитом, опухолью спинного мозга, инфекционной миелопатией, сирингомиелией, эпидуральным абсцессом. Важной для определения лечебной тактики является дифференцировка геморрагического и ишемического характера инсульта.
Лечение спинального инсульта
При данном заболевании требуется проведение ургентных лечебных мероприятий. Раннее начало терапии позволяет остановить расширение зоны спинального поражения, предотвратить гибель нейронов. Осуществляется комплексное консервативное лечение, соответствующее виду инсульта:
- Неспецифическая терапия. Назначается независимо от вида инсульта, направлена на снижение отёка, поддержание метаболизма нейронов, повышение устойчивости спинальных тканей к гипоксии, профилактику осложнений. Проводится мочегонными (фуросемидом), нейропротекторами, антиоксидантами, витаминами группы В.
- Специфическая терапия ишемии. Улучшение кровообращения ишемизированной зоны достигается применением сосудорасширяющих, дезагрегирующих, улучшающих микроциркуляцию средств. При тромбоэмболии показаны антикоагулянты: гепарин, надропарин.
- Специфическая терапия геморрагии. Заключается в использовании гемостатических фармпрепаратов: викасола, эпсилонаминокапроновой кислоты. Дополнительно назначаются ангиопротекторы, укрепляющие стенки сосудов.
В случае разрыва сосуда, сдавления опухолью, тромбоэмболии возможно хирургическое лечение. Операции проводятся нейрохирургами, сосудистыми хирургами в экстренном порядке. Перечень возможных оперативных вмешательств включает:
- Реконструктивные сосудистые операции: тромбоэмболэктомию, стентирование поражённого сосуда, ушивание/клипирование дефекта сосудистой стенки.
- Ликвидацию ангиодисплазии: иссечение мальформации, перевязку/склерозирование приводящих сосудов, резекцию аневризмы.
- Ликвидацию компрессии: удаление экстра-/интрамедуллярной спинальной опухоли, дискэктомию при грыже, фиксацию позвоночника.
В восстановительном периоде врачами реабилитологами применяется весь арсенал средств для скорейшего восстановления утраченных неврологических функций. Назначается лечебная физкультура, массаж, физиотерапия. Улучшению проводимости нервных волокон способствует электромиостимуляция, восстановлению произвольного контроля мочевыделительной функции — электростимуляция мочевого пузыря.
Прогноз и профилактика
Спинальный инсульт не является столь угрожающим жизни состоянием, как церебральный. Летальный исход возможен при злокачественных новообразованиях, тяжёлом общесоматическом фоне, присоединении вторичной инфекции. Своевременное лечение способствует быстрому регрессу симптоматики. Обширность зоны поражения, позднее начало лечения, сопутствующая патология обуславливают неполное восстановление, инвалидизацию пациента вследствие стойких резидуальных парезов, тазовых, чувствительных нарушений. Профилактика заболевания основана на своевременной терапии сосудистых заболеваний, выявлении и удалении мальформаций, лечении межпозвоночных грыж, предупреждении травм позвоночника. Большое значение имеет исключение предрасполагающих факторов: ведение активного образа жизни, нормализация веса, сбалансированное питание, отказ от курения.
Источник
