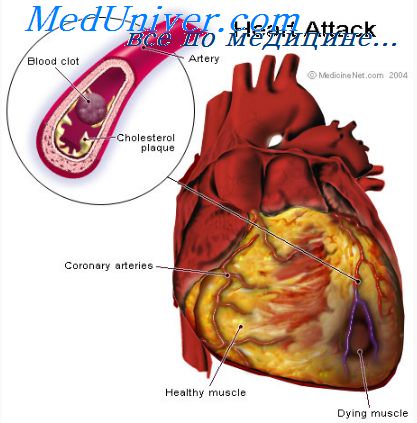
Основной причиной смерти больных инфарктом миокарда является

Инфаркт миокарда. Причины смерти при инфаркте миокардаСразу же после острой коронарной окклюзии кровоток в сосудах, расположенных ниже места окклюзии, прекращается, за исключением небольшого коллатерального тока крови из пограничных сосудов. Зона миокарда, где кровоток отсутствует или настолько мал, что не может поддерживать жизнеспособность клеток, становится зоной инфаркта. Весь же патологический процесс называют инфарктом миокарда. Вскоре после начала развития инфаркта некоторое количество крови начинает проникать в пораженную зону по коллатеральным сосудам. Это в сочетании с нарастающим расширением и переполнением местных сосудов приводит к застою крови в инфарктной зоне. Вместе с тем мышечные волокна используют последние порции кислорода, и гемоглобин крови в зоне инфаркта полностью восстанавливается. В связи с этим инфарктная зона приобретает характерный сине-коричневый цвет с переполненными кровью сосудами, кровоток в которых остановился. На более поздних стадиях увеличивается проницаемость сосудистых стенок, происходит выход жидкости, и ткани становятся отечными. Мышечные волокна тоже начинают набухать, что связано с нарушением клеточного метаболизма. Через несколько часов после прекращения кровоснабжения кардиомиоциты погибают. Сердечной мышце требуется примерно 1,3 мл кислорода на 100 г ткани в минуту только для того, чтобы сохранить жизнеспособность. Сравните эту величину с нормальным снабжением левого желудочка в состоянии покоя, которое составляет 8 мл кислорода на 100 г мышечной ткани в минуту. Следовательно, если сохраняется 15-30% нормального уровня коронарного кровотока, характерного для состояния покоя, некроз клеток не происходит. Субэндокардиальный инфаркт. Во внутренних, субэндокардиальных слоях миокарда инфаркт развивается гораздо чаще, чем в наружных, эпикардиальных слоях. Это можно объяснить тем, что субэндокардиальные мышечные волокна имеют неблагоприятные условия кровоснабжения, потому что кровеносные сосуды внутренних слоев миокарда подвергаются действию внутрисердечного давления. Происходит сдавливание (или компрессия) этих сосудов, особенно во время систолы желудочков. В связи с этим при нарушениях коронарного кровообращения первыми повреждаются субэндокардиальные участки сердечной мышцы, а затем патологический процесс распространяется к наружным, эпикардиальным участкам.
Причины смерти при острой коронарной окклюзииОсновными причинами смерти при острых инфарктах миокарда являются: (1) уменьшение сердечного выброса; (2) застой крови в сосудах малого круга кровообращения и смерть в результате отека легких, (3) фибрилляция сердца; (4) разрыв сердца (гораздо реже). Уменьшение сердечного выброса. Систолическое растяжение и кардиогенный шок. Если часть миокардиальных волокон не сокращается, а другая — сокращается, но слишком слабо, насосная функция патологически измененных желудочков резко нарушается. Сила сердечных сокращений при инфаркте часто уменьшается даже в большей степени, чем можно было ожидать. Причиной этого является так называемый феномен систолического растяжения. На рисунке видно, что в то время как здоровые участки сердечной мышцы сокращаются, ишеминизированные участки, в которых мышечные волокна подверглись некрозу и не функционируют, вместо сокращения выбухают наружу под действием высокого внутрижелудочкового давления. Из-за этого сокращение желудочка становится малоэффективным. Когда сократительная способность сердца снижается, и оно оказывается не в состоянии перекачивать достаточное количество крови в периферическую артериальную систему, развивается сердечная недостаточность и некроз периферических тканей в результате так называемой периферической ишемии. Это состояние называют коронарным шоком, кардиогенным шоком, сердечным шоком или недостаточностью сердечного выброса. Оно подробно изложено в следующей главе. Кардиогенный шок обычно развивается, если более 40% массы левого желудочка подверглось инфаркту, у 85% больных это приводит к летальному исходу. Застой крови в венозной системе. Когда насосная функция сердца снижается, возникает застой крови в предсердиях, а также в сосудах малого или большого круга кровообращения. Это приводит к увеличению капиллярного давления, особенно в капиллярах легких. В первые несколько часов после инфаркта миокарда застой крови в венах не создает дополнительных трудностей для гемодинамики. Симптомы венозного застоя появляются через несколько дней по нескольким причинам. Резкое уменьшение сердечного выброса ведет к уменьшению почечного кровотока. Затем уменьшается почечный диурез. Происходит увеличение общего объема циркулирующей крови, и появляются симптомы венозного застоя. В этой связи у многих больных, состоянию которых в первые несколько дней, казалось бы, ничего не угрожает, внезапно развивается отек легких. Через несколько часов после появления первых легочных симптомов многие пациенты умирают. – Также рекомендуем “Фибрилляция желудочков после инфаркта миокарда. Разрыв стенки желудочка в зоне инфаркта” Оглавление темы “Инфаркт миокарда. Сердечная недостаточность”: |
Источник

Инфаркт миокарда – это ишемический некроз сердечной мышцы, который вызван острой недостаточностью кровообращения непосредственно в самом сердце. Смерть наступает в течение нескольких часов после появления первых признаков.
Статистика смертности от инфаркта
Инфаркт находится в топе списка причин смерти. У женщин это состояние возникает в пять раз реже, чем у представителей сильного пола. До 70% пациентов с диагнозом инфаркт – это лица старше 55 лет, но в последние годы не редки случаи, когда ишемическая болезнь сердца диагностируется у людей в возрасте от 30-35 лет. Смерть от инфаркта миокарда наступает в 20% зарегистрированных случаях, показатель летального исхода среди поступивших в стационар составляет около 35%.
Классификации инфарктов
Различают три вида инфарктов. Ниже даны их характеристики. Кроме этого в таблице указаны органы, в которых на фоне нарушенного кровообращения начинаются некротические процессы.
Вид инфаркта | Краткая характеристика | Орган, который подвергается поражению |
Ишемический (белый) | Прекращение движения крови в сосудах. Появляется сухой некроз. Ткани и клетки не снабжаются питательными веществами. | Головной мозг, почки, селезенка, сердце. |
Геморрагический (красный) | Возникает из-за застойных явлений в венах. Зона некроза пропитана кровью, ее избыток вызывает поражения клеток, поэтому такой вид инфаркта называют «красным». | Легкие, кишечник, головной мозг, селезенка. |
Анемический или ишемический с геморрагическим поясом | Сочетает в себе два вида поражений – это сухой некроз с кровоизлиянием. Пораженная область светлая с красным ободком. | Сердце, почки, селезенка. |
Примечание: При поражении двух главных органов человека – мозга и сердца, вероятность смерти составляет до 90%.
В классификации инфарктов миокарда различают, следующие типы:
- болевой;
- безболевой;
- абдоминальный;
- церебральный;
- комбинированный;
- атипичный.
В зависимости от глубины поражения сердечной мышцы инфаркт бывает:
- субэндокардиальный (в глубоких слоях миокарда);
- субэпикардиальный (в наружных слоях);
- интрамуральный (в толще мышечных стенок миокарда);
- трансмуральный инфаркт (на передней стенке сердца).
В зависимости от зоны поражения различают очаговый или обширный инфаркты. Очаговый инфаркт приводит к неглубокому некрозу и захватывает поражением незначительные области. Зоны некроза впоследствии рубцуются. При своевременно оказанной помощи серьезной угрозы для жизни пациента нет.
При обширном инфаркте зона некроза распространяется на все слои сердечной мышцы и поражает обширные участки. Состояние осложнено разрывами сердца, болевым шоком, тромбоэмболиями, симптомами «острого живота», перикардитом. Большая часть клеток сердца отмирает и больше не восстанавливается. Это приводит к посмертному диагнозу пациента «смерть от инфаркта» в 80% случаев.
Факторы возникновения
Основной причиной инфаркта является нарушение в работе системы кровообращения. На это может повлиять несколько факторов, к которым относятся:
- Резкое прекращение притока артериальной крови по коронарному сосуду (при закрытии просвета сосуда).
- Несовпадение потребности миокарда (среднего мышечного слоя сердца) в кислороде и возможностей коронарных сосудов обеспечить эту необходимую потребность. В нормальных условиях миокард забирает из крови 70-75% содержащегося в ней кислорода. Для сравнения: потребность мышц в кислороде составляет около 25-30%. Потому сердце так сильно зависит от способности коронарных артерий адекватно реагировать на изменение рабочих нагрузок в самом миокарде.
- Артериальная гипертония – когда повышенное давление заставляет сердце работать быстрее, а значит, и износ самой мышцы и сосудов увеличивается в разы.
- Тромбофлебит.
- Застой и скопление жидкостей различной этиологии между оболочками мышцы сердца.
- Поражения сердца вследствие травмы или отравления.
Если не удастся быстро не восстановить кровообращение, то возникнет угроза жизни, и все может закончиться смертью больного.
Причины, ухудшающие работу сердца и кровеносной системы:
- патология липидного обмена, когда в крови возрастает количество жира, холестерина и триглицеридов. Это способствует уменьшению просветов сосудов, что приводит к нарушению кровообращения.
- снижение двигательной активности. У больных, прикованных к постели, смерть от инфаркта случается чаще.
- лишний вес пациента.
- заболевания эндокринной системы (сахарный диабет).
- наличие вредных привычек (алкоголизм, курение).
- гипертония.
- отягощенная наследственность.
- длительная или краткосрочная потеря сознания в анамнезе.
- ранее перенесенные операции на сердечной мышце.
- остановка сердца.
- повышенный тонус нервной системы.
- высокая частота сердечных сокращений (90 ударов в минуту) и др.
Симптомы
При надвигающемся инфаркте миокарда можно наблюдать следующую картину:
- возникает сильная внезапная боль в груди или за грудиной, которая иррадиирует (отдается) в руках, спине, желудке, шее, плечах или даже челюсти;
- больному не хватает воздуха, он начинает вдыхать с силой;
- появляется головокружение, выступает холодный пот, кожные покровы бледнеют;
- нарастает ощущение сильной усталости;
- повышаются нервозность, чувство тревоги, беспричинной паники.
Заметив, что человек находится в подобном состоянии, необходимо срочно вызвать бригаду врачей. При разговоре с диспетчером необходимо сообщить, что у больного подозрение на инфаркт. На такой вызов будет направлен полностью оборудованный реанимобиль с кардиографом и соответствующими медикаментами.
Часто инфаркт миокарда не имеет постоянных симптомов. Это объясняется различными зонами локализации некроза и в зависимости от этого, различной интенсивностью возникшего болевого симптома. Такое положение дел затрудняет диагностику. Часто больной и его окружение не успевают адекватно отреагировать на сердечный приступ: отсутствие сердечных ритмов возникает очень стремительно. Внезапная остановка сердца может случиться при полном отсутствии какой-либо симптоматики. Отсутствие характерных признаков затрудняет срочную госпитализацию пациента. Вот почему при обширном инфаркте умирают внезапно дома, и часто рядом нет лица, способного распознать патологический процесс и оказать первую помощь.
Помощь при внезапной остановке сердца
Тем не менее, обнаружив, что у человека случилась остановка сердца, нужно незамедлительно вызвать «Скорую помощь», сообщив оператору, что у человека произошла остановка сердца. Желательно самостоятельно выполнить непрямой массаж сердца, провести искусственную вентиляцию легких по технике дыхания «рот в рот». Это даст возможность организму продержаться до приезда врачей.
В клинике, в отделении интенсивной терапии, мероприятиями по возвращению пациента к жизни станут проведение дефибрилляции сердца при помощи импульсов электрического тока, интубации легких, введения специальных лекарств, питающих сердечную мышцу. Если все сделано правильно, а главное, быстро, у пациента останется шанс выжить.
Важно! У женщин симптоматика инфаркта может быть нечеткой. Ее можно перепутать с гриппом или сильным переутомлением. Следует обратить внимание на сердечный ритм и оказать немедленную помощь, так как смерть при инфаркте наступает очень быстро.
Как выглядит смерть от инфаркта
Любые причины смерти при инфаркте миокарда связаны со сбоем в работе кровеносной системы. Патологический процесс в сердечной мышце приводит к необратимым процессам, смертельным ощущениям и, как правило, смерти.
Процессы в организме
Нарушение кровоснабжения сердечной мышцы любой этиологии, являющееся причиной смерти от инфаркта, проявляется следующими признаками:
Причина | Следствие |
Нарушение ритмичности и последовательности стадии возбуждения и сокращения сердечной мышцы | Кровь перекачивается в недостаточном объеме, возникает коронарный шок (резкое снижение способности миокарда сокращаться). В этом случае наступает клиническая смерть. |
Остановка венозного кровотока | Происходит отек легких и наступает смерть при инфаркте. |
Несогласованность работы сердечных желудочков | В желудочках сердца возникают дезорганизованные серии импульсов, их источник находится в нижних камерах сердца. Перекачка крови прекращается, что служит причиной смерти при инфаркте миокарда. |
Разрыв стенок сердца | Сердце переполняется кровью, происходит разрыв и мгновенная остановка сердечных сокращений. |
Внешние признаки смерти от инфаркта
По некоторым признакам можно понять, что человек уже не жилец.
Они показывают, как выглядит смерть, возникающая от инфаркта. В этих случаях констатируют следующие симптомы наступающей кончины:
- тахикардия или брадикардия;
- снижение показателей артериального давления: пульс становится очень редким;
- кожа приобретает синеватый оттенок, особенно быстро синеют губы;
- в легких происходит застой жидкости и отек;
- потеря сознания;
- судороги;
- расширенные зрачки – реакция на свет почти полностью утрачена;
- дыхание вначале шумное и частое, впоследствии становится более редким, вплоть до полной остановки (регистрируют апноэ).
- отсутствие кривой на электрокардиограмме.
Важно! Необратимые процессы в организме развиваются через 3-5 минут после констатации клинической смерти. Только около 3-4% пациентов выходят без последствий из состояния клинической смерти. Остальные пациенты после реанимации восстанавливают не все функции организма.
Внешние признаки смерти от инфаркта никак не отражаются уже на мертвом теле больного. Трупное окоченение и изменение цвета кожных покровов происходят в те же сроки, как и у пациентов, смерть, которых наступила по другим причинам.
Кому грозит инфаркт
Можно выделить группы пациентов, у которых риск наступления смерти от инфаркта миокарда очень высок:
- реанимированные после остановки сердца, клинической смерти;
- люди с острой сердечной недостаточностью (функция сокращения сердечной мышцы полностью не восстановлена);
- лица с наличием в анамнезе ишемии миокарда (снижением притока крови к отдельным участкам сердца);
- больные с ярко проявляющейся гипертрофией (утолщением) левого желудочка, что видно при обследовании;
- пациенты с врожденными или смертельными заболеваниями или имеющие необратимые анатомические изменения сердца (пролапс клапанов, «спортивное сердце», врожденные аномалии в коронарных сосудах, саркоидоз);
- больные с любыми новообразованиями области миокарда;
- страдающие апноэ (остановкой дыхания) во время сна.
Когда от инфаркта не умирают
Благоприятный прогноз дают больным с незначительным, локализованным поражением миокарда, когда некрозу подвержена только часть органа. В этом случае клетки, оставшиеся невредимыми, берут на себя функции всего органа, а человек, пройдя необходимую терапию и реабилитационные мероприятия, продолжает жить дальше. Однако при этом крайне важно соблюдать все рекомендации лечащего врача.
Медицина не стоит на месте: ученые трудятся над созданием лекарств, методик, которые сократят смертность от инфаркта. А пока этого не произошло, человек должен позаботиться о своем здоровье, чтобы избежать инфаркта.
Видео
311
Источник
Последствия от инфаркта миокарда, классификация, кому грозит, первая медицинская помощь и причины смерти
Заболевания сердечно-сосудистой системы занимают лидирующие места по количеству смертей в мире. Каждый год миллионы людей страдают от проявлений ишемической болезни сердца (ИБС). Самый распространенный вариант осложнения этого состояния – инфаркт миокарда.
Это заболевание в первых рядах по смертности во всех цивилизованных странах. У женщин инфаркт возникает в пять раз реже, чем у мужчин, а возраст 70% заболевших составляет от 55 до 65 лет.
К сожалению, недуг «молодеет», и все чаще стали встречаться случаи заболевания в возрасте от 35 лет.
Статистика неутешительная: внезапная смерть от инфаркта составляет 20%, а около 30-35% людей, которые поступили с этим диагнозом в стационар, умирают.
Над созданием клинической классификации инфаркта миокарда работало много специалистов, собранных в рабочие группы. В частности, над определением заболевания в 2007 году содействовали кардиологические сообщества Европы, Америки и Всемирной организации. В результате были выделены следующие клинические формы инфаркта миокарда:
- Первый тип (спонтанный ИМ) — расстройство коронарного кровообращения, которое развивается на фоне изменения структуры атеросклеротической бляшки из-за ее растрескивания, эрозии или расслоения.
- Второй тип (вторичный ИМ) — недостаток кислорода связан с нарушением его поступления или повышенным потреблением, что нередко наблюдается при анемии, гипертонии, гипотонии, эмболии, спазме коронарных артерий.
- Третий тип (внезапная коронарная смерть) — может быть связана со смертью больного или же с повышенным риском резкой остановки сердца. В патологическом процессе нередко определяется блокада левой ножки пучка Гиса, тромбоз коронарного сосуда.
- Четвертый А тип (ЧКВ-ассоциированный ИМ) — ишемия развивается на фоне чрезкожного коронарного вмешательства.
- Четвертый Б тип (ИМ из-за тромбоза стента) — нарушение должно быть подтверждено аутопсией или ангиографией.
- Пятый тип (АКШ-ассоциированный ИМ) — ишемия возникает в результате проведения аортокоронарного шунтирования.
В некоторых случаях у одного и того же больного отмечается несколько типов ИМ. При этом следует знать, что термин “инфаркт миокарда” и “некроз кардиомиоцитов” не одно и то же. Последнее патологическое состояние в основном связано с аорто-коронарным шунтированием, которое проводилось на фоне недостаточности почек или сердца, электростимуляции сердечной деятельности, воспаления миокарда или же электрофизиологической абляции.
Распространенная во врачебной практике клиническая классификация инфаркта миокарда:
- По периодам развития: острейший (развивается первые шесть часов от начала приступа), острый (до 14 дней), подострый (до двух месяцев), период рубцевания (два месяца и более).
- По объёму поражения: мелкоочаговый (считается не Q-инфарктом) и крупноочаговый (еще известный как трансмуральный), при котором появляется патологический зубец Q.
- По анатомическому расположению участка поражения: субэндокардиальный, субэпикардиальный, интрамуральный и трансмуральный.
- По локализации некротического очага: ИМ правого желудочка, септальный ИМ (или межжелудочковой перегородки), изолированный ИМ (или верхушки сердца), ИМ левого желудочка (может быть на передней стенке, задней, боковой и нижней).
- По течению инфаркт миокарда бывает затяжным, моноциклическим, рецидивирующий и повторный.
Как инфаркт влияет на качество и продолжительность жизни
Инфаркт миокарда считается острой формой ишемической болезни сердца (ИБС), которая характеризуется нарушением кровоснабжения мышечных волокон и развитием некроза с формированием рубца. Плотная соединительная ткань не выполняет необходимой сократительной и проводящей функции, что способствует развитию сердечной недостаточности. Нарушение кровообращения ухудшает качество жизни пациента и нередко становится причиной инвалидизации.
Факторы, влияющие на общее состояние пациента после инфаркта миокарда:
- выраженные отеки на ногах, скопления жидкости в брюшной и грудной полости с развитием одышки;
- периодические боли за грудиной (чаще ночные);
- постоянная усталость;
- нарушение сна;
- необходимость ограничения привычной физической нагрузки;
- полный отказ от алкоголя и курения;
- изменение режима питания;
- затруднения в сексуальной жизни;
- ограничения в поездках и путешествиях;
- привязанность к препаратам и частые побочные эффекты;
- материальные затраты, связанные с покупкой лекарственных средств.
Объективная оценка влияния инфаркта миокарда (ИМ) на жизнь человека проводится с помощью специальных шкал и стандартизированных опросников.
Общий прогноз в постинфарктном периоде высчитывается отдельно для каждого больного, поскольку берутся во внимание дополнительные данные коморбидного фона и индивидуальных особенностей.
Чтобы самостоятельно улучшить прогноз, пациентам рекомендовано:
- контроль течения заболевания с регулярными осмотрами и дополнительными исследованиями;
- обращение к врачу при появлении новых симптомов;
- изменение образа жизни;
- системный прием медикаментов (для лечения гипертензии, аритмии, профилактики липидных нарушений и тромбообразования).
После перенесенного ИМ требуется пожизненное лечение и реабилитация с целью профилактики осложнений и развития патологий в других органах и системах.
Лидирующее место по числу смертей во всем мире на сегодняшний день принадлежит сердечно-сосудистым заболеваниям. Огромное количество людей ежегодно страдает от различной степени тяжести проявлений ишемической болезни сердца, наиболее распространенным осложнением которой выступает инфаркт миокарда.
Причины инфаркта миокарда
При инфаркте миокарда происходит закупорка одного из коронарных сосудов тромбом. Это запускает процесс необратимых изменений в клетках и через 3-6 часов от начала окклюзии мышца сердца на этом участке погибает.
Заболевание может возникнуть на фоне ишемической болезни сердца, артериальной гипертонии, а также при атеросклерозе. Основными причинами, способствующими возникновению инфаркта миокарда, являются: переедание, неправильное питание, избыток в пище животных жиров, недостаточная двигательная активность, гипертоническая болезнь, вредные привычки.
В зависимости от размера погибшего участка выделяют крупно и мелкоочаговый инфаркт. Если некроз захватывает всю толщу миокарда, его называют трансмуральным.
Сердечная мышца кровоснабжается венечными артериями, по которым поступает кислород и питательные вещества. При закупорке (обтурации) просвета сосуда больший или меньший участок миокарда перестает кровоснабжаться, что приводит сначала к ишемии, а затем отмиранию (некрозу) ткани.
Основные причины облитерации коронарной артерии:
- До 98% случаев связаны с атеросклерозом коронарных сосудов.
- Облитерация из-за хирургического вмешательства.
- Закупорка сосуда эмболом (жировым, тромбо подобным и пр.)
- Спазм венечных сосудов.
В некоторых случаях наблюдается аномалия развития коронарных артерий, тогда из-за подобного порока миокард также недостаточно кровоснабжается.
Некроз мышечной ткани может возникнуть в любом другом участке организма, но сердце имеет жизненно важное значение, именно поэтому при его поражении высок риск гибели больного.
Главной причиной смертей от инфаркта миокарда в больницах считают аритмию, т.е. критическое изменение сердечного ритма. Она подразделяется на следующие разновидности:
- Резкое уменьшение числа сокращений органа.
- Остановка тока венозной крови, приводящая к недостатку питания лёгких, шоку и летальному исходу.
- Разрыв стенок органа.
- Фибрилляция сердечных желудочков. Сопровождается серией импульсов, исходящих из нижних камер органа. В итоге перекачка крови в другую часть сердца останавливается.
Резкое уменьшение числа сокращений органа приводит к тому, что сердце больше не может забрасывать кровь в артерии. Постепенно развивается некроз тканей и органов. Самое опасное состояние – коронарный шок. После него 95% пациентов умирают.
У многих пациентов может развиваться сразу несколько нетипичных форм недуга. Чаще всего пациенты поступают в больницу с так называемой астматической симптоматикой. Они страдают от удушья, а лекарственные препараты не помогают восстановить нормальное дыхание. Отёк лёгких при этом не наблюдается. Считается, что, если лекарства не помогают, больного нужно сразу направить на ЭКГ. Но это происходит крайне редко. Чаще астматическую форму выявляют после аутопсии.
Гастралгическая форма сопровождается симптомами гастрита. Живот у таких пациентов мягкий. Диета, рвота, приём препаратов для нормализации пищеварения не помогают. Как правило, больные до развития серьёзных осложнений могут находиться дома или в стационаре 2-3 дня. Постановкой диагноза в таких случаях должен заниматься хирург, а не гастроэнтеролог. Опять же наиболее эффективным считается направление больного на ЭКГ.
В момент инфаркта часть сердца не получает крови, и, соответственно, погибает. Способность поврежденного сектора к сокращению резко уменьшается. Это происходит из-за так называемого систолического растяжения. Оно возникает, когда здоровая часть сердца нормально сокращается и создается сильное внутрижелудочковое давление, которое выпячивает погибающую, ишемизированную часть наружу.
Если работа сердца затруднена, может возникнуть застой крови в сосудах легких, ведь без нормального давления, создаваемого сердцем, кровь просто остановится в сосудах. Это может привести к отеку легких, когда жидкость из капилляров попадает в легочные альвеолы.
Развивается фибрилляция желудочков. Из-за возникшей разницы в состояниях желудочков сердца может начаться аритмия – сердце сбивается с ритма. Когда она продолжается достаточно долго, желудочки могут начать сокращаться полностью вразнобой, доходя до фибрилляции – хаотичного сокращения сердечных волокон, а это для организма равнозначно остановке сердца.
В редких случаях от перепадов давления и резко возрастающего напряжения на мышечные волокна, может произойти разрыв сердца, особенно, если инфарктом затронута большая площадь миокарда. Причины смерти здесь очевидны.
Смерть от инфаркта может наступить еще до приезда пострадавшего в больницу. Оказание первой медицинской помощи важно начать как можно раньше.
Статистика
Инфаркт миокарда – это серьезный приступ, представляющий опасность для здоровья и жизни человека. Он развивается на фоне ишемической болезни сердца, считается тяжелейшей ее формой. Речь идет про отмирание определенного участка сердечной мышцы, спровоцированное его кислородным голоданием.Это и есть инфаркт, статистика показывает, что приступы встречаются не только среди пожилых людей, часто наблюдаются и у трудоспособного населения. Такая тенденция заставляет серьезно задуматься над этим вопросом.
Внедрение в клиническую практику хирургических вмешательств (шунтирования и стентирования) обнадеживает: частота развития осложнений в раннем периоде снизилась за последние 15 лет на 25%. Наиболее частые причины смерти после инфаркта:
- острая сердечная недостаточность с развитием отека легких;
- кардиогенный шок – системное нарушение кровообращения с падением артериального давления;
- острая аневризма левого желудочка – истончение стенки с выпячиванием. Ее разрыв сопровождается тампонадой сердца: полости околосердечной сумки заполняются кровью, нарушая сократительную функцию миокарда;
- нарушения ритма и проводимости (фибрилляция желудочков или предсердий, полная атриовентрикулярная блокада и другие);
- системная тромбоэмболия – распространение кровяных сгустков по всему сосудистому руслу с закупоркой артерий почек, головного мозга (с развитием инсульта);
- рецидив инфаркта.
- В 13% случаев заканчивается смертью, а 50% больных приводит к инвалидности.
- Лишь 50% больных с острым инфарктом миокарда доживают до больницы в случае их доставки скорой помощью.
- До 35% больных умирают в больничных условиях по причине возникновения постинфарктных осложнений.
- У 25% больных, которым поставлен диагноз инфаркта миокарда, определяется “немая” форма, никак не проявляемая внешне, поэтому отсутствие симптоматики не является доказательством отсутствия сердечного приступа.
- Инфаркт миокарда может наступить уже в 17-19 лет и этот риск намного выше у тех людей, родители которых болели сердечно-сосудистыми заболеваниями до 60 лет.
- Примерно 41% всех случаев болезни приходится на возраст от 50 до 59 лет.
- В 95% случаев инфаркт миокарда развивается из-за закупорки венечного сосуда.
- Ежегодно на Западе умирают от ИМ 5% пациентов, а в Украине — 30%.
- В Польше начала активно внедряться программа интервенционной кардиологии, что позволило снизить смертность от ИМ с 35% до 4%.
- Примерно каждые 25 секунд в США кто-то умирает от инфаркта миокарда.
Диагностика
В зависимости от стадии развития болезни различают раннюю и позднюю диагностику ИМ. К первой группе относится электрокардиография, эхокардиография, лабораторные анализы. Ко второй — коронарография и сцинтиграфия сердечной мышцы.
Важное значение в определении ИМ имеет электрокардиография. В зависимости от стадии патологического процесса выделяют следующие изменения:
- Во время развития ИМ на ЭКГ видно куполообразное повышение сегмента ST, которое сливается с зубцом Т, повышение зубца R и появление не глубокого зубца Q.
- Острая стадия ИМ характеризуется появлением отрицательного зубца Т, снижением высоты зубца R, углублением зубца Q.
- Процесс заживления ИМ определяется на ЭКГ отрицательным зубцом Т и приближающимся к изолинии сегментом ST.
- Заживший ИМ проявляется на ЭКГ стойким патологическим зубцом Q, который дополняется зубцом R сниженной амплитуды. Сегмент ST и зубец Т соответствуют норме.
Течение инфаркта миокарда в некоторых случаях подобно на клинику других заболеваний. Например, ЭКГ-признаками ИМ сходен с перикардитом, миокардитом. Иррадиирующая боль нередко наблюдается при расслаивающей аневризме аорты, Одышка часто появляется не только при ИМ, но и тромбоэмболии легочной артерии. Поэтому для постановки точного диагноза используются дополнительные методы исследования:
- Эхокардиография — при ИМ наблюдается увеличение сегмента ST на 1 мВ и более, подобное должно отмечаться не менее чем в двух смежных отведениях.
- Лабораторная диагностика (определяются тропонины, миоглобин, креатинфосфокиназа).
- Коронарография — видны суженные или резко прерывающиеся сосуды.
Какой прогноз пациента с инфарктом и как на него повлиять
Инфаркт миокарда способен осложняться заболеваниями различной степени тяжести, поэтому при ИМ чаще всего дают условно неблагоприятный прогноз. Худшие последствия ожидаются в случае обширных инфарктов, когда поражены большие участки сердечной мышцы. Так называемые микроинфаркты могут переноситься на ногах, но это вовсе не значит, что таким больным ничего не угрожает.
Осложнения
Заболевание может давать тяжелые осложнения, которые не всегда сразу проявляются. Поэтому в зависимости от времени развития определяют ранние и поздние осложнения инфаркта миокарда.
- Ранним осложнением считается тромбоэмболия, кардиогенный шок, разрыв сердечной мышцы, кардиогенный шок и острая сердечная недостаточность. Также могут развиваться расстройства проводимости, аллергические и геморрагические поражения.
- Поздние осложнения — развиваются по истечении двух-трех недель от начала возникновения ИМ. Могут выражаться в тромбоэмболии, аневризме сердца, хронической сердечной недостаточности и постинфарктном синдроме.
Смерть от инфаркта: факторы опасности, лечение и профилактика
Коронарная смерть занимает место среди неблагоприятных исходов сердечно-сосудистых заболеваний. Наступление её предсказать крайне тяжело. Причиной смерти от инфаркта является остановка сердца. Она является внезапной, т.е. наступает из-за осложнений после приступа или мгновенно, когда артерии спазмируются.
Факторы, приводящие к инфаркту миокарда и летальному исходу, различны. Чаще всего с болезнью сталкиваются мужчины после 35 лет. Такая зависимость связана с тем, что в мужском организме меньше биологически активных веществ, способствующих естественной эластичности сосудов. У детей внезапную смерть из-за осложнений сердечно-сосудистых заболеваний диагностируют редко.
Чаще всего она связана с врожденными аномалиями развит