Осмотр больного с сердечной недостаточностью

Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
Сбор жалоб, анамнеза и объективное обследование должны быть первыми шагами ведения пациента с сердечной недостаточностью. Эта оценка помогает понять причины СН у конкретного пациента и устранить структурные сердечно-сосудистые нарушения. Необходимо проанализировать и другие вопросы: наличие (или отсутствие) в анамнезе СД, ревматизма, облучения грудной клетки, кардиотоксического действия лекарств, злоупотребления алкоголем и наркотическими препаратами или проведения альтернативной терапии. Для оценки прогноза и дальнейшей терапии следует проанализировать функциональный и гемодинамический статусы пациента.
Первоначальное обследование должно включать клинический анализ крови, мочи, сывороточных электролитов, определение содержания кальция и магния, исследование функции печени и почек, определение гликемии натощак и НbА1c, липидного профиля, гормонов щитовидной железы, рентгенографию грудной клетки, ЭКГ в 12 стандартных отведениях, двухмерную ЭхоКГ с допплерографией, коронарную ангиографию у пациентов со стенокардией или значимой ишемией (кроме пациентов, которым реваскуляризация противопоказана).
Потенциально важным считается определение ферритина плазмы и насыщенности трансферрином для определения гемохроматоза как причины курабельной СН. В диагностике этих пациентов также важно выявление вируса иммунодефицита человека, приступов апноэ во сне, заболеваний соединительной ткани, амилоидоза, феохромоцитомы.
Обновленное Руководство отражает последние данные о МНУП. В Руководстве 2001 г. еще присутствовала неопределенность по поводу рутинного определения МНУП. Данное Руководство АСС/АНА поддерживает необходимость определения МНУП при ургентных состояниях, но не рекомендуется в качестве рутинного или многократного использования.
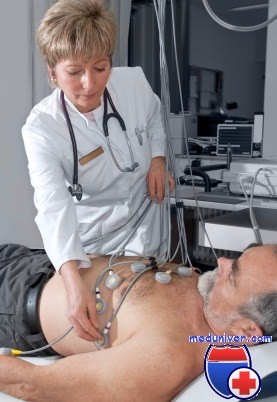
ЭхоКГ позволяет оценить функцию ЛЖ, выявить имеющиеся заболевания миокарда, клапанов или перикарда. ЭхоКГ считают методом выбора для первичной оценки состояния миокарда по сравнению с радионуклидной вентрикулографией или МРТ.
В этом Руководстве повышенное внимание уделено скринингу и оценке ИБС у пациентов с СН, отражающим частоту этих сопутствующих состояний и выживаемость больных тяжелой ИБС и дисфункцией ЛЖ после успешной реваскуляризации. Коронарную ангиографию рекомендуют пациентам со стенокардией или значимой ишемией миокарда и СН без противопоказаний к реваскуляризации (класс I). Пациентам, которые жалуются на боль в груди и имеют СН, руководство рекомендует проведение коронароангиографии (КАГ), исключив этап неинвазивного тестирования (класс IIа). У пациентов без боли в груди Руководство рассматривает КАГ как «возможное вмешательство» для исключения диагноза ИБС. Максимальное нагрузочное тестирование также считается возможным для выяснения, служит ли СН причиной ограничения ФН, и для выявления пациентов с СН и высоким риском, которые могут стать кандидатами на трансплантацию сердца или другие современные методы лечения.
В Руководстве предлагается небольшой выбор неинвазивных методов диагностики для определения вероятности ИБС у пациентов с СН и дисфункцией ЛЖ и ЭКГ-мониторированием по Холтеру у пациентов после ИМ и у пациентов с возможностью ЖТ.
Не рекомендуется рутинное использование биопсии эндокарда, сигнал-усредненной ЭКГ (СУЭКГ), измерение уровня нейрогормонов в крови: норадреналина, эндотелина.
В Руководстве рекомендуется регулярно определять функциональное состояние и статус обьема жидкости у больного с СН, а также давать оценку потенциально опасного поведения или вредных привычек. Не рекомендуется рутинное серийное измерение ФВ; повторная оценка ФВ рекомендуется, если у пациента были изменения в клиническом состоянии, если пациент выздоровел после выраженного клинического события или получал лечение, которое могло повлиять на функцию ЛЖ. Вопрос о необходимости неоднократного определения МНУП остается нерешенным.
– Также рекомендуем “Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии”
Оглавление темы “Патогенез и терапия сердечной недостаточности”:
- Факторы влияющие на релаксацию миокарда. Признаки нарушения релаксации миокарда
- Диастолическая ригидность (жесткость) левого желудочка. Оценка диастолической ригидности миокарда
- Допплеровское исследование ригидности миокарда. Факторы влияющие на ригидность миокарда
- Систолическая жесткость сосудов и миокарда. Дисфункция предсердий и перегрузка объемом
- Лечение сердечной недостаточность с нормальной ФВ. Эффективность лекарств при сердечной недостаточности
- Стадии сердечной недостаточности. Классы сердечной недостаточности
- Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
- Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии
- Лечение терминальной сердечной недостаточности. Эпидемиология сердечной недостаточности
- Ведение пациентов с сердечной недостаточностью. Ведение пациентов с терминальной СН
Источник
Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
Тщательный сбор анамнеза — важная часть обследования пациента с застойной сердечной недостаточностью. При этом выявляют факторы риска или анамнез ишемическои болезни сердца; наличие гипертензии и диабета и особенности их лечения; наличие шумов в сердце или других данных, свидетельствующих о клапанной патологии; наличие и степень алкогольной зависимости.
Также важно выяснить особенности симптомов у данного пациента. Анамнез должен включать время возникновения каждого симптома и его отношение к предполагаемому времени заболевания сердца, частоту обострений, вероятные провоцирующие факторы, указания на лечебные вмешательства, прошлый и настоящий функциональный статус.
При этом статус должен быть описан в соответствии с функциональной классификацией Нью-Йоркской кардиологической ассоциации (NYHА): 1-й класс соответствует бессимптомному периоду, ко 2-му классу относятся больные с проявлениями заболевания только при чрезмерной физической активности, к 3-му и 4-му классам — соответственно, при повседневных физических нагрузках и в покое.
У больного с ишемической болезнью сердца необходимо установить наличие приступов стенокардии и их связь с проявлениями застойной сердечной недостаточности. Больные с поражениями клапанов должны быть тщательно опрошены для исключения подострого эндокардита как причины ухудшения состояния. Не должны остаться незамеченными признаки тромбоэмболических осложнений и нарушений ритма.
У пациента с ишемической болезнью сердца в период тахикардии может произойти нарастание ишемии, обострение застойной сердечной недостаточности и укорочение времени заполнения желудочков кровью, что способствует снижению величины сердечного выброса при диастолической дисфункции.

Рекомендуем к просмотру видео техники аускультации сердца
Физикальное обследование при застойной сердечной недостаточности
Данные объективного обследования могут быть разнообразными. Состояние больного может соответствовать острому или хроническому течению заболевания. У таких больных, как правило, отмечается тахикардия при отсутствии нарушений проводимости. Кожа обычно холодная и сухая, что характерно для сниженного сердечного выброса и вазоконстрикции. При поражении правых отделов сердца может быть выраженным набухание шейных вен, а пульсация яремных вен может отражать трикуспи-дальную регургитацию.
У больных с поражением правых отделов сердца выявляется также печеночно-яремный рефлюкс. Пульсация каротидных и периферических сосудов, как правило, понижена в поздней стадии заболевания; сосудистые шумы могут отражать наличие распространенного атеросклероза. При обследовании легких могут выявляться признаки легочного застоя с сухими и влажными хрипами, так же как и наличие жидкости в полости плевры.
При пальпации в проекции сердца часто обнаруживаются смещенный верхушечный толчок и ритм галопа. Тоны сердца обычно приглушены; в зависимости от степени выраженности заболевания и его причины могут выявляться патологические III и IV тоны. S3 (III тон) часто выслушивается у больных со сниженной систолической (сократительной) функцией, a S4 (IV тон) может определяться при сопутствующем нарушении податливости стенки желудочка.
Выслушивание шумов в сердце может оказаться ключевым моментом в диагностике заболевания сердца, лежащего в основе застойной сердечной недостаточности, или может указывать на наличие функциональной митральной и трикуспидальной регургитации в результате дилатации желудочков и клапанного кольца в области атриовентрикулярного соединения. Обследование органов брюшной полости может выявить наличие асцита и гепатомегалии у больных с вовлечением в процесс правых камер сердца, пульсацию печени при выраженной трикуспидальной регургитации.
Может отмечаться развитие отеков нижних конечностей и других областей (в зависимости от положения тела больного), после надавливания на которые остается ямка. Кожа на этих участках иногда с признаками хронической пигментации в результате длительной гипоперфузии.
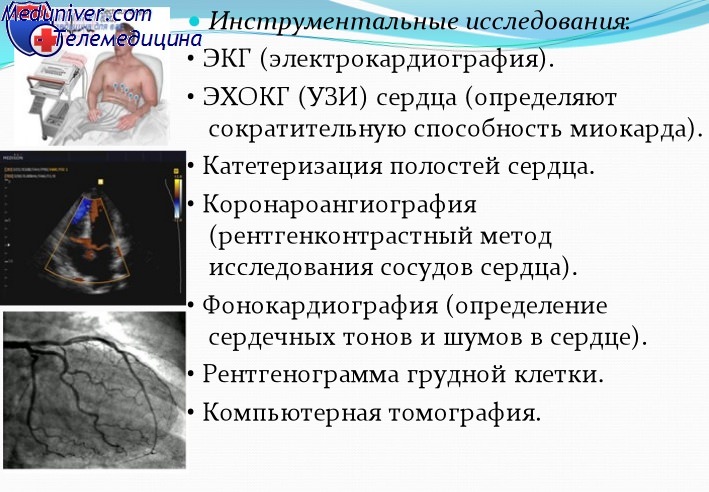
Лабораторные и инструментальные данные при застойной сердечной недостаточности
Изменения в анализах крови у больных с застойной сердечной недостаточностью в целом не специфичны, хотя при ишемии или миокардите может отмечаться острое повышение активности миокардиальных ферментов. Кроме того, при подозрении на инфекционный или воспалительный генез заболевания полезны серологические исследования.
Рентгенограмма грудной клетки помогает выявить наличие кардиомегалии, изменения сосудистого рисунка и типичную картину центрального легочного застоя в дополнение к плевральному выпоту и линиям Керли типа В. Могут отмечаться изменения на электрокардиограмме (ЭКГ), свойственные инфаркту, острой ишемии или неспецифическим изменениям сегмента ST и зубца Т. Часто присутствуют признаки гипертрофии ЛЖ или блокады левой ножки пучка Гиса.
Метод эхокардиографии очень полезен для оценки функциональных возможностей сердца, хотя показатели систолической функции значительно превосходят по чувствительности и специфичности таковые для диастолической функции. Эхокардиография позволяет проводить измерения объема камер сердца в динамике, оценивать функциональные возможности и наличие гипертрофии, диагностировать поражения клапанов и количественно их характеризовать, а также выявлять возможные вегетации на клапанах, тромбы и выпот в полости перикарда.
Изотопные исследования полезны для определения жизнеспособности миокарда в участках фокального нарушения сократимости у пациентов с ишемической болезнью сердца; после выполнения реваскуляризации в некоторых участках может восстановиться сократительная функция. Это явление получило название спящий (гибернирующий) миокард.
До 50 % дефектов, которые при стандартном сканировании с таллием выглядят как нежизнеспособные рубцы, могут при проведении исследований с повторными инъекциями или при магнитно-резонансных исследованиях оказаться участками жизнеспособного миокарда. Сканирование с галлием может способствовать выявлению острого миокардита.
Катетеризация полостей сердца используется для измерения давления заполнения, диагностики шунтов, установления природы констриктивных или рестриктивных изменений, для оценки систолической функции ЛЖ, а также для выполнения биопсии, измерения трансклапанных градиентов и степени регургитации, диагностики ишемической болезни сердца. В процессе такого исследования могут выполняться также терапевтические вмешательства — коронарная ангиопластика и вальвулопластика.
– Также рекомендуем “Неотложная помощь при острой сердечной недостаточности – лечение”
Оглавление темы “Сердечная недостаточность”:
- Что такое застойная сердечная недостаточность? Причины
- Механизмы развития застойной сердечной недостаточности – патофизиология
- Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
- Неотложная помощь при острой сердечной недостаточности – лечение
- Лечение хронической систолической сердечной недостаточности – мочегонные средства
- Вазодилататоры при хронической систолической сердечной недостаточности
- Инотропные средства при хронической систолической сердечной недостаточности
Источник
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
- Что такое сердечная недостаточность?
- Что вызывает сердечную недостаточность?
- Какие виды сердечной недостаточности и каковы их симптомы?
- На какие классы делится сердечная недостаточность?
- Как диагностируется сердечная недостаточность?
- Как лечится сердечная недостаточность?
- Каковы шансы на выздоровление от сердечной недостаточности?
Что такое сердечная недостаточность?
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
- Левосторонняя сердечная недостаточность
- Правосторонняя сердечная недостаточность
- Глобальная сердечная недостаточность
- Систолическая сердечная недостаточность
- Диастолическая сердечная недостаточность
- Хроническая сердечная недостаточность
- Острая сердечная недостаточность
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Записаться к кардиологу
Источник
