Осложнения инфаркта миокарда патогенез
Лечение пациентов с острым инфарктом миокарда (ИМ) к настоящему времени стало чрезвычайно успешным. Одновременно с уменьшением общей летальности от ИБС начиная с 1960-х гг. частота случаев внутрибольничной летальности снизилась примерно с 30 до 7% при своевременном лечении ИМ. 50% случаев смерти от острого ИМ происходит в пределах 1 час от его начала — большинство этих пациентов не успевают попасть в больницу.
Рутинная терапия при остром инфаркте миокарда (ИМ) заключается в применении ацетилсалициловой кислоты и гепарина (предотвращают дальнейший тромбоз), кислорода (уменьшает ишемию), нитратов (индуцируют расширение сосудов и устраняют их спазм), b-адренергических ингибиторов (b-блокаторы снижают потребность сердца в кислороде и риск аритмии), ингибиторов ангиотензинпревращающего фермента (ограничивают расширение желудочков).
Кроме того, проводят вмешательства для устранения обструкции, включая введение фибринолитических агентов, коронарную ангиопластику с установкой стента или без него и коронарное шунтирование. Выбор терапии зависит от клинической картины и возможностей лечебного учреждения. Ангиопластика является высокоэффективным методом в опытных руках, но почти такой же эффект может дать фибринолитическая терапия. К факторам, ассоциированным с плохим прогнозом, относят преклонный возраст, женский пол, сахарный диабет и инфаркты в анамнезе (кумулятивная утрата функционирующего миокарда).
У многих пациентов, перенесших острый инфаркт миокарда (ИМ), несмотря на терапевтические мероприятия, развиваются одно или несколько осложнений, в т.ч.:
– нарушение сократительной функции сердца. ИМ вызывает нарушение функции левого желудочка, приблизительно пропорциональное величине пораженной области. Обычно присутствует левожелудочковая недостаточность некоторой степени с гипотензией, венозным застоем в легких и интерстициальным легочным транссудатом с возможным развитием выраженного отека легких и нарушениями дыхания. Тяжелое нарушение систолической функции сердца (кардиогенный шок) после ИМ возникает у 10-15% пациентов, чаще у перенесших ранее обширный инфаркт (поражение > 40% левого желудочка). Летальность от кардиогенного шока составляет 70% и обусловливает 75% случаев внутрибольничной летальности;
– аритмии. У многих пациентов после перенесенного ИМ отмечаются повышенная возбудимость миокарда и/или нарушения проведения, которые могут привести к развитию фатальных аритмий. Ассоциированные с ИМ аритмии включают синусовую брадикардию, блокаду проведения (асистолию), тахикардию, преждевременное сокращение желудочков или желудочковую тахикардию и фибрилляцию желудочков. Поскольку часть атриовентрикулярной проводящей системы (пучок Гиса) локализована в миокарде нижнего отдела межжелудочковой перегородки, инфаркт в этой области также может ассоциироваться с блокадой проведения;
– разрыв сердца. Синдромы разрыва сердца возникают в результате размягчения и ослабления некротизированного, а вслед за тем и воспаленного миокарда. Эти синдромы включают разрыв свободной стенки желудочка (чаще всего) с гемоперикардом и тампонадой сердца; разрыв межжелудочковой перегородки (менее часто), приводящий к острому ДМЖП и артериовенозному шунтированию; отрыв папиллярных мышц, приводящий к тяжелой острой митральной регургитации. Разрыв свободной стенки желудочка наиболее часто происходит на 3-7-е сутки после ИМ (в среднем на 5-е сутки с колебаниями от 1 до 10 сут), когда коагуляционный некроз, нейтрофильная инфильтрация и лизис соединительной ткани миокарда ощутимо ослабляют пораженный инфарктом миокард.
Осложнения инфаркта миокарда.
(A-В) Синдромы разрыва сердца: разрыв передней стенки левого желудочка при остром инфаркте (стрелка) (А);
разрыв межжелудочковой перегородки (стрелка) (Б);
полный отрыв некротизированной папиллярной мышцы (В).
Наиболее часто местом постинфарктного разрыва левого желудочка является его переднелатеральная стенка на уровне середины желудочка. Факторы риска такого типа разрывов: возраст старше 60 лет, женский пол, предсуществующая артериальная гипертензия. Это осложнение у пациентов без предшествующего ИМ встречается реже. Острые разрывы свободной стенки левого желудочка быстро приводят к летальному исходу. Иногда адгезия перикарда в области инфаркта частично блокирует разрыв и может стать причиной образования ложной аневризмы (локализованная гематома, сообщающаяся с желудочком). Стенка ложной аневризмы состоит только из эпикарда и прилегающего к нему париетального перикарда, поэтому не исключен ее последующий разрыв;
– перикардит. Фибринозный или фибринозно-геморрагический перикардит (синдром Дресслера) развивается на 2-3-е сутки после трансмурального инфаркта как результат воспаления миокарда;
– инфаркт правого желудочка. Изолированный инфаркт правого желудочка наблюдается редко, однако инфаркт некоторой части миокарда правого желудочка часто сопровождает ишемическое поражение прилегающей задней области левого желудочка и межжелудочковой перегородки. Любые инфаркты правого желудочка вызывают острую правожелудочковую недостаточность, которая приводит к застою крови в венозной системе и артериальной гипотензии;
– расширение зоны инфаркта. В участках, прилегающих к существующему инфаркту, могут возникать новые очаги некроза;
– распространение инфаркта. Результатом ослабления некротизированной мышцы может быть непропорциональное растяжение, истончение и расширение зоны инфаркта (особенно в случае антеросептальных инфарктов), часто в сочетании с пристеночным тромбозом;
– пристеночный тромбоз. При любом инфаркте сочетание нарушения сократимости (вызывающего стаз) и повреждения эндокарда (что создает тромбогенную поверхность) усиливает риск развития пристеночного тромбоза и потенциальной тромбоэмболии;
– аневризма желудочка. В отличие от ложной аневризмы в образовании истинной аневризмы желудочка участвует только миокард, подвергшийся рубцовым изменениям. Аневризма желудочка представляет собой позднее осложнение обширных трансмуральных инфарктов, претерпевших раннее распространение. Тонкая рубцовая ткань стенки аневризмы парадоксальным образом выпячивается во время систолы. Осложнения: внутристеночный тромбоз, аритмия и сердечная недостаточность. Угроза разрыва эластичной фиброзной стенки обычно отсутствует;
– дисфункция папиллярных мышц. Как было указано ранее, после ИМ может произойти отрыв папиллярных мышц. Чаще постинфарктная митральная регургитация возникает в результате ишемической дисфункции папиллярных мышц и подлежащего миокарда, а позднее — как следствие фиброза и укорочения папиллярных мышц или расширения желудочка;
– прогрессирующая поздняя сердечная недостаточность.
а – фибринозный перикардит. Видна темная, неровная поверхность эпикарда над областью острого ИМ.
б – раннее распространение передневерхушечного инфаркта с истончением стенки (стрелка) и пристеночным тромбом.
в – крупная верхушечная левожелудочковая аневризма {стрелка). На четырехкамерном срезе левый желудочек — справа
Риск специфических постинфарктных осложнений и прогноз зависят главным образом от величины инфаркта, его локализации и глубины (субэндокардиальный или трансмуральный инфаркт). Обширные трансмуральные инфаркты обусловливают высокую вероятность кардиогенного шока, аритмий и ХСН.
Пациенты с передними трансмуральными инфарктами имеют наиболее высокий риск разрыва свободной стенки желудочка, расширения зоны инфаркта, внутристеночного тромбоза и аневризмы. В отличие от этого задние трансмуральные инфаркты сопряжены с риском таких осложнений, как блокада проведения и/или вовлечение правого желудочка. Если разрыв межжелудочковой перегородки происходит в ее заднем отделе, лечение более сложное. В целом у пациентов с передним инфарктом прогноз хуже, чем с нижним (задним) инфарктом. При субэндокардиальных инфарктах перикардит, разрыв и аневризмы наблюдаются лишь в редких случаях.
В дополнение к последствиям репарации пораженных при инфаркте тканей неповрежденные сегменты желудочка гипертрофируются и расширяются. Такие изменения получили название ремоделирования желудочков. Компенсаторная гипертрофия непораженного миокарда первоначально гемодинамически благоприятна. Адаптивный эффект может быть нейтрализован расширением желудочка (в присутствии или в отсутствие аневризмы) и повышенной потребностью миокарда в кислороде, что может усугубить ишемию и вызвать угнетение функции сердца.
Также могут измениться форма и эластичность сердца из-за образования рубца и гипертрофии, что еще больше снижает сердечный выброс. Некоторые из этих неблагоприятных эффектов удается ослабить ингибиторами ангиотензинпревращающего фермента (уменьшают расширение желудочка после ИМ).
Долговременный прогноз после ИМ зависит от многих факторов. Наиболее важные из них — качество остаточной функции левого желудочка и степень обструкции сосудов, перфузирующих жизнеспособный миокард. Общая смертность в течение первого года составляет 30%. В течение каждого последующего года из выживших умирают 3-4%.
Профилактика инфаркта путем контроля факторов риска у лиц, не имевших ИМ (первичная профилактика), и предотвращение повторного инфаркта у лиц, перенесших острый ИМ (вторичная профилактика), — это важные стратегии, которым уделяют большое внимание. В этом направлении достигнуты значительные успехи.
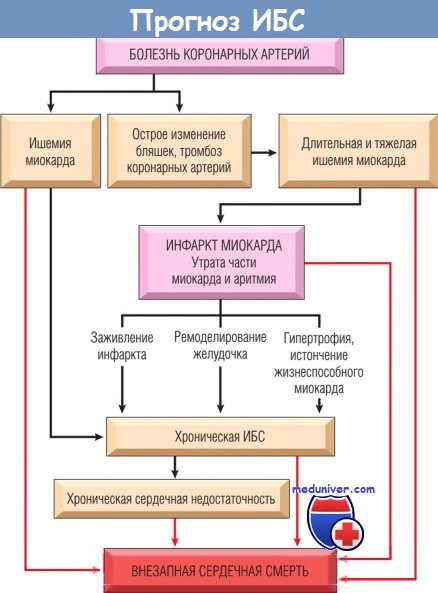
Соотношение причин, патофизиологии и последствий инфаркта миокарда (ИМ) представлено на рисунке ниже, включая возможный исход хронической ИБС и внезапную смерть.

Пути развития ишемической болезни сердца (ИБС).
Показана взаимосвязь болезни коронарных артерий, острого изменения бляшек, ишемии миокарда,
инфаркта миокарда, хронической ИБС, хронической сердечной недостаточности и внезапной сердечной смерти.
– Рекомендуем ознакомиться со следующей статьей “Механизмы развития (патогенез) хронической ИБС”
Оглавление темы “Патогенез ишемической болезни сердца”:
- Механизмы развития (патофизиология) ишемической болезни сердца
- Механизмы развития (патофизиология) стенокардии
- Механизмы развития (патофизиология) инфаркта миокарда
- Различия трансмурального и субэндокардиального инфаркта миокарда
- Морфология инфаркта миокарда
- Механизмы развития (патофизиология) реперфузии инфаркта миокарда
- Клиника и маркеры инфаркта миокарда
- Механизмы развития (патогенез) осложнений инфаркта миокарда
- Механизмы развития (патогенез) хронической ИБС
- Механизмы развития (патогенез) внезапной сердечной смерти
Источник
Последствия и осложнения инфаркта миокарда
Острый инфаркт миокарда — одно из самых опасных сердечно-сосудистых заболеваний. Достижения современной медицины последних десятилетий позволили значительно усовершенствовать его лечение и увеличить вероятность благоприятного исхода. И все же перенесенный однажды инфаркт миокарда (ИМ) может иметь последствия.
Механизм развития острого коронарного синдрома
Инфаркт миокарда, который наряду с эпизодом нестабильной стенокардии входит в понятие острый коронарный синдром, представляет собой обострение ишемической болезни сердца. При инфаркте миокарда развивается некроз сердечной мышцы, обусловленный острым нарушением кровоснабжения.
В большинстве случаев это происходит в результате атеротромбоза, при котором коронарные сосуды частично или полностью блокируются тромбом. Заболевание проявляется внезапно возникающими интенсивными болями за грудиной, тахикардией, «холодным потом», бледностью кожных покровов и рядом других симптомов1.
Цель лечения острого инфаркта — быстрое восстановление кровоснабжения. Однако даже после того, как кровоток налажен, терапию нельзя прекращать, поскольку коронарный атеросклероз, который стал фундаментом для развития острого коронарного синдрома, протекает хронически1,2.
Ранние последствия инфаркта миокарда1
Начиная с первых часов после инфаркта и вплоть до 3-4 дня могут развиваться ранние последствия инфаркта, среди которых:
- острая левожелудочковая недостаточность, которая возникает при снижении сократительной способности сердца. При ее возникновении появляется одышка, тахикардия, кашель;
- кардиогенный шок. Это тяжелое осложнение острого коронарного синдрома, развивающееся в результате значительного ухудшения сократительной способности сердечной мышцы вследствие обширного некроза;
- нарушения ритма и проводимости сердца, отмечаются у 90% больных с острым ИМ.
- Приступы ранней постинфарктной стенокардии (ПСК). ПСК – возникновение или учащение приступов стенокардии через 24 часа и до 8 недель после развития ИМ.1
- перикардит – воспалительный процесс, развивающийся в наружной оболочке сердца-перикарде. Он возникает в первые-третьи сутки заболевания и может проявляться болью в области сердца, которая изменяется при смене положения тела, повышением температуры тела1.
В 15-20% случаев инфаркта происходит истончение и выбухание стенки сердца, чаще всего — левого желудочка. Это состояние называется аневризма сердца. Как правило, она развивается при обширном поражении сердечной мышцы.
К факторам, предрасполагающим к развитию аневризмы сердца, также относят нарушение режима с первых дней заболевания, сопутствующую артериальную гипертензию и некоторые другие1.
Особую группу составляют тромбоэмболические последствия, при которых просвет сосудов полностью или частично перекрывается сгустками крови. Это часто происходит на фоне сопутствующей варикозной болезни, нарушения свертывающей системы крови и длительного постельного режима1.
Из-за нарушения кровоснабжения острый коронарный синдром может осложняться и желудочно-кишечными проблемами, такими как эрозии, острые язвы желудочно-кишечного тракта. Могут возникать и нарушения в психическом состоянии — депрессия, психозы. Им способствуют пожилой возраст, сопутствующие заболевания нервной системы1.
Поздние последствия инфаркта
По окончании острого периода заболевания могут развиваться так называемые поздние последствия.
К ним относятся осложнения, которые появляются через 10 дней после манифестации ИМ и позже4,5 :
- постинфарктный синдром Дресслера, возникает через 2-6 недель после манифестации инфаркта миокарда и проявляется воспалением перикарда, плевры, альвеол, суставов и другими патологическими изменениями;
- тромбоэндокардит с тромбоэмболическим синдромом (возникновение пристеночного тромба в полости сердца, на клапанах сердца);
- поздняя постинфарктная стенокардия, которая характеризуется возникновением или учащением приступов стенокардии. Ее частота колеблется от 20 до 60%4.
Некоторые больные, перенесшие острый инфаркт миокарда, находятся в группе высокого риска по развитию повторных осложнений ишемической болезни сердца и прежде всего — рецидива инфаркта миокарда, нестабильной стенокардии.
Это связано с тем, что у больных с острым коронарным синдромом наряду с наличием атеросклеротической бляшки, которая осложнилась разрывом и перекрыла просвет коронарной артерии, существуют бляшки и в других артериях. Именно они могут служить причиной повторных эпизодов сердечно-сосудистых событий, вероятность которых очень высока 5.
Жизнь после инфаркта миокарда
После стабилизации состояния больного, перенесшего острый инфаркт, усилия врачей направляются прежде всего на уменьшение риска прогрессирования атеросклероза и ИБС.
Для вторичной профилактики используются лекарственные средства, эффективность которых доказана во множестве крупных международных исследований, и одни из них — антитромбоцитарные препараты, или антиагреганты 5.
Антиагреганты уменьшают агрегацию, то есть объединение тромбоцитов, чем препятствуют формированию кровяных сгустков. Один из самых известных антиагрегантов — ацетилсалициловая кислота.
Она уменьшает содержание вещества, активирующего процесс тромбообразования, — тромбоксана А2, необратимо подавляя таким образом агрегацию тромбоцитов, а также незначительно расширяет сосуды. Даже после однократного применения ацетилсалициловой кислоты ее антиагрегантный эффект сохраняется на протяжении до 7 суток6.
В начале 2000-х годов ученые выяснили, что антиагрегантная терапия, направленная на предотвращение риска повторных сердечно-сосудистых событий, может быть гораздо эффективней, если наряду с ацетилсалициловой кислотой назначать антиагрегант с другим механизмом подавления активности тромбоцитов, например, клопидогрел, тикагрелор или прасугрел7.
Такая схема лечения получила название двойной антитромбоцитарной терапии (ДАТТ). Сегодня в составе ДАТТ используются комбинации ацетилсалициловой кислоты с новыми антиагрегантами, например, ингибиторами P2Y12 тромбоцитов8.
В большинстве случаев для снижения риска рецидива инфаркта миокарда ДАТТ назначают на протяжении года после первичного сердечно-сосудистого события. Решение о длительности терапии принимает врач с учетом индивидуальных особенностей пациента.
Эффективность профилактики во многом зависит от дисциплинированности пациента. Известно, что самостоятельная отмена лекарств в течение полугода после эпизода острого коронарного синдрома по сравнению с дальнейшим профилактическим лечением приводит к повышению риска смертности в 2,7 раза.
Если же пациент прекращает принимать ДАТТ в течение 7-12 месяцев после первичного ИМ, риск рецидива возрастает в 2,3 раза9.
Помимо антиагрегантов в индивидуальном порядке пациентам после инфаркта миокарда доктор может назначить: препараты для снижения уровня холестерина, для нормализации артериального давления и частоты сердечных сокращений, средства, предотвращающие ремоделирование сердца1,3-5,10.
Таким образом, в значительной мере люди, перенесшие ИМ, сами влияют на его прогноз. Изменение образа жизни, соблюдение всех рекомендаций врачей и аккуратный прием назначенных препаратов — залог успешного восстановления и полноценной жизни после эпизода острого коронарного синдрома.
Использованная литература
- Якушин С.С.Инфаркт миокарда / С. С. Якушин – Москва, 2010. Вып. ГЭОТАР-Мед– 224c.
- Эрлих А.Д. Двойная антитромбоцитарная терапия: необходимость приверженности к лечению и возможности ее повышения / Эрлих А.Д. // Специализированный медицинский журнал – 2014. – № 2 – С.25–33.
- Шилов А.М. Лечение неосложненного инфаркта миокарда (Общие положения) / Шилов А.М., Мельник М.В., Осия А.О. // Вестник анестезиологии и реаниматологии – 2010. – Т. 7 – № 5 – С.36–42.
- Цеденова Е.А. Выбор метода диагностики для оценки степени риска сердечно-сосудистых осложнений и летальности у больных Q-образующим инфарктом миокарда / Цеденова Е.А., Волов Н.А., Лебедева А.Ю. // Российский кардиологический журнал – 2007. – № 4. –С.83-91.
- Аронов Д.М. Лечение больных после острых коронарных синдромов / Аронов Д.М., Лупанов В.П. // Consilium medicum – 2004. – № 11 –С.823-830.
- Инструкция по медицинскому применению препарата Ацетилсалициловая кислота.Рег.уд. ЛП-004828.
- Yusuf S. Clopidogrel in Unstable Angina to Prevent Recurrent Events Trial Investigators. Effects of clopidogrel in addition to aspirin in patients with acute coronary syndromes without ST-segment elevation / Yusuf S., Zhao F., Mehta S.R., Chrolavicius S., Tognoni G., Fox K.K. // N Engl J Med. 2001; 345 (7): 494–502.
- Roffi M. et al. ESC guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation: Task Force for the Management of Acute Coronary Syndromes in Patients Presenting without Persistent ST-Segment Elevation of the E / Roffi M. et al. // Eur Heart J 2016; 37: 267–315.
- Zeymer U. Systematic review of the clinical impact of dual antiplatelet therapy discontinuation after acute coronary syndromes / Zeymer U., Becher A., Jennings E., Johansson S., Westergaard M. // European heart journal. Acute cardiovascular care. 2017; 6 (6): 522-531.
- Джаиани Н.А. Вторичная профилактика инфаркта миокарда: фармакотерапевтические аспекты / Джаиани Н.А., Терещенко С.Н. // Справочник поликлинического врача – 2007. – № 2 –С.19-23.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/posledstviya-i-oslozhneniya-infarkta/
Источник
