Осложнения инфаркт миокарда национальные рекомендации

Инфаркт миокарда – это тяжелое поражение и гибель клеток сердечной мышцы на определенном участке, которое вызвано недостаточностью кровоснабжения. Чаще всего является осложнением ИБС (ишемической болезни сердца) и/или атеросклероза сосудов.
Лечение инфаркта миокарда – это комплексная задача, а эффективность его зависит от того, насколько быстро и точно поставлен диагноз.
Основные механизмы развития инфаркта
- Формирование тромба в месте разрыва атеросклеротической бляшки.
- Спазм сосудов.
Тактика лечения зависит от
Глубины поражения сердечной мышцы – крупноочаговый (или трансмуральный, то есть проникающий через всю стенку левого желудочка) или мелкоочаговый.
- Тяжести течения – с осложнениями или без.
- Места поражения – локализация по передней или задней (нижней) стенке левого желудочка, перегородке, или в правом желудочке.
Диагноз инфаркт миокарда (ИМ) устанавливают по клиническим проявлениям, данным электрокардиографии и лабораторным анализам.
К основным клиническим признакам ИМ относятся:
- Сильные боли в груди, которые могут быть давящими, жгучими, пекущими, отдавать в руки, плечи, челюсть. Если до этого были приступы стенокардии, то болевые ощущения при ИМ намного интенсивнее, не снимаются привычными способами (в том числе, нитроглицерином) и длятся 20 минут и больше.
- Бледность, резкая слабость, “холодный” пот и чувство страха, одышка, возможна потеря сознания.
При наличии таких симптомов нужно как можно быстрее вызывать скорую помощь. Чем раньше будет установлен диагноз и начато лечение, тем больше шансов на восстановление после инфаркта.
Первые 1,5-2 часа – самые важные с точки зрения прогноза и угрозы для жизни больного. До приезда скорой можно дать нитроглицерин под язык (есть формы и в виде спрея). Чтобы предупредить тромбообразование, при отсутствии противопоказаний применяют ацетилсалициловую кислоту в таблетках (150-300 мг), которые нужно разжевать.
Основные задачи лечения ИМ
- Устранить болевой синдром.
- Восстановить кровоснабжение миокарда.
- Уменьшить нагрузку на сердечную мышцу и снизить ее потребность в кислороде.
- Ограничить глубину и размеры поражения.
- Принять меры по профилактике осложнений.
1. Обезболивание
Одна из самых важных задач на любой стадии ИМ – снять боль, так как она приводит к чрезмерной стимуляции нервной системы. Увеличивается частота сердечных сокращений, артериальное давление, повышается сосудистое сопротивление. Результатом становится возрастающая нагрузка на сердечную мышцу, а с ней резко увеличивается и потребность в кислороде.
Основная группа препаратов – наркотические анальгетики, вводятся внутривенно.
Если наблюдаются выраженные проявления дыхательной или сердечной недостаточности, дополнительно подается кислород через маску или назальный зонд.
2. Восстановление кровотока в миокарде: чрескожное коронарное вмешательство, системная тромболитическая терапия (тромболизис), аорто-коронарное шунтирование
Тромболизис – один из методов восстановления проходимости венечных (коронарных) сосудов, питающих сердечную мышцу. Проводится с помощью лекарственных препаратов, которые вводятся внутривенно. Эффективность тем выше, чем раньше началась терапия. Применяется в том случае, если нет противопоказаний.
Чрескожное коронарное вмешательство – подразумевает либо баллонную ангиопластику (введение проводника и расширение пораженного сосуда с помощью баллона), либо установку стента в просвет сосуда. Целью данного вмешательства является восстановление проходимости сосуда и нормализация кровотока.
Аорто-коронарное шунтирование (АКШ)– один из вариантов хирургического вмешательства по восстановлению и улучшению коронарного кровотока. При этом создаются новые обходные сосудистые пути, чтобы наладить кровоснабжение в тех участках миокарда, которые пострадали от атеросклероза артерий. Возможна экстренная или плановая операция.
Остальные задачи по лечению ИМ решаются с помощью лекарственной терапии.
3. Уменьшение нагрузки на сердце и потребности миокарда в кислороде
Применяются такие группы препаратов:
Нитраты. Уменьшают боль, размер некроза, снижают смертность от ИМ, предупреждают развитие сердечной недостаточности (СН) и нормализуют артериальное давление. Введение – внутривенное капельное, далее прием таблетированных средств.
- Бета-адреноблокаторы. Помогают снять боль, предотвратить нарушения ритма, тахикардию, повышение АД, снизить потребность миокарда в кислороде, уменьшают риск механических осложнений (например, разрыв стенки желудочка).
4. Профилактика и лечение осложнений инфаркта миокарда
Развитие ранних или поздних осложнений ИМ (сердечная недостаточность, отек легких, кадиогенный шок, аритмии и нарушение проводимости, повторяющиеся боли или новые приступы стенокардии) требует индивидуальной коррекции терапии. Назначается физический и психический покой.
На каждом этапе ведения пациентов с ИМ существуют определенные протоколы и схемы терапии, которые помогают соблюдать принцип последовательной и долгосрочной реабилитации.
В дополнение к вышеперечисленным группам лекарственных средств на стационарном этапе лечения дополнительно, как правило, могут быть назначены:
Антиагреганты. Снижают агрегацию тромбоцитов, препятствуют образованию тромбов. Как правило, пациент получает двойную антитромбоцитарную терапию ДАТ (препараты двух классов) одновременно и при отсутствии противопоказаний получают ДАТ в течение 12 месяцев.
- Ингибиторы ангиотензин-превращающего фермента. Наряду с бета-блокатарами помогаю контролировать артериальное давление, особенно при хронической сердечной недостаточности, а также препятствуют изменению формы сердца (ремоделированию).
- Статины — холестеринснижающие препараты. Доказано, что их применение с первых суток ИМ благоприятно влияет на прогноз заболевания. Назначаются для нормализации липидного обмена, снижения уровня липопротеидов низкой плотности и холестерина, потенциально опасных для прогрессирования атеросклероза.
- Антикоагулянтные препараты.
Лечебно-охранительный режим и питание
Дополнением к медикаментозной терапии являются общие лечебные мероприятия. К ним относятся лечебно-охранительный режим, питание и постепенное восстановление физической активности.
Режим
В первые сутки назначается строгий постельный. Если нет осложнений, то через 12-24 часа больному разрешают двигаться в постели, а на вторые сутки – в пределах палаты. Рекомендована дыхательная гимнастика, которая предупреждает застойные явления в легких.
Питание
Суточный рацион ограничивают по калорийности – до 1000-1500 ккал. Уменьшается содержание жира, соли. Питание расширяется за счет клетчатки, продуктов, содержащих калий. Жидкость также нужно ограничить до 1500 мл в сутки.
Лечение в восстановительном периоде и реабилитация
Большое значение имеет реабилитация пациентов после выписки из стационара. Она включает мероприятия, которые прорабатывают все аспекты качественной жизни: физический, психологический, социальный и профессиональный. Продолжается и медикаментозная терапия.
Это достаточно длительный процесс, который начинается еще в стационаре и продолжается в течение недель и месяцев.
Задачи реабилитации
- Пожизненная вторичная профилактика ишемической болезни сердца и повторного инфаркта миокарда.
- Предупреждение поздних и отдаленных последствий ИМ.
Один из основных принципов успешной реабилитации – это изменение образа жизни.
Отказ от курения, активного и пассивного
Это снизит риск прогрессирования атеросклероза, возможное повышение уровня липопротеидов низкой плотности, повышения свертываемости крови и тромбообразования, сопутствующего спазма сосудов и повышения АД.
Отказ от алкоголя
Или снижение его употребления до минимума.
Коррекция питания
Диета после стационара постепенно расширяется, но остается ограничение по жирам, соли. Предпочтение отдается овощам, фруктам, углеводам, которые длительно усваиваются (различные крупы, зерновой хлеб, паста из твердых сортов пшеницы), морской рыбе, содержащей полезные полиненасыщенные жирные кислоты.
Необходимо исключить копчености, колбасные изделия. Такой рацион способствует не только замедлению развития атеросклероза, но и нормализует вес, что положительно сказывается на работе сердца.
Физическая активность
Особое внимание в реабилитации уделяется контролируемому восстановлению физической активности.
Регулярные адекватные нагрузки после ИМ:
- Улучшают обмен веществ, в том числе в миокарде.
- Нормализуют артериальное давление.
В результате работа сердца становится более экономной, улучшается сократительная способность, уменьшается риск отдаленных последствий ИМ, внезапной смерти, повышается качество жизни в целом.
Тренировки разрабатываются и проходят под наблюдением специалиста по лечебной физкультуре, а в дальнейшем – самостоятельно.
Оптимальные виды нагрузки – ходьба, комплексы ЛФК низкой и умеренной интенсивности. Достаточно 30-40 минут в день.
Медикаментозное лечение как профилактика повторного инфаркта миокарда
В зависимости от состояния и течения болезни, пациенты продолжают принимать средства, которые были назначены на предыдущем этапе.
После перенесенного инфаркта миокарда обязательно наблюдение у кардиолога. До выписки на работу должны посещать врача один раз в неделю. В дальнейшем – два раза в месяц в первые полгода, затем ежемесячно.
Во второй год – достаточно одного посещения в 3 месяца. Проводится осмотр, электрокардиография, пробы с физической нагрузкой.
Поэтапное лечение, реабилитация и наблюдение больных инфарктом миокарда дает возможность провести оптимальную терапию, предупредить ранние и поздние осложнения и вернуться к привычной жизни с сохранением ее качества.
Использованная литература
- Якушин С.С. Инфаркт миокарда: руководство. – Москва, ГЭОТАР-Медиа. – 2010. – 224 с.
- Городецкий В.В. Инфаркт миокарда.// Consilium Medicum. – 2000. – 09. – С. 356-362.
- Острый коронарный синдром / под ред. И.С.Явелова, С.М.Хохлунова, Д.В.Дуплякова. – М. : ГЭОТАР-Медиа, 2017. – 384с.
- Рекомендации Общества специалистов по неотложной кардиологии «Диагностика и лечение больных с острым коронарным синдромом без подъема сегмента ST электрокардиограммы» https://www.cardioweb.ru/klinicheskie-rekomendatsii, дата доступа: 01.09.2018.
- Рекомендации Общества специалистов по неотложной кардиологии «Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента ST электрокардиограммы» https://www.cardioweb.ru/klinicheskie-rekomendatsii, дата доступа: 01.09.2018.
Оригинал статьи: https://helpheart.ru/infarkt/ob-infarkte-miokarda/metody-lecheniya/
Источник
Возможные осложнения после инфаркта миокарда
Осложнения инфаркта миокарда способны привести к летальному исходу на протяжении первого года жизни после возникновения сердечного приступа. Достаточно часто осложнение при инфаркте миокарда способно унести жизнь человека уже в первые часы после его возникновения. Однако если квалифицированная помощь оказана своевременно, то пациент имеет хорошие шансы на выживаемость.

Классификация осложнений инфаркта
Пациентам, перенесшим приступ, нужно быть готовыми в любое время к появлению осложнений после инфаркта миокарда. Осложнения после инфаркта специалисты классифицируют в зависимости от времени их возникновения на несколько периодов:
- острый;
- подострый;
- постинфарктный.
В отношении первого периода стоит отметить, что он длится на протяжении 10 дней и начинается с первой минуты после приступа. Второй период развития продолжается на протяжении месяца, третий период (постинфарктный) длится в течение полугода. Весь комплекс возникающих при развитии инфаркта осложнений специалисты делят на несколько различных категорий. Этими категориями являются:
- механические;
- электрические;
- эмболические;
- ишемические;
- воспалительные.
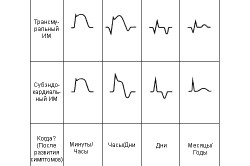 При сердечном приступе развивающиеся патнарушения могут быть двух разновидностей: ранние и поздние.
При сердечном приступе развивающиеся патнарушения могут быть двух разновидностей: ранние и поздние.
Ранние — возникают с первых минут, поздние — появляются в подострый и постинфарктный периоды. К раннему типу осложнений относятся нарушения ритма работы сердца и его проводимости, системы иннервации сердца, развитие кардиогенного шока, сердечной недостаточности, возникновение разрывов фиброзно-мышечного полого органа. К поздним осложнениям, развивающимся спустя 2-3 недели после возникновения сердечного приступа, относят постинфарктный синдром и хроническую недостаточность кровообращения. Помимо этого, такие нарушения, как аневризма и тромбоэмболия, могут наблюдаться как на ранней стадии развития недуга, так и на поздней.
Наиболее частыми осложнениями, развивающимися при возникновении приступа, являются нарушения сердечного ритма и проводимости системы иннервации сердца. Помимо этого, эти нарушения могут быть единственными проявлениями развития недуга, особенно при развитии повторных. В очень редких случаях у больных может развиваться мерцательная аритмия. При возникновении некротических явлений в значительной массе сердца развиваются трепетание и мерцание желудочков.
Развитие острого периода
Острый период инфаркта миокарда характеризуется развитием кардиогенного шока и острой недостаточности. Эти разновидности представляют собой самые ранние осложнения при инфаркте и являются одними из наиболее опасных для человека в острый период развития недуга.
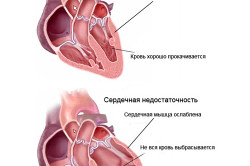 Сердечная недостаточность представляет собой очень частое осложнение, возникающее сразу после инфаркта, а степень тяжести развивающейся недостаточности зависит от обширности поражения сердечной мышцы. В случае развития недостаточности в тяжелой форме у человека возникает кардиогенный шок. Это осложнение характеризуется снижением насосной функции миокарда, который происходит в результате некротических явлений, возникающих в толще мышечного слоя сердца. Чаще всего осложнения такой тяжести развиваются у женщин в пожилом возрасте и больных, страдающих сахарным диабетом.
Сердечная недостаточность представляет собой очень частое осложнение, возникающее сразу после инфаркта, а степень тяжести развивающейся недостаточности зависит от обширности поражения сердечной мышцы. В случае развития недостаточности в тяжелой форме у человека возникает кардиогенный шок. Это осложнение характеризуется снижением насосной функции миокарда, который происходит в результате некротических явлений, возникающих в толще мышечного слоя сердца. Чаще всего осложнения такой тяжести развиваются у женщин в пожилом возрасте и больных, страдающих сахарным диабетом.
Лечение возникающих осложнений, проявляющихся в острый период, состоит в приеме медицинских препаратов, содержащих нитроглицерин и ингибиторы АПФ. Помимо этого, в курс лечения входит прием вазопрессорных препаратов и средств, обладающих диуретическими свойствами. Использование эндоваскулярных методик предполагает применение ангиопластики и внутриаортальной баллонной контрпульсации. Иногда, в особых случаях, применяется оперативное лечение.
Развитие поздних осложнений инфаркта
Под поздними осложнениями подразумеваются патнарушения, способные проявиться по прошествии длительного времени после развития приступа. Чаще всего поздними осложнениями после инфаркта миокарда являются хронические аритмии и недостаточность.
Поздние осложнения инфаркта миокарда могут быть такими:

- Постинфарктный синдром. Очень часто одновременно с развитием этого патнарушения происходит воспаление плевры и легких. Встречаются случаи, когда развитие патнарушения, чаще всего перикардита, сопряжено с последующим прогрессированием плеврита и пневмонита. Этот синдром представляет собой реакцию иммунной системы на прогрессирование некроза клеток сердечных тканей. В случае прогрессирования используется лечение гормоносодержащими препаратами.
- Поздний перикардит прогрессирует в организме как аутоиммунный недуг и способен развиваться с первой недели появления инфаркта. В начальной фазе больному показан прием аспирина, после этого назначается прием глюкокортикоидов.
- Возникновение и прогрессирование пристеночного тромбоэндокардита начинаются после возникновения трансмурального инфаркта. Характерная особенность этого недуга — появление тромбических масс на стенках кровеносных сосудов.
- Развитие хронической недостаточности является очень опасным для жизни человека, так как при ней сердечная мышца утрачивает способность полноценно осуществлять перекачку необходимого объема крови по кровяному руслу и обеспечивать снабжение ею тканей организма человека. Прогрессирование нарушения ведет к появлению отечности и одышки. При необходимости лечащий врач назначает прием бета-блокаторов.
- Постинфарктный кардиосклероз. Это патнарушение появляется в процессе замещения погибшей ткани сердца соединительнотканными образованиями. Результатом прогресса этого патнарушения является появление рубцов на теле сердца, что снижает сократительную способность мышцы сердца. Эти рубцы приводят к возникновению сбоев в работе проводящей системы и сердечном ритме. При тяжелой форме патнарушения используют оперативное вмешательство.
Иногда после инфаркта миокарда осложнения возникают в работе других систем организма.
Возможные осложнения, развивающиеся при инфаркте миокарда
 При прогрессировании сбоев в работе сердца в организме человека возможно возникновение большого количества патнарушений. Основными среди них являются следующие:
При прогрессировании сбоев в работе сердца в организме человека возможно возникновение большого количества патнарушений. Основными среди них являются следующие:
- разрыв межжелудочковой перегородки;
- прогрессирование митральной недостаточности;
- разрыв свободной стенки левого желудочка;
- тромбоэмболия;
- прогрессирование раннего перикардита;
- аритмия;
- прогрессирование отека легких;
- прогрессирование аневризмы левого желудочка.
Разрыв межжелудочковой перегородки происходит в течение 5 суток после приступа. Чаще всего патнарушение может наблюдаться у пожилых пациентов, при прогрессировании гипертонии и возникновении передних инфарктов. Устранение нарушения осуществляется при помощи хирургического вмешательства. При лечении применяются препараты сосудорасширяющего действия.
Митральная недостаточность — патнарушение, развивающееся у большого количества пациентов при инфаркте. В тяжелой форме это патнарушение появляется в случае разрыва сосочковой мышцы. Тяжелая форма патнарушения является очень опасной для человека. Лечебные мероприятия предполагают проведение медикаментозного лечения и использование методики коронарной ангиопластики. Помимо этого, разрыв мышцы ликвидируется в срочном порядке при помощи оперативного вмешательства, в противном случае возможен летальный исход.
Разрыв свободной стенки левого желудка — патнарушение, прогрессирующее при трансмуральной разновидности сердечного приступа. Чаще всего это нарушение наблюдается в первые 5 суток, ликвидируется при помощи хирургического вмешательства.
Тромбоэмболия прогрессирует в течение первых 10 дней развития недуга. При лечении используется гепарин при помощи медленного внутривенного вливания. Дальнейшее лечение осуществляется варфарином.
Отек легких является нарушением, которое прогрессирует в первые 10 дней. Нарушение характеризуется появлением такого расстройства, как кашель. Прогрессирование отека требует немедленной медпомощи. Медики используют для снятия отечности внутривенное введение диуретиков и гликозидов.
В результате перенесения сердечного приступа возможно возникновение психических расстройств.
Лечение острого инфаркта миокарда: рекомендации клинические, период, стационар, интенсивное наблюдение, сроки
Острый инфаркт миокарда (трансмуральный, передний, левого желудочка): помощь, лечение, МКБ-10. диагноз, клинические рекомендации, последствия
Инфаркт миокарда: последствия, симптомы, лечение, помощь, осложнения, реабилитация, диагностика, причины, стадии
Нестабильная стенокардия: лечение, симптомы, МКБ-10, классификация, клинические рекомендации, первая помощь, диагностика
Диагностика инфаркта миокарда: дифференциальная, экспресс-тест, ЭКГ, лабораторная, клиническая, ранняя, топическая, биохимическая
Атипичные формы инфаркта миокарда: болевая, безболевая, клиническая
Остались вопросы?
???? Задайте свои вопросы ниже. Для получения полного ответа, сформулируйте свой вопрос нашему консультанту. Опишите подробно, в деталях всю суть вашей проблемы врачу.
???? Или воспользуйтесь поиском на сайте, здесь более 100000 ответов на разные темы.
Важно знать!
Будьте внимательны! Прежде, чем воспользоваться рецептами и советами нашего медицинского форума, проконсультируйтесь с лечащим врачом!
⛑ Задать вопрос врачу
Источник
