Операция при обширном инфаркте видео
Опубликовано: 12 апр. 2017 г.
https://o-gipertonii.znaju-kak.com – Здесь самые эффективные натуральные средства от гипертонии!
Сердечно-сосудистая катастрофа, способная настигнуть буквально любого из нас, зачастую заставляет пересмотреть многие жизненные принципы, пере-осмыслить былой, не всегда правильный образ жизни. Речь идет об инфаркте миокарда.
Наиболее сложно протекающей формой данной патологии может считаться обширное некротическое поражение мышечных тканей сердца или, как называют это состояние медики – обширный инфаркт миокарда.
Напомним, что инфарктом миокарда принято называть острую форму недостаточности поступления к сердечным мышцам артериальной (обогащенной кислородом и иными питательными веществами) крови. Такой недостаток питания достаточно быстро приводит к развитию некроза (гибели) сердечных клеток и тканей.
Важно! Данная патология может уносить тысячи жизней ежеминутно, иногда для спасения пациента требуется проведение той или иной сложной операции. А если больному и удается выжить, то его, как правило, ждет длительная, не всегда простая реабилитация.
Каковы причины и последствия развития указанной патологии, как распознать симптомы недуга? Почему проблема так часто вызывает смерть пациента, существует ли некая операция, способная спасти человека с инфарктом и, вообще, каковы прогнозы выживаемости (сколько живут) после перенесенного обширного инфаркта?
Инфаркт миокарда вообще, и его обширная форма, в частности – это такое острое (требующее неотложной помощи) состояние, при котором происходит частичная или полная закупорка коронарных артерий, питающих миокард.
Вследствие перекрытия доступа артериальной крови к тканям миокарда происходит их первичная гипоксия (кислородное голодание), а затем и смерть (некроз).
Насколько плотно перекрыта артерия и сколько это длится по времени, может влиять на степень распространения некротических поражений в глубину стенки миокарда.
Причины развития инфаркта (обширного или мелкоочагового) могут заключаться в:
1. Первичном возникновении атеросклероза или иных сосудистых патологий;
2. Длительном сохранении гипертонии;
3. Перенесенных ранее тяжёлых инфекционных заболеваниях.
Если обширный инфаркт миокарда не привел к летальному исходу, на стенках миокарда образуются плотные соединительно-тканные рубцы, которые, в свою очередь, могут самым негативным образом сказываться на работе сердечной мышцы.
Медицинская наука может называть обширную форму инфаркта трансмуральной, характеризующейся развитием обширного некротического поражения, проникающего на всю толщу передней либо задней стенки миокарда.
Как же проявляет себя данная форма патологии, какие первые признаки или симптомы недуга должны заставить пациента срочно обратиться к врачу? Классические проявления трансмурального инфаркта миокарда заключаются в следующем:
1. Это может быть внезапное появление чрезвычайно интенсивной боли за грудиной с давящим, сжимающим или жгучим характером;
2. Иррадиация таких болей может отмечаться в левую руку, левую лопатку;
3. Возникает сильнейшая одышка, пациенту постоянно не хватает воздуха;
https://youtu.be/zFm9G_3NIeg – Какие шансы на выживание после обширного инфаркта миокарда?
Источник
Обширный инфаркт миокарда (ОИМ) – один из видов острой сердечной недостаточности, которая сопровождается полной закупоркой одного из сердечных сосудов, обширной площадью некроза миокарда.

Научное название заболевания – инфаркт миокарда (ИМ) без зубца Q или инфаркт миокарда без подъема сегмента ST. Рассмотрим основные причины развития ОИМ, особенности его проявления, диагностики, лечения, прогноз, шансы выжить, способы снижения смертности.
Существует несколько разновидностей инфаркта, различающиеся по локализации участка омертвения:
- ИМ боковой стенки миокарда левого желудочка;
- ИМ задней/передней стенки миокарда левого желудочка;
- ИМ нижней стенки миокарда левого желудочка (диафрагмальный);
- ИМ правого желудочка.
Причины заболевания
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород. Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет. Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
- типичные;
- атипичные.
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.

Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Особенности лечения
Обширный инфаркт миокарда требует неотложной терапии. Чем раньше больному окажут помощь, тем больше вероятность благоприятного исхода. Существует два метода лечения ОИМ: медикаментозный, хирургический. Их можно комбинировать между собой.
Цель медикаментозной терапии – предупредить повторное образование тромба, растворить имеющийся тромб, уменьшить сердечную нагрузку, улучшить кровоснабжение миокарда, устранить симптомы сердечного приступа. Для этого больному назначают следующие препараты, процедуры:
- Обезболивающие, седативные. Снимают болевой синдром, способствуют расширению сосудов. Препараты выбора – нитроглицерин, морфин, фентанил+дроперидол.
- Кислородотерапия. Процедура необходима пациентам с недостаточным насыщением артериальной крови кислородом, острой сердечной недостаточностью.
- Антиагреганты, антикоагулянты. Препятствуют рецидиву тромбообразования. Препарат первого выбора – аспирин. Кроме него при ОИМ назначают клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Разрушают уже имеющийся тромб, улучшают прогноз. Для лечения инфаркта применяют один из четырех препаратов: стрептокиназу, тенектеплазу, алтеплазу, пуролазу.
- Бета-блокаторы. Снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы, ограничивают площадь поражения, препятствуют развитию аритмии. Препараты выбора – эсмолол, метопролол, пропранолол.
- Ингибиторы ренин-ангиотензиновой системы. Улучшают прогноз за счет позитивного влияния на работу сердца. Представители группы – валсартан, каптоприл, рамиприл, спиронолактон.
Хирургическое лечение при обширном инфаркте миокарда позволяет быстро восстановить нормальный кровоток. К экстренным методикам относится чрескожное коронарное вмешательство. Это малотравматичная хирургическая процедура, во время которой врач расширяет суженный участок посредством миниатюрного катетера, введенного через крупный сосуд. Конец катетера оборудован баллоном. Его надувание, сдувание позволяет расширить просвет артерии.
Такая процедура называется баллонированием. Если после расширения врач устанавливает внутри сосуда миниатюрный каркас (стент), операцию называют стентированием. Чрескожное коронарное вмешательство эффективно, если после начала приступа прошло менее 12 часов.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
- ишемические: отказ реперфузии (неудачное чрескожное коронарное вмешательство), постинфарктная стенокардия, повторный инфаркт;
- механические: остановка сердца, кардиогенный шок, разрыв миокарда, нарушение работы проводящей системы сердца (синусного, атриовентрикулярного узлов);
- аритмии: желудочковая, предсердная;
- тромбоз, эмболия: сосудов мозга или периферических артерий;
- воспалительные: перикардит;
- психологические: депрессия.
Прогноз, шансы выжить
При обширном инфаркте миокарда прогноз всегда неблагоприятен. Качество, продолжительность жизни человека будет зависит от общего состояния здоровья, своевременности и полноты оказания медицинской помощи.
Около 5% пациентов умирает во время госпитализации. На протяжении года 36,7% людей снова попадут в больницу с сердечным приступом, 9% погибнут (5). По другим данным общая смертность от инфаркта составляет около 30%.
Факторы, влияющие на прогноз (4).
| Благоприятно сказываются на прогнозе | Неблагоприятно сказываются на прогнозе |
|---|---|
| Быстрая медицинская помощь | Пожилой возраст |
| Нормальное функционирование левого желудочка | Сахарный диабет |
| Кратковременное, долгосрочное лечение аспирином, бета-блокаторами, иАПФ | Предыдущие сосудистые заболевания |
| Отсроченное или неудачное восстановление кровотока | |
| Нарушение функционирования левого желудочка (самый мощный индикатор неблагоприятного исхода) | |
| Застойная сердечная недостаточность | |
| Депрессия | |
| Повышение уровня С-реактивного белка (СРБ-фактор) | |
| Характерные изменения кардиограммы |
Как снизить смертность?
Обширный инфаркт сердца – серьезная патология, приводящая к инвалидности, смерти. Люди, пережившие ОИМ более склонны к рецидивам, каждый из которых может стать летальным. Улучшить прогноз можно, вовремя обратившись за помощью с первым инфарктом, придерживаясь рекомендаций врачей. Цель реабилитации – снизить риск развития осложнений, улучшить качество жизни человека.
Первая помощь
Полноценное лечение оказывается только поступившим в больницу менее чем через 6 часов с начала возникновения первых болей. По истечении этого срока применение некоторых лекарств уже никак не влияет на прогноз. Поэтому если есть подозрение, что с человеком приключился сердечный приступ, необходимо немедленно вызвать скорую помощь.
До приезда специалистов больному обеспечивают приток свежего воздуха, растягивают воротник. Идеальное положение – полусидя. Человеку дают таблетку аспирина, которую нужно разжевать и проглотить. Затем ему под язык кладут таблетку нитроглицерина. Всего допускается прием до 3 таблеток с интервалом в 5 минут. Боли при этом полностью не исчезнут, но прогноз значительно улучшится.
За исключением аспирина, нитроглицерина больному не рекомендуется давать другие препараты. Полную медикаментозную помощь человеку окажут уже работники скорой.
Лекарственные средства
После обширного инфаркта пациентам назначаются препараты, которые необходимо принимать самостоятельно. Некоторые из них через некоторое время отменят, прием других пожизненный. Цель назначения лекарств – профилактика осложнений, рецидива заболевания.
Список рекомендованных препаратов для профилактики осложнений инфаркта миокарда (1).
| Лекарство | Рекомендации |
|---|---|
| Аспирин | Назначается всем пациентам пожизненно |
| Клопидогрел | Принимают в течение 1 года за исключением случаев высокой вероятности развития кровотечений |
| Бета-блокаторы | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%) |
| иАПФ, антагонисты рецепторов ангиотензина 2 | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%). Возможно применение у пациентов с нормальной функцией левого желудочка |
| Верошпирон | При недостаточности левого желудочка (показатель выброса менее 35%), отсутствии нарушения работы почек назначается пожизненно |
| Статины (аторвастатин, розувастатин, симвастатин) | Если нет противопоказаний, назначаются всем пациентам пожизненно. Целевой уровень ЛПНП – менее 1,8 ммоль/л |
Исключение факторов риска
Неправильное питание, сидячий образ жизни, злоупотреблением алкоголем, лишний вес, негативный психологический настрой значительно повышают вероятность развития осложнений, летального исхода. Поэтому после выписи пациентам рекомендуется пересмотреть привычный ритм жизни.
Курение
Отказ от курения признан одной из самых эффективных профилактических мер. Компоненты табачного дыма способствуют тромбообразования. При отказе от курения вероятность смерти в ближайшие годы понижается на 35-43% (1). Людям, не способным справится с пагубной привычкой самостоятельно, рекомендуется обратиться за помощью к специалистам. При некоторых лечебных учреждениях функционируют специальные программы, помогающие бросить курить.

Психологическая помощь
Подавленное настроение, страх смерти встречаются у переживших инфаркт людей довольно часто. Справиться с подавленным состоянием помогают, занятие любим делом, общение с близкими людьми. Не проходящая хандра – возможный признак депрессии. Таким пациентам нужно обратиться к лечащему врачу. Он выпишет направление к психологу или посоветует курсы, где людей, переживших сердечный приступ, учат справляться со стрессом.
Физическая реабилитация
Отсутствие физических нагрузок крайне негативно сказывается на качестве жизни, прогнозе пациента. Доказано, что отсутствие регулярных тренировок увеличивает смертность на 26% (1). Поэтому физическую реабилитацию пациента начинают с первых дней после инфаркта миокарда (2). Регулярные тренировки замедляют прогрессирование атеросклероза, улучшают работу сердца, снижают риск тромбообразования, помогают человеку быстрее вернуться к обычной жизни.
После выписки из стационара необходимо поддерживать физическую активность самостоятельно. Рекомендуется гулять не менее 30 минут/день, 5 дней/неделю (3), заниматься домашними делами, выполнять несложную работу на приусадебном участке. Перенесенный ОИМ не является абсолютным противопоказанием к более серьезным физическим нагрузкам. Напротив, части пациентов они могут быть полезными. Однако перед началом тренировок необходимо проконсультироваться со своим лечащим врачом. Возможно, планируемая нагрузка является для вас недопустимой.
Снижение веса
Индекс массы тела более 30 кг/м2, окружность талии более 102 см (мужчины), 88 см (женщины) считаются нездоровыми показателями. Лишние килограммы не увеличивают вероятность летального исхода, но влияют на другие факторы риска, повышающие смертность (1,3). Диета, физическая активность – самые безопасные способы нормализации веса.
Контроль давления
Нормализация артериального давления (АД) позволяет снизить вероятность развития осложнений, рецидивов. Рекомендуется поддерживать АД на уровне до 140/90 (1,2), а больным сахарным диабетом, болезнью почек – до 130/90 мм рт. ст. (1). Снижения давления добиваются диетой, изменением образа жизни, приемом гипотензивных препаратов.
Лечение сахарного диабета 2 типа
Сахарный диабет 2 типа повышает риск развития сердечно-сосудистых заболеваний. Лечение заболевания предполагает правильное питание, активный образ жизни, прием метформина или других лекарств, нормализирующих уровень сахара. Хорошим результатом считается достижение уровня гликированного гемоглобина до 7% и ниже.
Профилактика гриппа
Обычный грипп способен спровоцировать серьезные сердечно-сосудистые осложнения с возможным летальным исходом. Поэтому всем людям, пережившим инфаркт миокарда, рекомендуется ежегодно делать вакцинацию против вируса гриппа и быть особенно осторожными в период эпидемий.
Дальнейшее трудоустройство
Существуют типы работ, которые противопоказанные людям, пережившим инфаркт миокарда. Все они связаны с повышенной нагрузкой на сердце или невозможностью быстрого оказания медицинской помощи. К ним относятся:
- ночная или суточная работа;
- смены более 8 часов;
- работа, требующая постоянного пребывания на ногах или связанная с непрерывной длительной ходьбой;
- работа вдали от населенных пунктов;
- работа, связанная с тяжелыми условиями труда: высокая влажность, высокая/низкая температура;
- высотные работы;
- работа с токсическими веществами;
- работа на борту самолета, вертолета.
После сердечного приступа людям также нельзя работать авиадиспетчерами, операторами пультов железной дороги, электростанций управлять общественным транспортом, грузовиками. Ведь внезапный повторный приступ может повлечь за собой гибель большого количества людей.
Игнорирование рекомендаций врачей при выборе места работы, повышает вероятность летального исхода.
Профилактика ИМ
Единственный способ предупредить развитие обширного инфаркта – контролировать факторы риска развития заболевания, вовремя обращаться за медицинской помощью. Важно правильно питаться, быть физически активным, иметь здоровый вес, не курить, не злоупотреблять употреблением алкоголя.
Если вы болеете сахарным диабетом, гипертонией, ишемической болезнью сердца, имеете проблемы щитовидной железы, не запускайте заболевания. Вовремя посещайте врача, выполняйте его указания. Игнорирования медицинских рекомендаций, недисциплинированный прием таблеток значительно повышают шансы развития ОИМ.
Также необходимо регулярно проходить медицинские осмотры, сдавать анализы. Определение уровня холестерина, сахара, измерение артериального давления, контроль ЭКГ помогают выявить заболевания на самых ранних стадиях и вовремя принять меры по предупреждению прогрессирования.
Литература
- Руководство для врачей общей практики (семейных врачей). Инфаркт миокарда, 2014.
- Мишина И.Е., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л. Медицинская реабилитация больных, перенесших острый инфаркт миокарда, 2017
- Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента st электрокардиограммы, 2013
- A Maziar Zafari, MD, PhD. Myocardial Infarction, 2018
- STEMI and NSTEMI: are they so different? 1 year outcomes in acute myocardial infarction as defined by the ESC/ACC definition (the OPERA registry)
- Dr Colin Tidy. Complications of Acute Myocardial Infarction, 2016

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: 23 февраля, 2020
Источник
Операция при инфаркте назначается в двух случаях: когда это экстренные показания или когда терапия лекарственными препаратами оказалась неэффективной. Какую операцию делают при инфаркте, решает врач, ориентируясь на состояние больного и результаты коронарографии. Потенциальные пациенты хотят знать о процедуре максимально много, ведь она изменит их жизнь. Давайте разбираться.
Подготовка
Операция на сердце при инфаркте невозможна без проведения ряда диагностических мероприятий:
- УЗИ сердца;
- ЭКГ;
- ЭхоКГ;
- сцинтиграфия;
- коронарография;
- анализ крови, показывающий, есть ли в ней тропонин — белок сократительного типа, которого нет в организме здоровых людей.
После поставки точного диагноза врач решит, какой будет операция: экстренной или плановой. Первая всегда рискованней второй, ведь времени на подготовку к ней практически нет.
Важно! Коронарографию проводят перед каждой операцией на сердце, чтобы проверить насколько поражены сосуды. Для этого через бедренную вену вводится катетер вплоть до аортального клапана и по нему пускают контраст, который и даст четкую картину состояния сосудистой системы больного. Контролирует и записывает процесс рентгеновский аппарат, данные из которого будут присоединены к истории болезни пациента.
Операцию при инфаркте миокарда могут провести 2 способами:
- Чрескожным.
- Открытым.
Какой вариант будет лучше, решается индивидуально. Однако есть и общие моменты:
- в каком состоянии коронарное русло;
- как сильно распространился некроз миокарда;
- насколько стабильна работа сердца;
- общее состояние пациента и т. п.
Больного тщательно обследуют на совместимость с препаратами, используемыми в терапии, особенно с контрастом, делают повторную проверку резус-фактора и группы крови. Операция поможет устранить последствия первопричины болезни, но не ее саму.
Чрескожное вмешательство
Этот хирургический метод может быть проведен тремя способами. Какой будет выбран, зависит не только от состояния больного и показаний, но и от противопоказаний к методу.
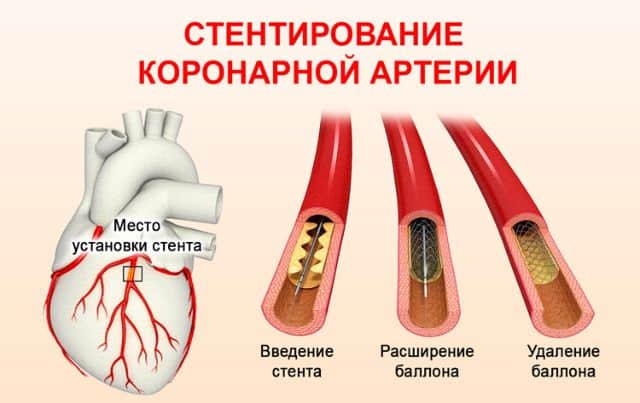
Стентирование
Установку стента часто сравнивают с баллонопластикой. Нередко эти два способа чрескожного вмешательства объединяют для большей эффективности. На баллон насаживают сетчатое кольцо — стент, который после удаления спущенного баллона будет установлен. Сетка не сжимается и остается в вене.

Эта методика одна из самых малоагрессивных, госпитализация после нее минимальная, как и летальный исход. Пациент быстро приходит в норму. Минус — больному нужно постоянно пить препараты, влияющие на кровь. Разжижение позволяет избежать тромбов возле стента, но такая вероятность не исключена, и может привести к повторной операции после инфаркта.
Поэтому в клиниках сейчас предпочитают работать с современными стентами, которые пропитаны веществами пробив тромбоза.
Баллонная транслюминальная дилатация
Суть процедуры заключается в том, что в пострадавшей от болезни коронарной артерии делают небольшой разрез, через который в нее введут катетер, имеющий на конце баллон. В месте сужения артерии его надуют, чтобы увеличить просвет в коронарном сосуде. Это восстановит кровоток. Потом баллон извлекут, а задняя и передняя стенки артерии придут в норму. Контролирует процесс рентгеновский аппарат.
Для операции могут использовать как руку, так и ногу больного. Недостаток процедуры — вероятность повторного сужения сосуда, что приведет к сбою в кровотоке. Чтобы этого избежать, баллонную транслюминальную дилатацию проводят совместно со стентированием.
Эксимерная ангиопластика с помощью лазера
Это самый современный и эффективный метод чрескожного оперативного вмешательства при инфаркте. При нем устранение атеросклеротических тканей происходит с минимальным воздействием на стенки коронарного сосуда, что практически исключает их травмирование. Для этого используют эксимерный ксенонхлоридный генератор, вырабатывающий УФ-волны с минимальной длиной.
Под воздействием импульсов периодического типа жидкость испаряется, что приводит к акустическим волнам, которые идут по внутренней стенке артерии и разрушают тромбы в ней. В процессе происходит нагрев и охлаждение, позволяющие вымывать из катетера кровь и контраст.
В этом помогает физиологический раствор, который постоянно вводится в течение всей процедуры. Абляции – лазерные воздействия – длятся по 5 секунд нагрева и 10 секунд охлаждения. Это дает возможность врачу установить нахождение кончика катетера и контролировать процесс.
Вмешательство открытого типа
Медики ставят перед открытым хирургическим вмешательством при инфаркте следующие задачи:
- устранить очаги некроза;
- обеспечить тканям активное заживление;
- нормализовать кровоток в обход травмированных сосудов;
- восстановить сократительную способность миокарда.
Шунтирование сосудов
Эта процедура позволяет предотвратить необратимые деформации мышцы сердца, что делает сократимость миокарда лучше, а значит, продлевает жизнь и ее качество. Время процедуры около 4 часов, при которых и хирург, и вся его команда должны быть максимально сконцентрированы.
Ее проводят с использованием аппарата искусственного кровообращения. По показаниям оперируют и при работающем сердце. Сколько она будет длиться, и как шунтирование проведут зависит от того, насколько поражены коронарные сосуды, и нужно ли проводить дополнительную процедуру, например, реконструкцию клапана.
Преимущества коронарного шунтирования сосудов:
- исключены травматические повреждения клеток крови;
- нужно меньше времени на процедуру по сравнению с другими аналогичными вмешательствами;
- реабилитация более быстрая;
- меньше осложнений.
Сейчас для процедуры используют графты из:
- грудной артерии внутреннего типа;
- лучевой артерии;
- большой подкожной вены нижних конечностей.
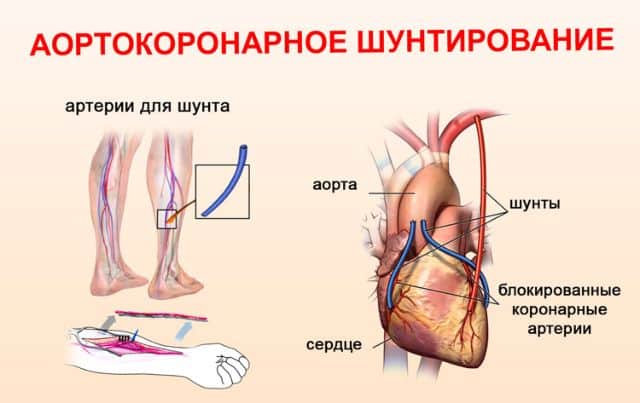
Последние две проводят как открытым, так и эндоскопическим способом. Это влияет на внешний вид разреза и длительность восстановления.
Иссечение аневризмы
Обширный инфаркт лечат иссечением аневризмы, которое в хирургии считается сложнейшей процедурой. При нем врачу нужно вскрыть грудную клетку, чтобы иметь широкий доступ к сердцу. После останавливают кровоток через сердечные камеры и осуществляют его по основным сосудам с помощью специального насоса.
Суть метода — отрезание мешка и удаление пораженных соединительных тканей. Если есть тромбы в желудочке сердца, их также удалят. Стенка сердца зашивается. В ряде случаев используют специальные соединительные материалы, чтобы сделать ее крепче. Часто эту процедуру совмещают с шунтированием, что убирает боли ангинозного типа и будет профилактикой будущего повторения болезни.
Нежелательные последствия после иссечения аневризмы:
- в перикарде соберется кровь;
- СН левостороннего типа;
- образование тромбов;
- аритмия.
Прием специальных таблеток позволяет избежать этого. Если поставлен диагноз «ложная аневризма», то врач просто ушьет дефект, разрежет спайки листков перикарда и удалит кровь из него. Длится процедура несколько часов и проводится под общим наркозом. Больше всего времени врачи тратят на вскрытие грудины и введение аппарата для искусственного перекачивания крови.
Важно! При иссечении аневризмы вероятность летального исхода при условии правильно проведенной процедуры около 10%.
Прибор «водитель ритма»: установка
Иногда временить с операцией при инфаркте нельзя. Когда приступ острый, требуется срочная процедура, необходимость которой — полная обязанность и прерогатива врача. Нужный метод подбирается индивидуально, и в ряде случаев это установка прибора «водитель ритма». С ним шанс на полноценную жизнь выше, как и выживание пациента, когда нарушения в работе сердца достигли апогея.
 Это прибор, который контролирует работу мышцы сердца, заставляя ее правильно сокращаться, чему помогает специальная пружинка. Важно, что «водитель ритма» определяет сбой в функционировании сердечной мышцы и включается. Медики используют ИВР, состоящие из 1–3 камер, чтобы регулировать проблемные полости сердца.
Это прибор, который контролирует работу мышцы сердца, заставляя ее правильно сокращаться, чему помогает специальная пружинка. Важно, что «водитель ритма» определяет сбой в функционировании сердечной мышцы и включается. Медики используют ИВР, состоящие из 1–3 камер, чтобы регулировать проблемные полости сердца.
Проводят процедуру так:
- Пациенту делают местную анестезию.
- Делают разрез, который идет параллельно ключице.
- В малую вену вводятся электроды. Все контролируется рентгеновским аппаратом, чтобы выявить участки наименьшего сопротивления, где их и подключат.
- С другой стороны электроды присоединяют к кардиостимулятору, вживленному в подкожную жировую клетчатку. Так располагают прибор при установке эндокардиального типа, если это наружное размещение, то блок будет в брюшной полости.
- Зашивают рану.
Цена на такие приборы начинается от 550 долларов.
Противопоказания
Неважно мужчина или женщина пациент, есть ряд противопоказаний, когда открытая операция на сердце не может быть проведена:
- под обширное поражение попали сразу несколько артерий;
- есть другие серьезные патологии, как гепатит или сахарный диабет и т. п.;
- обширный некроз, который привел к кардинальному изменению сердечной мышцы, рубцы, аневризма, поджелудочный разрыв, систолы миокарда.
Реабилитация
После оперативного вмешательства за пациентом нужен неотложный уход, который проводят в реанимационном отделении как минимум 10 дней. Помимо соблюдения диеты, которая предотвращает атеросклероз, варикоз и образование тромбов, больному восстанавливают работу сердца, легких и остальных важных систем организма. Если будут послеоперационные осложнения, на этом этапе их активно устранят. Идет обработка швов. Полное заживление грудной клетки длится около 6 месяцев.
По выходу из реанимации больного переводят в обычную палату, где ему назначат дыхательные упражнения, постепенное увеличение физической нагрузки и полноценное питание. И в больнице, и после нее пациент будет принимать антитромбозные средства, препараты для нормальной работы сердца. Симптоматическое лечение проводят при необходимости.
Осложнения
Открытые операции на сердце требуют впоследствии полного изменения жизни и длительного восстановительного периода. Самыми опасными считают первые 3 дня после вмешательства, когда присутствует высокий риск:
- тромбоза сосудов;
- возникновения инсульта;
- сердечной недостаточности;
- анемии;
- сбоя работы почек;
- Не сращивания костей грудной клетки и т. п.
При своевременном обращении за помощью и трепетном отношении к своему здоровью, даже инфаркт можно вылечить и избежать осложнений после него. Придется пить много витаминов, железо, чтобы восстановить организм. Не всегда жизнь возвращается в привычное русло, но она есть, и это главное.
( 1 оценка, среднее 1 из 5 )
Источник
