Окс это инфаркт миокарда
Острый коронарный синдром, инфаркт миокарда
(с позиций реаниматолога)
Профессор, академик РАЕН и МАНЭБ Назаров И.П.
Часть 1. Патофизиология, диагностика ОКС
Часть 2. Лечение ОИМ
Часть 3. Агрессивная тактика лечения
Часть 4. Метаболическая терапия ОИМ
Часть 1. Патофизиология, диагностика ОКС
Коронарная болезнь сердца (КБС) протекает с периодами стабильного течения и обострений. Период обострения КБС обозначается как острый коронарный синдром (ОКС). Термин ОКС объединяет инфаркт миокарда (ИМ), включая ИМ без зубца Q, мелкоочаговый, микроинфаркт, и нестабильную стенокардию (НС).
НС и ИМ являются разными клиническими проявлениями единого патофизиологического процесса, а именно тромбоза различной выраженности над надрывом атеросклеротической бляшки или эрозией эндотелия коронарной артерии, и последующих дистальных тромбоэмболий.
ОКС по клиническим и ЭКГ-признакам может быть отнесен к одной из двух форм:
1. ОКС с подъемами сегмента ST
2. ОКС без подъемов сегмента ST
ОКСсподъемамисегментаST – острый процесс ишемии миокарда с болевым синдромом и стойкими подъемами ST или «новой» блокады левой ножки пучка Гиса. СтойкиеподъемыSTотражаютналичиеостройполнойокклюзиикоронарнойартерии. Цельюлеченияявляется быстрое и стойкое восстановление просвета сосуда (тромболитические препараты или ЧТКА и стентирование).
ОКС без подъемов ST – ишемия миокарда достаточной интенсивности и продолжительности, чтобы вызвать некроз миокарда. На начальных ЭКГ нет подъема ST, но, в конце концов, может диагностироваться ИМ без Q. В лечении таких больных тромболитики не эффективны и не используются. Отличается от НС наличием повышения уровней маркеров некроза миокарда.
Нестабильная стенокардия – острый процесс ишемии миокарда, тяжесть и продолжительность которого недостаточны для развития ИМ. Обычно на ЭКГ нет подъемов ST, отсутствует выброс в кровоток биомаркеров некроза миокарда в количествах, достаточных для диагноза ИМ.

Острый инфаркт миокарда
В последние десятилетия ИБС, в частности ОИМ, является основной причиной смертности населения в экономически развитых странах. По данным ВОЗ, ИБС уносит почти 25% жизней из числа всех погибших. В США ежегодно заболевает и внезапно умирает от ОИМ 514 тыс. человек. Все чаще от ОИМ погибают люди молодого возраста (35-44 года). В Москве, среди мужчин в возрасте 50-59 лет показатель смертности от ОИМ и острой коронарной недостаточности (ОКН) составляет 450-600 на 100 тыс. населения.
Общая смертность при ОИМ в первый месяц составляет около 50% и половина этих смертей приходится на первые два часа. По данным Фремингемского исследования, среди лиц с первым сердечным приступом летальный исход наступил у 34%, причем большинство из них умерли в течение первого часа, часто до госпитализации.
До создания блоков интенсивного наблюдения (60-десятые годы) внутрибольничная смертность доходила до 25-30%. Создание палат интенсивного наблюдения позволило снизить смертность сразу на 30% (частота фатального исхода снизилась до 18%). Внедрение в практику тромболитической терапии в 80-е годы позволило снизить летальность от ОИМ ещё на 25%. Смертность в первый месяц несколько снизилась и составляет 13-27%, а в стационарах ведущих клиник мира госпитальная летальность уменьшилась до 5-7%.
Кардиогенный шок остается основной причиной внутрибольничной смертности, который влияет и на отдаленную выживаемость. Потеря более 40% функционирующей массы ЛЖ является основой развития кардиогенного шока. Тромбомболитическая терапия (ТЛТ), чрезкожная транскоронарная ангиоплатика (ЧТКА) и операция аортокоронарного шунтирования (АКШ) позволили снизить летальность при ОИМ. Усовершенствование методов защиты миокарда и вспомогательного кровообращения помогли разработать современную тактику лечения ИМ, осложненного кардиогенным шоком.
Уменьшение зоны ИМ, особенно за счет защиты здорового миокарда в приграничных областях, при таких состояниях, как гипотензия и аритмии, позволяет улучшить результаты не только самого лечения, но также даёт возможность остановить прогрессирование сердечной недостаточности.
Лечение стенокардии
До недавнего времени одной из основных причин смертности от ОИМ были нарушения ритма, в частности первичная фибриляция желудочков. В последние годы в связи с созданием специализированных бригад скорой помощи и ПИТ, широким внедрением кардиомониторинга и дефибрилляторов, частота фибриляции желудочков, как причины смерти, значительно уменьшилась. В связи с этим на первое место вышли острая и хроническая сердечная недостаточность, кардиогенный шок.
Время ишемии у людей определить трудно, вследствие наличия коллатерального кровотока, который в основном и определяет обширность зоны некроза. Однако при аритмиях, гипотонии и при увеличении конечного диастолического давления в ЛЖ, коллатеральный кровоток ухудшается, что может привести к дополнительному некрозу миокардиальной ткани, находящейся в регионе окклюзированной коронарной артерии.
Время реперфузии в первые 6 часов ведет к уменьшению зоны ишемии и в целом улучшает выживаемость (DeWood et al.). Однако агрессивная тактика ведения больных, ИМ у которых развился более чем 6 часов назад, способна приостановить увеличение зоны ишемии после выполнения реперфузии.
Консервативная тактика с применением нитроглицерина и внутриаортальной контрапульсации эффективна у пациентов за счет улучшения кровотока по коронарным артериям и уменьшения работы ЛЖ. В связи с этим, следует учитывать влияние консервативной терапии на формирование окончательной зоны ИМ.
Факторы, влияющие на эволюцию и тяжесть ОИМ:
Анатомия
- Место окклюзии
- Опасные зоны ишемии
- Коллатеральный кровоток
Физиология
- Аритмии
- Давление коронарной перфузии
- Потребление миокардом кислорода
- Реперфузионное повреждение
- Станнированный миокард
Терапевтическая тактика
- Консервативное ведение
- Реваскуляризация
- Тромболитическая терапия
- ЧТКА
- Операция на коронарных артериях
Контролируемая реперфузия
- Кардиоплегический раствор Buckberg и его методика
- Механическая поддержка гемодинамики.
Однако при реперфузии может усиливаться повреждение миокарда, что происходит за счет свободных кислородных радикалов, которые разрушают эндотелиальные клетки и способствуют развитию интерстициального отека. Проводя методы реперфузии, следует учитывать, что восстановление коронарного кровотока при ОИМ закономерно сопровождается нарушениями сердечного ритма («реперфузионный синдром»).
Профилактическое применение антиаритмических препаратов позволяет снизить частоту реперфузионных аритмий в 3,5 раза и предотвратить развитие фатальных аритмий (фибрилляции желудочков). Однако многие антиритмики способны существенно увеличивать процент внезапных асистолий (смотри ниже).
Кардиогенный шок
Клинически проявляется снижением АДс ниже 80 мм.рт.ст., периферической вазоконстрикцией, похолоданием нижних конечностей, изменением сознания, уменьшением выделения мочи (меньше 20 мл/час). Гемодинамическиекритериишока: СИ меньше 1.8 л/мин/м2, УИ меньше 20 мл/м2, ДЗЛА более 18 мм.рт.ст., тахикардия и ОПСС выше 2400 дин/см. Такие пациенты относятся к 4 типу по классификации Killip, наиболее часто исползуемой для определения тяжести и прогноза ИМ.
Классификация Киллипа:
- Класс 1 – без признаков недостаточности кровообращения; смертность 2-6%.
- Класс П – признаки недостаточности кровообращения выражены умеренно (выслушивается ритм галопа, в нижних отделах легких – влажные хрипы); смертность 10-20%.
- Класс Ш – острая левожелудочковая недостаточность (отек легких); смертность 30-40%.
- Класс 1У – кардиогенный шок; смертность более 50%
Ключ к успешной терапии пациентов в шоковом состоянии заключается в рано начатой терапии и выполнении реваскуляризации. Использование метода механической поддержки сердечной деятельности может играть свою роль в лечении и улучшать результат лечения, а также предохранять от развития необратимой полиорганной недостаточности, что может иметь место у больных, долгое время находящихся в состоянии кардиогенного шока.
Пусковым механизмом в генезе кардиогенного шока является ослабление сократительной способности пораженного миокарда и уменьшение УО и МОС. Организм компенсирует эти изменения и поддерживает кровообращение жизненно важных органов за счет тахикардии и спазма периферических сосудов. При первичной недостаточности подобной компенсаторной реакции наблюдается умеренное снижение АД, которое хорошо поддается лечению прессорными аминами.
Умеренное снижение АД может быть обусловлено и рефлекторными нарушениями в результате болевого синдрома. Эффективное устранение боли способствует спонтанному устранению гемодинамических расстройств.
При нарастающей слабости миокарда ПСС значительно усиливается и становится генерализованным. Вазоконстрикции способствует и повышенная активность САС, увеличение концентрации КХ в крови больных ИМ. Выраженные гемодинамические нарушения в подобных случаях обусловлены недостаточностью сократительной способности миокарда, чем объясняется частая неэффективность лечения прессорными аминами.
Как и при шоковых состояниях другой этиологии, в развитии кардиогенного шока большое значение имеют нарушения в системе микроциркуляции. ОПСС при кардиогенном шоке, как правило, повышено. Однако не всегда развитие кардиогенного шока проходит через фазу вазоконстрикции, а изменения в различных сосудистых областях могут быть разнонаправленными.
Изменения общего периферического сопротивления при КШ носят фазовый характер. На ранних этапах ОПС кратковременно снижается, сменяясь в последующем отчетливым повышением. Вероятно, при КШ в фазовости нарушения общего ПСС имеет значение изменение ЦНС и вегетативной нервной системы, уровень гормонов и БАВ. Установлено наличие корреляционной зависимости между тяжестью КШ и степенью повышения ОПСС. Наблюдается резкое его повышение в случаях тяжелого течения шока.
Повышается проницаемость сосудистой стенки, усиливается пропотевание безбелковой части крови из кровеносного русла, возникает гиповолемия. Нарушается перфузия тканей, развивается гипоксия, ацидоз, ишемическая аноксия тканей. Резко возрастает емкость сосудистого русла, кровоток замедляется, происходит стаз крови, её депонирование, изменения реологических свойств крови, повышается вязкость крови, нарастает агрегация форменных элементов, изменяется активность свертывающей и фибринолитической систем крови, повышается концентрация фибриногена, образуются микротромбы.
Кровоток на периферии практически прекращается, происходит сброс крови, минуя капиллярную систему, через артерио-венозные шунты. Развивается тканевая гипоксия с появлением очагов некроза в различных органах. Наступает момент необратимых морфологических изменений в жизненно важных органах. Уменьшается приток венозной крови к сердцу, происходит дальнейшее падение ЦВД, АД, МОС, уменьшается коронарный кровоток, ещё больше ухудшается функциональное состояние сердечной мышцы – возникает порочный замкнутый круг.
Шок может влиять на увеличение зоны ишемии. Трёхсосудистая патология коронарного русла является частой находкой у пациентов с кардиогенным шоком, а увеличение зоны ишемии – очень важный признак, подтверждающий развитие кардиогенного шока. Ограничение зоны ишемии является основным ключом в консервативной и «агрессивной» терапии пациентов с КШ и ИМ.
Недостаточность коронарного кровотока может приводить к появлению одного из трёх типов повреждения миокарда:
- инфаркту,
- гибернации,
- станнированию.
Инфаркт – это состояние необратимой клеточной смерти вследствие длительной ишемии.
Гибернированныймиокард–это обратимое состояние миокардиальной ткани, вторично проявляется угнетением контрактильной функции миокарда вследствие тяжелой ишемии и способен к восстановлению сразу после реваскуляризации.
Станнирование – это полностью обратимый процесс, при условии, что клетки остаются жизнеспособными. Однако дисфункция миокарда, биохимические нарушения и ультраструктурные повреждения продолжают существовать даже после восстановления кровотока.
Станнированный миокард имеет место в участках миокарда, прилежащих к зоне некротической ткани, после длительной окклюзии коронарных артерий и может быть связан с ишемией, спазмом артерий при выполнении кардиоплегии в момент подключения аппарата ИК. Клинически эти участки отечны, местами с кровоизлияниями. В них имеются тригерные зоны, приводящие к развитию аритмий, экстенсии станнированного желудочка и гипотонии с частым развитием инфарктов в данной области.
Механизмы развития контрактильной дисфункции при феномене станнирования миокарда (Bolli):
- Образованиесвободных кислородных радикалов (первично основной механизм появления феномена станирования).
- Несоответствие возбуждение/сокращение, вследствие дисфункции саркоплазматического ретикулума.
- Перегрузка Са.
- Нарушение продукции энергии митохондриями.
- Нарушение потребления энергии миофибриллами.
- Дисфункция симпатической нервной системы.
- Повреждение внеклеточного матрикса.
- Снижение чувствительности миофиламентов к Са.
Существует несколько подходов к лечению этой критической группы пациентов:
- Уменьшение продукции свободных кислородных радикалов должно уменьшить отек и гибель клеток в зоне станнированного миокарда.
- За счет уменьшения интенсивности процессов воспаления у поврежденных эндотелиальных клеток можно замедлить процессы тромбообразования и тем самым усилить восстановительные функции желудочка.
- Когда желудочковая экстрасистолия и ЖТ рецидивирует, несмотря на введение лидокаина, можно использовать электроимпульсную терапию (ЭИТ) или прокаинамид внутривенно болюсно в дозе 1-2 мг/кг с интервалом 5 минут до общей дозы не более 1000 мг, с последующей инфузией 20-80 мкг/кг/мин.
- Профилактическое применение антиаритмических препаратов позволяет снизить частоту реперфузионных аритмий в 3,5 раза и предотвратить развитие фатальных аритмий (фибрилляции желудочков). Однако многие антиритмики способны существенно увеличивать процент внезапных асистолий. Кроме антиритмиков, при синдроме «реперфузии», вероятно, следует применять и антиоксиданты, препараты, уменьшающие ПОЛ и накопление гидроперекисей (токоферол, клофелин, мексидол, предуктал, цитофлавин и др.).
Диагностика ИМ:

Средимногочисленныхинструментальныхметодовисследования ведущееместопринадлежитэлектрокардиографии. Этот метод является незаменимым в диагностике ИБС, ОИМ, нарушений ритма и проводимости, гипертрофии желудочков и предсердий, других заболеваний сердца. В ПИТ как можно раньше следует начать ЭК-скопический мониторинг работы сердца.
ВпервыечасыЭКГчастонеподдаетсяоднозначнойинтерпретацииинаЭКГможетнебытьклассическихпризнаковИМ. Всомнительныхслучаяхбольшеезначениеприобретаетопределениесывороточныхмаркеров, эхокардиографияикоронароангиография.Реже (при так называемой вариантной стенокардии Принцметала) наблюдается смещение сегмента RST выше изолинии, что свидетельствует о развитии трансмуральной ишемии и кратковременного повреждения сердечной мышцы. В отличие от мелкоочагового ИМ смещение сегмента RST и (или) патологические изменения зубца Т исчезают уже через несколько минут или часов после приступа стенокардии.

ЭКГ признаки инфаркта миокарда
БольприИМ отличается интенсивностью и продолжительностью, иногда не снимается повторным введением наркотиков. Характерной особенностью боли при ИМ является выраженнаяэмоциональнаяокраска. Некоторые больные во время приступа испытывают чувство страха, смерти, возбуждены, беспокойны. В дальнейшем обычно развивается резкая слабость.
Могут отмечаться бледность,цианоз,потливость. В самом остром периоде ИМ часто наблюдается брадикардия, которая сменяется нормальной ЧСС илитахикардией. В период болевого приступа АД может кратковременно повышаться. В некоторых случаях оно снижаетсяуже сразу. Проявляется ряд симптомов, обусловленных всасыванием продуктов аутолиза миокарда (резорптивно-некротический синдром). Книмотносятсялихорадка, увеличениечислалейкоцитов, ускорениеСОЭ, атакжеизменениеактивностирядаферментовкрови.
ПриИМпроисходятизменениявкрови, отражающиенарушенияуглеводного, белкового, липидногообмена, кислотно–щелочногосостояния, электролитногобаланса, гормональногопрофиля. Нарушенияуглеводногообмена в острой фазе ИМ проявляются гипергликемией, а иногда и глюкозурией. Повышение сахара в крови связано с активацией САС и надпочечников. Гипергликемия более выражена при обширном ИМ и удерживается 5-10 дней. Нарушениябелковогообмена при ИМ выражаются в увеличении глобулинов и фибриногена. Нередко повышается уровень остаточного азота.
Актуальность ранней и точной диагностики ОИМ не вызывает сомнений. Успешно используют определение в крови больных ряда ферментов. В частности, необходимо определять криатинфосфокиназу (КФК), особенно её МВ-фракцию, в ранние сроки, а также первую фракцию ЛДГ – в более поздние сроки.
Высоко информативен для ОИМ иммуноферментный тест на сердечный Тропанин Т (сТп-Т), белок тропанинового комплекса миокарда. Чувствительность сТп-Т теста превышает КФК-МВ и составляет через 3 часа после приступа 60%, а через 10 часов приближается к 100%. Достоинством сТп-Т является и продолжительное «диагностическое окно» – его концентрация повышается через 2,5 часа от начала приступа и сохраняется до 14-18 дней. Повышение уровня сТп-Т коррелирует с обширностью поражения миокарда (В.В.Родионов с соавт., 1999).
Читать продолжение “Лечение ОИМ”
Читайте также другие работы автора:
Книга “Усмирение боли”
Источник
Что такое острый коронарный синдром?
Острый коронарный синдром (ОКС) означает группу клинических проявлений, определяемых острой ишемией миокарда (ишемической болезнь сердца), то есть внезапного и критического снижения кровотока в сердечной ткани.
Наиболее частой причиной этого внезапного падения кровотока является разрыв или эрозия «уязвимой» коронарной атеросклеротической бляшки с последующим скоплением тромбоцитов и тромботическим перекрытием с последующим уменьшением или остановкой кровотока.
Эпидемиология
Сердечно-сосудистые заболевания являются основной причиной смертности и заболеваемости в западных странах; их распространенность постепенно растет в связи с увеличением средней продолжительности жизни.
По оценкам, за один год более 135 000 человек пострадали от коронарного заболевания сердца и 45 000 из них погибли от него.
Патогенез (механизм зарождения и развития болезни)

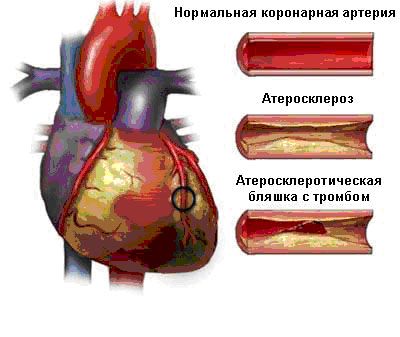
Атеросклеротическая болезнь коронарных артерий (хроническое изменение коронарных артерий) — прогрессивный процесс, характеризующийся появлением атеросклеротических бляшек.
В нормальных условиях внутренняя поверхность артерий гладкая; при осаждении холестерина на внутренних стенках образуется атеросклеротическая бляшка, которая со временем может увеличиваться в размерах (устойчивая бляшка).
Когда поверхность бляшки разрывается (уязвимая бляшка), кровеносная струя вступает в контакт с содержимым самой бляшки, вызывая процессы коагуляции и активации тромбоцитов с последующим образованием тромба, это вызывает закупорку или субокклюзию артерии, препятствуя притоку крови и тем самым поступлению кислорода и субстратов в распыленную сердечную мышцу.
Когда пораженная тромбозом артерия является полностью закрытым эпикардиальным сосудом, примерно через 15 минут начинается острый инфаркт миокарда, начиная с эндокарда и заканчивая эпикардом; если преобладают явления тромбоцита и артерия частично забита, то развивается нестабильная стенокардия.
Масштабы ишемии также зависят от наличия или отсутствия побочных эффектов и потребления кислорода миокардом.
Классификация
Острые коронарные синдромы можно классифицировать по степени и продолжительности стеноза/окклюзии, а также по количеству ткани миокарда, которая переходит в некроз, на следующих клинических картинах:
- Нестабильная стенокардия: это острая ишемия миокарда без значительного некроза миокарда.
- Острый инфаркт миокарда без подъема сегмента ST (инфаркт миокарда без подъема сегмента ST, ИМбпST): картина менее тяжелого инфаркта, обусловленная острой ишемией миокарда, связанной с субэндокардиальным некрозом миокарда; в этом случае показатели некроза выше нормы.
- Острый инфаркт миокарда с подъемом сегмента ST (инфаркт миокарда с подъемом сегмента ST, ИМспST): наиболее тяжелая картина инфаркта; оно вызвано острой ишемией миокарда, связанной с некрозом миокарда полной толщины, со значительным увеличением показателей некроза.
Причины и факторы риска острого коронарного синдрома
Основными причинами и факторами риска являются:
- Наследственность: наличие ишемической болезни сердца у родителей или братьев и сестер повышает риск развития острого коронарного синдрома.
- Пол: у мужчин чаще встречается ишемическая болезнь сердца, но только по сравнению с женщинами детородного возраста эстрогены оказывают защитное действие против этой болезни; Женщины в постменопаузе, с другой стороны, имеют такой же риск, что и мужчины.
- Возраст: острый коронарный синдром обычно поражают после 45 лет.
- Курение: среди заядлых курильщиков (более 15 сигарет в день) в возрасте от 45 до 54 лет риск смерти от ишемической болезни сердца оценивался в три раза выше, чем у некурящих; это связано как с прямым воздействием самого дыма, так и со снижением толерантности к физическим нагрузкам.
- Артериальная гипертензия: определение артериального давления, равного или превышающего 140 мм рт.ст. максимального (систолического) давления и 90 мм рт.ст. минимального (диастолического) давления.
- Сахарный диабет.
- Ожирение: это хроническое заболевание, характеризующееся одним или несколькими из следующих параметров: индекс массы тела — ИМТ = 30 кг/м² — масса тела более 30% по сравнению с идеальным весом — плиометрическое измерение значений выше 95° процентиль. Центральное или абдоминальное ожирение связано с повышенным риском ишемической болезни сердца.
- Гиперхолестеринемия: в частности, высокие уровни липопротеинов низкой плотности (ЛПНП), низкие уровни липопротеинов высокой плотности (ЛПВП) и соотношение ЛПНП/ЛПВП> 3.
- Гипергомоцистеинемия: чрезмерное присутствие гомоцистеина в крови (нормальные значения: <13 мкмоль/л) считается важным и независимым фактором риска сердечно-сосудистых заболеваний. Ей способствует неправильное питание: диета, богатая жирами.
- Сидячая жизнь: плохая физическая активность.
- Неспокойная, нервная жизнь.
Симптомы и признаки

Основным симптомом острых коронарных синдромов является боль в груди. О боли сообщают с угнетающими и сжимающими характеристиками, такими как чувство сдавления, тяжести, удушья и боли на уровне грудной клетки.
Наиболее часто упоминаемый участок — загрудинный, с воздействием на эпигастрий, левую руку (локтевую сторону), плече, шею, челюсть, спину и праву руку.
Если продолжительность боли составляет менее 20 минут, это обычно нестабильная стенокардия; если вместо этого продолжительность болевой симптоматики превышает 20 минут, вероятно, что это инфаркт, то есть некроз миокарда; если боль продолжается в течение нескольких часов с переменной интенсивностью, это может быть инфаркт миокарда с некрозом стенки (ИМспST).
Кроме того, пациент может жаловаться на одышку (обычно связанную с сердечным приступом). Также с болью связаны нейровегетативные симптомы, такие как:
- тошнота;
- рвота;
- холодная потливость;
- прострация;
- чувство боли.
В 30% случаев, особенно у диабетиков или пожилых людей, нейровегетативные симптомы могут присутствовать при отсутствии боли. В некоторых случаях возможен острый коронарный синдром без боли: для этих пациентов диагноз ставится ретроспективно, во время проведения инструментальных исследований, таких как ЭКГ, сцинтиграфия или эхокардиография, которые выявляют некроз ткани.
Диагностика
Диагноз острого коронарного синдрома основан на анамнестическом сборе, симптоматологии, представленной пациентом, проведении ЭКГ и анализах крови для исследования ферментов, показателей некроза сердца. Эти исследовании необходимы, чтобы отличить пациентов с острым инфарктом миокарда с подъемом сегмента ST (ИМспST) от пациентов с острым инфарктом миокарда с подъемом ST (ИМбпST) и других пациентов с нестабильной стенокардией.
- Симптомы: с помощью так называемой «оценки боли в груди» можно оценить, связана ли боль в груди или нет сердечной недостаточностью, ее применение включает в себя присвоение оценки местоположению, характеру, иррадиации боли и любых связанных симптомов.
- Электрокардиограмма (ЭКГ): играет основополагающую роль в диагностике острых коронарных синдромов. ЭКГ позволяет диагностировать инфаркт, но также приблизительно его положение и его расширение. Электрокардиограмма при ИМспST, характеризуется изменением ЭКГ при трансмуральном инфаркте, то есть по всей толщине сердечной мышцы, представляет собой подъем сегмента ST> 1 мм с выпуклостью, направленной вверх. Появление патологических зубцов Q. Электрокардиограмма при ИМбпST и нестабильной стенокардии характерным изменением ЭКГ, в случае нестабильной стенокардии или ИМбпST является вычитание сегмента ST> 1 мм.
- Анализ крови. Сердечные клетки (миоциты), когда они подвергаются некрозу, выделяют некоторые вещества (ферменты или белки), которые можно обнаружить и измерить в крови, повторная дозировка которых может дать фундаментальные клинические показания. Наиболее используемые ферменты:
- Тропонин (Tn): это очень чувствительный специфический сердечный маркер. В случае инфаркта миокарда тропонин Т увеличивается в сыворотке через 2-4 часа от начала симптомов, он имеет самый высокий пик через 8-12 часов, оставаясь высоким до примерно 14 дней.
- CK-MB креатинкиназа: это маркер некроза сердца; его значения высоки примерно через 3-8 часов от начала боли. Она может оставаться обнаруживаемой в течение длительного времени.
- Лактатдегидрогеназа (ЛДГ): полезна при диагностике инфаркта миокарда, когда пациент достигает позднего наблюдения, так как его максимальный пик наступает через 4-5 дней, а значение остается высоким в течение 15-20 дней. Аспартатаминотрансфераза: пик виден через 36 часов, возвращается к норме через 5-6 дней.
- Миоглобин: это очень ранний маркер некроза сердца, который можно проследить через несколько часов после появления симптомов, проявляя пик через 4-12 часов и нормализуясь примерно через 24 часа.
Лечение острого коронарного синдрома
Лечение острых коронарных синдромов предполагает использование многочисленных лекарственных препаратов:
- введение кислорода,
- анальгетики,
- тромбоцитарные анти-тромбоциты,
- антикоагулянты,
- бета-блокаторы,
- ингибиторы АПФ,
- антагонисты кальция.
У пациентов с инфарктом миокарда с некрозом полной толщины (ИМспST) также необходимо быстро восстановить кровоток в закупоренной коронарной артерии: это можно сделать с помощью фибринолитической терапии или чрескожной коронарной реваскуляризации: с помощью коронарной ангиопластики, то есть с помощью механической реканализации с или без имплантата стента сосуда, ответственного за инфаркт.
Чрескожная транслюминальная коронарная ангиопластика (ЧТКА — чрескожная коронарная ангиопластика или ЧКВ — чрескожное коронарное вмешательство) — это интервенционная кардиологическая процедура, с помощью которой можно реанализировать большую часть коронарного стеноза.
Ангиопластике предшествует и ассоциируется с коронарографией, которая позволяет визуализировать коронарные артерии. Он предполагает использование тонкого катетера, который вводится через артерию, доходящую до сердца. На наконечнике катетера находится воздушный шар (баллон), который помещается (под рентгеновским контролем) в центр коронарного стеноза и затем накачивается, чтобы сжать отложения налета внутри коронарной артерии, тем самым восстанавливая кровоток.
Во время операции могут быть установлены коронарные стенты, то есть «расширяемые» канальцы в металлической сетке, которые оставляют, чтобы держать артерию. Также используются лекарственные стенты, которые, помимо того, что являются структурной опорой для коронарной артерии, имеют лекарственное покрытие, которое помогает предотвратить рестеноз сосудов. Более подробно об этих процедурах вам расскажет кардиолог.
Профилактика и рекомендации
Начав здоровый образ жизни, можно внести существенный вклад в снижение определенных факторов риска, связанных с острыми коронарными синдромами и сопутствующей ишемической болезнью сердца. Желательно придерживаться следующих рекомендаций:
- бросить курить;
- ограничить потребление алкоголя;
- регулярно выполняйте умеренные физические упражнения. Чтобы снизить риск сердечно-сосудистых заболеваний, рекомендуется принимать умеренную физическую нагрузку, например ходьбу, не менее 30 минут в день и не менее 5 дней в неделю;
- похудение и поддержание веса. Целью является достижение индекса массы тела (ИМТ) 18,5 — 24,9 кг/м²;
- соблюдайте здоровую диету: поддерживайте потребление фруктов и овощей, избегая чрезмерного употребления красного мяса; в частности, ограничить потребление насыщенных жирных кислот и ввести полиненасыщенные жирные кислоты в рацион;
- держите стресс под контролем.
Особое внимание профилактике следует уделять пациентам, которые знакомы с ранним заболеванием коронарной артерии или страдают от болезней, которые могут быть связаны с проблемами сердца, такими как артериальная гипертензия, гиперлипидемия, сахарный диабет.
Важно соблюдать показания и фармакологическую терапию, предложенную врачом, чтобы снизить риск серьезных осложнений.
Источник
