Ограничение зоны некроза при инфаркте
Уменьшение боли, предупреждение различных осложнений и снижение летальности при остром инфаркте миокарда достигается мероприятиями, направленными на уменьшение зоны некроза. Остановимся на наиболее действенных. Прежде всего следует упомянуть антитромботическую терапию.
Тромболитические средства показаны в первые 4-5 часов инфаркта при наличии типичного ангинозного приступа, не купирующегося нитратами, не имеющего явного внесердечного происхождения .
Можно выделить явные противопоказания к введению тромболитиков:
- а) геморрагии сейчас или в анамнезе;
- б) гипертония выше 180 мм. рт; ст., устойчивая к введению по крайней мере трех гипотензивных средств;
- в) недавно перенесенное большое хирургическое вмешательство;
- г) травма, злокачественные заболевания;
- д) тяжелые заболевания печени и почек;
- е) обострение язвенной болезни желудка и 12-перстной кишки;
- ж) декомпенсированный сахарный диабет;
Учитывают и “предикторы” неэффективного тромболизиса. В частности, от тромболизиса желательно воздержаться если:
- а) отсутствует подъем сегмента ST ;
- б) имеется задний неосложненный (!) ОИМ, (подъем ST только в II, III, AVF отведениях);
- в) инфаркту предшествовала стенокардия напряжения, был период прогрессирования стенокардии перед ОИМ и отмечались частые приступы предынфарктной стенокардии (более 4).
При осложненном ОИМ от тромболизиса не следует воздерживаться и сроки его проведения продлить до 8 ч. Инфузию 1,5 млн. ед. стрептокиназы (стрептазы) проводят в течение 20-40 мин под контролем артериального давления.
Перед тромболизисом для предупреждения анафилаксии желательно (но не обязательно) введение стероидных гормонов, например, преднизолон 30 мг внутривенно. Из тромболитических средств еще длительное время препаратом выбора будет оставаться стрептокиназа (стрептаза). Наиболее эффективным и безопасным способом введения мы считаем капельное введение препарата. Начинать с болюсного введения, как это рекомендовано в ряде руководств, мы считаем оправданным только в условиях скорой помощи при отсутствии условий для капельного введения. В настоящее время ведется дискуссия о целесообразности применения стрептазы на догоспитальном этапе. Мы являемся сторонниками использования тромболитических препаратов кардиологическими бригадами скорой помощи, особенно при тяжелом течении инфаркта. Польза от раннего тромболизиса на много превышает риск негативных его последствий (реперфузионные аритмии, гипотония и т.п.). Эффективной ттюмболитическую терапию считают при сочетании быстрого клинического эффекта (уменьшение боли, стабилизация гемодинамики и т.п.), уменьшении подъема сегмента ST более чем на 50% за 1-2 часа после введения препарата, появления реперфузионных аритмий. Чаще это преходящий узловой ритм, не требующий специального лечения. Кроме этого, в виде проявления синдрома реперфузии может регистрироваться желудочковая экстрасистолия, а также тахикардия и фибрилляция (реже). В этой связи должна быть повышена готовность к введению лидокаина, либо электроимпульсной терапии.
Что касается неэффективности тромболизиса, то под этим следует понимать отсутствие положительного влияния на выживаемость и насосную функцию миокарда (последнее имеет место при заднем инфаркте миокарда), либо отсутствие уменьшение зоны некроза, в том числе за счет распространения и рецидивирования инфаркта, что отмечается у больных с “отягощенным” коронарным анамнезом. Приведенные признаки не являются абсолютными, однако их пoлeзнoyчитывaть в повседневной практике. При этом необходимо помнить и то, что наиболее значительное влияние на летальность тромболизис оказывает в группе больных с обширными, осложненными инфарктами миокарда. Лабораторный контроль системы гемостаза до тромболитического лечения не является обязательным из-за дефицита времени.
АСПИРИН в дозах 100-300 мг в сутки назначается всем больным с ОИМ, не имеющим к тому противопоказаний, т.к. оказывает заметное положительное влияние на частоту рецидивов инфаркта и выживаемость больных.
ГЕПАРИН сначала вводят болюсом 5000 ед., затем в первые 1-2 дня инфаркта желательно вводить постоянно капельно в дозе 500-1000 ед. в час под контролем параметров гемостаза (время свертывания, активированного парциального тромбопластинового времени, которые желательно поддерживать на уровне в два раза большем, чем в норме) с последующим переходом на подкожнЬе введение. Применение гепарина у больных, имеющих факторы риска тромбоэмболий, является обязательным. В остальных случаях необходимо учитывать конкретную ситуацию, в том числе и экономическую.
Назначение гепарина является рутинным, однако влияние этого средства на зону некроза и вероятность реинфаркта сомнительно. Если гепарин и влияет на выживаемость больных, то в больше мере за счет снижения риска образования внутрисердечных тромбов и тромбоэмболий. Основными факторами риска в этом плане являются, мерцательная аритмия, сердечная недостаточность, хроническая венная недостаточность нижних конечностей, пожилой возраст, длительный постельный режим, ожирение. Необходимо отметить, что методики введения гепарина, не требующие постоянного контроля (по 5000ед. 3 раза в сутки подкожно, или использование низкомолекулярных гепаринов), по клинической эффективности не уступают внутривенному введению препарата. У больных после тромболитического лечения гепаринотерапия также желательна (хотя и не обязательно) в то время как назначение аспирина является необходимым, так как действенно влияет на прогноз заболевания .
НИТРОГЛИЦЕРИН либо изосорбида динитрат (нитросорбид, изокет и т.п.) внутривенно в практической работе назначают почти всем больным, если нет гиповолемии и резкой гипотонии. При отсутствии инфузионных форм либо после прекращения инфузии нитраты целесообразно назначить под язык или перорально.
Положительное действие нитратов на зону инфаркта проявляется в основном в первые сутки болезни. Если в последующем отсутствуют боли и признаки сердечной недостаточности нитраты могут быть отменены. Лимитировать применение нитратов может выраженная гипотония. При сосудистом коллапсе от нитратов следует временно воздержаться. Гипотония в сочетании с признаками левожелудочковой недостаточности (сердечная астма и т.п.), повышением центрального венозного давления требует параллельного введения нитроглицерина и допамина.
Гипотония в сочетании с повышением венозного давления не является противопоказанием к назначению нитроглицерина, который в данном случае вводят в сочетании с допамином либо добутамином. b-АДРЕНОБЛОКАТОРЫ в первые 6-12 ч инфаркта вводят внутривенно с последующем переходом на прием внутрь. Здесь можно использовать принцип: ” противопоказания к b-блокаторам являются единственным лимитом для их введения при острых формах ИБС”.
Именно внутривенное капельное или фракционное введение b-блокаторов в первые часы инфаркта оказывает существенное положительное влияние на объем инфаркта, риск многих осложнений и летальность, но требует при этом от врача достаточно высокой квалификации. Наиболее эффективно эти препараты влияют на объем инфаркта у больных с гиперкинетическим типом гемодинамики. Предпочтение отдается кардиоселективным препаратам: атенололу и метапрололу, которые используются в обычных дозах. При определении показаний к назначению b-блокаторов у больных с ОИМ целесообразно с особым вниманием выявлять ранние признаки сердечной недостаточности (затрудненное дыхание в положении лежа, акроцианоз, акцент 2 тона на легочной артерии и т.п.,), кроме того, о значительном снижении сократимости миокарда могут косвенно свидетельствовать длительный не леченный ангинозный статус (позднее обращение за помощью), обширная иррадиация болей, перенесенный ранее инфаркт, сахарный диабет.
Ингибиторы ангиотензинпревращающего фермента показаны при выявлении у больного каких либо признаков сердечной недостаточности и отсутствии выраженной гипотонии. Средством неотложной помощи является каптоприл (капотен) в дозе 6,25-25мг под язык, в последующем можно перейти на пролонгированные средства (эналаприл, рамиприл и т.п.).
Препараты этой группы оказывают положительное действие и на ближайший и на отдаленный прогноз при ОИМ как за счет непосредственного влияния на гемодинамику, так и за счет метаболического (антиоксидантного) действия на миокард. Использование ингибиторов АПФ следует считать стандартным. инфаркт миокард гипоксия метаболический
Источник
Улучшение кровообращения зон инфаркта. Нитраты при лечении инфаркта миокарда.Улучшение кровообращения зон инфаркта, перинфаркта и ограничение зоны некроза (которая является важной детерминантой прогноза) достигается 3 путями: ранней реперфузией миокарда, снижением его энергетических потребностей и манипуляциями с источниками энергии, синтезируемой в миокарде. Дополнительные факторы, способные ограничить зону некроза в связи с реперфузией, — уменьшение коронарного спазма, улучшение систолической гемодинамики (повышение перфузионного давления и снижение КДД в ЛЖ) и стимулирование развития коллатералей. Быстрое вмешательство с целью защиты ишемизированного миокарда и сохранение его перфузии могут обеспечить достаточное время для анатомических и физиологических механизмов, которые ограничивают зону некроза. Показано, что больные, пережившие обширный инфаркт миокарда, часто имели впоследствии заметную дисфункцию ЛЖ и бульшую летальность, чем перенесшие мелкоочаговый ИМ без тенденции к развитию сердечной декомпенсации. Вазодилатация коронарного русла, снижение венозного возврата крови, постнагрузки на миокард ЛЖ (соответственно выравнивание дисбаланса между доставкой кислорода и потребностью миокарда) и АД улучшают перфузию ишемизированных зон. С этой целью, особенно при трансмуральных ИМ, рецидивирующих ангинозных болях, сохранении ишемии миокарда, высоком АД, ОЛЖН и выраженной брадикардии (ЧСС менее 50 уд/мин), внутривенно капельно вводят нитроглицерин или перлинганит (0,1% раствора со скоростью 1 мл/ч), или изокет (со средней скоростью 10—15 капель в минуту или 30— 100 мкг/мин), или нитропруссид натрия (капельно медленно под контролем АД). Начальная скорость — 5 мкг/мин, затем каждые 5-10 мин скорость введения повышают на 5 мкг/мин. САД при этом не должно падать ниже 100 мм рт. ст. (А) Посткондиционирование при ИМ↑ST. Экспериментальный протокол клинического исследования посткондиционирования (ПостК). Как правило, чем раньше ввели нитроглицерин, тем больше его эффект (препарат целесообразно вводить еще на догоспитальном этапе). Далее нитроглицерин вводят 2—5 дней в зависимости от наличия болевых приступов. Затем (после стабилизации состояния больного) дают внутрь в адекватной дозе нитраты пролонгированного действия: изосорбида динитрат по 20 мг через 4 ч (суточная доза 120 мг). Вопрос об отмене нитратов у больных с инфарктом миокарда решают через 1—2 месяца (по мере стабилизации состояния пациента). Потом нитраты принимают по необходимости. В Западной Европе стандарт лечения неосложненного инфаркта миокарда таков: ранняя первичная ангиопластика (или внутривенный тромболизис), внутривенно нитроглицерин, внутрь аспирин. Эта комбинация резко повышает эффективность лечения ИМ. Затем при неосложненном течении ИМ в период постельного режима (первые 5-7 дней) показан постоянный прием Р-АБ, аспирина и гепарина. Консервативное лечение инфаркта миокарда ПЖ сводится к заполнению внутрисосудистого ложа в целях повышения преднагрузки и МОС. Некоторым больным необходимо вливать несколько литров жидкости в течение 1 ч. Важное значение имеет гемодинамический контроль (целевое венозное давление должно быть 15 мм рт. ст.), так как избыточное введение жидкости больному со значительным повреждением ПЖ может привести к дальнейшему снижению преднагрузки на ЛЖ и МОС. Если заполнение сосудистого ложа не привело к заметному росту УОС и ФВПЖ, то показано введение инотропных ЛС (добутамин). ПЧКА, приводящая к реперфузии коронарной артерии, снабжающей ПЖ, значительно улучшает его функцию и клинический статус больных ИМ ПЖ с брадиаритмией, снижает 30-дневную летальность. Иногда используют ВАБК, но этот метод в большей степени влияет на ЛЖ. У большей части больных ИМ ПЖ, переживших острый период, через 48—72 ч наступает самостоятельное улучшение. В случае появление КШ, резистентного к лечению, иногда проводят иссечение предсердия, что убирает негативное влияние перемещения межжелудочковой перегородки на наполнение ЛЖ. – Также рекомендуем “Ингибиторы АПФ в лечении инфаркта миокарда. Магния сульфат при лечении инфаркта миокарда.” Оглавление темы “Принципы лечения инфаркта миокарда. Осложнения инфаркта миокарда.”: |
Источник
Заболевания сосудов и сердца – наиболее частая причина смерти. Среди этих патологий одну из первых строк занимает инфаркт миокарда. Несмотря на то, что болезнь достаточно хорошо изучена, и медики в целом умеют с ней справляться, основная сложность заключается в быстром развитии необратимых повреждений сердечной мышцы. Счет, как правило, идет даже не на часы, а на минуты от появления первых признаков инфаркта миокарда. Поэтому каждый должен знать особенности этого состояния и представлять, как необходимо вести себя во время приступа.
Что собой представляет заболевание
Инфарктом миокарда принято называть тяжелейшую форму ишемии сердца, при которой у больного быстро развивается состояние, непосредственно угрожающее его жизни. Нарушается кровоснабжение тканей сердечной мышцы, из-за чего в ней быстро формируется область некроза – отмирания клеток. Спазматическое сужение либо закупорка просвета сосудов создает препятствие для кровотока. Поскольку миокард, т.е. средний слой мышечной ткани сердца, составляет основную часть этого органа, то его поражение представляет огромную опасность. Чем быстрее будет оказана медицинская помощь, тем больше шансов на благополучный исход приступа.
Почему может случиться приступ?
Ни одно заболевание, тем более столь тяжелое, не развивается внезапно у абсолютно здорового человека. К основным причинам инфаркта миокарда медики относят:
- атеросклеротическое поражение сосудов, следствием которого становится ишемия миокарда, приводящая к длительному нарушению кровоснабжения его тканей из-за критического сужения артериального просвета;
- тромбоз, т.е. полное или частичное закупоривание сосудов сгустком крови либо атеросклеротической бляшкой;
- эмболия артерий, которая приводит к образованию некротического очага в тканях сердечной мышцы;
- пороки либо наследственные заболевания сердца.
У многих пациентов к приступу приводит сочетание нескольких причин: инфаркт миокарда развивается из-за тромбирования суженного спазмом просвета артерии при наличии атеросклеротических бляшек либо кровоизлияния в стенку сосуда.
Факторы риска

Существует ряд объективных факторов, которые существенно повышают риск развития заболевания. К ним относят:
- возрастные показатели: после 40 лет частота инфарктов миокарда заметно увеличивается;
- пол больного: в период между 40 и 65 годами инфаркт миокарда встречается гораздо чаще у мужчин, чем у женщин, после этого возраста статистика выравнивается для обоих полов;
- наличие стенокардии, артериальной гипертонии, эндокардита, ревмокардита, других сердечных заболеваний;
- увеличенная масса тела, ожирение;
- психологический стресс либо физическое перенапряжение на фоне ишемии сердца, атеросклероза;
- наличие сахарного диабета;
- малоподвижный образ жизни;
- курение, употребление алкоголя.
Сочетание нескольких основных факторов риска инфаркта миокарда особенно опасно, поэтому людям, у которых они присутствуют, необходимо быть максимально осторожными и тщательно следить за своим здоровьем.
Формы заболевания
Существует медицинская классификация инфарктов миокарда, при помощи которой кардиологи выделяют варианты течения болезни в зависимости от локализации пораженного участка, его размеров, глубины и других признаков.
В соответствии с размерами участка некротизированной ткани инфаркт миокарда может быть:
- мелкоочаговым, когда в сердечной мышце образуется несколько разрозненных пораженных зон небольших размеров;
- крупноочаговым, для которого характерна обширная зона поражения тканей.
В зависимости от глубины некроза различают:
- трансмуральное поражение по всей толщине мышечной ткани;
- субэпикардиальное, когда зона поражения прилегает к эпикардиальной ткани;
- субэндокардиальное, с пораженным участком, прилегающим к эндокардиальной ткани;
- интрамуральное, находящееся в мышечной толще.
По частоте развития различают первичный, повторный и рецидивирующий инфаркт миокарда.
В зависимости от показателей электрокардиографии выделяют следующие формы инфаркта миокарда:
- Q-инфаркт, наиболее характерный для крупноочаговых приступов;
- не Q-инфаркт, чаще встречающийся при мелкоочаговом поражении тканей.
Кроме того, заболевание проявляется:
- типично, с болями в загрудинной или прекардиальной области;
- атипично, с болями, локализованными в других участках либо вовсе без болевых ощущений.
Определение вида инфаркта миокарда по его признакам и симптоматике позволяет выбрать оптимальную схему лечения, которая наилучшим образом подходит конкретному пациенту.
Как распознать сердечный приступ
Перечислить симптомы инфаркта миокарда довольно сложно, поскольку они различны для разных периодов развития патологического состояния. У многих пациентов присутствует собственный набор клинических проявлений, что наиболее характерно для атипичной формы протекания процесса.
Типичная форма
При типичной форме приступ протекает следующим образом.
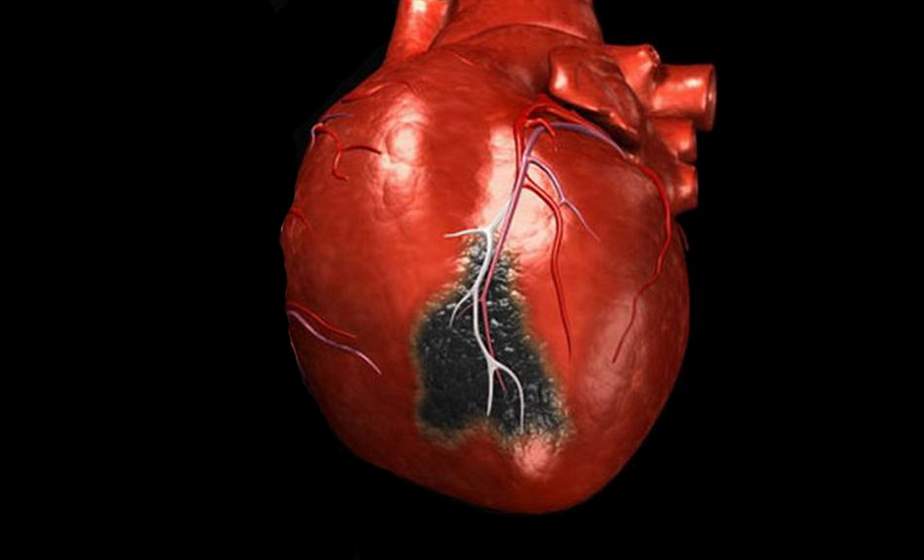
- Продромальная стадия инфаркта миокарда. Примерно у 45% пациентов приступ начинается внезапно, и этот этап у них отсутствует. У остальных больных учащаются и усиливаются загрудинные боли, появляется чувство страха, ухудшается общий тонус. Антиангинальные препараты почти не помогают.
- Острейшая стадия. Она длится от 30 минут до нескольких часов и сопровождается сильнейшими болями, локализованными за грудиной. Боль может иррадиировать в левую руку, ключицу или левую сторону нижней челюсти, а также в спину между лопатками. Характер болей, как правило, режущий, жгучий либо сдавливающий, ощущения волнообразно усиливаются и ослабевают.
- Острый период. Его продолжительность составляет от 2 до 10 дней (при рецидивах). Как правило, в это время давящие боли прекращаются. Если они продолжаются, это означает, что некроз еще не остановлен. Артериальное давление снижается примерно на 20% от обычной величины. Ритмичность сердцебиений нарушена.
- Подострая стадия инфаркта миокарда. Длится примерно месяц, в течение которого пациент постепенно возвращается к своему обычному состоянию: нормализуется температура тела, проходит одышка, стабилизируется ритм сердцебиений.
- Постинфарктный период. В течение полугода формируется рубец на месте некротического повреждения. Если зона некроза была небольшой, сердечная недостаточность полностью устраняется. При обширном участке поражения формируется прогрессирующая сердечная недостаточность.
Симптомы инфаркта миокарда у мужчин и женщин практически одинаковы.
Атипичное протекание болезни
При атипичном течении заболевания сложно распознать признаки инфаркта миокарда, поскольку локализация болей может указывать и на другие недомогания. Различают следующие формы заболевания:
- абдоминальную, для которой характерны боли, локализующиеся в области желудка либо пищевода, а также тошнота и иногда рвота;
- отечную, признаком которой служат сильные отеки конечностей, сердечная недостаточность и одышка – свидетельство обширного очага некротизации тканей;
- церебральную, сопровождаемую шумом в ушах, головокружениями, потерей сознания, наиболее часто встречающуюся у пожилых людей;
- аритмическую, характеризующуюся приступами учащенного биения сердца;
- астматическую, с проявлениями в виде приступов удушья, кашлем, обильным холодным потом;
- периферическую, по симптоматике иногда напоминающую межреберную невралгию, с локализацией болевых ощущений в разных местах – в лопатке, нижней челюсти, кисти руки и т.д.
Кроме перечисленных, медики выделяют так называемую стертую форму, когда жалобы при инфаркте миокарда практически полностью отсутствуют.
Постановка диагноза
Помимо физикального обследования, изучения анамнеза и жалоб пациента, важную роль в диагностике инфаркта миокарда играют лабораторные и инструментальные исследования. В их число обычно входят:
- ЭКГ и ЭхоКГ;
- сцинтиграфия сердечной мышцы;
- коронарографическое исследование;
- МРТ пораженного органа;
- общий анализ крови;
- биохимические анализы крови для выявления маркеров некроза.
Эти исследования проводят как в первые часы после начала лечения, так и при наступлении последующих стадий процесса.
Проблемы и сложности лечения
Для успеха выздоровления чрезвычайно важна первая помощь при инфаркте миокарда, которую больной получает сразу после начала приступа. Желательно, чтобы рядом оказались люди, которые:
- помогут принять удобную полусидячую позу с ногами, согнутыми в коленях;
- расстегнут сдавливающую одежду, высвобождая грудь и шею для доступа воздуха;
- положат под язык больного таблетки нитроглицерина и аспирина, предварительно растертые в порошок для быстрого усвоения;
- вызовут бригаду неотложной помощи при инфаркте миокарда.
При этом заболевании важно без промедления доставить больного в специализированное медицинское учреждение, в котором есть условия для полноценной кардиологической реанимации. Чем быстрее будут предприняты усилия, тем более благоприятны перспективы восстановления здоровья и тем ниже риски развития осложнений инфаркта миокарда.
Лечение
Лечебный процесс включает несколько этапов, каждый из которых проходит в особых условиях.
- Догоспитальный. Бригада скорой помощи выполняет первичные реанимационные действия и доставляет пациента в стационар.
- Госпитальный. Врачи специализированного отделения сосудистой хирургии проводят непосредственное лечение инфаркта миокарда в острейшей и острой стадии болезни.
- Реабилитационный. В специальном отделении больницы или кардиосанатории больной проходит реабилитацию после инфаркта миокарда, позволяющую максимально восстановить функции организма под наблюдением врачей.
- Амбулаторный. В постинфарктном периоде пациент возвращается к обычной жизни, периодически посещая специалиста в поликлинике по месту жительства.
Лечение инфаркта миокарда в стационаре решает три основные задачи.
- Первая – купирование болей, возникающих при некрозе мышечной ткани.
- Вторая – ограничение зоны некроза введением антикоагулянтных препаратов и тромболитиков.
- Третья – предотвращение развития тяжелых осложнений (острой сердечной недостаточности, аритмии и т.д.) при помощи специальных лекарственных препаратов.
При несвоевременном оказании медицинской помощи либо при попытках лечения инфаркта миокарда дома так называемыми народными средствами, существенно повышается риск развития осложнений и даже становится возможным летальный исход.
Возможные осложнения
Основная проблема заключается в том, что осложнения при инфаркте миокарда могут развиваться уже в первые часы или первые дни. К ранним проявлениям относят различные виды аритмий, наиболее опасным из которых является мерцание желудочков, создающее высокий риск летального исхода. Кроме того, возможны расстройства кровообращения, травмы сердца, тромбоэмболии, перикардиты и др. Наиболее опасными из поздних осложнений инфаркта миокарда являются синдром Дресслера, эндокардит, нарушения иннервации, хроническая недостаточность сердечной функции.
Профилактические меры
Приложив определенные усилия, каждый человек может существенно понизить риск развития столь серьезного заболевания. Меры по профилактике инфаркта миокарда достаточно просты: нужно ограничить количество жирных продуктов и жареной пищи в рационе, отказаться от курения и минимизировать количество спиртных напитков, контролировать уровень холестерина и сахара в крови. Не следует забывать о физической активности, которая должна быть посильной и регулярной. Кроме того, следует избегать чрезмерного напряжения, как физического, так и эмоционального. Поддержание здоровья до глубокой старости всецело находится в наших руках.
Вопросы и ответы
Как избежать повторного заболевания?
В реабилитационном периоде и далее до конца жизни инфарктнику придется придерживаться определенных правил:
- исключить тяжелые физические нагрузки, но не отказываться от умеренной активности;
- соблюдать специальную диету с пониженным количеством животных жиров, соли и острых приправ;
- регулярно посещать лечащего врача.
В целом, следует избегать ситуаций, создающих резкую нагрузку на сердечную мышцу.
Какое давление оптимально после инфаркта миокарда?
Успешность реабилитации подтверждается:
- Отсутствием либо снижением загрудинных болей;
- Поддержанием давления в пределах 130/80 мм рт. ст.;
- Уровнем холестерина не выше 4-4,5 ммоль/л;
- Уровнем глюкозы не выше 6 ммоль/л.
При поддержании этих показателей в течение дальнейшей жизни риск повторного инфаркта миокарда снижается до минимума.
Бывает ли инфаркт правого желудочка?
Да, бывает, хотя и намного реже, чем инфаркт левого желудочка. Среди его симптомов следует назвать:
- одышку, недостаток воздуха для дыхания;
- загрудинные боли;
- головокружения, обморок;
- спутанное сознание;
- уменьшение выделения мочи;
- посинение конечностей из-за застоя венозной крови;
- вздутые вены на шее.
Основной задачей лечения становится восстановление кровообращения, особенно в поврежденных коронарных сосудах.
Источник
