Оценка реабилитационного потенциала инсульт

Определение реабилитационного потенциала при инсульте является сложным делом, субъективно и во многом зависящим от опыта реабилитолога. Данный факт обусловлен тем, что нейропластичность и функциональные перестройки во многом индивидуальны и при одних и тех же локализациях и размерах очага поражения восстановление у разных больных может значительно отличаться.
Основными определяющими факторами реабилитационного потенциала являются:
- предикторы (прогностические факторы) восстановления;
- индивидуальные преморбидные особенности больного.
Ниже перечислены прогностические факторы восстановления, благодаря которым можно определить реабилитационный потенциал при инсульте.
Характеристика очага поражения

Влияние фактора многоочаговости очага поражения при инсульте на определение реабилитационного потенциала и восстановление нарушенных функций до настоящего времени изучено недостаточно. К факторам, негативно влияющим на возвращение двигательной активности, являющимся последствием инсульта, относятся:
- дополнительные к основному очагу, вызвавшему дефект, даже небольшие очаги в зоне двигательных путей или двигательной коры ипсилатерального полушария;
- дополнительные очаги поражения в лобных долях или височно-теменных областях правого полушария, чему соответствует клиническая симптоматика в виде гипокинезии и апатии вплоть до аспонтанности;
- наличие нейровизуализационных и клинических признаков дисциркуляторной энцефалопатии, сопровождающейся гипомнезией, снижением интеллектуальных способностей, внимания и работоспособности.
Отрицательное влияние на восстановление речи оказывают дополнительные очаги в одной из речевых зон, в подкорковых образованиях доминантного полушария и в областях, непосредственно примыкающих к речевым зонам.
Латерализация очага поражения

Вопрос о прогностическом значении в определении реабилитационного потенциала при инсульте фактора локализации очага в разных полушариях головного мозга (латерализации поражения) до сих пор остается достаточно дискутабельным. Как показали наши исследования, фактором, отрицательно влияющим на процесс восстановления, является не само по себе поражение правого полушария, а ряд симптомов, часто возникающих при правополушарной локализации очага. Это прежде всего синдром анозогнозии, варьирующий от недостаточного осознания больным своего двигательного дефекта до полного его игнорирования. К числу других синдромов, негативно влияющих на восстановление и часто встречающихся при поражении правого полушария, относятся нарушения оптико-пространственного гнозиса, конструктивно-пространственная апраксия.
Леворукость (левшество) является благоприятным прогностическим признаком хорошего возврата речи. Афазия развивается У 43% левшей при поражении левого полушария и у 30% левшей при поражении правого полушария. Как показывает практика реабилитации, подавляющее большинство левшей являются амбидекстрами, то есть речевые центры у них располагаются и в левом, и в правом полушарии, что обусловливает полное или почти полное восстановление речи и быстрый темп этого процесса.
Состояние мозгового кровообращения

В литературе по неврологии имеются противоречивые сведения относительно прогностического значения для оценки реабилитационного потенциала данных полушарного мозгового кровотока (пМК) и регионарного мозгового кровотока (рМК), полученные в остром периоде инсульта.
Выраженность двигательного дефицита значительно коррелирует с уровнем рМК в дополнительной моторной зоне и теменных областях пораженного полушария, а также в контрольной непораженной первичной двигательной коре. Степень двигательного восстановления значительно коррелирует с уровнем рМК в контралатеральном таламусе, подкорковых ядрах и премоторной коре.
Сравнение степени восстановления речи и состояния МК при всех формах афазии показывает выраженную редукцию рМК в функционально значимых зонах (зоне Брока — при моторной афазии, зоне Вернике — при сенсорной афазии, в обеих речевых зонах — при сенсомоторной афазии), увеличение межполушарной асимметрии у больных с небольшой и умеренной степенью возврата речевой функции по сравнению с больными, у которых наблюдается значительное восстановление речи.
При очаге сосудистого генеза в подкорковых структурах левого полушария и соответствующих речевых нарушениях («подкорковой» афазии) наблюдается снижение рМК в функционально значимых для речи корковых зонах. Тяжесть речевых нарушений и их коррекция коррелируют со степенью снижения уровня МК.
Установлено, что важным прогностическим фактором возврата речи при «подкорковой» афазии является уровень снижения пМК и разница между пМК и рМК (в речевых зонах коры):
- пМК у больных с хорошим и умеренным восстановлением речи выше, чем у больных с плохим восстановлением;
- рМК у больных с хорошим и умеренным восстановлением достигает уровня пМК, а у больных с плохим восстановлением рМК ниже пМК.
Возраст

Учеными определены прогностические факторы определения реабилитационного потенциала, преобладающие у пожилых и стариков, которые отрицательно влияют на восстановление после инсульта сложных двигательных функций:
- когнитивные нарушения (снижение памяти и интеллекта);
- снижение психической и двигательной активности;
- выраженная соматическая отягощенность, значительно астенизирующая больных и препятствующая проведению в полном объеме двигательной реабилитации;
- гипотония мышц паретичной ноги;
- нарушение функции равновесия;
- снижение внимания;
- элементы брадикинезии, часто встречающиеся в пожилом и старческом возрасте вследствие снижения уровня дофамина в головном мозге;
- старческая тугоподвижность суставов.
У тех больных пожилого и старческого возраста, у которых отсутствуют перечисленные выше отрицательные факторы, восстановление ходьбы и самообслуживания не отличается от того, что наблюдается у больных молодого и среднего возраста.
Следует отметить, что восстановление работоспособности и таких сложных навыков, как вождение автомобиля, значительно выше в группе молодых больных: трудоспособность возвращается более чем у 40% больных.
Кадыков А.С.
Источник
ОЦЕНКА РЕАБИЛИТАЦИОННОГО ПОТЕНЦИАЛА
У ЛИЦ ПЕРЕНЕСШИХ МОЗГОВОЙ ИНСУЛЬТ.
Белорусская медицинская академия
последипломного образования
Проблема цереброваскулярной патологии, а в частности мозгового инсульта, является актуальной во всем мире. Церебральный инсульт – одно из наиболее частых заболеваний нервной системы, особенно в экономически развитых государствах. Частота инсультов колеблется в различных регионах мира от 1 до 4 случаев на 1000 населения в год, значительно нарастая с увеличением возраста[9]. По данным ВОЗ на каждые 100 млн. населения приходится 500 тыс. инсультов и церебральных кризов.
По данным в России в течение первого года после полученного мозгового инсульта погибает от 45 до 50 % больных, из числа выживших инвалидами становятся, по данным разных авторов, от 60% до 90% и только 10-15% возвращаются к труду без ограничений. В России проживает более 1 млн. людей, перенесших инсульт, причем 80 % из них инвалиды [9].
В Республике Беларусь среди заболеваний, приводящих к инвалидности, цереброваскулярная патология занимает второе место после ишемической болезни сердца при заболеваниях сердечно-сосудистой системы и первое место при заболеваниях нервной системы[8].
По данным информационной системы «Инвалидность» в Республике Беларусь в период с 1991 г. по 2006 г. ежегодно инвалидами вследствие данной патологии становилось 8979 человека (среднегодовой показатель). Всего за шестнадцать лет было впервые признано инвалидами вследствие ЦВЗ 143673 человека. Среднегодовой уровень первичной инвалидности (ПИ) вследствие данной патологии среди взрослого населения составлял 11,60 на 10 тыс. населения. В динамики с 1991 по 1993 г. интенсивный показатель вырос с 11,42 до 20,35, затем постепенно снижался, достигнув минимального значения в 2002 г. – 8,01, а с 2003 г. регистрировалось некоторое повышение показателя [8].
Среди общего контингента инвалидов вследствие данной патологии доминируют лица со II группой инвалидности (56,3%), I группа устанавливалась в 30,8% случаев, III группа – в 12,9% случаев.
Потребность больных, перенесших мозговой инсульт, в реабилитационной помощи велика, так как комплекс проводимого лечения позволяет преодолеть тяжелые последствия болезни, дает шанс возвращения к полноценной жизни Целью реабилитационного лечения является возвращение пострадавшего к бытовой и трудовой деятельности, создание оптимальных условий для его активного участия в жизни общества[5].Реабилитационные мероприятия пациентов с инсультами должны начинаться в максимально ранние сроки, в зависимости от типа мозговой катастрофы(ишемия, геморрагия)и если позволяет состояние, с первых суток ведение пациентов должно быть активным.
С целью обоснованного подбора больных, определения цели и задачи у конкретного пациента, формирования индивидуальных программ необходима оценка реабилитационного потенциала(РП).
РП-это комплекс биологических и психологических характеристик человека, а также социально-средовых факторов, позволяющих в той или иной степени реализовать его потенциальные способности[6].
Этот показатель отражает возможности, как индивида, так и его окружения и характеризует возможность восстановления утраченных функций и навыков, реадаптацию в общество.
РП-интегральный показатель, учитывающий резервные возможности различных органов и систем организма, потенциал личности больного и влияние среды его обитания на процесс восстановления функциональных возможностей, повседневной деятельности и профессиональной пригодности больного[2].
Отдельно составляющие не лимитируют уровень реабилитационного потенциала, а только их совокупность является основополагающим кирпичиком в определении этого понятия.
При оценке РП учитывают три основные группы факторов, такие как: медицинские, психологические, социальные.
К медицинским факторам относят вид нарушения мозгового кровообращения, размер очага и его локализацию, выраженность неврологического дефицита, степень декомпенсации основного заболевания, сопутствующие заболевания. Для оценки этих критериев помогают методы нейрофункциональной диагностики(МРТ, РКТ),шкалы степени выраженности парезов. На степень выраженности двигательных, координаторных нарушений, поражение определенного церебрального бассейна и его размер, декомпенсацию показателей сердечно-сосудистой системы должное внимание обращают врачи неврологи и терапевты при поступлении больного в стационар. И, как правило, в соответствии с клиническим диагнозом и утвержденными протоколами лечения неврологических больных, пациенты получают адекватную лекарственную терапию.
В этой же группе факторов выделяют подгруппу факторов реабилитации[2]:время начала реабилитации, продолжительность, непрерывность, комплексность и адекватность проводимых мероприятий. Последний (адекватность мероприятий) – связан со следующей группой факторов – психологической, т. к.полноценное выполнение реабилитационных программ возможно лишь при активном участии больного или инвалида, осознании своей роли в данной задаче, а у больных, перенесших инсульт, часто имеет место «катастрофическая ситуация»,выраженная депрессивным состоянием.
После перенесенных нарушений кровообращения наблюдаются изменения в познавательной, эмоционально-волевой сферах и также личности в целом. Нередко даже при нерезко выраженном неврологическом дефиците не удается добиться желаемого эффекта реабилитационных мероприятий, максимально возможной интеграции пациента в повседневную жизнь. По данным исследований российских авторов показано, что встречаемость нарушений когнитивных функций у больных пожилого возраста в первые 6 месяцев после транзиторной ишемической атаки, малого инсульта или инсульта с минимальным неврологическим дефицитом может составлять 40-60 %[1].У лиц среднего возраста превалируют психо-эмоциональные нарушения. Основными психо-эмоциональными нарушениями у больных, перенесших инсульт, являются депрессивные состояния, повышенная эмоциональность и недостаток внешних ощущений[4]).
Вследствие того, что реабилитация предусматривает активное участие пациента в лечебном процессе, формировании адекватного вектора в сознании больного в плане дальнейшей перспективы, необходима оценка нейропсихологической составляющей для полноценного выполнения индивидуальной программы восстановления. Для оценки готовности и возможности участия в процессе реабилитации конкретного больного используют такое понятие, как реабилитационный потенциал личности (РПЛ) , который является частью оценки общего РП. Впервые выделение этого понятия и методика его оценки были даны в БНИИЭТИНе в 1992г. РПЛ-это возможность эффективного включения конкретного больного или инвалида в условия реального реабилитационного процесса [2].При оценке этого показателя следует уделять внимание не только на показатели деятельности высших мозговых функций уже после случившегося нарушения кровообращения, но и на индивидуальные преморбидные особенности личности(тип нервной системы, уровень интеллектуального развития, установившееся жизненные акцентуации).Как психологический аспект в оценке РП, так и психологическая реабилитация в последние годы занимает ведущее место в организации восстановительного процесса.
Среди одного из «психологов-психотерапевтов» можно выделить ближайшее окружение человека – его семью, так как одним из важных моментов восстановительного лечения является участие в реабилитационном процессе ближайших родственников пациента, их отношение к нему и его болезни[5]. И именно члены семьи своей поддержкой, заинтересованностью и активным участием могут помочь в реабилитационном процессе. Учитывая высокую степень инвалидизации и нуждаемость в постороннем уходе у больных после мозгового инсульта, нередко возникают социальные ограничения и у других членов семьи. Изменения, которые произошли с больным в результате инсульта, ограничение его самостоятельности отражаются и на остальных членах социума, в первую очередь на лицах окружающих в повседневной жизни. У родственников зачастую возникает психологический дискомфорт, неосознанность и неготовность к возникшей ситуации. А ведь именно при поддержке семьи возможно создание обстановки для реализации полной программы реабилитации, как в плане медикаментозной, физической, так и психологической. Вот почему работа с семьей является важным звеном в реабилитации больных[3].И, вероятно, можно выделить такое понятие, как «реабилитационный потенциал семьи», который по своей сути является не только социальным, но и психологическим фактором и имеет двухвекторное направление реабилитант ↔ семья.
В процессе реабилитации основное стремление всех участников реабилитационного процесса(больной, родственники, врач-реабилитолог, члены мультидисциплинарной бригады) –это конечный результата деятельности, направленный на максимально возможную, а желательно полноценную реинтеграцию в общество, то есть на социальную адаптацию. Уровень социальной независимости человека с ограниченными возможностями жизнедеятельности является показателем его интеграции в общество[2].При создании должных социально-средовых условий, в соответствии с концепцией безбарьерной среды, даже при сохранном неврологическом дефиците возможна социальная интеграция. Группу факторов социальной составляющей реабилитационного потенциала можно обьединить как «реабилитационный потенциал общества», который зависит от социальной политики государства по отношению к инвалидам.
Таким образом, учитывая взаимосвязь составляющих реабилитационного потенциала, эффективность реабилитации зависит от правильной оценки как совокупности всех параметров, так и от каждого отдельного показателя и эффективность определяется не отдельной функцией, а взаимодействием всех функций, направленных на конечный результат реабилитационного лечения. Ведь процесс реабилитации – это совокупность мероприятий, технологий услуг, направленных на достижение реабилитационного эффекта, обеспечивающего устранение или компенсацию ограничений жизнедеятельности, восстановление социального статуса инвалида, его социальную адаптацию[7].
В конечном итоге наиболее важным является оценка качества жизни каждого конкретного больного, от которой зависит и в целом качество жизни всего социума, как через непосредственное, так и через опосредованное воздействие. И действительно лозунг ВОЗ, гласящий «добавить не только годы жизни, но и жизнь к годам» определяет ведущее направление развития реабилитации.
. ЛИТЕРАТУРА
,,,Яхно когнитивные нарушения. Журн. неврология и психиатрия. Инсульт,22,2008. ,,Рябцева реабилитационного потенциала как основа определения этапов реабилитации больных мозговым инсультом. Методич. рекомендации Минск 2000. ,,Шахпаронова неврологических больных.-М. МЕДпресс-информ,2008.-560 с. ,,,Мелихова психотерапии в реабилитации больных, перенесших инсульт. Медико-социальная экспертиза и реабилитация,№4,2007. ,Скоромец принципы реабилитации больных, перенесших инсульт. .Медико-социальная экспертиза и реабилитация,№4,2007 ,,и др. Оценка содержания и уровня реабилитационного потенциала при различных заболеваниях. Медико-социальная экспертиза и реабилитация,№3,2004. Пузин реабилитации инвалидов в Российской Федерации. Медико-социальная экспертиза и реабилитация,№3, 2008. ,,Голубева показателей инвалидности в Республике Беларусь. Информационно-статистический сборник. Минск,2007. ,Штульман нервной системы. Руководство для врачей.-М.:Медицина,2003.-744с.
Источник

Определение реабилитационного потенциала при инсульте является сложным делом, субъективно и во многом зависящим от опыта реабилитолога. Данный факт обусловлен тем, что нейропластичность и функциональные перестройки во многом индивидуальны и при одних и тех же локализациях и размерах очага поражения восстановление у разных больных может значительно отличаться.
Основными определяющими факторами реабилитационного потенциала являются:
- предикторы (прогностические факторы) восстановления,
- индивидуальные преморбидные особенности больного.
Ниже перечислены прогностические факторы восстановления, благодаря которым можно определить реабилитационный потенциал при инсульте.
Характеристика очага поражения
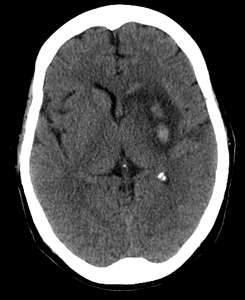
Влияние фактора многоочаговости очага поражения при инсульте на определение реабилитационного потенциала и восстановление нарушенных функций до настоящего времени изучено недостаточно. К факторам, негативно влияющим на возвращение двигательной активности, являющимся последствием инсульта, относятся:
- дополнительные к основному очагу, вызвавшему дефект, даже небольшие очаги в зоне двигательных путей или двигательной коры ипсилатерального полушария,
- дополнительные очаги поражения в лобных долях или височно-теменных областях правого полушария, чему соответствует клиническая симптоматика в виде гипокинезии и апатии вплоть до аспонтанности,
- наличие нейровизуализационных и клинических признаков дисциркуляторной энцефалопатии, сопровождающейся гипомнезией, снижением интеллектуальных способностей, внимания и работоспособности.
Отрицательное влияние на восстановление речи оказывают дополнительные очаги в одной из речевых зон, в подкорковых образованиях доминантного полушария и в областях, непосредственно примыкающих к речевым зонам.
Латерализация очага поражения

Вопрос о прогностическом значении в определении реабилитационного потенциала при инсульте фактора локализации очага в разных полушариях головного мозга (латерализации поражения) до сих пор остается достаточно дискутабельным. Как показали наши исследования, фактором, отрицательно влияющим на процесс восстановления, является не само по себе поражение правого полушария, а ряд симптомов, часто возникающих при правополушарной локализации очага. Это прежде всего синдром анозогнозии, варьирующий от недостаточного осознания больным своего двигательного дефекта до полного его игнорирования. К числу других синдромов, негативно влияющих на восстановление и часто встречающихся при поражении правого полушария, относятся нарушения оптико-пространственного гнозиса, конструктивно-пространственная апраксия.
Леворукость (левшество) является благоприятным прогностическим признаком хорошего возврата речи. Афазия развивается У 43% левшей при поражении левого полушария и у 30% левшей при поражении правого полушария. Как показывает практика реабилитации, подавляющее большинство левшей являются амбидекстрами, то есть речевые центры у них располагаются и в левом, и в правом полушарии, что обусловливает полное или почти полное восстановление речи и быстрый темп этого процесса.
Состояние мозгового кровообращения
В литературе по неврологии имеются противоречивые сведения относительно прогностического значения для оценки реабилитационного потенциала данных полушарного мозгового кровотока (пМК) и регионарного мозгового кровотока (рМК), полученные в остром периоде инсульта.
Выраженность двигательного дефицита значительно коррелирует с уровнем рМК в дополнительной моторной зоне и теменных областях пораженного полушария, а также в контрольной непораженной первичной двигательной коре. Степень двигательного восстановления значительно коррелирует с уровнем рМК в контралатеральном таламусе, подкорковых ядрах и премоторной коре.
Сравнение степени восстановления речи и состояния МК при всех формах афазии показывает выраженную редукцию рМК в функционально значимых зонах (зоне Брока — при моторной афазии, зоне Вернике — при сенсорной афазии, в обеих речевых зонах — при сенсомоторной афазии), увеличение межполушарной асимметрии у больных с небольшой и умеренной степенью возврата речевой функции по сравнению с больными, у которых наблюдается значительное восстановление речи.
При очаге сосудистого генеза в подкорковых структурах левого полушария и соответствующих речевых нарушениях («подкорковой» афазии) наблюдается снижение рМК в функционально значимых для речи корковых зонах. Тяжесть речевых нарушений и их коррекция коррелируют со степенью снижения уровня МК.
Установлено, что важным прогностическим фактором возврата речи при «подкорковой» афазии является уровень снижения пМК и разница между пМК и рМК (в речевых зонах коры):
- пМК у больных с хорошим и умеренным восстановлением речи выше, чем у больных с плохим восстановлением,
- рМК у больных с хорошим и умеренным восстановлением достигает уровня пМК, а у больных с плохим восстановлением рМК ниже пМК.
Возраст

Учеными определены прогностические факторы определения реабилитационного потенциала, преобладающие у пожилых и стариков, которые отрицательно влияют на восстановление после инсульта сложных двигательных функций:
- когнитивные нарушения (снижение памяти и интеллекта),
- снижение психической и двигательной активности,
- выраженная соматическая отягощенность, значительно астенизирующая больных и препятствующая проведению в полном объеме двигательной реабилитации,
- гипотония мышц паретичной ноги,
- нарушение функции равновесия,
- снижение внимания,
- элементы брадикинезии, часто встречающиеся в пожилом и старческом возрасте вследствие снижения уровня дофамина в головном мозге,
- старческая тугоподвижность суставов.
У тех больных пожилого и старческого возраста, у которых отсутствуют перечисленные выше отрицательные факторы, восстановление ходьбы и самообслуживания не отличается от того, что наблюдается у больных молодого и среднего возраста.
Следует отметить, что восстановление работоспособности и таких сложных навыков, как вождение автомобиля, значительно выше в группе молодых больных: трудоспособность возвращается более чем у 40% больных.
Кадыков А.С.
Загрузка…
Источник
