Оценка эффективности терапии инсульта

12.11.2014
Применение методов регенеративной медицины в терапии инсульта и постинсультных состояний (пилотное исследование)
К.Н. Ярыгин, Институт биомедицинской химии РАМН им. В.Н. Ореховича , г. Москва
В.В. Курсенко, ИП Курсенко В.В., г. Набережные Челны
В.В. Бурунова, Институт биомедицинской химии РАМН им. В.Н. Ореховича , г. Москва
Цель исследования: оценка эффективности и безопасности клеточной терапии аллогенными мезенхимальными стволовыми клетками больных мозговым инсультом и постинсультными состояниями.
Актуальность проблемы
Инсульт остается причиной высокой смертности от сердечно-сосудистых заболеваний. Он занимает второе место в структуре общей смертности населения нашей страны (23,4%) и в структуре смертности от болезней кровообращения (39%).Ежегодная смертность от инсульта в России – одна из наиболее высоких в мире (1,17 на 1000 населения по сравнению с 0,37-0,47 на 1000 населения в экономически развитых странах Европы и Америки). Ранняя 30-дневная летальность после инсульта составляет 34,6%, а в течение года умирают примерно 50% больных, т.е. каждый второй заболевший. Более того, летальность среди лиц трудоспособного возраста увеличилась за последние 10 лет более чем на 30%.
Инсульт является ведущей причиной инвалидизации населения. По данным Национального регистра инсульта, 31% пациентов, перенесших заболевание, требуют посторонней помощи для ухода за собой, 20% не могут самостоятельно ходить. Лишь 8% выживших больных могут вернуться к прежней работе (1). Инсульт накладывает особые обязательства на членов семьи больного, значительно снижая их трудовой потенциал.
Фармакотерапия инсульта, по-видимому, подошла к своему пределу эффективности. Внедрение мероприятий вторичной и первичной профилактики инсульта, создание специализированных центров и применение ургентных методик тромболизиса значительно уменьшает процент инвалидизации и смертности от инсульта ( на 8% за 2012 год( В.И. Скворцова). Тем не менее количество пострадавших от мозгового инсульта очень велико. Возникает закономерный вопрос : что же делать с неуменьшающимся потоком этих больных?
Материалы и методы:
В соответствии с п.3 разрешения Федеральной службы по надзору в сфере здравоохранения и социального развития на применение новой медицинской технологии ФС №2010/383 от 26.10.2010 «Получение, культивирование, хранение и транспортировка мезенхимальных клеток плаценты человека» было произведено пилотное исследование по оценке безопасности и эффективности терапии постинсультных больных путем внутривенной трансплантации мезенхимальных клеток из пуповины и плаценты человека.
Трансплантация МСК-П проводилась трем пациентам – мужчине 50 лет в острой фазе инсульта – однократно, мужчине 44 лет в раннем восстановительном периоде после геморрагического инсульта- двукратно, мужчине 64 лет в позднем восстановительном периоде после ишемического инсульта – двукратно.
Перед трансплантацией собирался анамнез основного заболевания, онкологический анамнез, проводился общетерапевтический и неврологический осмотр, проводились клинический, биохимический анализы крови, проводились стандартные нейровизуализационные методики. Больным проводилась этапная диагностика, стандартная терапия и реабилитационные мероприятия в различных неврологических стационарах. Один из больных был прооперирован в острый период – эвакуация внутримозговой гематомы.
Во всех случаях проводилась внутривенная иньекция взвеси МСК из пуповины в дозе 5 млн.клеток. Типирования по системе АВ0, HLA- антигенов не проводилось ввиду биологических особенностей МСК из пуповины ( не экспрессируются антигены гистосовместимости на мембране этих клеток, неиммуногенность). Каких либо нежелательных явлений и осложнений в момент трансплантации и в последующий период не наблюдалось.
В дальнейшем за больными проводилось наблюдение, им проводилась курсовая сосудистая терапия и методы физической реабилитации ( ЛФК, массаж, физиотерапия).
Срок наблюдения составил соответственно 5 лет, 4 года и 1 год.
Ниже приведены эти клинические случаи более подробно.
1. Пациент Г. Рафис Раиcович 1957 г.р.
Диагноз: ишемический инсульт в бассейне правой СМА от 07.2007 г. Синдромы: левостороннего глубокого гемипареза, моторной афазии, псевдобульбарный, вестибулоатаксии, чувствительных расстройств.
Больной поступил в неврологическое отделение по скорой медицинской помощи, проводилась интенсивная терапия. На 2-е сутки после сосудистой катастрофы проведена трансплантация МСК из пуповины человека в дозе 5 млн. клеток внутривенно. К 10-м суткам после трансплантации на фоне проводимой традиционной сосудистой и ноотропной терапии в неврологическом статусе произошла следующая динамика:
1) регрессировал гемипарез, атаксия и пациент передвигался в пределах больницы и по улице самостоятельно без опоры.
2) нормализовалась речь и глотание
3) уменьшилась гипестезия в проксимальных отделах левой руки
в дальнейшем пациент прошел курс восстановительного лечения в санатории и приступил к работе. В течение года произошло практически полное неврологическое восстановление за исключением стойкой гипестезии 5 пальца левой кисти. Пациент приступил к занятиям сложными видами спорта (горные лыжи). На контрольной МРТ головного мозга (июнь 2012) спустя 5 лет после инсульта определяются 2 мелких очага глиоза в области базальных ядер справа и коры мозжечка справа без характерного образования кист вещества мозга.

МРТ головного мозга пациента №1 через 5 лет после однократной трансплантации МСК
2. Пациент Н. Муратжан Камалович 1963 г.р.
Поступил в реанимационное отделение по скорой помощи в состоянии глубокого оглушения (август 2007 г). Был диагностирован геморрагический инсульт с прорывом в левый боковой желудочек. Оперирован, удалена внутримозговая гематома. Выписан с улучшением. Неврологические синдромы при выписке : правосторонний гемипарез до плегии в руке, вестибулоатаксии, чувствительных расстройств, нарушены речь и глотание.
В сентябре 2008 года проведена трансплантация МСК из пуповины человека в дозе 5 млн. клеток внутривенно. Отмечено ускорение неврологического восстановления в период около 2-х месяцев: нормализация речи, уменьшение глубины гемипареза- больной стал передвигаться самостоятельно на расстояние свыше 1 км, поза Вернике-Мана при ходьбе исчезла. Пациент продолжал лечение в реабилитационных центрах и неврологических отделениях, дважды оперирован – пластика посттрепанационного дефекта черепа. Через 3 месяца произведена повторная трансплантация МСК из пуповины человека внутривенно в дозе 5 млн клеток.
В 2009 году пациент приступил к занятиям в спортзале с обычной нагрузкой. В настоящее время полностью активен, работает. В неврологическом статусе : стойкая гипестезия правой кисти и нарушение мелкой моторики в ней.
На МРТ от 9.08.2012 – кистозный очаг в левой теменной доле размерами 5,2х3,2х2,3 см с зоной глиоза по периферии толщиной до 6 мм.

МРТ головного мозга пациента №2 спустя 4 года после трансплантации МСК
3. Пациент Н. Георгий Алексеевич 1946 г.р.
Поступил по СМП в июле 2010 г с диагнозом ишемический инсультом в бассейне левой СМА. Синдромы: дизартрия, легкий правосторонний гемипарез. На СКТ головного мозга – участок пониженной плотности размерами 1,3 х 2,4 см в области левого семиовального центра.
Выписан с улучшением, продолжил лечение в санатории. В июле 2011 произведена трансплантация МСК из пуповины человека в дозе 5 млн клеток внутривенно. Неврологический статус перед трансплантацией: легкий парез правой руки, легкая дизартрия, синдром хронической усталости. Динамика после трансплантации быстрая: в течение 10 дней регрессировала полностью утомляемость, восстановилась речь, тонкая моторика правой кисти. Через полгода пациент прощел летную комиссию и был допущен к пилотированию легкомоторных самолетов. В настоящее время работает летчиком-инженером.

МРТ головного мозга пациента №3 спустя 1 год после трансплантации МСК
Обсуждение:
В данном наблюдении показан как нейропротективный эффект и эффект ускоренного нейрогенеза вследствие трансплантации МСК, выражающийся в ограничении зоны вторичного ишемического некроза и метаболического повреждения головного мозга в остром случае инсульта (пациент №1), так и эффект ускоренного построения «синаптических коллатералей» или «нейропластичности» при уже сформировавшихся постинсультных резорбционных кистах головного мозга (пациенты 2 и 3). В литературе, посвященной доклиническим исследованиям результатов применения клеточной терапии ишемического инсульта (2, 3, 4, 5) экспериментально доказана миграция МСК через ГЭБ с концентрацией по периферии зоны первичного ишемического некроза, последующая миграция аллогенных МСК в субэпендимарную зону желудочков.
В дальнейшем наблюдается 3-4 кратное увеличение субэпендимарного слоя, где, как считается, локализованы регионарные прогениторные клетки головного мозга, обеспечивающие как репаративную, так и адаптивную регенерацию.
В процессе этого пилотного исследования не было возможности исследовать пациентов по шкалам качества жизни до трансплантации МСК, однако эффект возрастания качества жизни у всех трех больных очевиден. На момент завершения исследования он составил 100 баллов по шкале Бартела у каждого пациента, что характерно для здоровых людей.
Представляется совершенно необходимым дальнейшее изучение в клинике возможностей клеточной терапии при сосудистых поражениях головного мозга как в ургентной неврологии, так и при комплексной реабилитации постинсульных больных.
Литература:
1. Е.И. Гусев, В.И. Скворцова, В.В. Крылов
Снижение смертности и инвалидизации от сосудистых заболеваний мозга в Российской Федерации.Лекция.Неврологический вестник – 2007 – Т. XXXIX, вып. 1 – С. 128-1334.
2. Кониева А.А., Холоденко И.В., Шрагина О.А., Холоденко Р.В., Бурунова В.В., Бибаева Л.В., Ярыгин К.Н., Ярыгин В.Н. Функциональная оценка мезенхимальных стволовых клеток, меченных магнитными микрочастицами, in vitro и анализ их распределения в организме после трансплантации. Клет. Технол. Биол. Мед, 2010, № 3, 147-152.
3. С.А. Румянцева, В.А. Ступин, К.Н. Ярыгин Современные клеточные технологии в лечении заболеваний нервной системы – методическое пособие для врачей.- Москва: Медицинская книга,2006
4. Скворцова В.И., Губский Л.В., Таирова Р.Т., Поварова О.В., Чеглаков И.Б., Холоденко Р.В., Холоденко И.В., Ярыгин К.Н., Ярыгин В.Н. «Применение мезенхимальных (стромальных) клеток костного мозга при экспериментальном ишемическом инсульте у крыс». Клеточн. Технол. Биол. Мед. 2008, № 1, 14-20
5. К.Н. Ярыгин, В.Н. Ярыгин Нейрогенез в центральной нервной системе и перспективы регенеративной неврологии. Лекция, РГМУ, 2009 г
6. Mechanisms of Positive Effects of Transplantation of Human Placental Mesenchymal Stem Cells on Recovery of Rats after Experimental Ischemic Stroke K. N. Yarygin1,2, I. V. Kholodenko2,5, A. A. Konieva3, V. V. Burunova2,5, R. T. Tairova3, L. V. Gubsky3, I. B. Cheglakov1, Yu. A. Pirogov4, V. N. Yarygin3, and V. I. Skvortsova3
Translated from Byulleten’ Eksperimental’noi Biologii i Meditsiny, Vol. 148, No. 12, pp. 621-627, December, 2009 Original article submitted October 19, 2009

Курсенко Вадим Владимирович
Врачебные специальности: хирургия, терапия, урология. Руководитель медицинского центра BIOCLINIC.
Выпускник Военно-медицинской академии им. С.М. Кирова (1988 г.)
С 2002 г. изучает биомедицину.
В 2003 г. выполнил первые аллотрансплантации прогениторных клеток.
Обучался у Шевченко С.М. в отделении гравихирургии Курской ОКБ в 2004 г., в институте цито …..
найдено статей: 261
Источник
Пост опубликован: 08.05.2016
Оценка эффективности лечения инсульта предусматривает анализ выраженности общемозговых явлений (в первую очередь уровень сознания), менингеального синдрома и очаговых неврологических симптомов. Поскольку для большинства ОНМК характерно развитие транзиторного или длительно выраженного очагового неврологического дефекта, включающего двигательные, чувствительные нарушения, расстройства высших психических функций и вегетативные нарушения, то важен качественный анализ данных нарушений в динамике на фоне лечения.
Для определения выраженности и динамики клинической картины в неврологической практике часто используют шкалы балльной оценки. Так, для количественной оценки нарушений сознания применяют шкалу комы Глазго, согласно которой в зависимости от количества полученных баллов определяют уровень сознания: ясное сознание, оглушение, сопор, кома, смерть мозга.
Для объективизации характера и динамики изменений неврологических проявлений используют Скандинавскую шкалу инсульта (Scandinavian Neurological Stroke Scale), отражающую тяжесть острого периода инсульта, течение заболевания. Шкала включает 10 показателей:
- уровень сознания, ориентации;
- состояние речевой функции;
- присутствие глазодвигательных нарушений, паралича лицевого нерва;
- способность больного к передвижению;
- степень контралатерального гемипареза (отдельно для руки, кисти, ноги и стопы).
Широкое распространение в оценке тяжести состояния и неврологического дефекта получила шкала NIHSS. Результаты анализа состояния больного по данной шкале позволяют определить прогноз заболевания, важны при тромболитической терапии.
Для объективизации наблюдения используют несколько шкал, позволяющих оценить эффективность лечения инсульта, динамику симптомов, эффективность терапии и реабилитационных мероприятий:
Шкалу балльной оценки неврологического дефицита Линдмарк (В. Lindmark, 1988), где отражены двигательные возможности пациентов, а также нарушения чувствительности:
- — подшкала A — способность к выполнению активных движений в руке, ноге;
- — подшкала B — способность к быстрым переменным движениям;
- — подшкала C — подвижность больного;
- — подшкала D — равновесие;
- — подшкала E — состояние поверхностной, глубокой чувствительности;
Модифицированную шкалу Рэнкина (Modified Rankin Scale);
Шкалу оценки повседневной жизнедеятельности Бартела (D. Barthel, Barthel Index, 1965).
Состояние высших психических функций оценивают по шкале MMSE, депрессивные нарушения у больных после инсульта, выявляют и оценивают по шкале Гамильтона.
Прогноз после инсульта
Ишемический инсульт служит наиболее частой причиной стойкой утраты трудоспособности. К прежней деятельности могут вернуться лишь пятая часть пациентов, перенесших инсульт. Смертность при ишемическом инсульте меньше, чем при геморрагическом, и составляет 17-34% в первые 30 дней и 25-40% — в первый год заболевания. В первый год повторный инсульт развивается у 5-25% пациентов, в течение 3 лет — у 18%; 5 лет — у 20-40%. У трети в течение первых 4 сут после ишемического инсульта есть ухудшение состояния и прогрессирование неврологических проявлений. У 12,5% больных с «малым» инсультом в последующие 10 лет развивается «большой» инсульт.
В большинстве случаев геморрагический инсульт имеет более тяжелое течение и плохой прогноз для жизни, чем ишемический инсульт и ТИА. Смертность при нем может составлять 60-90%, смертность при впервые возникшем аневризматическом субарахноидальном кровоизлиянии — от 32 до 67%. Особенно велика смертность при кровоизлияниях в мозговой ствол, мозжечок, при прорыве крови в желудочки из обширных гематом полушарий большого мозга.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
Источник
Комментарии
Опубликовано в журнале:
Русский медицинский журнал Том 13, № 22, 2005
М.В. Путилина, Н.В. Громадская, Н.Е. Лаздан, Н.Ю. Ермошкина
РГМУ
Сосудистые заболевания головного мозга остаются одной из острейших медико-социальных проблем, наносящих огромный экономический ущерб обществу. Особое место среди них занимает церебральный инсульт – в связи с высоким уровнем летальности, значительной инвалидизацией и социальной дезадаптацией пациентов [3,4]. По данным ВОЗ, в прошедшем десятилетии от церебрального инсульта умерло более 5 млн. человек, а из 15 млн. выживших более 80% остались инвалидами. В России каждые 1,5 минуты констатируется инсульт, ежегодно регистрируются около 450 тыс. случаев этого заболевания [4].
Современная концепция инсульта рассматривает его как клинический синдром острого сосудистого поражения мозга [2]. Инсульт является исходом различных по характеру патологических состояний системы кровообращения сосудов, сердца, крови. При этом проявляется его гетерогенность – многообразие этиологических и патогенетических механизмов развития. Это обусловливает выраженный полиморфизм клинической картины. На сегодняшний день в структуре ишемического инсульта выделяют следующие подтипы: атеротромботический, кардиоэмболический, лакунарный, гемодинамический, гемореологической окклюзии. Вероятно, число подтипов будет возрастать по мере накопления информации об этиологии, патогенезе и особенностях клинических проявлений инсульта.
В настоящее время возросла роль гемореологических изменений при развитии цереброваскулярной патологии, что, несомненно, привело к повышению удельного веса гемодинамического подтипа инсульта. Основными причинами гемодинамического инсульта служат изменения магистральных артерий головы или интракраниальных сосудов, а также факторы, вызывающие нестабильность системной гемодинамики с последующей редукцией церебральной перфузии [4,10]. В патогенезе данного подтипа инсульта также имеет значение деформация мелких внутримозговых артерий, характерная для артериальной гипертонии. Тяжесть и обратимость заболевания зависят от состояния церебрального сосудистого резерва и особенностей гемореологии и гемостаза. При недостаточном коллатеральном кровообращении компенсация гемодинамических нарушений осуществляется за счет ауторегуляторных механизмов: миогенного, нейрогенного, нейрогуморального и метаболического [5]. Развитие острой «сосудистой катастрофы» предполагает разбалансировку данной системы. Наличие выраженных гемореологических изменений и нарушений в системе гемостаза и фибринолиза (повышенные показатели гемотокрита, фибриногена, агрегации тромбоцитов) связывают гемодинамический инсульт с атеротромботическим инсультом.
Инсульт – патологическое состояние, требующее комплексного подхода к диагностике и коррекции последствий. Правильно построенный алгоритм позволяет определить основную причину возникновения и механизмы развития острой ишемии мозга и, следовательно, своевременно начать патогенетическую терапию. Вместе с тем некоторые принципы лечения разных подтипов ишемического инсульта могут быть общими, что объясняется существованием универсальных патогенетических процессов в развитии ОНМК.
Большое значение для определения подтипа инсульта имеют инструментальные методы диагностики. С их помощью определяют основную причину ишемии и механизм ее развития. Выбор оптимального метода лечения конкретного больного базируется не только на особенностях патологического процесса, но и на знании преморбидного фона – соматического состояния пациента до развития острого нарушения мозгового кровообращения. Таким образом, современное представление о терапии инсульта должно включать понятие о гетерогенности клинического синдрома ОНМК и времени его развития.
Лечение ОНМК требует комплексного подхода в использовании лекарственных средств. С одной стороны, необходимо медикаментозное воздействие на систему гемостаза, вазодилатацию и метаболические процессы, с другой – возрастает необходимость особого контроля применения фармпрепаратов для избежания риска развития «синдрома обкрадывания» с углублением перфузионного дефицита [8-11]. При нарушении гемодинамических процессов желательно использовать препараты, не вызывающие гиперперфузию, «обкрадывание» и ортостатическую гипотонию, особенно у пациентов пожилого возраста. Одним из таких средств является Галидор (бенциклана фумарат). Галидор имеет многонаправленный механизм действия, обусловленный блокадой фосфодиэстеразы, антисеротониновым действием, кальциевым антагонизмом. Он тормозит агрегацию и адгезию тромбоцитов, препятствует агрегации и адгезии эритроцитов, повышая эластичность и осмотическую резистентность последних. Галидор снижает вязкость крови, нормализует внутриклеточный метаболизм глюкозы, достоверно усиливает оксигенацию тканей. В исследованиях Kohlmeyer (1972) доказано позитивное влияние Галидора на мозговой кровоток в ишемизированной ткани. При хронической недостаточности мозгового кровообращения монотерапия Галидором 400 мг в сутки в течение 8 недель была эффективной у 86% пациентов [6]. Проведенное в 1980 году Eckman и Schneider двойное слепое плацебо-контролируемое исследование эффективности Галидора при остром нарушении мозгового кровообращения выявило клиническое улучшение у 80% больных. Особенностью данного лекарственного средства является сочетание сосудорасширяющего, спазмолитического эффектов с мягким вегетокорректирующим и седативным влиянием [8,9].
Целью проведенного исследования явилось изучение эффективности препарата Галидор у пациентов с гемодинамическим подтипом ишемического инсульта в остром периоде.
Материалы и методы
Под наблюдением находилось 60 пациентов в остром периоде ишемического инсульта в возрасте от 43 до 76 лет (средний возраст 60,1±1,3 года). Характер инсульта был верифицирован по данным магниторезонансной томографии. Срок инсульта составил от 3 до 6 дней. Критериями включения в исследование явилось наличие у пациентов:
- изменений гемореологических показателей;
- гипертонической болезни и атеросклероза или их сочетания.
Из исследования исключались пациенты с тяжелым инсультом, выраженной соматической патологией, сосудистой деменцией, выраженной сердечной патологией (для исключения кардиоэмболического подтипа инсульта), а также с изменением полей зрения вследствие нарушения кровообращения в бассейне задней мозговой артерии. Лечение всех пациентов первые три дня пребывания в стационаре проводилось по классическим канонам терапии острейшего периода инсульта. Учитывая ведущую роль сосудистого фактора в патогенезе ишемического инсульта, больные получали базовую терапию, улучшающую реологические показатели крови. Все пациенты были поделены на 2 группы, сопоставимые по всем показателям. С 3-6 дня пребывания в стационаре основная группа (30 человек) получала Галидор в дозе 400 мг, внутривенно капельно в течение 10 дней, затем 2 раза в день по 200 мг перорально в течение 21 дня. Дополнительно по показаниям назначались сахаропонижающие и гипотензивные средства. Больным контрольной группы лечение проводилось по стандартным методикам, включавшим применение антиагрегантных, вазоактивных и ноотропных препаратов.
Для оценки эффективности лечения использовали: клинико-неврологическое обследование (шкала NIH, индекс Бартель), анкетный метод оценки психо-вегетативных нарушений, нейропсихологическое исследование (шкала MMSE), оценку качества жизни (шкала SF-36), тесты Спилбергера, шкалу Сандоз, пробу Шульте, определение среднего балла уровня депрессии по шкале HADS, тест «десяти слов».
Степень и уровень поражения магистральных сосудов головы определяли с помощью ультразвуковой допплерографии экстра- и интракраниальных артерий. Для уточнения характера и локализации инсульта использовалась магнитно-резонансная томография.
С целью выяснения патогенетического подтипа ОНМК (концепция гетерогенности) определялись реологические и биохимические показатели крови (общий холестерин, протромбин, фибриноген, индекс атерогенности, глюкоза, MHO), проводилось изучение функциональной активности тромбоцитов. Оценка агрегационной способности тромбоцитов производилась фотометрически, по методу Борна.
Пациенты обследовались в первые дни пребывания в стационаре и перед выпиской. Оценка эффективности лечения – степени потенциального улучшения – рассчитывалась по следующей формуле:
| ОЭ = | (А-В) Max-Min | · 100 (%) |
где: А – оценка в баллах при выписке больного;
В – оценка в баллах при поступлении;
Мах – максимальная оценка в баллах при поступлении;
Min – минимальная оценка в баллах при поступлении.
Субъективная оценка эффективности терапии проводилась пациентами по следующей схеме: «хорошо» – 4 балла, «удовлетворительно» – 3 балла, «неудовлетворительно» – 0 баллов.
Таблица 1. Динамика жалоб у пациентов до и после лечения
| Жалобы | Основная группа | Контрольная группа | ||
| До лечения, % | После лечения, % | До лечения, % | После лечения, % | |
| Головная боль | 100 | 20 | 95 | 50 |
| Головокружение | 20 | 30 | 20 | |
| Шум в голове | 66 | 10 | 70 | 35 |
| Шум в ушах | 66 | 10 | 70 | 35 |
| Пошатывание при ходьбе | 100 | 20 | 100 | 66 |
| Нарушение речи | 60 | 10 | 60 | 50 |
| Раздражительность | 60 | 22 | 64 | 54 |
| Тревожность | 100 | 10 | 100 | 60 |
| Снижение памяти | 96 | 10 | 90 | 78 |
| Двигательные нарушения | 60 | 30 | 60 | 50 |
| Снижение работоспособности | 100 | 33 | 100 | 80 |
| Нарушение сна | 55 | 51 | 33 | |
Таблица 2. Динамика средних показателей клинического состояния больных до и после лечения
| Показатель, баллы | Контрольная группа | Основная группа | ||
| До лечения | После лечения | До лечения | После лечения | |
| Шкала NIH | 12,3±0,4 | 9,1±0,9* | 12,0±0,1 | 7,3±0,9* |
| Шкала качества жизни (SF-36) | 34,0±1,3 | 53,8±1,3* | 33,8±2,4 | 68,0±1,6* |
| Индекс Бартель | 42,3±0,4 | 55,0±0,1* | 42,3±0,1 | 68,1±0,8* |
* р<0,05
Результаты исследования
После проведенного лечения у пациентов уменьшилось количество жалоб на головную боль, раздраженность, плаксивость, снижение внимания, плохой сон,
Таблица 3. Динамика средних показателей нейропсихологического тестирования больных до и после лечения
| Показатель, в баллах | Контрольная группа | Основная группа | ||
| До лечения | После лечения | До лечения | После лечения | |
| Шкала MMSE | 22,3±0,1 | 25,8±0,1 * | 22,0±0,3 | 24,1±0,2* |
| Шкала Сандоз | 30,3±0,1 | 23,8±0,6* | 30,1±0,1 | 15,7±0,2* |
| Субъективная шкала оценки самочувствия | 43,2±0,2 | 47,2±0,1* | 42,9±0,3 | 57,3±0,Г |
| Уровень депрессии (HADS) | 13,4±0,2 | 11,2±0,1* | 13,2±0,4 | 9,8±0,5* |
* р<0,05
Такие выводы косвенно подтверждаются исследованием способности пациентов к запоминанию и воспроизведению вербального материала с помощью методики «десяти слов». В группе больных, получавших Галидор, отмечалось увеличение объема кратковременной памяти при повышении способности к заучиванию слов. Полученные результаты были сопоставимы с показателями контрольной группы, получавшей ноотропные препараты. Однако точность кратковременной памяти, нарушения семантического опосредования и обобщения были ниже у пациентов основной группы. У всех больных после лечения улучшились сомнологические характеристики: сократился период засыпания, исчезли ночные пробуждения, увеличилась субъективная балльная оценка сна. В основной группе динамика этих показателей была более выраженной, что, вероятно, определяется вегетокорригирующим действием Галидора.
Состояние церебральной гемодинамики в обеих группах до начала лечения характеризовалась выраженным стенозом от 50% до 60% в экстракраниальных отделах сонных артерий. Спектр кровотока был диффузно изменен по атеросклеротическому типу. В интракраниальных отделах сонных и позвоночных артерий гемодинамически значимого препятствия кровотоку не определялось. Регистрировалось снижение линейной скорости артериального кровотока. К 21 дню пребывания в стационаре положительная динамика показателей церебрального кровотока была более значима у пациентов, получавших Галидор (табл. 4).
Таблица 4. Динамика изменений показателей УЗДГ до и после лечения
| Показатель | Контрольная группа | Основная группа | ||
| До лечения | После лечения | До лечения | После лечения | |
| Уровень стеноза, % | 54,1±1,3 | 48,4±0,2 | 56,0±1,2 | 43,3±0,1 |
| Линейная скорость кровотока СМА Л, см/с | 49,0±0,1 | 58,3±0,1* | 46,1±0,8 | 70,0±0,1* |
| Линейная скорость кровотока СМА П, см/с | 44,4±0,1 | 52,1±0,2* | 43,3±0,1 | 64,3±0,1* |
| Линейная скорость кровотока ПА Л, см/с | 21,3±0,3 | 22,1±0,1 | 20,3±0,2 | 22,4±0,3* |
| Линейная скорость кровотока ПА П, см/с | 18,2±0,1 | 19,1±0,1 | 19,1±0,3 | 19,3±0,1 |
| Линейная скорость кровотока ОА, см/с | 49,4+0,4 | 58,3±0,2* | 48,7±0,1 | 72,7±0,1* |
* р<0,05
Степень выраженности стеноза в среднем уменьшилась на 15%, в контрольной группе на 5%. В исследованиях, проведенных ранее, у 20 пациентов со стенозом средней мозговой артерии увеличение скорости общего мозгового кровотока зарегистрировано на 20%, а в зоне ишемии на 40% после внутривенного введения 150 мг препарата [9]. У пациентов с ишемическим инсультом по атеротромботическому или гемодинамическому типу Галидор использовался в дозе 400 мг, что позволило усилить реперфузионный эффект. При этом скорость общего мозгового кровотока в среднем увеличилась на 50% (в контрольной группе – на 20%). Во время приема препарата не было зафиксировано синдрома «обкрадывания».
Нейровизуализация с помощью метода МРТ подтвердила локализацию и характер очага ишемии. После проведенной терапии регистрировалось уменьшение зоны перифокального отека и зон лакунарной ишемии (рис. 1, 2). Оценка динамики мозговой перфузии не проводилась.
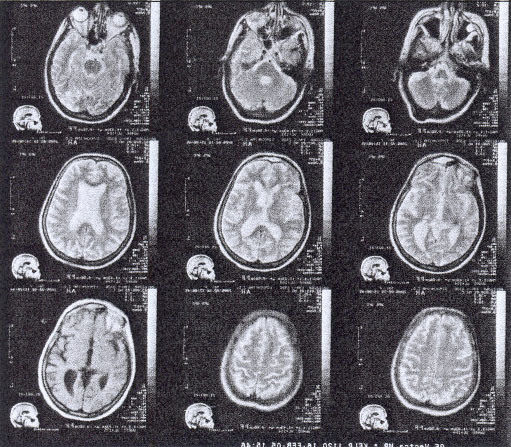
Рис. 1. Больная С, 70 лет; МРТ до начала лечения
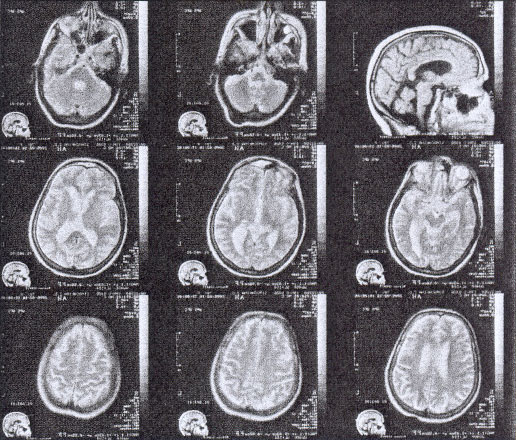
Рис. 2. Больная С, 70 лет; МРТ после курса лечения Галидором
Известно, что препарат Галидор активно воздействует на реологические свойства периферической крови [8,11]. До лечения у пациентов обеих групп были увеличены показатели общего холестерина, фибриногена, протромбинового индекса, индекса атерогенности, на фоне усиленной агрегации тромбоцитов (табл. 5, 6).
Таблица 5. Динамика реологических и биохимических показателей крови до и после лечения
| Показатель, в баллах | Контрольная группа | Основная группа | ||
| До лечения | После лечения | До лечения | После лечения | |
| Общий холестерин, ммоль/л | 5,9±1,2 | 5,7±1,0 | 6,2±1,3 | 5,6±0,8″ |
| Фибриноген, ммоль/л | 4,8±0,8 | 4,3±0,2 | 4,7±0,6 | 3,6±0,Г |
| Глюкоза, ммоль/л | 7,0±1,5 | 5,2±1,0* | 7,1±1,2 | 5,2±1,0* |
| Индекс атерогенности, % | 5,5±0,2 | 5,0±0,2* | 5,7±0,3 | 3,6±0,1* * |
| Протромбиновый индекс, % | 110,5±1,8 | 100,3±1,3* | 110,8±1,0 | 90,3±1,0* |
| MHO | 1,6±0,1 | 1,2±0,03″ | 1,7±0,2 | 1,2±0,5** |
* р<0,01; ** р<0,05.
Таблица 6. Динамика изменения скорости агрегации тромбоцитов до и после лечения
| Концентрация АДФ, мкмоль/л | Скорость агрегации тромбоцитов, % | |||
| Контрольная группа | Основная группа | |||
| До лечения | После лечения | До лечения | После лечения | |
| 0,6 | 40,1±1,03 | 38,1±0,3* | 41,2±1,1 | 32,1±0,3* |
| 1,25 | 44,6±0,7 | 42,6±0,5* | 45,3±0,8 | 38,7±0,8* |
| 2,5 | 60,3±0,6 | 59,1±0,3 | 61,1±0,8 | 49,1±0,9** |
| 5,0 | 78,0±1,2 | 74,0±1,3* | 76,9±1,2 | 68,8±0,7* |
*р<0,01; ** р<0,05.
Анализ полученных результатов выявил улучшение всех исследуемых параметров у пациентов обеих групп. В контрольной группе в ряде случаев данные были недостоверны. На фоне лечения Галидором количество больных с нарушениями гемореологических свойств уменьшилось с 90 до 30%. Особенно выраженное действие препарата было зафиксировано при исследовании свертывающей системы крови и скорости агрегации тромбоцитов. Уровень фибриногена понизился на 25% по сравнению с исходными цифрами (в контроле на 15%); протромбиновый индекс уменьшился на 18% (в контроле на 10%); индекс атерогенности изменился в сторону снижения на 37% (в контроле на 10%). Скорость агрегации тромбоцитов была достоверно меньшей при всех концентрациях АДФ после курса терапии Галидором.
Широкое использование любого лекарственного средства в неврологической практике определяется не только его высокой клинической эффективностью, но и отсутствием или наличием минимального количества побочных эффектов и осложнений. В основной группе у одного пациента после приема Галидора появились единичные экстрасистолы, у двух больных отмечались тошнота и боли в эпигастральной области. Все симптомы купировались после отмены препарата. Других нежелательных явлений зафиксировано не было. Хорошая переносимость препарата зарегистрирована у 90% больных. Расчетная эффективность терапии составила 83% в основной группе и 50% в контрольной. Субъективная оценка проведенному курсу лечения составила 90% в основной группе и 50% в контрольной. Полученные результаты исследования свидетельствуют о возможности эффективного и безопасного применения Галидора у пациентов в острой стадии ишемического инсульта. Препарат положительно влияет на состояние цереброваскулярной реактивности и улучшает перфузионный резерв. В первую очередь Галидор назначается больным с атеротромботическим и гемодинамическим подтипами ишемического инсульта. При кардиоэмболическом типе он не используется, так как может вызвать неадекватные изменения гемодинамики и сердечного ритма. Таким образом, концепция лечения острого периода ишемического инсульта в настоящее время включает в себя теорию гетерогенности. Выбор стратегии терапии больных с ОНМК должен основываться на знании патогенетических механизмов и рациональном использовании вазоактивных препаратов.
Литература
- Вейн A.M., Филатова Е.Г., Суркова НА. Гапидор в печении больных хронической цереброваскулярной недостаточностью // Лечение нервных болезней, 2003. № 4. с.25-26.
- Верещагин Н.В. Гетерогенность инсульта: взгляд с позиций клинициста //Журнал невроп. и психиатр.. 2003. №9,с. 8-9.
- Гусев Е.И. Проблема инсульта в России //Журнал невроп. и психиатр., 2003, №9.с. 3-5.
- В.И.Скворцова Механизмы повреждающего действия церебральной ишемии и новые терапевтические стратегии //Журнал невроп. и психиатр.. 2003, №9,с.20-22.
- Хасанова Д.Е. Рахматуллина Э.Ф. и др. Опыт применения Галидора в лечении больных с хронической ишемией мозга на фоне стеноза магистральных сосудов головы //Клин, фармак. и тер, 2005№ 14 с 16-20.
- Novis S., Bertoni E., Tosman M. Двойное спелое следование эффективности Галидора (бенциклана) у больных цереброваскулярной недостаточностью. //Клин, фармак. и тер. 2003. (12) 4/
- Hoefl H.J., Fludilat im Doppelblinderversuch/ Thetapiewoche. 22(11). 905 (1972)
- Maklari H. Tratamento da insuficiencia vascular cerebral com Benciclan / Folha MeOlca. 1974. 68 (2), 191-194.
- G. Van Vlasselaer and Vanhulle. Double-blind study of bencyclane versus placebo in an older population with symptoms ol cerebrovascular insufficiency. // Clinical evaluations and psychosometric testes/ Folia Angiologica Suppl. Vol. V11 (1980).
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
