Обследование пациента с сердечной недостаточностью

Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
Сбор жалоб, анамнеза и объективное обследование должны быть первыми шагами ведения пациента с сердечной недостаточностью. Эта оценка помогает понять причины СН у конкретного пациента и устранить структурные сердечно-сосудистые нарушения. Необходимо проанализировать и другие вопросы: наличие (или отсутствие) в анамнезе СД, ревматизма, облучения грудной клетки, кардиотоксического действия лекарств, злоупотребления алкоголем и наркотическими препаратами или проведения альтернативной терапии. Для оценки прогноза и дальнейшей терапии следует проанализировать функциональный и гемодинамический статусы пациента.
Первоначальное обследование должно включать клинический анализ крови, мочи, сывороточных электролитов, определение содержания кальция и магния, исследование функции печени и почек, определение гликемии натощак и НbА1c, липидного профиля, гормонов щитовидной железы, рентгенографию грудной клетки, ЭКГ в 12 стандартных отведениях, двухмерную ЭхоКГ с допплерографией, коронарную ангиографию у пациентов со стенокардией или значимой ишемией (кроме пациентов, которым реваскуляризация противопоказана).
Потенциально важным считается определение ферритина плазмы и насыщенности трансферрином для определения гемохроматоза как причины курабельной СН. В диагностике этих пациентов также важно выявление вируса иммунодефицита человека, приступов апноэ во сне, заболеваний соединительной ткани, амилоидоза, феохромоцитомы.
Обновленное Руководство отражает последние данные о МНУП. В Руководстве 2001 г. еще присутствовала неопределенность по поводу рутинного определения МНУП. Данное Руководство АСС/АНА поддерживает необходимость определения МНУП при ургентных состояниях, но не рекомендуется в качестве рутинного или многократного использования.
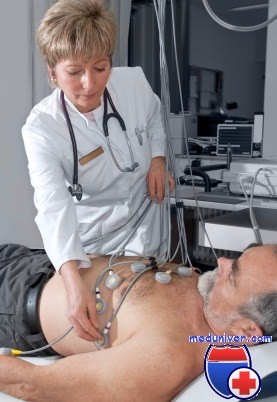
ЭхоКГ позволяет оценить функцию ЛЖ, выявить имеющиеся заболевания миокарда, клапанов или перикарда. ЭхоКГ считают методом выбора для первичной оценки состояния миокарда по сравнению с радионуклидной вентрикулографией или МРТ.
В этом Руководстве повышенное внимание уделено скринингу и оценке ИБС у пациентов с СН, отражающим частоту этих сопутствующих состояний и выживаемость больных тяжелой ИБС и дисфункцией ЛЖ после успешной реваскуляризации. Коронарную ангиографию рекомендуют пациентам со стенокардией или значимой ишемией миокарда и СН без противопоказаний к реваскуляризации (класс I). Пациентам, которые жалуются на боль в груди и имеют СН, руководство рекомендует проведение коронароангиографии (КАГ), исключив этап неинвазивного тестирования (класс IIа). У пациентов без боли в груди Руководство рассматривает КАГ как «возможное вмешательство» для исключения диагноза ИБС. Максимальное нагрузочное тестирование также считается возможным для выяснения, служит ли СН причиной ограничения ФН, и для выявления пациентов с СН и высоким риском, которые могут стать кандидатами на трансплантацию сердца или другие современные методы лечения.
В Руководстве предлагается небольшой выбор неинвазивных методов диагностики для определения вероятности ИБС у пациентов с СН и дисфункцией ЛЖ и ЭКГ-мониторированием по Холтеру у пациентов после ИМ и у пациентов с возможностью ЖТ.
Не рекомендуется рутинное использование биопсии эндокарда, сигнал-усредненной ЭКГ (СУЭКГ), измерение уровня нейрогормонов в крови: норадреналина, эндотелина.
В Руководстве рекомендуется регулярно определять функциональное состояние и статус обьема жидкости у больного с СН, а также давать оценку потенциально опасного поведения или вредных привычек. Не рекомендуется рутинное серийное измерение ФВ; повторная оценка ФВ рекомендуется, если у пациента были изменения в клиническом состоянии, если пациент выздоровел после выраженного клинического события или получал лечение, которое могло повлиять на функцию ЛЖ. Вопрос о необходимости неоднократного определения МНУП остается нерешенным.
– Также рекомендуем “Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии”
Оглавление темы “Патогенез и терапия сердечной недостаточности”:
- Факторы влияющие на релаксацию миокарда. Признаки нарушения релаксации миокарда
- Диастолическая ригидность (жесткость) левого желудочка. Оценка диастолической ригидности миокарда
- Допплеровское исследование ригидности миокарда. Факторы влияющие на ригидность миокарда
- Систолическая жесткость сосудов и миокарда. Дисфункция предсердий и перегрузка объемом
- Лечение сердечной недостаточность с нормальной ФВ. Эффективность лекарств при сердечной недостаточности
- Стадии сердечной недостаточности. Классы сердечной недостаточности
- Обследование пациента с сердечной недостаточностью. Анализы при сердечной недостаточности
- Подбор лекарств при сердечной недостаточности. Лечение СН в зависимости от стадии
- Лечение терминальной сердечной недостаточности. Эпидемиология сердечной недостаточности
- Ведение пациентов с сердечной недостаточностью. Ведение пациентов с терминальной СН
Источник
Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
Тщательный сбор анамнеза — важная часть обследования пациента с застойной сердечной недостаточностью. При этом выявляют факторы риска или анамнез ишемическои болезни сердца; наличие гипертензии и диабета и особенности их лечения; наличие шумов в сердце или других данных, свидетельствующих о клапанной патологии; наличие и степень алкогольной зависимости.
Также важно выяснить особенности симптомов у данного пациента. Анамнез должен включать время возникновения каждого симптома и его отношение к предполагаемому времени заболевания сердца, частоту обострений, вероятные провоцирующие факторы, указания на лечебные вмешательства, прошлый и настоящий функциональный статус.
При этом статус должен быть описан в соответствии с функциональной классификацией Нью-Йоркской кардиологической ассоциации (NYHА): 1-й класс соответствует бессимптомному периоду, ко 2-му классу относятся больные с проявлениями заболевания только при чрезмерной физической активности, к 3-му и 4-му классам — соответственно, при повседневных физических нагрузках и в покое.
У больного с ишемической болезнью сердца необходимо установить наличие приступов стенокардии и их связь с проявлениями застойной сердечной недостаточности. Больные с поражениями клапанов должны быть тщательно опрошены для исключения подострого эндокардита как причины ухудшения состояния. Не должны остаться незамеченными признаки тромбоэмболических осложнений и нарушений ритма.
У пациента с ишемической болезнью сердца в период тахикардии может произойти нарастание ишемии, обострение застойной сердечной недостаточности и укорочение времени заполнения желудочков кровью, что способствует снижению величины сердечного выброса при диастолической дисфункции.

Рекомендуем к просмотру видео техники аускультации сердца
Физикальное обследование при застойной сердечной недостаточности
Данные объективного обследования могут быть разнообразными. Состояние больного может соответствовать острому или хроническому течению заболевания. У таких больных, как правило, отмечается тахикардия при отсутствии нарушений проводимости. Кожа обычно холодная и сухая, что характерно для сниженного сердечного выброса и вазоконстрикции. При поражении правых отделов сердца может быть выраженным набухание шейных вен, а пульсация яремных вен может отражать трикуспи-дальную регургитацию.
У больных с поражением правых отделов сердца выявляется также печеночно-яремный рефлюкс. Пульсация каротидных и периферических сосудов, как правило, понижена в поздней стадии заболевания; сосудистые шумы могут отражать наличие распространенного атеросклероза. При обследовании легких могут выявляться признаки легочного застоя с сухими и влажными хрипами, так же как и наличие жидкости в полости плевры.
При пальпации в проекции сердца часто обнаруживаются смещенный верхушечный толчок и ритм галопа. Тоны сердца обычно приглушены; в зависимости от степени выраженности заболевания и его причины могут выявляться патологические III и IV тоны. S3 (III тон) часто выслушивается у больных со сниженной систолической (сократительной) функцией, a S4 (IV тон) может определяться при сопутствующем нарушении податливости стенки желудочка.
Выслушивание шумов в сердце может оказаться ключевым моментом в диагностике заболевания сердца, лежащего в основе застойной сердечной недостаточности, или может указывать на наличие функциональной митральной и трикуспидальной регургитации в результате дилатации желудочков и клапанного кольца в области атриовентрикулярного соединения. Обследование органов брюшной полости может выявить наличие асцита и гепатомегалии у больных с вовлечением в процесс правых камер сердца, пульсацию печени при выраженной трикуспидальной регургитации.
Может отмечаться развитие отеков нижних конечностей и других областей (в зависимости от положения тела больного), после надавливания на которые остается ямка. Кожа на этих участках иногда с признаками хронической пигментации в результате длительной гипоперфузии.
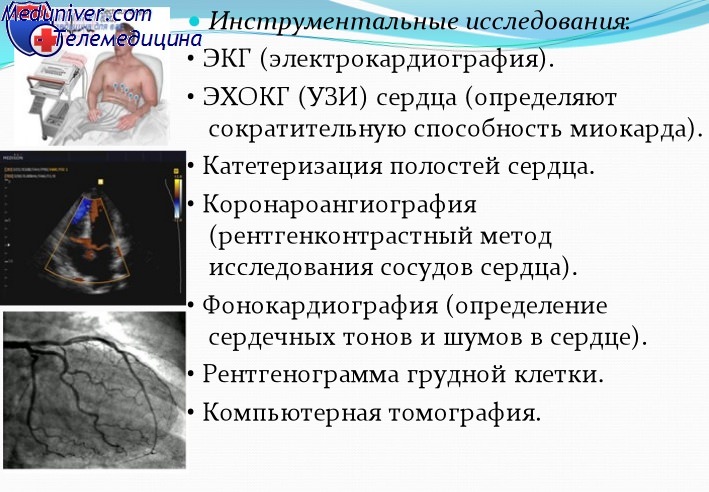
Лабораторные и инструментальные данные при застойной сердечной недостаточности
Изменения в анализах крови у больных с застойной сердечной недостаточностью в целом не специфичны, хотя при ишемии или миокардите может отмечаться острое повышение активности миокардиальных ферментов. Кроме того, при подозрении на инфекционный или воспалительный генез заболевания полезны серологические исследования.
Рентгенограмма грудной клетки помогает выявить наличие кардиомегалии, изменения сосудистого рисунка и типичную картину центрального легочного застоя в дополнение к плевральному выпоту и линиям Керли типа В. Могут отмечаться изменения на электрокардиограмме (ЭКГ), свойственные инфаркту, острой ишемии или неспецифическим изменениям сегмента ST и зубца Т. Часто присутствуют признаки гипертрофии ЛЖ или блокады левой ножки пучка Гиса.
Метод эхокардиографии очень полезен для оценки функциональных возможностей сердца, хотя показатели систолической функции значительно превосходят по чувствительности и специфичности таковые для диастолической функции. Эхокардиография позволяет проводить измерения объема камер сердца в динамике, оценивать функциональные возможности и наличие гипертрофии, диагностировать поражения клапанов и количественно их характеризовать, а также выявлять возможные вегетации на клапанах, тромбы и выпот в полости перикарда.
Изотопные исследования полезны для определения жизнеспособности миокарда в участках фокального нарушения сократимости у пациентов с ишемической болезнью сердца; после выполнения реваскуляризации в некоторых участках может восстановиться сократительная функция. Это явление получило название спящий (гибернирующий) миокард.
До 50 % дефектов, которые при стандартном сканировании с таллием выглядят как нежизнеспособные рубцы, могут при проведении исследований с повторными инъекциями или при магнитно-резонансных исследованиях оказаться участками жизнеспособного миокарда. Сканирование с галлием может способствовать выявлению острого миокардита.
Катетеризация полостей сердца используется для измерения давления заполнения, диагностики шунтов, установления природы констриктивных или рестриктивных изменений, для оценки систолической функции ЛЖ, а также для выполнения биопсии, измерения трансклапанных градиентов и степени регургитации, диагностики ишемической болезни сердца. В процессе такого исследования могут выполняться также терапевтические вмешательства — коронарная ангиопластика и вальвулопластика.
– Также рекомендуем “Неотложная помощь при острой сердечной недостаточности – лечение”
Оглавление темы “Сердечная недостаточность”:
- Что такое застойная сердечная недостаточность? Причины
- Механизмы развития застойной сердечной недостаточности – патофизиология
- Диагностика застойной сердечной недостаточности – сбор анамнеза, обследование
- Неотложная помощь при острой сердечной недостаточности – лечение
- Лечение хронической систолической сердечной недостаточности – мочегонные средства
- Вазодилататоры при хронической систолической сердечной недостаточности
- Инотропные средства при хронической систолической сердечной недостаточности
Источник

Сердечная недостаточность является финальной стадией кардиопатологий разного происхождения. Характеризуется необратимой частичной потерей сократительной функции миокарда и нарушениями кровоснабжения организма в целом.
Первые признаки сердечной недостаточности часто воспринимаются пациентами как незначительное недомогание. Однако болезнь продолжает прогрессировать и при отсутствии своевременного лечения приводит к недостаточности других органов и систем и инвалидизации больного.
В процессе первичной диагностики сердечной недостаточности врачу предстоит выяснить:
- Не являются ли симптомы признаками других заболеваний;
- Есть ли у пациента сердечно-сосудистые или иные патологии, приводящие к развитию сердечной недостаточности;
- Наличие и степень тяжести дефектов сердца, влияющих на его сократительную способность.

Анализ анамнеза
Диагностика любого заболевания начинается с беседы врача с пациентом. В процессе опроса больного врач уделяет внимание жалобам больного и максимально их детализирует. Готовясь к визиту, желательно представлять, какая именно информация потребуется вашему кардиологу. Анализу подвергаются:
- Анамнез заболевания и жалоб. Для установления диагноза врачу необходимо знать когда пациента начали беспокоить боли в области сердца, при каких обстоятельствах они проявляются, долго ли длятся и как распределяются по времени суток. Важный диагностический признак сердечной недостаточности – поза во время сна. При выраженной сердечной недостаточности пациент вынужден спать полусидя, чтобы облегчить дыхание. Доктор обязательно поинтересуется, принимал ли пациент какие-либо меры и насколько результативными они оказались, обращался ли к врачу и какого профиля.
- Анамнез жизни. В этой части беседы производится анализ вероятных факторов риска развития патологии. Это особенности профессиональной деятельности, режима и качества питания, наличие вредных привычек или вредных условий производства, типичная физическая активность пациента, наличие хронических заболеваний.
- Семейный анамнез. Среди потенциальных факторов риска развития сердечной недостаточности немаловажную роль играет наследственная предрасположенность. Если среди ближайших кровных родственников пациента были случаи сердечных заболеваний, вероятность выявления сердечной недостаточности значительно возрастает.
Осмотр
При осмотре для диагностики сердечной недостаточности врач обращает внимание на следующие признаки вероятного заболевания:
- Цвет кожи. На ранних стадиях развития патологии цвет кожи не меняется. При более выраженных нарушениях кровотока у пациентов наблюдается акроцианоз – синюшность участков тела, наиболее удаленных от сердца: ногтевых фаланг пальцев рук и ног, кончика носа, ушей, иногда подбородка. Чем сильнее патологические изменения, тем больше площадь цианотичных участков.
- Отечность ног. Отеки сердечного происхождения образуются на нижних конечностях. На ранних стадиях отечность локализуется примерно на уровне лодыжек, по мере прогрессирования заболевания отеки распространяются на нижнюю часть голени.
- Артериальное давление и пульс. Эти показатели помогают выявить вероятные сопутствующие нарушения функций сердечно-сосудистой системы: аритмии и артериальную гипертензию, которая является одним из фоновых заболеваний, способствующих развитию сердечной недостаточности.
- Аускультация. Прослушивание сердечных тонов дает информацию о возможных изменениях в работе сердца и состоянии легких.Наличие хрипов в легких и их характер позволяют выявить возможные легочные отеки.

Лабораторные исследования
Важную роль в диагностике сердечной недостаточности играют анализы крови. В комплекс исследований включают:
- Общий анализ крови. По изменению уровня лейкоцитов и СОЭ позволяет оценить общее состояние здоровья.
- Биохимический анализ крови. В обязательном порядке определяется содержание холестерина и его фракций, а также триглицеридов.
- Анализ крови на сахар. Проводится выявления сахарного диабета, усложняющего течение сердечной недостаточности. У больных сахарным диабетом также чаще встречается так называемая немая форма ишемии, протекающая безболезненно.
- Коагулограмма. Повышенная свертываемости крови указывает на высокий риск тромбообразования и является показанием к назначению антикоагулянтов.
- Общий анализ мочи. Проводится для оценки общего состояния организма, позволяет выявить возможные причины и осложнения патологии.
При подозрении на инфаркт миокарда проводится анализ на наличие кардиоспецифических ферментов.
Инструментальная диагностика
Наиболее информативны инструментальные методы диагностики сердечной недостаточности. С их помощью можно выявить изменения размеров и электрической активности сердца, нарушения проводимости и сердечного ритма, нарушения коронарного кровотока и локализацию атеросклеротических поражений.
- ЭКГ. На кардиограмме фиксируются изменения сердечного ритма и электрической активности. По отклонениям ЭКГ от нормы можно выявить гипертрофию миокарда, аритмии, нарушения обменных процессов, некрозы и их локализацию.
- Мониторирование ЭКГ по Холтеру. Применяется в случаях недостаточной информативности ЭКГ. Показания снимаются в течение 1-3 суток при обычной активности пациента. Одновременно пациент ведет дневник самонаблюдения, фиксируя в нем вид занятий. Позволяет выявить приступы аритмии и безболевые эпизоды ишемии, а также обстоятельства, их провоцирующие.
- ЭхоКГ. Ультразвуковое исследование, позволяющее визуализировать особенности строения сердца, клапанной системы, локализацию и степень поражений миокарда и коронарных сосудов.
- Рентгеновское исследование. Рентгенограмма дает информацию о возможном расширении полостей сердца, изменениях в легких, локализации атеросклеротических поражений коронарных артерий.
- Стрессовые пробы. Пациент выполняет стандартные упражнения на тренажере с наложенными датчиками ЭКГ, либо проходит последовательно три ультразвуковых исследования: до нагрузки, на пике и после отдыха. Стрессовые тесты позволяют выявить критические для пациента уровни нагрузки, локализацию участков миокарда с нарушениями проводимости.
- Фармакологические пробы. Если состояние пациента не позволяет проводить стандартные нагрузочные тесты, приступ ишемии провоцируется введением стандартных препаратов, усиливающих сокращения миокарда и ускоряющих сердцебиение. Выполняется в сочетании с ЭКГ или ЭхоКГ.
- Коронароангиография. Метод, основанный на введении рентгеноконтрастного вещества в коронарное русло. Используется для определения точной локализации поражения артерий, его характера и степени тяжести. Ввиду инвазивности метода применяется при подготовке к хирургическому лечению.
- МРТ, МСКТ – разновидности компьютерной томографии, максимально информативный метод исследования. На основании полученных данных возможно создать трехмерную виртуальную модель сердца, выявить дефекты разных структур органа. МРТ позволяет
- Электрофизиологические исследования. Если необходимые данные по каким-либо причинам невозможно получить путем функциональных или фармакологических проб, стимуляция сердца проводится с помощью специального зонда, введенного через пищевод.
Дополнительно может проводиться допплерографическое исследование гемодинамики, УЗИ других внутренних органов для распознавания возможных масок сердечной недостаточности и выявления ее вероятных осложнений. Обязательно проводится исследование функций щитовидной железы, так как нарушение ее гормональной активности является одной из причин развития сердечной недостаточности.
Все исследования, связанные с искусственной стимуляцией приступов ишемии проводятся под контролем лечащего врача, при ухудшении состояния пациента исследование немедленно прекращается.
Выбор инструментальных методов зависит от степени тяжести состояния пациента, выбранной тактики лечения и технической базы клиники.
Источник
