Обширный инсульт последствия кто перенес
Среди всех заболеваний, связанных с нарушением церебрального кровообращения, самым опасным считается обширный инсульт головного мозга. Особенность патологии — поражение большого участка церебральной ткани, крупных сосудов. Нередко заболевание приводит к смерти. Те, кто выжил, остаются инвалидами.
Обширный инсульт — что это
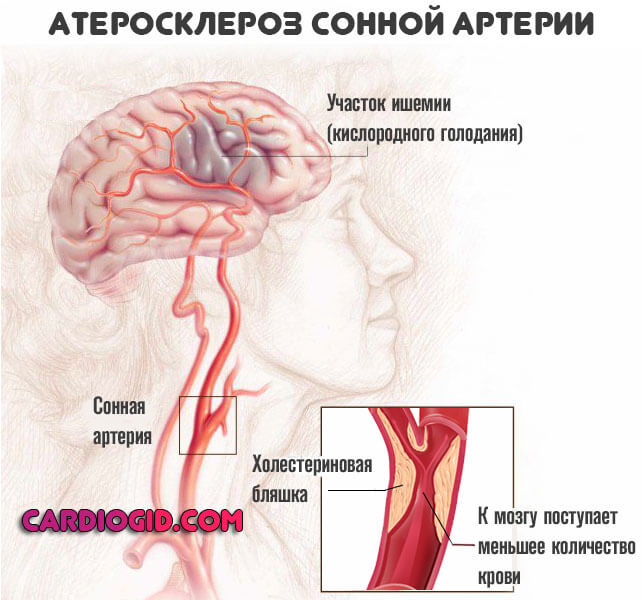
Инсульт характеризуется нарушением циркуляции крови и гибелью нервных клеток. Обширный инсульт — это обширное поражение большой площади мозга. Отмечено, что чаще всего в основе развития болезни лежит повреждение сонной артерии и ее ветвей.
Считается, что болезнь свойственна пожилым людям, однако в последнее время ишемическая атака все чаще встречается у молодых мужчин.
Справочно. Обширный инсульт в основном бывает вторичным, т. е. у человека уже есть какая-то болезнь, провоцирующие факторы ее обостряют и вызывают удар.
Классификация
Разнообразие причин и проявлений позволяет выделить несколько вариантов классификации заболевания.
На основе патогенеза
На основе различий в патогенезе выделяют ишемический и геморрагический инсульт. В первом случае удар возникает из-за дефицита кровоснабжения, вызванного нарушением циркуляции крови в определенной зоне мозга, ее некрозом.
Геморрагический характеризуется прорывом сосудистой стенки, истечением крови в мозговые области через образовавшиеся отверстия, формированием отеков и гематом.
На основе ведущей причины
Выделяют 5 видов патологий, связанных с разными причинами:
- Атеротромботический. Этот вид наиболее часто встречается при ишемическом инсульте. Его вызывают атеросклеротические бляшки, нарастающие из-за увеличения в крови холестерина. Образования перекрывают полость артерии. Развивается в основном у пожилых.
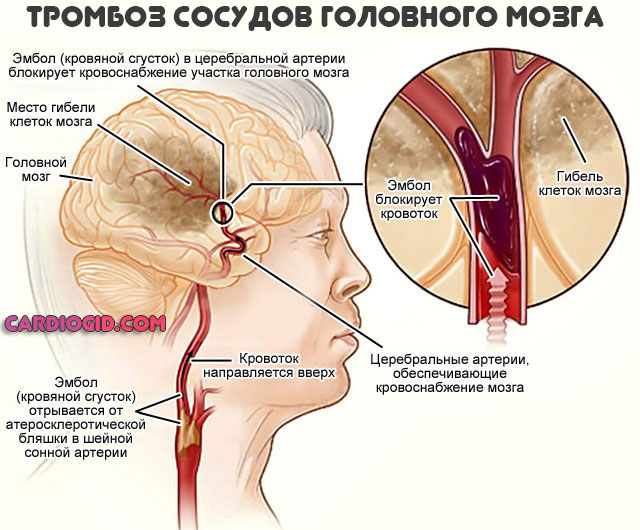
- Кардиоэмболический. Вследствие повышения вязкости крови, аритмии образуются тромбы. В некоторых случаях они отрываются и закупоривают мелкие и средние артерии.
- Гемодинамический. Спазм сосудов головного мозга ведет к резкому понижению кровяного давления, в результате чего происходит уменьшение поступления кислорода к церебральным тканям. Отмечено, что при этом виде патологии поражение охватывает значительную часть полушарий, выживают после нее немногие.
- Лакунарный. Вследствие повышения артериального давления или образования атеросклеротических бляшек в мозгу образуются полости, заполненные жидкостью. Они приводят к закупорке сосудов, ограничению поступления кислорода.
- Микрооклюзионный. К патологии этого типа приводят нарушения свертываемости.
На основе стороны поражения
Справочно. Несмотря на то, что обширный инсульт охватывает большие участки, не всегда повреждаются сразу оба полушария мозга. То, какая поражена сторона при болезни, влияет на его симптоматику.
Правосторонний инсульт вследствие перекреста нервных волокон вызывает повреждение противоположной стороны тела.
Правое полушарие функционально отвечает за переработку невербальной информации, ориентацию, эмоциональные переживания, воображение, понимание символических образов.
Среди проявлений правостороннего инсульта – паралич с левой стороны. Бывает, что отказали полностью ноги.
Тускнеют эмоции, исчезает способность сопереживать, чувствовать. Правосторонний развивается чаще у пожилых.
При инсульте левого полушария мозга поражение охватывает тело справа.
В функции левого полушария входит анализ, понимание значения слов, память, логика. Повреждения нарушают эти функции. Часто возникает ощущение, будто отнялась правая рука.
Инсульт левого полушария мозга встречается ориентировочно у более половины больных.
На основе расположения
Внимание. Важным с точки зрения диагностики, возможных осложнений и прогноза считается определение места расположения поражения.
При некрозе тканей в центре Брока и в непосредственной близости от него больной полностью теряет речь. После восстановления человек начинает понимать небольшие предложения и сам способен их произнести.
При поражении ствола шансы на жизнь ничтожно малы, т. к. в этом участке мозга расположены дыхательные и сердечно-сосудистые центры.
При расстройстве функций мозжечка быстро развивается кома, не выживает почти никто из пострадавших.
Механизм развития обширного инсульта
Развитие ишемического и геморрагического инсульта проходит по-разному. Разница проистекает из различий механизма происходящего при обширном инсульте.
Механизм развития ишемического удара
В центре патогенеза — образование участка мертвой ткани головного мозга, вокруг которого образуется отек.
Справочно. Нужно несколько минут для того, чтобы наступили необратимые последствия в области, где скорость кровотока значительно снизилась (составила меньше 10 мл/ 100 г за одну минуту). Этот участок принято называть сердцевиной или ядром ишемии.
На протяжении нескольких часов после удара сердцевина окружена еще живой тканью. Впрочем, она уже начала испытывать недостаток питания. Скорость мозгового кровотока в таких очагах не превышает 20 мл/100 г за 1 минуту. Эту зону называют пенумброй или ишемической полутенью. Из-за дефицита питательных веществ в ее клетках происходит нарушение обменных процессов, что ведет к потере функций.
Ткани пенумбры очень чувствительны к любым нарушениям давления. Неправильное действие, подъем, неверно подобранная терапия после приступа увеличивают инфарктную зону. Именно эта область становится мишенью для срочного лечения.
Параллельно происходящим процессам в тканях мозга развиваются отеки, в тяжелых случаях они охватывают целое полушарие. Нарушаются обменные процессы, разрушается гемато-энцефалитный барьер.
Тяжесть заболевания зависит от размера пораженного участка, поврежденного сосуда, сопутствующих заболеваний, времени начала лечения.
Механизм развития геморрагического удара
Справочно. Кровоизлияние в мозг возникает при разрушении сосудистых стенок из-за снижения их эластичности и прочности. Разрыв может быть достаточно большим.
Вытекающая кровь пропитывает окружающие ткани мозга и ведет к образованию гематомы. Она давит на окружающие клетки, способствуя их разрушению и раздражению. Параллельно происходит интоксикация церебральных тканей продуктами распада.
Отмечается, что гематомы оказывают давление на другие ткани ЦНС, вызывая их смещение и деформацию из-за четко ограниченного пространства черепной коробки.
Данные процессы нарушают работу мозга, обуславливая патологические изменения функций всего организма человека.
Причины
К развитию обширной атаки приводят различные причины. Основными считаются следующие:
- Артериальная гипертония. Влияние гипертонических кризов с давлением, достигающим показателя 190/ 100 или выше, а также стойкого повышения давления до 150/90 и выше – значительно.
- Атеросклероз. Из-за повышенного содержания в крови холестерина на стенках сосудов образуются липидные наросты.
- Нарушение вязкости крови. Различные свойства вязкости ведут к ишемическому и геморрагическому инсульту. Первый возникает из-за повышенной свертываемости. Ко второму, наоборот, ведет ухудшение свертываемости.
- Сосудистые патологии. Преимущественно геморрагический инсульт вызывается истончением сосудистых стенок, их выпячиванием, расслоением.
- Опухоли. Новообразования, локализованные в мозге, давят на сосуды, провоцируя их нарушения, повреждение, спазмы.
Принято выделять факторы, увеличивающие риск возникновения удара. Среди них — возраст. Отмечено, что если у 20-летних удар поражает одного человека из трех тысяч, то после 84 – одного из сорока пяти.
Справочно. Женщин обширный инсульт чаще поражает в возрасте до 30 лет и после 80, у мужчин – от 30 до 80 лет.
К другим провоцирующим факторам относят ожирение, сидячий образ жизни, нездоровое питание, переутомление, психоэмоциональное напряжение, наследственность.
Симптомы
В развитии заболевания отмечают несколько стадий. Острая продолжается в течение 21 дня. В рамках этой стадии выделяют острейший этап, длящийся ориентировочно пять дней и характеризующийся нарастанием яркости и разнообразия симптомов.
Следом идет ранняя реабилитационная стадия, продолжается она до 5 месяцев. В это время восстанавливается кровоснабжение оставшихся клеток, распределяются компенсационные задачи.
Поздняя восстановительная стадия условно длится с седьмого месяца до года. На этом этапе пораженные ткани рубцуются. В месте повреждения образуются кисты и глиальные образования.
Внимание. Через год с момента удара начинается стадия остаточных проявлений.
Начало развития заболевания
Многие представляют себе, что при приступе человек падает из-за внезапной парализации, теряет сознание. Действительно, такое начало очень характерно для удара. При этом никаких предвестников человек не чувствует.
Иногда симптомы начинают нарастать волнообразно. Состояние больного то ухудшается, то нормализуется. Патология напоминает микроинсульт. Больные жалуются на то, что временно отказала, к примеру, рука.
Примерно треть больных с сохранной памятью, способных после приступа разговаривать, выражать свои мысли, описывают определенные симптомы, которые предвосхищали удар.
Справочно. О приближении заболевания свидетельствуют возникающие речевые нарушения — больные не понимают обращенную к ним речь, не могут выразить свои мысли, подобрать слова, заговариваются.
Отмечаются расстройства зрения. Перед глазами появляются мушки, выпадают части поля зрения. Возникают боли.
Исчезают двигательные функции, способность сидеть, поворачиваться. Появляются признаки пареза. Возникает ощущение, что отнялась рука и нога с одной стороны или с двух. Больной теряет равновесие.
Человек отмечает аритмию, ощущает, что пульс пропадает. Появляется головокружение. Часто больные говорят о возникновении болей, которые описываются, как очень сильные.
Окружающие при должном внимании способны заподозрить развитие болезни. Уже на начальных этапах определяют, поражена какая сторона головного мозга при инсульте – правая или левая.
Однако часто они не уделяют должного внимания внезапному нарушению речи, неспособности близкого произнести простые слова или ответить на легкий вопрос. Игнорируется опущение уголка рта с одной стороны, факт, что отказала одна из рук. Задержка в определении болезни мешает больным выжить.
Развитие заболевания
Если предвестники атаки можно спутать с признаками других заболеваний, списать их на плохое самочувствие, то признаки происходящего с человеком удара спутать с чем-либо вряд ли получится.
При обнаружении у окружающих следующих симптомов сразу вызывают скорую помощь:
- Нарушение сознания. При этом выделяют несколько степеней. При легких и средних изменениях отмечается оглушенность, тяжесть в голове, вялость больного, фиксация взгляда в одной точке, неспособность отвечать на вопросы. При сопоре невозможно установить контакт с человеком, болевые и зрачковые рефлексы остаются сохранными. Самое тяжелое нарушение – кома. Выжить при этом состоянии почти невозможно.
- Изменение дыхания. Оно становится поверхностным, слабым, иногда – шумным, учащенным.
- Неспособность двигаться. При инсульте развивается парез, паралич.
- Судороги. Все тело поражают конвульсии, мышцы напрягаются, человек находится без сознания.
- Перекошенное лицо.
- Ригидность затылочных мышц.
Признаки левостороннего повреждения
Поражение левой стороны при инсульте ведет к слабости мышц с правой стороны тела. Наблюдается потеря памяти, анализа, счета. Левосторонний инсульт характеризуется нарушениями речи, непониманием услышанного.
Рука справа согнута в локте, нога, наоборот разогнута, стопа завернута внутрь. Ладони сжаты в кулак.
Эмоциональный фон характеризуется удрученностью, подавленностью. Человек склонен к депрессии, апатии, замкнутости. Такое настроение не увеличивает шансы на улучшение состояния.
После инсульта с парализацией с правой стороны восстановление проходит тяжелее.
Признаки правостороннего поражения
Повреждение правого полушария приводит к левостороннему гемипарезу. Характерно расстройство ощущений. Человек думает, что у него несколько ног и рук. Бывает, возникает впечатление, будто конечности вовсе ему не принадлежат.
После инсульта левая сторона нередко оказывается полностью парализована.
Диагностика
Показательным в целях определения диагноза считается МРТ. На полученных снимках видны границы пораженной области, кровоизлияния.
Для дифференциации геморрагического инсульта и ишемии проводят люмбальную пункцию с целью исключения наличия в ликворе эритроцитов.
Назначаются анализы крови: на содержание сахара, холестерина, общий.
Лечение
Внимание. Неправильное лечение, несоблюдение рекомендацией ведет к вторичному удару.
Меры, направленные на лечение больных после приступа, носят комплексный характер. Однако вылечить заболевание полностью не удается даже тогда.
При геморрагическом инсульте делают операцию. Дают препараты, увеличивающие вязкость крови.
Лечение ишемического инсульта с правой стороны начинают с тромболизиса. Эта процедура показана при повреждении противоположной части.
Пострадавшим снижают артериальное давление. Терапия при микроинсульте, инсульте с левой стороны, включает внутривенное введение Дексаметазона, капельницы с Рефортаном. Это позволяет уменьшить отеки. В случае головных болей используются опиаты, вводится Аспизол.
Параллельно проводятся профилактические мероприятия с целью недопущения пролежней, инфекционных болезней. Помогают восстановиться препараты, улучшающие обмен веществ в мозге, седативные.
Обширный инсульт — последствия
Справочно. Врачи отмечают неблагоприятный характер последствий обширного инсульта.
Это гемипарез, потеря чувствительности, нарушения координации, утрата способности думать, говорить, понимать речь, воспринимать окружающее, психические расстройства. Парализация с левой стороны после инсульта охватывает правую часть тела.
Часто наблюдаются проблемы со слухом, зрением. Пациент не может о себе позаботиться, возникает недержание мочи, бесконтрольная дефекация.
Последствия инсульта с левой стороны включают онемение правых конечностей, потерю правосторонней чувствительности, речи, мышления. Больной перестает осознавать свои действия. Живет подобно ребенку.
Паралич, гемипарез левой части тела – важнейшее последствие инсульта правого полушария головного мозга. Человек теряет образную память, способность к воображению. У него обычно сохраняется более или менее стабильный эмоциональный фон, реабилитация проходит быстрее.
Вылечить заболевание полностью невозможно.
Восстановление
Реабилитация после обширного инсульта левой, правой части — сложный, длительный процесс. Начинать его нужно сразу после удара.
Реабилитационный процесс включает несколько этапов:
- Поддержание функций организма, сохранение жизни.
- Обучение навыкам самообслуживания.
- Восстановление способности сидеть, двигаться, мыслить.
- Возврат речевых функций, мелкой моторики.
Справочно. На первых этапах реабилитации после обширного инсульта подключается применение лекарственных средств, направленных на улучшение работы мозга, кровообращения, передачи импульсов, активизацию мышления, снятие возбуждения.
Назначаются лекарства, помогающие предотвратить повторное кровоизлияние. Лечение проводится курсами.
Большое значение уделяется уходу. Он направлен на профилактику появления пролежней, присоединение инфекционных заболеваний, предотвращение попыток суицида. Любую присоединившуюся болезнь надо постараться вылечить как можно быстрее.
Для восстановления после пареза, паралича, спровоцированного инсультом, каждый день выполняют лечебную физическую гимнастику, массаж. Показаны курсы физиотерапии. В решении вопроса, как восстановиться после инсульта с правой стороны, следуют врачебным рекомендациям.
Справочно. Возврат навыков самообслуживания при парализации начинается с простейшего — направление помощником движения руки, которая отнялась, и поддержание равновесия.
При правостороннем параличе при инсульте проводят также разработку левой стороны, чтобы были возможности для двустороннего развития и компенсации функции поврежденной стороны.
Если больной находится в сознании, его просят выполнять движения глаз для возврата зрения.
Даже при полном параличе после инсульта делают попытки восстановить речевые функции. С человеком постоянно разговаривают, дают слушать песни, музыку. По возможности просят делать упражнения для губ.
Восстановить мышление и память помогают упражнения на запоминание, сравнение. При необходимости для процесса реабилитации привлекают логопеда, физиотерапевта, психиатра, реабилитолога.
Прогноз выживания
Справочно. По статистике, в первые дни умирает до 70% человек, пострадавших от геморрагического инсульта. Преимущественно люди, находящиеся в коме. Прогноз при обширном ишемическом инсульте несколько благоприятнее – живут около 70% заболевших.
Частыми причинами смерти является отек мозга, его смещение, отрыв тромба, обширные гематомы.
Шансы на полное восстановление невелики. Почти всегда люди остаются инвалидами на всю жизнь. Восстановиться очень сложно. Продолжительность жизни после перенесенного удара чаще всего не превышает 10 лет. Прогноз ухудшается после вторичной атаки.
Профилактика
Внимание. Человек не способен контролировать наследственность, пол и возраст. Однако контролировать такие факторы, как ожирение, повышенное давление, гиподинамия, провоцирующие обширную атаку, микроинсульт и парализацию, вполне в его силах.
К основным мерам профилактики относят:
- Контроль артериального давления.
- Лечение патологий сердца.
- Регулярное прохождение медосмотров.
- Исключение ситуаций, вызывающих сильное психоэмоциональное напряжение.
- Отказ мужчин от подъема тяжестей.
- Соблюдение принципов правильного питания. Из меню исключаются жирные, жареные продукты, острые и соленые блюда. Снизить потребление сахара.
- Отказ от вредных привычек.
- Регулярные занятия спортом, физическая активность.
- Выполнение реабилитационных мероприятий при опасных болезнях.
Люди живут со многими заболеваниями, но течение их нужно постоянно контролировать, чтобы не спровоцировать удар.
Справочно. При обширном инсульте шансы на то, чтобы выжить и полностью восстановиться, незначительны. Чтобы хоть как-то помочь больному, сразу после обнаружения признаков болезни проводят диагностику, начинают терапию и реабилитацию.
Прогноз благоприятнее при ишемическом инсульте. Возврат функций проходит быстрее, если после инсульта парализовало правую сторону.
Источник
Острые нарушения мозгового кровообращения — это группа патологических процессов, объединенных механизмом формирования, клинической картиной, частично методами обследования и подходами к диагностике. Однако это не гомогенная категория заболеваний.
Обширный инсульт — самая тяжелая разновидность патологического процесса, при котором происходит омертвение значительных участков головного мозга. В то же время, это не аксиома. Возможны варианты.
О значительной площади поражения говорят не только при вовлечении в патологический процесс большого очага мозговой ткани, но и при деструкции крупной артерии (геморрагия), и множестве мелких участков разрушения.
Это суть патологии. Ее нужно учитывать при анализе ситуации.
Симптомы состояния нетипичны, потому не все успевают заметить нарушения. Примерно в 20% случаев есть выраженный период до начала болезнетворного состояния. Длится он от пары минут до нескольких часов.
В подавляющем же большинстве случаев клиника развивается столь стремительно, что пациент и его окружение не успевают сделать ничего. Смерть наступает в течение 1 – 120 минут или чуть более.
Лечение строго госпитальное. В больнице. Перспективы определяются величиной очага локализацией нарушения, множеством других факторов. Имеет место некоторая доля удачи, случайности. Не всегда есть возможность помочь пациенту.
Механизм развития
Как уже было сказано, инсульт головного мозга — гетерогенное состояние, множественное. Его классифицируют на три типа, в зависимости от характера.
- Поражение значительной площади церебральных структур. Это классический вариант, когда некроз затрагивает примерно одно и то же место.
- Разрыв крупной артерии. Возникает массивное кровоизлияние в мозг. Геморрагия сама по себе может привести к смерти больного в считанные секунды. Если же пациенту удается выжить, формируется огромная гематома, которая создает дополнительный поражающий фактор в виде сдавливания церебральных структур.
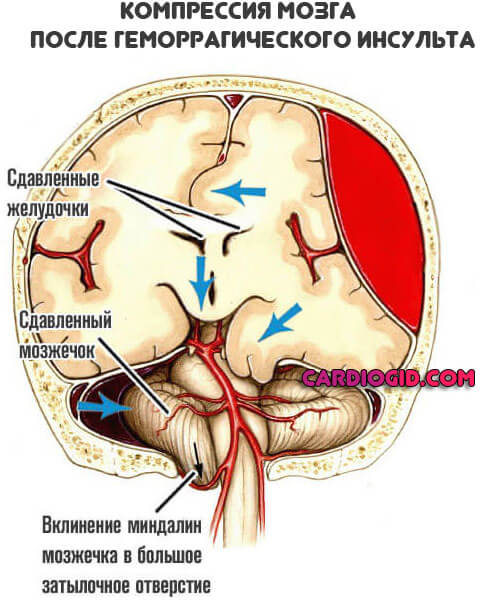
- Развитие множества очагов разных локализаций. Также относится к обширному инсульту, однако ситуация усугубляется удаленностью пораженных областей. Клиника типична. Возникает масса очаговых симптомов и сочетанные признаки.
Соответственно, у всех трех разновидностей патогенетический механизм будет своим.
В первом случае речь идет о классическом сочетании атеросклероза, когда сосуд суживается на фоне спазма или блокирования просвета холестериновой бляшкой и стойкого повышения артериального давления.
Также возможны резкие скачки АД на фоне какого-либо соматического заболевания или неграмотного приема противогипертензивных (того же Каптоприла).
Сосуд разрывается, начинается массивное кровотечение, которое и заканчивается формированием значительной области поражения со всеми клиническими «прелестями».
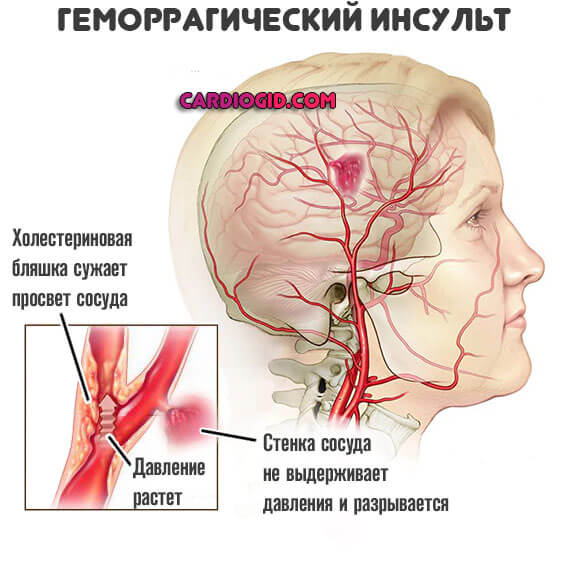
Второе состояние чаще развивается при резком скачке артериального давления или же формировании аневризмы, травматическом воздействии на головной мозг. Это стремительное состояние. Пациенты практически не выживают, хотя призрачные шансы и есть.
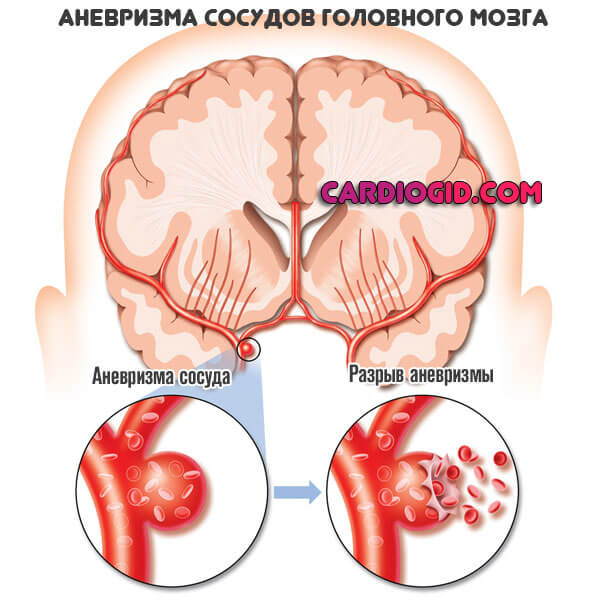
Третий случай — результат запущенного атеросклероза. Суть в стенозе (сужении) или закупорке просвета сосуда холестериновой бляшкой. Как правило развивается ишемический тип инсульта.
Первый вариант более типичен для пациентов с сахарным диабетом, курильщиков с приличным стажем, людей, злоупотребляющих алкогольными напитками. Второй — касается лиц с длительным нарушением обмена веществ или приобретенными эндокринными патологиями.
От чего зависит обширность инсульта? Во-первых, от размера разрушенного сосуда. Во-вторых — от количества таковых.
Также частично сказывается свертываемость крови, способность к спонтанной остановке процесса. Вопрос определения масштабности геморрагии остается важным в клиническом отношении. От этого зависит тактика терапии и вероятность ее успеха. Во всех случаях помощь срочная.
Причины и факторы риска
Основной момент, обуславливающий начало патологического процесса — атеросклероз. Артериальная гипертензия находится на той же позиции в условном рейтинге. Сочетание двух этих состояний повышает риски обширного инсульта в разы.
Более редкие причины: тромбозы, закупорка сосудов слипшимися сгустками крови. Черепно-мозговые травмы.
Что касается факторов риска, это сахарный диабет, повышенная масса тела (не сама по себе, ожирение это лишь симптом нарушения обмена веществ), курение, злоупотребление спиртным.
Бесконтрольный прием препаратов противовоспалительного действия, антибиотиков или же оральных контрацептивов.
Причины инсульта в 99% случаев связаны с нарушением проходимости сосудов. Атеросклероз и гипертония остаются ведущими моментами происхождения.
Симптомы
Проявления не всегда начинаются, что называется «на ровном месте». Примерно в 20-25% случаев имеется выраженная стадия доклинических проявлений.
Она продолжается порядка нескольких минут или пары часов. Есть шанс время среагировать и вызвать скорую помощь.
Среди типичных предвестников
- Ощущение приливов жара к лицу и груди. Покраснение кожи. Пульсация в висках и глазах. Типичный показатель роста артериального давления и усиления церебрального кровотока на фоне ишемического процесса.
- Головная боль. Появляется стремительно, причина не понятна. Таблетки не помогают. По характеру она давящая, пульсирующая. Обычно вовлекается затылок, реже виски. Болевой синдром следует в такт биению сердца.
- Тошнота, рвота. Непродолжительный период времени. Это рефлекторные проявления, ответ на недостаточное питание и кислородное голодание церебральных структур.
- Головокружение. Сопровождается неспособностью перемещаться и ориентироваться в пространстве. Симптом неспецифичен, возможны варианты, потому признаки рекомендуется оценивать в комплексе. Однако проявление всегда указывает на нарушения работы нервной системы.
- Туман, пелена в глазах, потемнение, звон в ушах. Это очаговые проявления, указывающие на поражение конкретной доли головноог мозга.
Возможны вариации клинической картины. Это усредненный, стереотипный вариант, который основывается на эмпирических данных и множестве наблюдений. Острая фаза начинается спустя определенное время или сразу.
Второй вариант более неблагоприятен в плане реакции. В некоторых случаях помочь больному нельзя вообще: смерть наступает в течение нескольких секунд или минут сразу после потери сознания.
Проявления острой фазы
- Интенсивная резкая головная боль. Это крайне мучительный симптом. Он указывает на острую геморрагию, разрушение сосудов. Вынуждает пациента сесть или лечь. Реакция на внешние раздражители снижается по причине выраженности проявления. Тюкает, стреляет, пульсирует. Продолжается весь острый период.
- Тошнота и рвота. Рефлекторные. С одной стороны это может быть реакция на сильную головную боль. С другой — итог хаотичных сигналов, исходящих от особых центров мозга. Облегчения опорожнение желудка, соответственно, не приносит, потому как причина не в интоксикации и не в действии отравляющих веществ.
- Ощущение бегания мурашек по телу или озноб.
- Приливы жара к лицу и груди, гиперемия (покраснение) дермального слоя, всей кожи в результате расширения периферических капилляров.
- Парезы, параличи. С одной стороны. Противоположной очагу поражения. Обычно указывает на вовлечение в патологический процесс лобных, теменных долей головного мозга. Их этого следуют и другие симптомы: неспособность управлять своими мышцами, шаткость походки, невозможность проявить эмоции с помощью мимической мускулатуры и прочие.
- Утрата слуха. Шум в ушах, полная потеря способности слышать при нарушении иннервации и поражении височных долей.
- Утрата зрения или визуальные отклонения. Туман, потемнения, выпадения отдельных участков видимости (скотомы, они воспринимаются как плотные черные пятна). Фотопсии. Резкие яркие вспышки. Простейшие зрительные галлюцинации подобного плана указывают на ирритацию (раздражение) коры.
- Нарушения речи. Неспособность говорить или же дисфункция артикуляции. Слова становятся неразборчивыми.
- Головокружение. При поражении экстрапирамидной системы пациент и вовсе теряет ориентацию в пространстве. Не может точно сказать, где верх и низ, сориентировать собственное тело и удержать равновесие.
- Нарушения сознания. Если на фоне легкого (условно можно так сказать) инсульта или транзиторной ишемической атаки это спутанность с падением способности к умственной активности, в ситуации с обширным поражением церебральных структур, стремительное развивается коматозное состояние.
Обычно глубокое, с невозможностью вывести больного из него. Это типичный клинический признак.
Полный перечень симптомов развивается в считанные минуты. Представленным списком все не ограничивается.
Нужно учитывать не только общемозговые проявления, но и моменты со стороны отдельных очагов. Это и нарушения тактильной чувствительности, галлюцинации, отклонения в работе органов чувств и многое другое.
Потому как площадь поражения значительна, возникает сочетанный симптоматический комплекс. Инфаркт не ограничивается локальными признаками, оттого состояние пациента становится еще тяжелее.
После выписки из стационара даже прохождения полного курса реабилитации неврологический дефицит в той или иной мере остается у всех. Насколько тяжелый — зависит от индивидуальных особенностей организма, скорости оказания первой помощи, качества госпитальных мероприятий.
Диагностика
Проводится в больнице, но уже постфактум, когда состояние человека стабилизировалось.
На начальной стадии времени на длительные размышления нет. Оценивают только жизненно важные показатели: артериальное давление, частоту сердечных сокращений и дыхательных движений, простейшие рефлексы и реакции (зрачка на свет, сухожильный), после чего предпринимают меры по купированию неотложного состояния.
По необходимости пациента подключают к аппарату искусственной вентиляции легких. По окончании критической фазы (нужно сказать, «удача улыбается» не каждому больному, из всех только 20% пациентов выживают, в себя приходит всего 5%) нужно выявить два момента.
Первый — что стало причиной обширного инсульта головного мозга. Ответ на этот вопрос позволит предотвратить рецидив. Второй — каковы последствия перенесенной геморрагии, требуется ли оперативное лечение.
Для этих целей назначаются такие мероприятия:
- Сбор анамнеза. Если не способен говорить сам пациент, для беседы приглашаются его родственники, близкие люди. Важно установить образ жизни, соматические патологии текущие или уже оставшиеся в прошлом, семейную историю, прочие моменты.
- Измерение артериального давления и частоты сердечных сокращений. Если центральные подкорковые структуры (ствол головного мозга и окружающие ткани) не затронуты, показатели будут в норме или чуть ниже адекватного уровня.
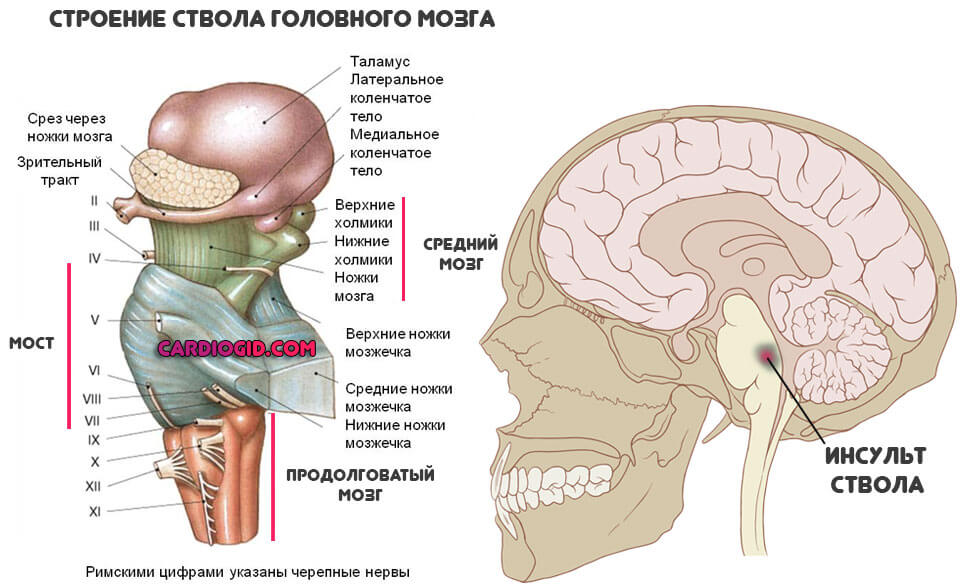
- МРТ. Томография используется для визуализации церебральных тканей. Сегодня это наиболее информативная методика. Позволяет обнаружить очаг, оценить его размеры, определиться с необходимостью операции. Если она есть — разработать методику доступа к головному мозгу.
- Электроэнцефалография. Для выявления функциональных нарушений со стороны нервной системы. Волновая активность в очаге поражения будет ниже нормы. Насколько — зависит от сохранности нейронов.
- Анализ крови общий и биохимический. Используются для определения концентрации липидов кровеносном русле. Исследуется «хороший» и «плохой» холестерин (липопротеиды высокой и низкой плотности соответственно). Это необходимо для диагностики возможного атеросклероза.
- Обязательно проводится дуплексное сканирование и допплерография сосудов шеи, головного мозга для выявления характера кровотока в данный момент.
Это усредненный перечень методик. На усмотрение врача он может быть расширен или сужен.
Патологический процесс достаточно типичен с точки зрения клинической картины. Потому первичное обследование не представляет проблем.
Есть указания на обширный инсульт: выраженная неврологическая дефицитарная симптоматика, глубокая кома с отсутствием многих базовых рефлексов, сохранность полиморфных органических и функциональных нарушений высшей нервной деятельности и после стабилизации состояния, когда пациент приходит в себя.
Лечение
Терапия систематическая. Преимущественно консервативная (медикаментозная) на раннем этапе. Назначаются препараты нескольких фармацевтических групп:
- Антикоагулянты. Предотвращают избыточную свертываемость крови, не позволяет образоваться тромбам, улучшает текучесть жидкой соединительной ткани. Показаны в обязательном порядке. Аспирин или Гепарин, возможны прочие наименования.
- Противогипертензивные. Нескольких типов: ингибиторы АПФ, бета-блокаторы, препараты центрального действия, антагонисты кальция. Для снижения уровня артериального давления.
- Диуретики. После обширного инсульта и даже во время острого периода вероятно развитие отека головного мозга. Это результат рост концентрации ликвора в отдельных участках, нарушения работы дренажной системы.
Мочегонные выводят излишки жидкости. Используются средства экстренного действия вроде Фуросемида. Затем можно перейти на более легкие препараты: Верошпирон или Спиронолактон.
- Ангиопротекторы. Анавенол. Для защиты сосудов от негативного влияния извне.
- Цереброваскулярные препараты. Актовегин, Пирацетам. Ноотропы — Глицин и прочие. Для ускорения обмена веществ в головном мозге, частичной коррекции неврологического дефицита, также восстановления адекватной трофики нервных тканей.
- Статины. Если обнаруживаются липидные отложения на стенках сосудов, атеросклероз. Для растворения холестерина, разрушения бляшек и выведения из организма жиров.
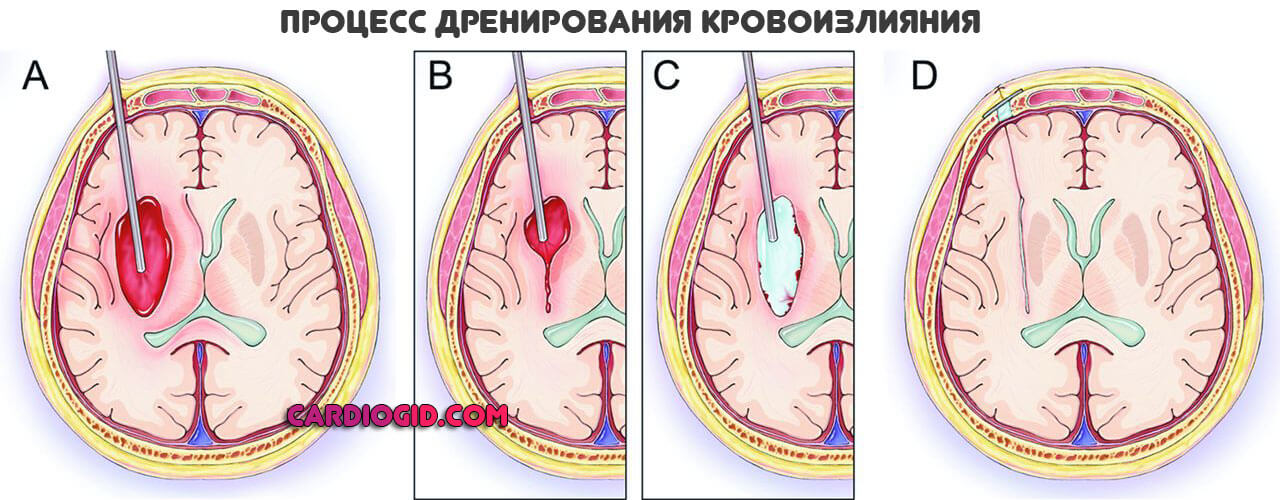
Операция назначается при развитии обширной гематомы. То есть требуется в большинстве случаев, если очаг один и речь не идет о массе мелких кровоизлияний.
Суть хирургического вмешательства заключается в дренировании, удалении жидкой соединительной ткани, чтобы предотвратить дальнейшую компрессию, сдавливание здоровых нервных структур и не позволить развиться вторичному неврологическому дефициту.
Доступ классический, посредством трепанации. Несмотря на опасность процедуры альтернатив нет.

По окончании острого периода, если все складывается удачно, пациента выписывают, он находится на амбулаторном лечении. Начинается реабилитационный период.
Продолжается от года до трех и имее
