Обширный инфаркт сердца от чего
Что такое обширный инфаркт?
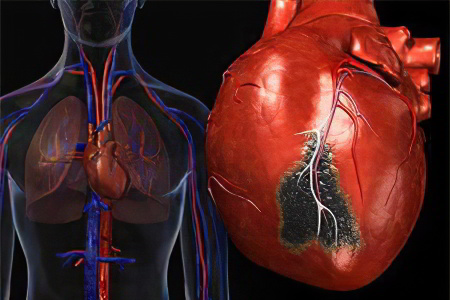
Обширный инфаркт миокарда – это ишемия и некроз тканей, охватывающий большие площади сердечной мышцы. Обширный инфаркт является очень тяжелой патологией, при которой около 40% пациентов погибают, так и не дождавшись врачебной помощи. Чаще всего обширный инфаркт является трансмуральным, когда некрозу подвергаются все слои миокарда.
Обширный инфаркт входит в классификацию инфарктов миокарда, и по степени распространенности занимает третье место после мелкоочагового и крупноочагового поражения. Обширные инфаркты провоцируют интоксикацию организма продуктами тканевого распада, а некротические массы в центре очага могут сохраняться на протяжении не только недель, но даже месяцев.
Содержание:
- Симптомы обширного инфаркта
- Причины обширного инфаркта
- Стадии обширного инфаркта
- Последствия обширного инфаркта
- Каковы шансы выжить после обширного инфаркта?
- Сколько живут после обширного инфаркта?
- Лечение и реабилитация после обширного инфаркта
Симптомы обширного инфаркта
Симптомы обширного инфаркта практически невозможно отличить от симптомов мелкоочагового инфаркта. Точно так же невозможно со 100% точностью только по клиническим признакам определить зону, подвергшуюся поражению.
Тем не менее, для обширного инфаркта чаще всего характерны более ярко выраженные симптомы происходящего патологического процесса, среди них:
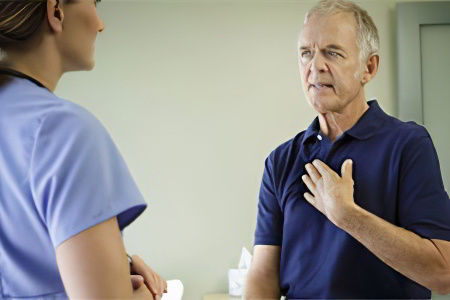
Сильнейшие боли, которые возникают внезапно. Они локализуются за грудиной, могут иметь различный характер (жгучие, режущие, давящие, распирающие);
Боли продолжительные, устранить их приемом Нитроглицерина не удается;
Боль может отдавать в лопатки, в шею, в правое плечо;
Наблюдается обильное потоотделение с появлением липкого холодного пота;
Для обширного поражения сердечной мышцы характерна выраженная общая слабость;
У человека возникает страх смерти, усиливается чувство тревоги.
Описанные симптомы встречаются у 75-90% больных и характеризуют типичную форму инфаркта.
Если рассматривать нетипичные варианты течения обширного инфаркта, то симптомы будут несколько отличаться:
Астматический инфаркт характеризуется появлением удушья и одышки, учащенным сердцебиением и ортопноэ. Боли выражены слабо, либо их нет вовсе;
Гастралгический вариант обширного инфаркта проявляется в болях, которые локализуются в верхних отделах живота. Параллельно возникают диспепсические расстройства;
При аритмическом варианте течения обширного инфаркта на первый план выходит усиленное сердцебиение, нарушения в работе сердца, его «замирание»;
При цереброваскулярной форме инфаркта наблюдаются такие симптомы, как головокружение, потеря сознания, тошнота и рвота.
Малосимптомная форма течения болезни при обширном инфаркте практически не встречается.
Причины обширного инфаркта
Причиной обширного инфаркта в 98% случаев является острое проявление ишемической болезни сердца, при которой венечные артерии подвергаются атеросклеротическим изменениям. Тромбоз коронарных артерий в прошлом веке вовсе считали единственной причиной обширного инфаркта.
На данный момент выделяют еще несколько причин, по которым может развиваться эта сердечная патология:
Врожденные пороки развития коронарных артерий;
Закупорка крупных артерий частями опухоли, вегетациями;
Воспалительные процессы, поражающие коронарные артерии сердца;
Образование гематомы около устья коронарной артерии в результате расслаивания восходящего отдела аорты;
Тромбоз коронарной артерии по причине ДВС-синдрома;
Онкологические образования сердца. В данном случае обширный инфаркт может случиться из-за некроза опухоли, из-за закупорки ею коронарной артерии.
Внесердечные онкологические образования, прорастающие и метастазирующие в коронарную артерию;
Употребление наркотических веществ, провоцирующих спазм венечных артерий (амфетамин, кокаин);
Травмы механического происхождения, а также поражения электрическим током;
Ятрогения по причине оперативных вмешательств на сердце и на коронарной артерии.
От мелкоочагового поражения миокарда обширный инфаркт отличается тем, что препятствие, нарушающее кровоток, возникает в более крупной артерии. Окклюзии, как правило, подвергается основной ствол левой коронарной артерии.
Размеры инфаркта определяются следующими факторами:
Степень стеноза венечных артерий;
Степень нарушения коллатерального кровообращения;
Уровень перекрытия артериального ствола (эмболия или тромбоз);
Функциональная возможность миокарда.
Чем выше степень нарушений, тем обширнее будет площадь поражения сердца.
Стадии обширного инфаркта
Рассматривая стадии обширного инфаркта, можно выделить пять последовательных периодов:
Продромальная стадия, во время которой усиливаются приступы стенокардии. Продолжительность этой стадии – от нескольких часов до нескольких недель;
Острейшая стадия, во время которой манифестирует ишемия с последующим появлением участка некроза миокарда. Продолжительность этой стадии – от 20 минут до 2 часов;
Острая стадия, во время которой продолжается некроз миокарда с последующим ферментативным расплавлением поврежденной мышечной ткани сердца (миомаляция тканей). Продолжительность этой стадии – от двух дней до двух недель;
Подострая стадия, во время которой запускаются процессы рубцевания тканей, а участки, подвергшиеся некрозу, замещаются грануляционной тканью. Длится эта стадия 1-2 месяца;
Постинфарктная стадия, во время которой продолжает формироваться рубец, а миокард адаптируется к новым условиям, в которых ему приходится функционировать.
Последствия обширного инфаркта
Тяжесть органического поражения сердца обуславливает серьезные последствия обширного инфаркта, среди которых:
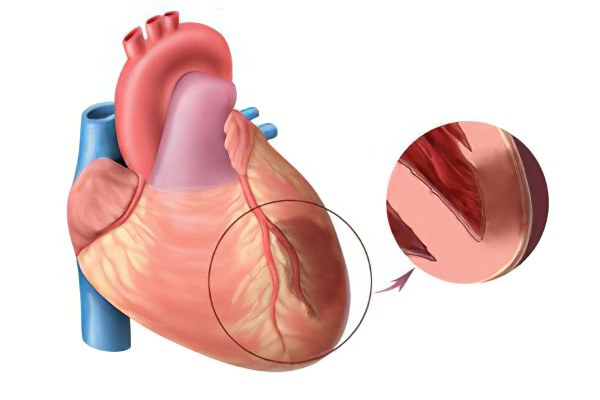
Разрыв сердечной мышцы, который чаще всего наблюдается у больных, впервые перенесших трансмуральный инфаркт. Летальный исход в этом случае наступает всегда. Разрыв сердца обычно случается в первые сутки от манифестации обширного инфаркта, повреждается преимущественно передняя стенка левого желудочка;
Кардиогенный шок, который формируется чаще всего при обширном переднем инфаркте на фоне поражения коронарных артерий и при некрозе более 40% от массы миокарда левого желудочка. Если у больного случается истинный кардиогенный шок, то летальность достигает 90%. Выражается он в тахикардии, в заторможенности и слабости. Кожные покровы сильно бледнеют, повышается их влажность, артериальное давление резко падает;
Отек легких. Сначала у больного развивается интерстициальный отек легкого, который при отсутствии адекватной помощи переходит в альвеолярный отек с одышкой, ослаблением дыхания, влажными хрипами, кашлем с отделением пенистой розовой мокроты. Летальность при инфаркте миокарда, осложненном отеком легких, достигает 25%.
Кроме того, последствиями перенесенного обширного инфаркта выступают митральная недостаточность клапана (25-50% пациентов), аневризма левого желудочка (7-15% пациентов), постинфарктный синдром (4-10% пациентов), тромбоэмболии (10-15% пациентов), нарушения ритма сердца, мерцание предсердий, желудочковые нарушения ритма, синусовая тахикардия и брадикардия.
Каковы шансы выжить после обширного инфаркта?
Статистика указывает на то, что после перенесенного обширного инфаркта около 40% пациентов погибают на догоспитальном этапе. Ни один специалист однозначно не ответит на вопрос относительно шансов выжить после обширного инфаркта.
Тем не менее, риск смерти можно рассчитать по оценочной шкале GRACE. Следует учесть, что большая площадь поражения миокарда считается неблагоприятным прогностическим фактором, как и пожилой возраст больного, высокое артериальное давление, наличие признаков застойной сердечной недостаточности и пр. Критерии оцениваются в баллах, баллы суммируются, после чего рассчитывается риск гибели больного (низкий, средний, высокий).
Сколько живут после обширного инфаркта?
На продолжительность жизни после обширного инфаркта влияет множество факторов. Если в раннем периоде это наличие осложнений, обширность очага поражения, возраст больного, то в более позднем – это соблюдение рекомендаций врача и ведение здорового образа жизни. Чтобы продлить жизнь, необходимо принимать лекарственные препараты, не нарушать лечебную схему, отказаться от вредных привычек, снизить избыточную массу тела.
Стоит учесть, что если после мелкоочагового инфаркта на восстановление может потребоваться около 8 недель, то после обширного инфаркта часто и полугода бывает недостаточно.
Если обращаться к статистике, то она указывает на то, что 19% больных не пересекают пятилетний порог выживаемости и погибают либо из-за рецидива инфаркта, либо из-за его осложнений.
Лечение и реабилитация после обширного инфаркта

Лечение и реабилитация больного с обширным инфарктом должны проводиться под строгим контролем врача в условиях стационара. Каждый человек с подозрением на инфаркт миокарда в срочном порядке госпитализируется в блок интенсивной терапии.
Ликвидация болевого синдрома. До приезда врачей скорой помощи больные чаще всего принимают Нитроглицерин 0,5 мг под язык, что помогает уменьшить боли. Прием лекарственного средства можно повторить. Когда облегчения не наступает, то приехавшие на вызов врачи как можно быстрее вводят больному наркотические анальгетики. Если этого не сделать, то значительно возрастает риск расширения зоны некроза, что обусловлено активизацией симпатической нервной системы на фоне болевого приступа. Для этой цели используется Морфина сульфат внутривенно. Если больного рвет или сильно тошнит, то ему вводят до 20 мг Метоклопрамида.
Оксигенотерапия. Кислород назначают всем пациентам с инфарктом миокарда на фоне сердечной недостаточности, кардиогенного шока, дыхательных нарушений.
Антиагрегантная терапия. Всем больным назначают Аспирин независимо от того, как давно возникло заболевание.
Разрушение тромба. Тромб устраняют с помощью тромболитической терапии (Стрептокиназа, Анистреплаза, Альтеплаза, Урокиназа) либо его разрушают механическим способом. Если оба этих метода не приводят к нормализации кровотока, то возможно выполнение аортокоронарного шунтирования.
Что касается реабилитации пациентов с обширным инфарктом, то она сводится к следующим мероприятиям:
Выполнение лечебной гимнастики. Физическая нагрузка должна быть дозированной, первоначально упражнения необходимо выполнять под строгим врачебным контролем. Грамотно выстроенная схема позволяет больным быстрее восстановиться после длительного обездвиживания;
Соблюдение строгой диеты. Упор необходимо делать на пищу растительного происхождения, мясо следует выбирать диетических сортов (птица, нежирная рыба). Кисломолочные напитки должны присутствовать на столе каждый день. Важно ограничить потребление поваренной соли. Продукты не должны повышать уровень холестерина в крови, а значит, необходимо отказаться от употребления яичного желтка, печени, икры, жареных и жирных блюд;
Медикаментозная коррекция аритмии, артериального давления, сердечнососудистой недостаточности. Больным назначают гиполипидемические препараты (Аторвастатин, Правастатин, Симвастатин), антиагреганты (Аспирин, Тиклопидин, Клопидогрель), ингибиторы АПФ, бета-адреноблокаторы (Тимолол, Метопролол, Карведилол и пр.);
Психологическая реабилитация. Пациенты после перенесенного инфаркта продолжают опасаться повторного приступа, находятся в смятении относительно перспектив дальнейшей личной и общественной жизни. Для того, чтобы все эти беспокойства не вылились в неврозы и не усугубили течение заболевания, необходимо оказание пациенту грамотной психологической помощи;
Санаторное лечение на специализированных курортах;
Отказ от вредных привычек.
Правильно выстроенная реабилитация позволяет существенно продлить жизнь больных после перенесенного обширного инфаркта миокарда.
[Видео] Доктор Берг – ПРОФИЛАКТИКА СЕРДЕЧНЫХ ЗАБОЛЕВАНИЙ. Как избежать сердечного приступа?
Автор статьи: Молчанов Сергей Николаевич | Кардиолог
Образование:
Диплом по специальности «Кардиология» получен в ПМГМУ им. И. М. Сеченова (2015 г.). Здесь же была пройдена аспирантура и получен диплом «Кардиолог».
Наши авторы
Источник
Острое нарушение питания сердечной мышцы встречается у 1-3% населения планеты. Многие случаи относятся к мелкоочаговым, порой даже не проявляются какими-либо симптомами.
В группе повышенного риска, среди гипертоников и пациентов с анатомическими/физиологическими нарушениями работы кардиальных структур эта цифра много выше. 25-30% лиц с запущенными формами процессов становятся жертвами некроза кардиомиоцитов. Чем тяжелее основной диагноз, тем больше вероятность осложнений.
Обширный инфаркт — это острое нарушение питания кардиальных структур в результате сужения или закупорки коронарных артерий, питающих мышечный орган. Подобный термин не используется медиками в официальных документах, его нет в МКБ-10.
Речь о просторечном наименовании поражения значительного по площади. Оценочное суждение не позволяет четко отграничить обширный и мелкоочаговый инфаркт, но примерные выкладки есть.
Существенной площадью считается вовлечение в процесс от 20% тканей и больше.
Явление само по себе не гомогенное, подразделяется на группу разновидностей.
Механизм развития
Формирование нарушения идет по одному и тому же сценарию. Исходной точкой, началом выступает атеросклероз коронарных артерий.
Эти магистральные сосуды обеспечивают собственное питание кардиальных структур. В результате влияния тех или иных причин развивается сужение (стеноз) или закупорка кровоснабжающих структур. В результате интенсивность трофики падает.
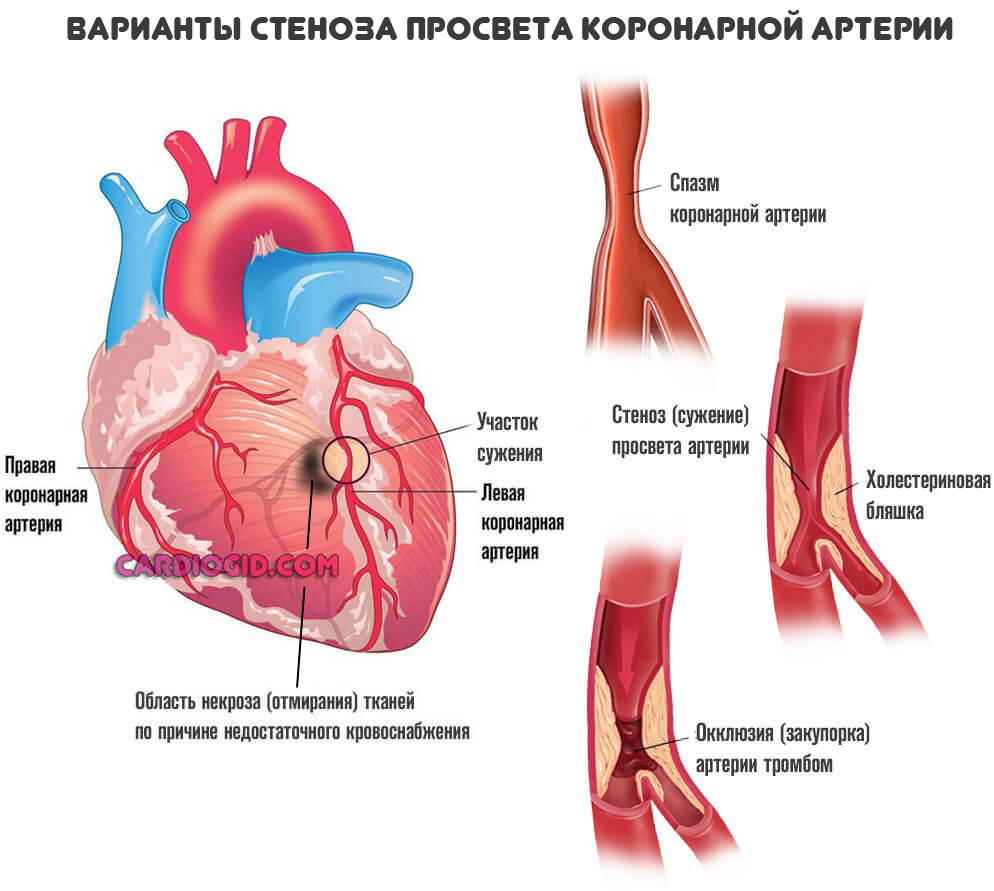
Для обширного инфаркта требуется существенное перекрытие просвета сосудов:
- При окклюзии 30% формируется стенокардия (о симптомах читайте здесь). Это предвестник неотложного состояния.
- От 50 до 70% вероятно развитие мелко или крупноочагового поражения.
- Более 70% возникает обширный инфаркт миокарда с почти неминуемым летальным исходом.
Это не аксиома, а эмпирические данные и наблюдения врачей по всему миру. Нередки исключения.

Падение скорости кровотока приводит к снижению сократительной способности сердечной мышцы. Количество жидкой соединительной ткани, которая выбрасывается в большой круг меньше должного. Отсюда усугубление ишемического процесса.
Помимо сердца страдают головной мозг, почки и прочие органы. Состояние несет колоссальную опасность. Если в срочном порядке не разблокировать нормальное кровообращение, не восстановить гемодинамику, наступает обморок, затем смерть пациента.
Виды патологического процесса
Классификация проводится по нескольким основаниям.
Исходя из формы функционального нарушения:
- Циркулярный. Представляет собой один из самых тяжелых типов. Блокируется несколько ветвей коронарного кровообращения (всего существует две артерии, каждая ветвится по ходу впадения в ткани).
Генерализованное нарушение питания приводит к невозможности адекватной трофики. Летальность составляет около 80%, при своевременной помощи и транспортировке в стационар в течение первого часа шансы несколько увеличиваются.
Частично работа пораженной области может сохраняться, омертвение не всегда полное.
- Трансмуральная форма. Точный объем вовлеченных тканей не известен. Но наблюдается тотальный некроз участка, он исключается из функциональной активности. Даже при грамотном лечении, выживании, развивается выраженная сердечная недостаточность по этой причине.
- Собственно крупноочаговый ИМ. Когда в патологический процесс вовлечена группа областей. Обычно располагаются они асимметрично.
В зависимости от локализации можно говорить об инфаркте передней стенки сердца или задней. Первый вариант менее заметен с клинической точки зрения, возможны ложные симптомы или отсутствие выраженной картины.
Классификация проводится по превалирующему симптомокомплексу, вовлечению сторонних органов и тканей:
- Цереброваскулярная форма. Может протекать параллельно с классической. Нарушается трофика нервных скоплений, церебральных структур. Вероятным следствием становится инсульт.
- Аритмический тип. Основным проявлением выступает нарушение частоты сердечных сокращений. Тахикардия или урежение ЧСС протекают параллельно с изменением интервалов между ударами. Процесс представлен экстрасистолией, фибрилляцией.
- Абдоминальная форма. Характерна клиника острого живота. Встречаются тошнота, рвота, невыносимые боли в брюшной полости. Ложно таких пациентов принимают за гастроэнтерологических и отправляют в соответствующее отделение. Драгоценное время теряется, шансы на выживание падают.
- Астматический вид. Одышка, нарушение сознания, асфиксия и прочие «прелести» прилагаются.
Все четыре называют атипичными, на их долю в совокупности приходится едва ли больше 10% клинических ситуаций по всему миру.
Причины
Факторы развития состояния всегда патологические. Возможны случайные моменты, но они не часто встречаются в практике врачей.
Атеросклероз коронарных артерий
Существует в двух самостоятельных формах. Первая — сужение или стеноз. Возникает преимущественно, у гипертоников и хронических курильщиков. Как начинающих, так и с приличным стажем. Обратить вспять явление возможно.
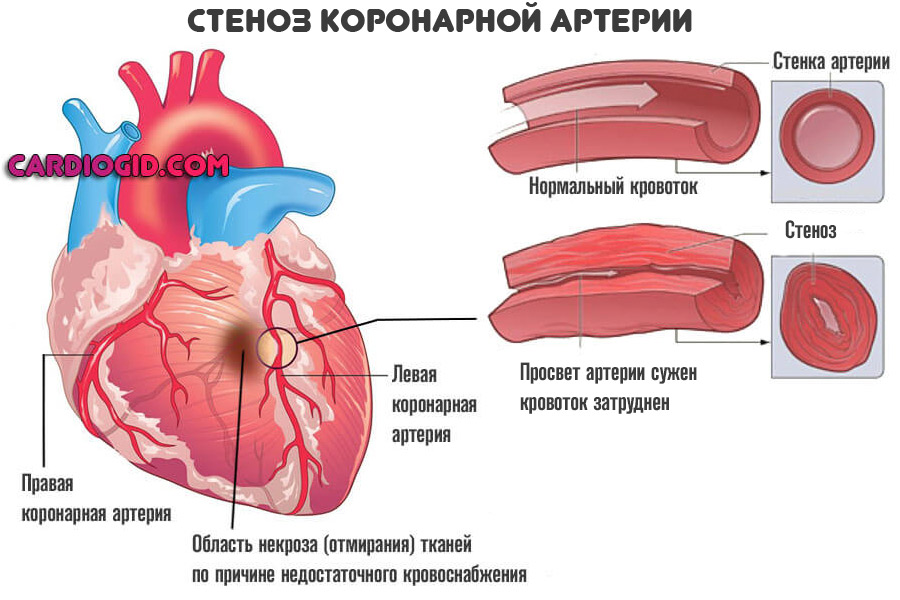
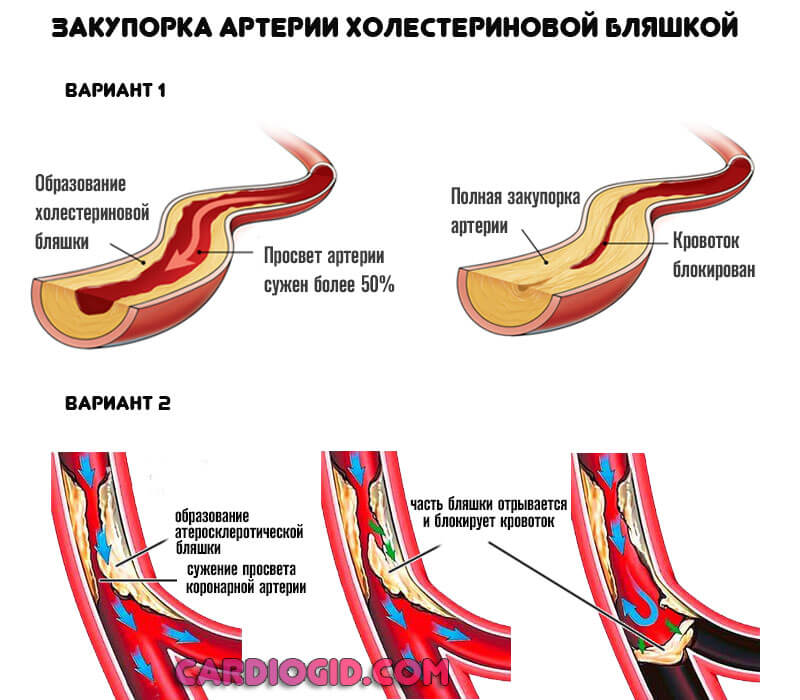
Второй тип касается окклюзии или закупорки. То есть перекрытия просвета сосуда инородным предметом. Таковым может быть холестериновая бляшка, тромб, воздушный пузырь и прочие объекты.
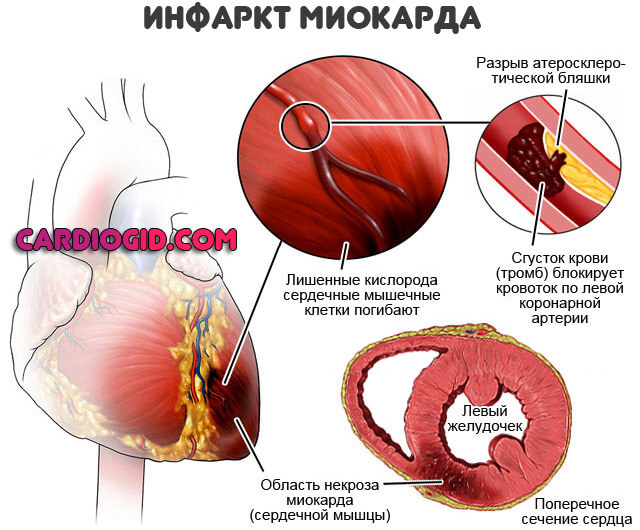
Основной контингент пациентов с инфарктом, лица, имеющие стенокардию в анамнезе или же курильщики, люди со значительным ожирением, сахарным диабетом. За этими группами больных наблюдают особенно тщательно.
Возможно рефлекторное сужение сосудов. Формально это все тот же атеросклероз, но протекающий сию минуту в результате непатологических факторов. Подавляющее большинство случаев связано со вхождением в холодную воду при купании. Итог — остановка сердца или инфаркт.
Дополнительную угрозу представляет нахождение в реке/озере. После резкого нарушения гемодинамики падает трофика (питание) головного мозга. Организм отвечает на это потерей сознания. Возможно утопление. Находящимся поблизости людям нужно быть настороже.
Стрессовая ситуация
Интенсивная психоэмоциональная нагрузка приводит к выбросу в кровеносное русло избыточного количества кортизола, норадреналина, гормонов гипофиза и коры надпочечников.
Возникает рефлекторное сужение коронарных артерий (спазм) с развитием гемодинамического нарушения, что может стать причиной обширного инфаркта.
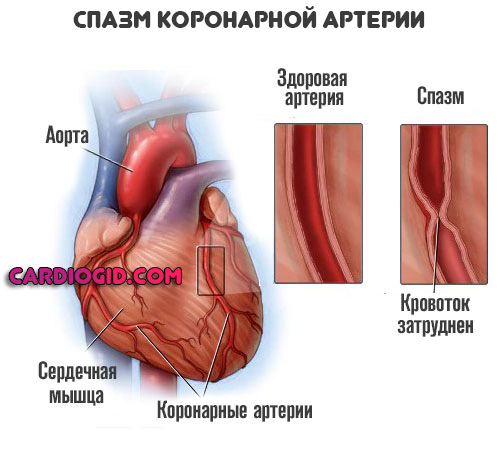
Физическая перегрузка
Оказывает идентичное влияние на тело. Выброс гормонов приводит к сужению сосудов. Картина дополняется учащенным сердцебиением, более высокой кардиальной активностью.
Растет давление, артерии стенозируются дальше. Особенно рискуют недостаточно тренированные пациенты и с заболеваниями сердечнососудистой системы в анамнезе. Необходимо соизмерять свои возможности и физические потребности.
Высокие показатели АД
Инфаркт обширный развивается в результате резкого скачка артериального давления. Механизм опять идентичен. Возникает стеноз, падает интенсивность кровообращения.
Дополнительный фактор — нарушение выброса жидкой соединительной ткани в большой круг. Аортальный клапан перекрыт или же спадается недостаточно после систолы (толчка). Соответственно, кислород и питательные вещества в миокард поступают в неадекватной мере.
Ожирение
Считать значительную массу тела непосредственной причиной инфаркта неправильно. Практика давно пересмотрена в странах Европы, такие суждения сохраняют приверженцы советской школы и иже с ними.
Высокий вес действительно оказывает некоторое влияние на сердце. Развивается повышенная нагрузка, частота сокращений растет, поскольку человек постоянно переносит интенсивную физическую активность.
Этиологический (первопричинный) момент — нарушение липидного обмена. Жирные соединения откладываются на стенках сосудов, вызывают их закупорку. При перемещении и отрыве бляшки возможно полное перекрытие кровотока и стремительный летальный исход.
Нарушения со стороны церебральных структур
Центральная нервная система руководит кардиальной деятельностью, в частности выработкой электрического импульса в синусовом узле.
Как только сигналы от ЦНС ослабевают, частота сокращений падает. Отсюда недостаточный выброс крови в большой круг, а значит и поступление в кардиальные структуры окажется малым.
Причины развития такой дисфункции головного мозга представляют собой значительный пласт проблем. От вирусных инфекций, опухолей злокачественных и доброкачественных, до врожденных поражений гипоталамуса, прочих синдромов.
Разбираться в вопросе нужно с профильным хирургом.
Аритмии
Сами по себе инфаркт, тем более обширный они спровоцировать не в силах. Но вполне могут вызвать уменьшение сократительной способности миокарда. Чем закончится такой процесс — уже понятно.
Крайне редко некроз тканей может стать исходом травмы грудной клетки. Ушибы, тем более переломы провоцируют компрессию мышечного органа. Возникает механическая ишемия, которая купируется с большим трудом. Требуется срочная операция по восстановлению функциональной активности.
Перечень причин неполный. Определенную роль играют аутоиммунные факторы, но этиология состояния всегда идентична: атеросклероз коронарных артерий, снижение сократительной способности миокарда, недостаточное кровообращение в тканях и их отмирание.
Типичная симптоматика
Признаки зависят от индивидуальных особенностей организма пациента и формы неотложного состояния.
Классические ситуации, коих большинство, сопровождаются такими моментами:
- Боли в грудной клетке — первый симптом инфаркта. Возможны два варианта.
Невыносимые по силе, давящие, жгучие, локализация диффузная, разлитая. Нитроглицерин помогает частично, полной коррекции не наступает.
Дискомфорт может быть средним по интенсивности, но продолжаться более 30 минут. Оба случая требуют вызова скорой помощи и транспортировки в стационар.
- Одышка. В состоянии покоя. Усиливается на фоне физической активности, возможно усугубление прочей симптоматики.
- Аритмия. По типу брадикардии или увеличения частоты сокращений. Обычно оба процесса сменяются на протяжении короткого времени.
- Цианоз носогубного треугольника. Выглядит как синеватое кольцо, окружающее рот, губы.
- Бледность кожных покровов, ногтей, слизистых оболочек.
- Нарушение сознания. Обморочные, синкопальные состояния. Пациент трудно выходит из них.
- Повышенная потливость, гипергидроз.
- Похолодание кончиков пальцев, рук и ног.
Далее проявления определяются конкретной формой патологического процесса.
Симптомы атипичных форм ИМ
Абдоминальный тип:
- Острые боли в животе, в надчревной области. Частично купируются Нитроглицерином, что указывает на кардиальное происхождение.
- Тошнота.
- Рвота без признаков облегчения. Она рефлекторная, потому дискомфорт не ослабевает как при
- отравлении.
Изжога, диспепсические явления.
Цереброваскулярная форма:
- Сильная головная боль. В затылочной, теменной областях. Может быть разлитой, не иметь определенной локализации.
- Вертиго. Вплоть до невозможности ориентации в пространстве. Вестибулярный аппарат не функционирует нормально из-за поражения мозжечка, его ишемии.
- Тошнота без рвоты.
- Потеря сознания. Может быть неоднократной в течение одного эпизода неотложного состояния. Глубокие обмороки требуют срочной помощи.
Инсульт становится закономерным итогом ишемии головного мозга.
Аритмическая форма:
- Тахикардия или урежение частоты сердечных сокращений.
- Ощущение замирания в груди, переворачивания, пропускания ударов.
- Астматический тип:
- Удушье, асфиксия. Усиливается в ночное время и в положении лежа.
- Увеличение ЧСС.
Болевой синдром минимален или полностью отсутствует.
Для отграничения состояний пациент в срочном порядке транспортируется в стационар. Далее показаны неотложные мероприятия.
Диагностика
Проводится в больнице. Сразу после перемещения пациента в стены учреждения, назначают минимум исследований. Измерение артериального давления, частоты сердечных сокращений, также аускультацию.
Затем начинается стабилизация состояния пострадавшего с применением препаратов на основе органических нитратов и прочих средств.
Обширный, крупноочаговый инфаркт имеет неблагоприятный прогноз в 70% случаев, потому шансы на восстановление и даже приведение положения человека в приемлемое состояние невысоки.
В случае успеха пациента переводят в реанимацию, по мере стабилизации в обычную палату. Затем назначается тщательная диагностика.
Мероприятия:
- Устный опрос и сбор анамнеза для выявления основных моментов.
- Измерение артериального давления, частоты сердечных сокращений. Постфактум, для установления состояния и успеха первичных действий.
- Электрокардиография. Для выявления последствий и причин.
- Эхокардиография. Дает возможность увидеть все осложнения, органические дефекты. Считается основным способом диагностики.
- Суточное мониторирование по Холтеру если есть показания.
- МРТ грудной клетки.
Дифференциальная методика требует проведения специальных тестов. Щеткина- Блюмберга и прочих (для выявления поражения органов пищеварительного тракта). Задача срочной дифференциации лежит на врачах.
Лечение
Терапия инфаркта миокарда обширной степени направлена на восстановление жизнедеятельности хотя бы в приемлемом объеме.
Сразу после поступления в стационар назначаются средства для нормализации частоты сердечных сокращений (Атропин, Эпинефрин), но с большой осторожностью и только по показаниям.
Показано применение тромболитиков, если причиной состояния стала эмболия сгустком крови.
Далее поддержание достигнутого положения до самостоятельной эпителизации тканей, склерозирования участков. Лечебные мероприятия назначаются в первые 6 часов с момента начала процесса, тогда шансы на успех выше.
По окончании мероприятий нужно провести диагностику и воздействовать на основной диагноз. Кардиологический или нет.
Полного излечения добиться удается крайне редко, такое возможно только в начальный период развития патологии.
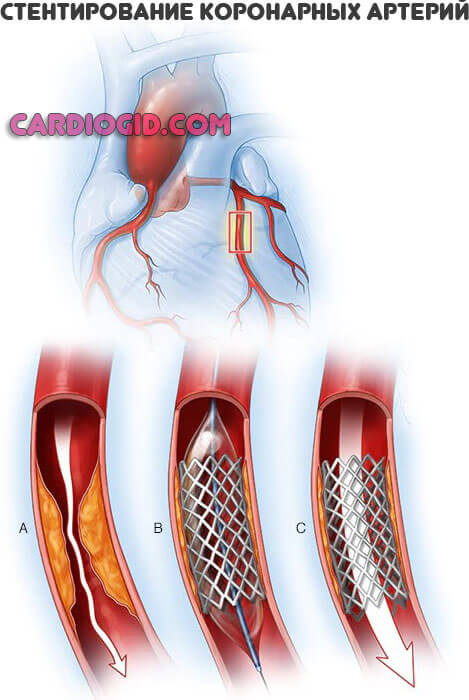
Проблема заключается и в другом. Многие состояния, приводящие к атеросклерозу, требуют операции. По стентированию, баллонированию, то есть механическому расширению просвета сосуда или протезированию пораженного участка.
Пациент со столь выраженным нарушением с большой вероятностью не выдержит наркоза и вмешательства.

Прогноз и осложнения
Исход зависит от обширности поражения. Чем больше площадь, тем меньше шансы на выживание (подробнее о последствиях и шансах читайте в этой статье).
Если необходимые действия предпринять в первые несколько часов есть возможность предотвратить дальнейший некроз. Но даже при успехе мероприятий 60% пациентов погибают в первые 2 года, еще 20 в течение 5 лет.
Внимание:
Грамотный подход к реабилитации не гарантирует жизнь, но существенно улучшает прогнозы.
Основные причины летального итога после обширного инфаркта сердца:
- Сердечная недостаточность. Приводит к асистолии (остановке) или же рецидиву некроза. Второй эпизод фатален в 95% ситуаций.
- Инсульт. Острое нарушение кровообращения в головном мозге.
Минимизировать риски можно полностью пересмотрев образ жизни. Отказ от курения, спиртного обязателен.
Физическая активность на минимальном уровне, хотя большинство пациентов с указанным диагнозом становятся инвалидами после перенесенного состояния (поэтапная реабилитация описана здесь).
В заключение
Обширный инфаркт сердца — это острое нарушение кровообращения, в результате сужения или закупорки коронарных артерий.
Восстановление проводится в срочном порядке. Первое, что нужно сделать при подозрениях — вызвать бригаду неотложки. Прогнозы пессимистичны, но шансы есть. Потому следует придерживаться всех рекомендаций лечащего специалиста.
Источник
