Обширный инфаркт мозга шансы выжить

Из статьи вы узнаете особенности инфаркта мозга, причины, симптомы и лечение, осложнения, отличия патологии от инсульта.

Инфаркт головного мозга – это некроз участка мозговых тканей в результате ишемии на фоне острого нарушения мозгового кровообращения.
Общая информация
Инфаркт мозга (I63 по классификации МКБ-10) – тяжелое патологическое состояние, характеризующееся некрозом (омертвлением) тканей мозга. Он возникает вследствие ишемического инсульта – нарушения кровоснабжения в мозговых артериях, которое приводит к кислородному голоданию мозга, вызывает повреждение тканей определенного участка мозга и нарушение их функций.
По этой причине сам ишемический инсульт иногда называют мозговым инфарктом. Это заболевание является одной из основных причин смертности. При поражении передней мозговой артерии наблюдаются непроизвольные хватательные рефлексы, парез ноги, нарушения движений глаз, моторная афазия.
Причины патологии
Выделяют следующие причины инфаркта головного мозга:
- Атеросклероз. Он развивается у мужчин раньше, чем у женщин, так как в молодом возрасте женские сосуды от атеросклеротических поражений оберегаются половыми гормонами. Раньше всего поражаются коронарные артерии, затем каротидные, а впоследствии и система кровоснабжения головного мозга;
- Гипертония. Усиливает атеросклероз и нарушает адаптационные реакции артерий мягкая гипертония (давление до 150/100 мм рт. ст.), которая является наиболее опасной;
- Болезни сердца. Так, люди, перенесшие инфаркт миокарда имеют высокие риски развития инфаркта мозга. У 8% пациентов после инфаркта миокарда ишемический инсульт разовьется в течение первого месяца, а у 25% пациентов – в течение полугода. Опасность также представляет ишемическая болезнь сердца, сердечная недостаточность;
- Высокая вязкость крови;
- Предсердные мерцательные аритмии. Они являются причиной того, что в ушке левого предсердия формируются тромбы, которые впоследствии переносятся в головной мозг;
- Нарушения в работе эндокринной системы, в первую очередь, это сахарный диабет;
- Заболевания сосудов (патологии их развития, болезнь Такаясу, анемии, лейкозы, злокачественные опухоли).
Кроме того, не стоит забывать о факторах риска, которые повышают вероятность возникновения инфаркта головного мозга, среди них:
- Возраст (каждые десять лет жизни повышает риск развития инфаркта мозга в 5-8 раз);
- Наследственная предрасположенность;
- Гиподинамия;
- Лишний вес;
- Курение (если эта вредная привычка дополняется приемом пероральных контрацептивов, то курение становится ведущим фактором риска развития инфаркта головного мозга);
- Злоупотребление алкоголем;
- Острый стресс, либо продолжительное психоэмоциональное напряжение.
Классификация

В зависимости от патогенетических особенностей различают следующие виды мозгового инфаркта:
- тромбоэмболический – инфаркт, вызванный тромбозом мозговых артерий, т. е. связан с окклюзией внутричерепного сосуда тромботической массой или атеросклеротическим образованием;
- реологический – вызван изменениями в системе свертывания крови. Закупорка сосудов сгустками крови в этом случае обусловлена увеличением вязкости и повышением свертываемости крови по причине полицитемии или эритроцитоза;
- лакунарный – формируется при закупорке мелких внутричерепных артерий, возникает обычно в результате артериальной гипертензии. Характерно развитие мелких очагов инфаркта.
Тромбоэмболический инфаркт включает атеротромботический и кардиоэмболический. При атеротромботическом инфаркте тромбоз или эмболия артериального сосуда возникают из очагов атеросклероза внутримозговых артерий.
Кардиоэмболический инфаркт мозга развивается вследствие кардиоцеребральной эмболии при заболеваниях сердца. В этом случае в артериальную систему головного мозга с током крови заносятся эмболы, образованные в полостях сердца. При нарушении кровообращения в задней мозговой артерии возникают зрительные нарушения, проблемы с пониманием речи и памятью.
К тромбоэмболическому типу также относят гемодинамический мозговой инфаркт, который возникает при резком падении артериального давления на фоне грубого стеноза сосудов головного мозга или шеи.
Категории риска
Повышенным артериальным давлением, согласно статистике, подвержена часть населения возрастной категории 40-50 лет. Большинство людей не обращают внимания на периодические тревожные сигналы организма. В будущем эти признаки первоначальной стадии болезни могут спровоцировать инфаркт, симптомы которого из-за необратимости и тяжести последствий нельзя игнорировать. Иногда больные даже не подозревают, что болезнь уже бессимптомно прогрессирует и производит необратимые ишемические изменения в ранее целостной структуре артериальных сосудов.
Первоначально от них страдает головной мозг человека. Повышение давления провоцирует утолщение его артериол и артерий, происходит пропитка белками плазмы с изменениями в структуре, что может привести к омертвению некоторых участков стенок сосудов. Через время, поражённые сосуды становятся хрупкими и локально расширяются и резкий подъем артериального давления способен привести разрыву артерий, в результате которого кровь проникает в ткани мозга. Также повреждение стенок сосудов зачастую повышает их проницаемость. В этом случае кровь может выходить через них и проникать в нервную ткань или в пространство между волокнами сосудов и клетками.
Риск развития инсульта намного выше у части людей, у которых в анамнезе присутствуют факторы:
- гипертоническая болезнь II или III стадии;
- атеросклероз сосудов, поражающий сосуды мозга, почек и сердца;
- заболевания соединительной ткани – ревматоидные артриты, ревматизм, волчанка;
- болезни, связанные с сердечно-сосудистой системой: ишемическая болезнь, патология клапанов сердца, тяжелые нарушения его ритма;
- заболевания эндокринной системы – гипертиреоз, сахарный диабет или заболевания надпочечников;
- длительное курение или злоупотребление алкоголем.
Симптомы и клинические проявления
Инфаркт головного мозга имеет характерные симптомы. Поэтому заболевание врачи могут довольно быстро дифференцировать от других схожих расстройств и диагностировать. Наиболее частой симптоматикой являются следующие признаки:
- Онемение конечностей (либо одной из половин тела). Подобный симптом обычно наблюдается в первые часы после инфаркта. У пациента отмечается сильная слабость, быстрая утомляемость даже после незначительных физических и умственных нагрузок. Хроническая слабость и утомляемость может наблюдаться даже через несколько месяцев после инфаркта.
- Потеря чувствительности в конечностях. Симптом также временный, зачастую наблюдается в первые дни и недели после инфаркта. Утрата чувствительности может наблюдаться как в пальцах (обычно на руках), так и по всей длине конечности.
- Сильные головные боли сдавливающего характера. Болевой синдром схож с мигренью, развивается обычно во время сна (ночью) и под утро перед завтраком сразу после просыпания. Бывает, что боль не отступает и в течение всего дня (на поздних стадиях развития заболевания). Традиционные препараты не помогают справиться с болевыми ощущениями, поэтому необходим прием сильнодействующих лекарств.
- Проблемы с речью. Сразу после инфаркта головного мозга начинается формирование отека, который оказывает сдавливающее воздействие на соседние системы, ткани и центры. Отечность возникает в зоне закупорки артерий. Речь человека затруднена, бессвязна, понять, что он говорит, весьма проблематично. Вместе с речевыми нарушениями у пациента наблюдается состояние оглушения (больному кажется, что всё вокруг «в тумане»).
- Потеря ориентации и пространстве и времени. Из-за сдавления тканей мозга отеком у пациентов могут наблюдаться серьезные проблемы с ориентацией в пространстве и времени. Они зачастую не способны понять, что находятся в больнице, не могут дойти до туалета, путают день с ночью и т.д. На фоне этого развиваются различные неврозы и психоэмоциональные расстройства.
- Рвота, тошнота. В период заболевания у мужчин, так же как и у женщин обязательно возникает сильная тошнота и рвота. Они могут быть внезапными. Иными словами, никакие внешние факторы (прием пищи, неприятные запахи и т.п.) их не провоцируют.
- Повышение артериального давления. Этот симптом будет отмечаться только в тех ситуациях, когда закупорка артерий и сосудов, формирование отека произошли в области ствола головного мозга. В этом случае показатели температуры тела изменяться не будут, но будет происходить учащение пульса.
При инфаркте головного мозга визуально будет наблюдаться побледнение кожных покровов, произойдет существенное снижение артериального давления. Вкупе с другими симптомами это позволяет сравнительно быстро поставить диагноз.
Обычно у людей, вне зависимости от возраста, наблюдается сразу несколько перечисленных выше признаков патологии. Прогноз выживаемости во многом будет зависеть от выраженности проявившихся симптомов и причин, которые вызвали инфаркт головного мозга. Очень часто данное патологическое расстройство является лишь последствием другого заболевания.
Предвестники инсульта
Как правило, ишемический инсульт происходит ночью. Утром больной ощущает явные изменения состояния, сознания и сталкивается с неврологическими расстройствами. Инфаркт мозга возникает и в дневное время суток, однако в этом случае отмечается постепенное прогрессирование неврологической симптоматики. Признаки инсульта варьируются в зависимости от области поражения. Проявляются следующие симптомы заболевания:
- проблемы со зрением (слепота на один глаз или двоение в глазах и другие);
- диплопия;
- нистагм;
- онемение или паралич конечностей;
- атаксия;
- головокружение;
- сильная головная боль;
- ухудшение координации;
- нарушения речи (дизартрия, афазия и другие);
- трудности с восприятием чужой речи;
- парез;
- трудности с приемом пищи и питьем;
- опущение уголков рта;
- смещение языка в парализованную сторону;
- гемипарез;
- инфекции выделительной и дыхательной систем;
- дисфункция органов;
- отек мозга (на третий день после инсульта);
- высокая температура;
- повышенная чувствительность.
Чем отличается инфаркт мозга от инсульта?
При инфаркте головного мозга происходит нарушение его кровоснабжения, в результате чего ткани пораженного участка начинают отмирать. Недостаточное поступление крови к головному мозгу происходит из-за атеросклеротических бляшек, препятствующих ее нормальному току, из-за нарушений ритма сердца или из-за проблем со свертывающей системой крови.
При геморрагическом инсульте головного мозга, напротив, усиливается приток крови к нему, из-за чего происходит разрыв артерии. Причиной становятся сосудистые патологии или гипертонический криз.
Есть отличия и в течении заболевания. Так, инфаркт головного мозга развивается постепенно, за несколько часов или даже суток, а геморрагический инсульт происходит практически мгновенно.
Диагностика
При подозрении на инфаркт головного мозга необходимо срочно дифференцировать патологию от геморрагического инсульта и ишемической транзиторной атаки (они имеют схожую симптоматику, проявления и осложнения). Также необходимо уточнить область очага поражения (правое или левое полушарие, средний или продолговатый мозг, ствол, мозжечок и т.д.). Основными диагностическими методами являются:
- МРТ.
- Анализ ликвора (спинномозговой жидкости).
- Допплерография.
- КТ (компьютерная томография).
- Ангиография.
В процессе диагностики врачами также должны быть обнаружены сопутствующие заболевания, которые могли привести к развитию ишемического инсульта.
Осложнения
Негативные последствия особенно характерны для пожилых пациентов и заключаются в развитии следующих заболеваний:
- пневмония;
- развитие кровоточащей язвы желудка;
- проблемы с сердцем (сердечные приступы, нерегулярное сердцебиение и другие);
- паралич или снижение подвижности мышц;
- дизартрия;
- дисфагия;
- моторная, сенсорная или амнестическая афазия;
- ухудшение памяти;
- проблемы с мышлением;
- недержание;
- отек мозга;
- потеря или ухудшение зрения;
- эпилепсия;
- повторный инсульт;
- пролежни;
- депрессия;
- тромбоз;
- депрессия.
Особенности лечения
Можно смело разделить терапевтические мероприятия на две группы: оказание первой помощи и основную терапию.
Первая помощь
Первые меры по предупреждению необратимых последствий и летального исхода должны начинаться в первые же минуты после приступа. Именно первые 180 минут являются решающими в жизни больного, этот промежуток времени носит название «терапевтическое окно».
Порядок действий:
- Помочь больному лечь на кровать или любую другую плоскость так, чтобы голова и плечи оказались немного выше уровня тела. Крайне важно не слишком сильно теребить пострадавшего от удара человека.
- Избавить от всех сдавливающих тело предметов одежды.
- Обеспечить максимальное количество кислорода, открыть окна.
- Сделать холодный компресс на голову.
- При помощи грелок или горчичников поддержать кровообращение в конечностях.
- Избавлять ротовую полость от лишней слюны и рвотных масс.
- Если конечности парализовало, то следует растирать их растворами на основе масля и спирта
Дальнейшее лечение
Инфаркт мозга — это неотложное состояние, которое требует немедленной госпитализации. В условиях стационара главной целью лечения является восстановление кровообращения в головном мозге, а также предупреждение возможных повреждений клеток.
В первые часы после начала развития патологии, пациенту назначают особые препараты-тромболитики, действие которых направлено на растворение тромбов. С целью торможения процесса роста уже имеющихся тромбов и предотвращения появления новых, применяются антикоагулянты, которые снижает степень свертываемости крови.
Еще одна группа препаратов, которые эффективны при лечении инсульта — антиагреганты. Их действие направлено на склеивание тромбоцитов. Эти же медикаменты применяются и для предотвращения повторных приступов. В некоторых случаях требуется хирургическое вмешательство, во время которого устраняется внутренняя стенка пораженной бляшкой сонной артерии.
Последствия
Последствия инфаркта головного могут быть очень серьезными и зачастую несут прямую угрозу жизни человека, среди них выделяют:
Отек головного мозга — именно это осложнение развивается чаще остальных и является самой распространенной причиной гибели пациента в первую неделю после ишемического инсульта;
Застойная пневмония является результатом того, что больной длительное время находится в горизонтальном положении. Развивается она чаще всего на 3-4 неделю после перенесенного инфаркта головного мозга;
- Тромбоэмболия легочной артерии;
- Острая сердечная недостаточность;
- Пролежни из-за долгого неподвижного лежания больного в постели.
Кроме перечисленных последствий инфаркта головного мозга, которые развиваются в ранние сроки, можно выделить и отдаленные осложнения, среди которых:
- Нарушение двигательной функции конечностей;
- Снижение чувствительности в руках, ногах и лице;
- Проблемы с речью;
- Ухудшение умственных способностей;
- Психические расстройства;
- Затрудненное глотание пищи;
- Нарушения координации при ходьбе, во время поворотов;
- Эпилептические припадки (им подвержены до 10% людей, перенесших инфаркт головного мозга);
- Сбои в работе тазовых органов (страдают мочевой пузырь, почки, кишечник, репродуктивные органы).
Прогноз
Люди, которые перенесли инфаркт мозга, имеют хороший шанс на то, чтобы выздороветь и даже полностью восстановиться. Если в течении 60-ти дней после приступа состояние больного остается стабильным, то это говорит о том, что он сможет вернуться к нормальной жизни уже через год.
Естественно, в этом вопросе играет роль и возраст пациента, и наличие у него других заболеваний, в том числе хронических. Главное – верить в положительную перспективу!
Для того чтобы это заболевание не коснулось вас, необходимо придерживаться правильного образа жизни, питания, заниматься физическими упражнениями, избегать стрессовых ситуаций, следить за массой тела, отказать от вредных привычек.
Источники: neboleem.net, vsepromozg.ru, ayzdorov.ru

Аделина Павлова
Медсестра общего профиля. Более 40 лет рабочего стажа. Копирайтер на пенсии. Подробнее об авторе
Последнее обновление: 21 ноября, 2019
Источник
Острые нарушения мозгового кровообращения — это группа патологических процессов, объединенных механизмом формирования, клинической картиной, частично методами обследования и подходами к диагностике. Однако это не гомогенная категория заболеваний.
Обширный инсульт — самая тяжелая разновидность патологического процесса, при котором происходит омертвение значительных участков головного мозга. В то же время, это не аксиома. Возможны варианты.
О значительной площади поражения говорят не только при вовлечении в патологический процесс большого очага мозговой ткани, но и при деструкции крупной артерии (геморрагия), и множестве мелких участков разрушения.
Это суть патологии. Ее нужно учитывать при анализе ситуации.
Симптомы состояния нетипичны, потому не все успевают заметить нарушения. Примерно в 20% случаев есть выраженный период до начала болезнетворного состояния. Длится он от пары минут до нескольких часов.
В подавляющем же большинстве случаев клиника развивается столь стремительно, что пациент и его окружение не успевают сделать ничего. Смерть наступает в течение 1 – 120 минут или чуть более.
Лечение строго госпитальное. В больнице. Перспективы определяются величиной очага локализацией нарушения, множеством других факторов. Имеет место некоторая доля удачи, случайности. Не всегда есть возможность помочь пациенту.
Механизм развития
Как уже было сказано, инсульт головного мозга — гетерогенное состояние, множественное. Его классифицируют на три типа, в зависимости от характера.
- Поражение значительной площади церебральных структур. Это классический вариант, когда некроз затрагивает примерно одно и то же место.
- Разрыв крупной артерии. Возникает массивное кровоизлияние в мозг. Геморрагия сама по себе может привести к смерти больного в считанные секунды. Если же пациенту удается выжить, формируется огромная гематома, которая создает дополнительный поражающий фактор в виде сдавливания церебральных структур.
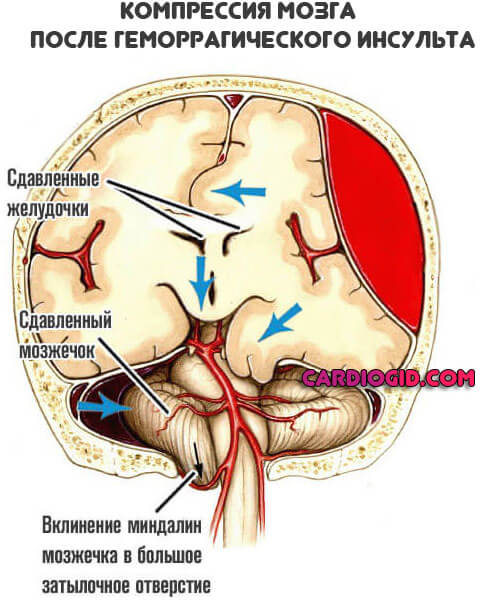
- Развитие множества очагов разных локализаций. Также относится к обширному инсульту, однако ситуация усугубляется удаленностью пораженных областей. Клиника типична. Возникает масса очаговых симптомов и сочетанные признаки.
Соответственно, у всех трех разновидностей патогенетический механизм будет своим.
В первом случае речь идет о классическом сочетании атеросклероза, когда сосуд суживается на фоне спазма или блокирования просвета холестериновой бляшкой и стойкого повышения артериального давления.
Также возможны резкие скачки АД на фоне какого-либо соматического заболевания или неграмотного приема противогипертензивных (того же Каптоприла).
Сосуд разрывается, начинается массивное кровотечение, которое и заканчивается формированием значительной области поражения со всеми клиническими «прелестями».
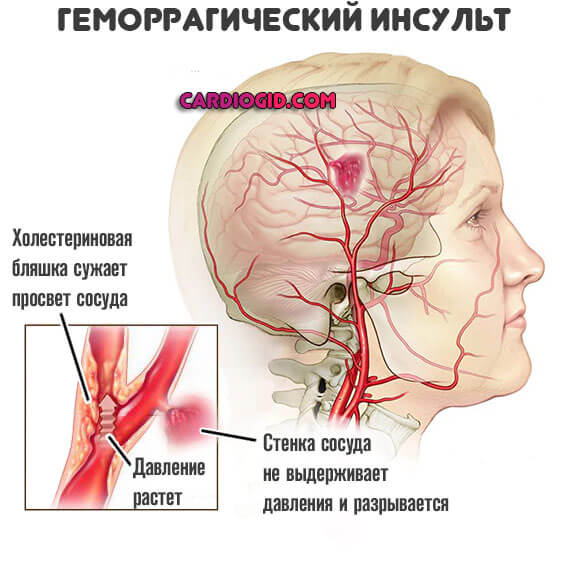
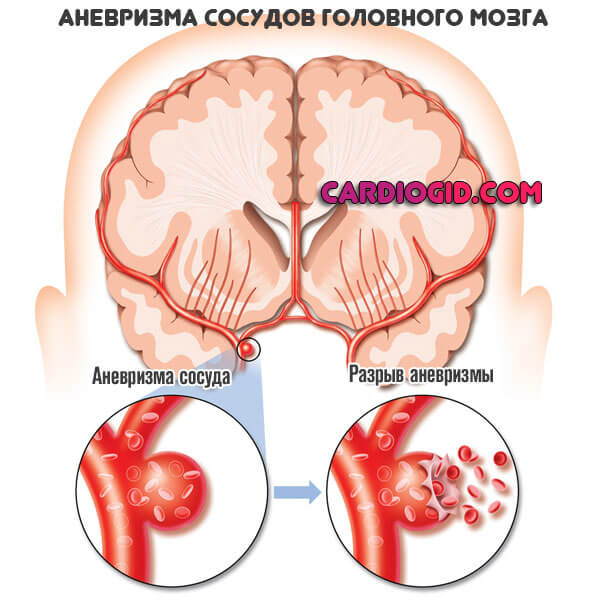
Второе состояние чаще развивается при резком скачке артериального давления или же формировании аневризмы, травматическом воздействии на головной мозг. Это стремительное состояние. Пациенты практически не выживают, хотя призрачные шансы и есть.
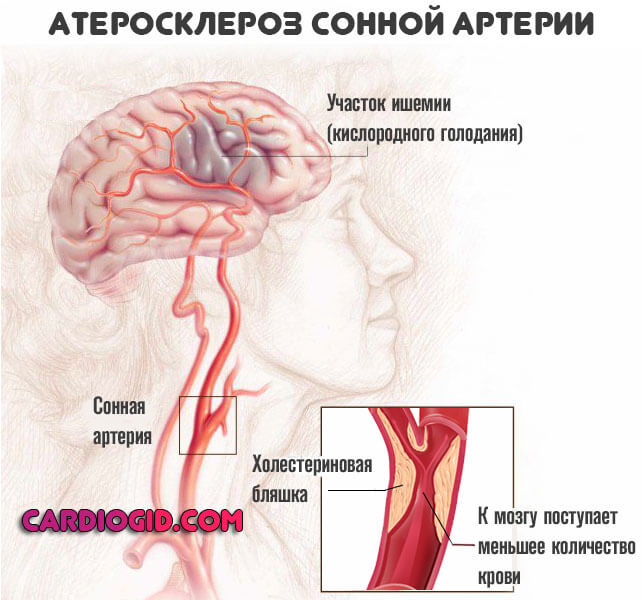
Третий случай — результат запущенного атеросклероза. Суть в стенозе (сужении) или закупорке просвета сосуда холестериновой бляшкой. Как правило развивается ишемический тип инсульта.
Первый вариант более типичен для пациентов с сахарным диабетом, курильщиков с приличным стажем, людей, злоупотребляющих алкогольными напитками. Второй — касается лиц с длительным нарушением обмена веществ или приобретенными эндокринными патологиями.
От чего зависит обширность инсульта? Во-первых, от размера разрушенного сосуда. Во-вторых — от количества таковых.
Также частично сказывается свертываемость крови, способность к спонтанной остановке процесса. Вопрос определения масштабности геморрагии остается важным в клиническом отношении. От этого зависит тактика терапии и вероятность ее успеха. Во всех случаях помощь срочная.
Причины и факторы риска
Основной момент, обуславливающий начало патологического процесса — атеросклероз. Артериальная гипертензия находится на той же позиции в условном рейтинге. Сочетание двух этих состояний повышает риски обширного инсульта в разы.
Более редкие причины: тромбозы, закупорка сосудов слипшимися сгустками крови. Черепно-мозговые травмы.
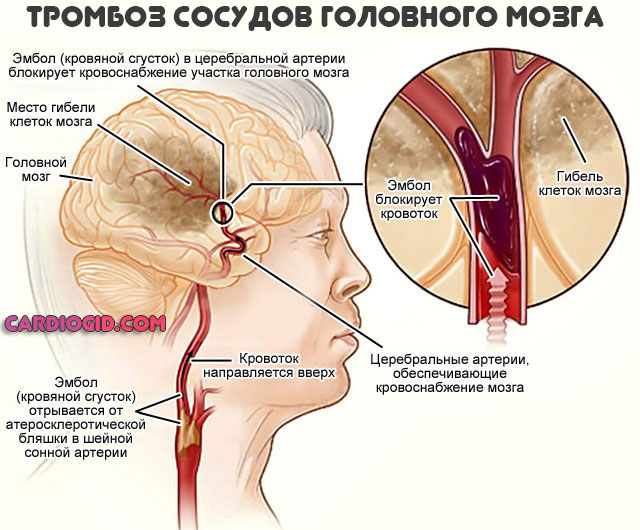
Что касается факторов риска, это сахарный диабет, повышенная масса тела (не сама по себе, ожирение это лишь симптом нарушения обмена веществ), курение, злоупотребление спиртным.
Бесконтрольный прием препаратов противовоспалительного действия, антибиотиков или же оральных контрацептивов.
Причины инсульта в 99% случаев связаны с нарушением проходимости сосудов. Атеросклероз и гипертония остаются ведущими моментами происхождения.
Симптомы
Проявления не всегда начинаются, что называется «на ровном месте». Примерно в 20-25% случаев имеется выраженная стадия доклинических проявлений.
Она продолжается порядка нескольких минут или пары часов. Есть шанс время среагировать и вызвать скорую помощь.
Среди типичных предвестников
- Ощущение приливов жара к лицу и груди. Покраснение кожи. Пульсация в висках и глазах. Типичный показатель роста артериального давления и усиления церебрального кровотока на фоне ишемического процесса.
- Головная боль. Появляется стремительно, причина не понятна. Таблетки не помогают. По характеру она давящая, пульсирующая. Обычно вовлекается затылок, реже виски. Болевой синдром следует в такт биению сердца.
- Тошнота, рвота. Непродолжительный период времени. Это рефлекторные проявления, ответ на недостаточное питание и кислородное голодание церебральных структур.
- Головокружение. Сопровождается неспособностью перемещаться и ориентироваться в пространстве. Симптом неспецифичен, возможны варианты, потому признаки рекомендуется оценивать в комплексе. Однако проявление всегда указывает на нарушения работы нервной системы.
- Туман, пелена в глазах, потемнение, звон в ушах. Это очаговые проявления, указывающие на поражение конкретной доли головноог мозга.
Возможны вариации клинической картины. Это усредненный, стереотипный вариант, который основывается на эмпирических данных и множестве наблюдений. Острая фаза начинается спустя определенное время или сразу.
Второй вариант более неблагоприятен в плане реакции. В некоторых случаях помочь больному нельзя вообще: смерть наступает в течение нескольких секунд или минут сразу после потери сознания.
Проявления острой фазы
- Интенсивная резкая головная боль. Это крайне мучительный симптом. Он указывает на острую геморрагию, разрушение сосудов. Вынуждает пациента сесть или лечь. Реакция на внешние раздражители снижается по причине выраженности проявления. Тюкает, стреляет, пульсирует. Продолжается весь острый период.
- Тошнота и рвота. Рефлекторные. С одной стороны это может быть реакция на сильную головную боль. С другой — итог хаотичных сигналов, исходящих от особых центров мозга. Облегчения опорожнение желудка, соответственно, не приносит, потому как причина не в интоксикации и не в действии отравляющих веществ.
- Ощущение бегания мурашек по телу или озноб.
- Приливы жара к лицу и груди, гиперемия (покраснение) дермального слоя, всей кожи в результате расширения периферических капилляров.
- Парезы, параличи. С одной стороны. Противоположной очагу поражения. Обычно указывает на вовлечение в патологический процесс лобных, теменных долей головного мозга. Их этого следуют и другие симптомы: неспособность управлять своими мышцами, шаткость походки, невозможность проявить эмоции с помощью мимической мускулатуры и прочие.
- Утрата слуха. Шум в ушах, полная потеря способности слышать при нарушении иннервации и поражении височных долей.
- Утрата зрения или визуальные отклонения. Туман, потемнения, выпадения отдельных участков видимости (скотомы, они воспринимаются как плотные черные пятна). Фотопсии. Резкие яркие вспышки. Простейшие зрительные галлюцинации подобного плана указывают на ирритацию (раздражение) коры.
- Нарушения речи. Неспособность говорить или же дисфункция артикуляции. Слова становятся неразборчивыми.
- Головокружение. При поражении экстрапирамидной системы пациент и вовсе теряет ориентацию в пространстве. Не может точно сказать, где верх и низ, сориентировать собственное тело и удержать равновесие.
- Нарушения сознания. Если на фоне легкого (условно можно так сказать) инсульта или транзиторной ишемической атаки это спутанность с падением способности к умственной активности, в ситуации с обширным поражением церебральных структур, стремительное развивается коматозное состояние.
Обычно глубокое, с невозможностью вывести больного из него. Это типичный клинический признак.
Полный перечень симптомов развивается в считанные минуты. Представленным списком все не ограничивается.
Нужно учитывать не только общемозговые проявления, но и моменты со стороны отдельных очагов. Это и нарушения тактильной чувствительности, галлюцинации, отклонения в работе органов чувств и многое другое.
Потому как площадь поражения значительна, возникает сочетанный симптоматический комплекс. Инфаркт не ограничивается локальными признаками, оттого состояние пациента становится еще тяжелее.
После выписки из стационара даже прохождения полного курса реабилитации неврологический дефицит в той или иной мере остается у всех. Насколько тяжелый — зависит от индивидуальных особенностей организма, скорости оказания первой помощи, качества госпитальных мероприятий.
Диагностика
Проводится в больнице, но уже постфактум, когда состояние человека стабилизировалось.
На начальной стадии времени на длительные размышления нет. Оценивают только жизненно важные показатели: артериальное давление, частоту сердечных сокращений и дыхательных движений, простейшие рефлексы и реакции (зрачка на свет, сухожильный), после чего предпринимают меры по купированию неотложного состояния.
По необходимости пациента подключают к аппарату искусственной вентиляции легких. По окончании критической фазы (нужно сказать, «удача улыбается» не каждому больному, из всех только 20% пациентов выживают, в себя приходит всего 5%) нужно выявить два момента.
Первый — что стало причиной обширного инсульта головного мозга. Ответ на этот вопрос позволит предотвратить рецидив. Второй — каковы последствия перенесенной геморрагии, требуется ли оперативное лечение.
Для этих целей назначаются такие мероприятия:
- Сбор анамнеза. Если не способен говорить сам пациент, для беседы приглашаются его родственники, близкие люди. Важно установить образ жизни, соматические патологии текущие или уже оставшиеся в прошлом, семейную историю, прочие моменты.
- Измерение артериального давления и частоты сердечных сокращений. Если центральные подкорковые структуры (ствол головного мозга и окружающие ткани) не затронуты, показатели будут в норме или чуть ниже адекватного уровня.
- МРТ. Томография используется для визуализации церебральных тканей. Сегодня это наиболее информативная методика. Позволяет обнаружить очаг, оценить его размеры, определиться с необходимостью операции. Если она есть — разработать методику доступа к головному мозгу.
- Электроэнцефалография. Для выявления функциональных нарушений со стороны нервной системы. Волновая активность в очаге поражения будет ниже нормы. Насколько — зависит от сохранности нейронов.
- Анализ крови общий и биохимический. Используются для определения концентрации липидов кровеносном русле. Исследуется «хороший» и «плохой» холестерин (липопротеиды высокой и низкой плотности соответственно). Это необходимо для диагностики возможного атеросклероза.
- Обязательно проводится дуплексное сканирование и допплерография сосудов шеи, головного мозга для выявления характера кровотока в данный момент.
Это усредненный перечень методик. На усмотрение врача он может быть расширен или сужен.
Патологический процесс достаточно типичен с точки зрения клинической картины. Потому первичное обследование не представляет проблем.
Есть указания на обширный инсульт: выраженная неврологическая дефицитарная симптоматика, глубокая кома с отсутствием многих базовых рефлексов, сохранность полиморфных органических и функциональных нарушений высшей нервной деятельности и после стабилизации состояния, когда пациент приходит в себя.
Лечение
Терапия систематическая. Преимущественно консервативная (медикаментозная) на раннем этапе. Назначаются препараты нескольких фармацевтических групп:
- Антикоагулянты. Предотвращают избыточную свертываемость крови, не позволяет образоваться тромбам, улучшает текучесть жидкой соединительной ткани. Показаны в обязательном порядке. Аспирин или Гепарин, возможны прочие наименования.
- Противогипертензивные. Нескольких типов: ингибиторы АПФ, бета-блокаторы, препараты центрального действия, антагонисты кальция. Для снижения уровня артериального давления.
- Диуретики. После обширного инсульта и даже во время острого периода вероятно развитие отека головного мозга. Это результат рост концентрации ликвора в отдельных участках, нарушения работы дренажной системы.
Мочегонные выводят излишки жидкости. Используются средства экстренного действия вроде Фуросемида. Затем можно перейти на более легкие препараты: Верошпирон или Спиронолактон.
- Ангиопротекторы. Анавенол. Для защиты сосудов от негативного влияния извне.
- Цереброваскулярные препараты. Актовегин, Пирацетам. Ноотропы — Глицин и прочие. Для ускорения обмена веществ в головном мозге, частичной коррекции неврологического дефицита, также восстановления адекватной трофики нервных тканей.
- Статины. Если обнаруживаются липидные отложения на стенках сосудов, атеросклероз. Для растворения холестерина, разрушения бляшек и выведения из организма жиров.
Операция назначается при развитии обширной гематомы. То есть требуется в большинстве случаев, если очаг один и речь не идет о массе мелких кровоизлияний.
Суть хирургического вмешательства заключается в дренировании, удалении жидкой соединительной ткани, чтобы предотвратить дальнейшую компрессию, сдавливание здоровых нервных структур и не позволить развиться вторичному неврологическому дефициту.
Доступ классический, посредством трепанации. Несмотря на опасность процедуры альтернатив нет.
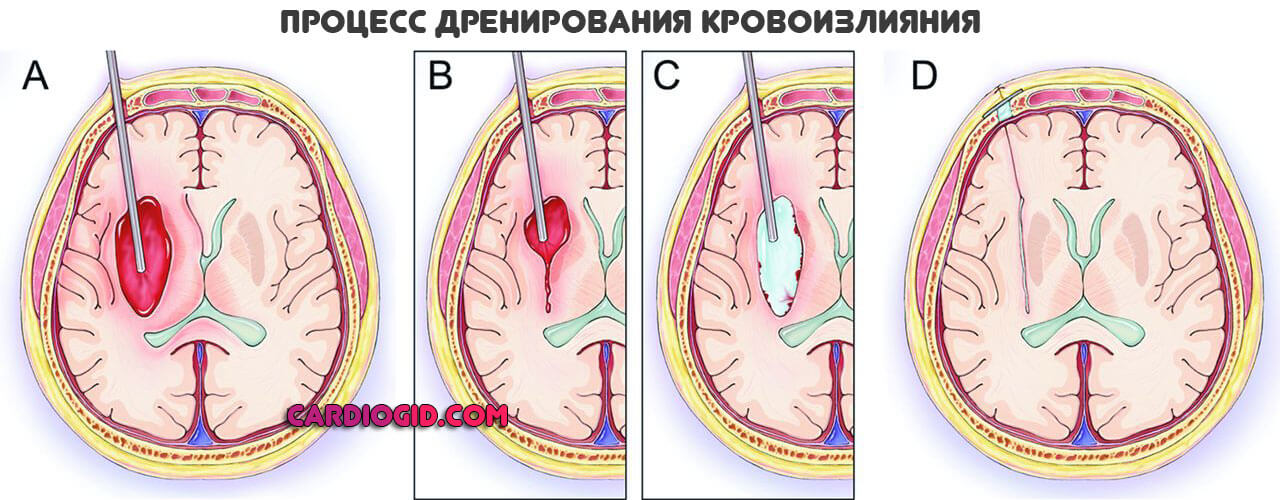
По окончании острого периода, если все складывается удачно, пациента выписывают, он находится на амбулаторном лечении. Начинается реабилитационный период.
Продолжается от года до трех и имеет целью восстановить жизнедеятельность, интегрировать пострадавшего в социум, вовлечь в посильную трудовую активность, не допустить рецидивов.
Показан полный отказ о курения, спиртного. Минимум жирной пищи, физическая активность в незначительной степени.
Усредненная схема реабилитации после инсульта описана здесь.
Последствия
Обширный инсульт головного мозга — патология почти всегда летальная или, по меньшей мере, инвалидизирующая.
Осложнения включают в себя такие моменты:
- Отек головного мозга. Результат нарушения работы дренажной системы. Встречается всегда в первые часы после инсульта. Опасно не столько само явление, сколько то, к чему оно в итоге приводит. Это вклинение ствола в заднюю черепную ямку и стремительная гибель больного.
- Тяжелый неврологический дефицит на фоне перенесенного поражения церебральных структур это нередкое последствие у выживших пациентов. Характер зависит от локализации. Затылочная доля — потеря зрения или грубые проблемы со способностью видеть, теменная — отклонения физического, мнестического плана и так далее.
- Гибель как наиболее встречаемый вариант.
Последствия обширного инсульта имеют неврологическую и психическую (ментальную) плоскость. Поведенческая сфера также страдает. Возможно развитие слабоумия, впадение пациента в индуцированное детство, инфантилизм.
Подробное описание возможных осложнений инсульта правого полушария читайте в этой статье, левосторонний практически не отличается.
Прогноз
Шансы выжить при обширном инсульте малы. На благоприятный в этом плане прогноз могут рассчитывать 20-25% пациентов. В большинстве св?
