Обширный инфаркт что то

Обширный инфаркт миокарда (ОИМ) – один из видов острой сердечной недостаточности, которая сопровождается полной закупоркой одного из сердечных сосудов, обширной площадью некроза миокарда.

Научное название заболевания – инфаркт миокарда (ИМ) без зубца Q или инфаркт миокарда без подъема сегмента ST. Рассмотрим основные причины развития ОИМ, особенности его проявления, диагностики, лечения, прогноз, шансы выжить, способы снижения смертности.
Существует несколько разновидностей инфаркта, различающиеся по локализации участка омертвения:
- ИМ боковой стенки миокарда левого желудочка;
- ИМ задней/передней стенки миокарда левого желудочка;
- ИМ нижней стенки миокарда левого желудочка (диафрагмальный);
- ИМ правого желудочка.
Причины заболевания
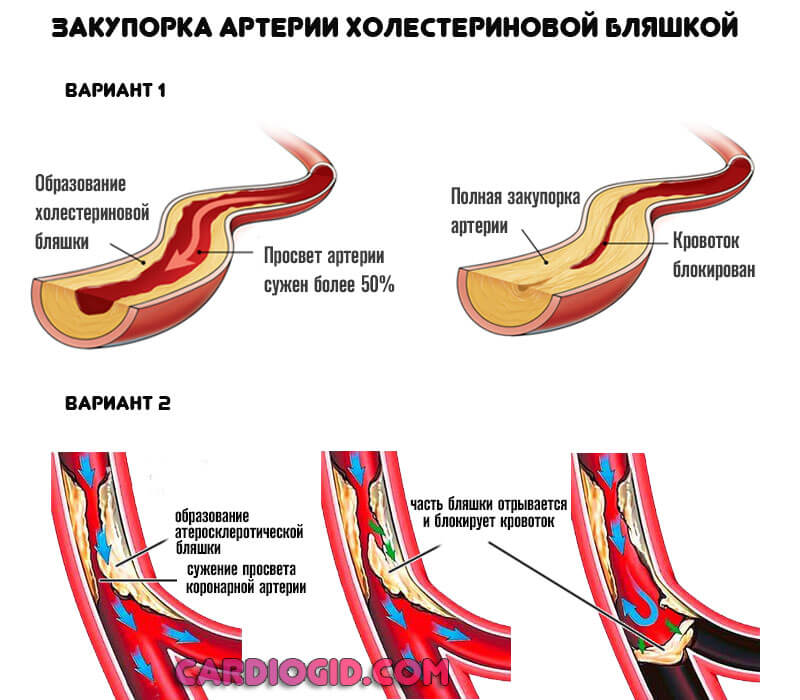
Причиной обширного инфаркта является тромбоз, который обычно развивается как осложнение атеросклероза – формирования на стенке сосуда атеросклеротической бляшки.
Когда такое образование достигает больших размеров, оно может разорваться, или повредится, что провоцирует образование тромба. Тромб закупоривает просвет сосуда, клетки сердечной мышцы перестает получать кислород. Это провоцирует гибель элементов миокарда. Чем большую площадь питает закупоренный сосуд, тем больше клеток умрет. Если пациента доставляют в больницу быстро, врачи имеют возможность удалить тромб и уменьшить площадь некроза.
Косвенные причины обширного инфаркта называют факторами риска. Они сами по себе не вызывают ОИМ, но повышают вероятность развития патологии. К ним относятся:
- старший возраст;
- мужской пол;
- наследственная предрасположенность;
- нарушение обмена жиров;
- артериальная гипертония;
- ожирение;
- сахарный диабет;
- неправильное питание;
- сидячий образ жизни;
- курение;
- злоупотребление алкоголем.
Симптомы, диагностика ОИМ
Существует два типа симптомов обширного инфаркта:
- типичные;
- атипичные.
Типичные проявления ОИМ включают:
- слабость;
- грудную боль;
- одышку;
- пульс обычно ускорен, может быть нерегулярным;
- артериальное давление может повышаться, а затем понижаться.

Некоторые особенности отличают грудную боль предынфарктного состояния от приступов обычной стенокардии:
- боль очень интенсивная, длится 30-60 минут;
- отдает в шею, плечо, челюсть лопатку;
- не проходит после приема таблетки нитроглицерина.
Нетипичные признаки болезни по свои симптомам напоминают другие заболевание: бронхиальную астму, приступ острого панкреатита, инсульт. Атипичные боли характеризуются менее выраженными грудными болями.
Диагностика ОИМ предполагает инструментальное обследование:
- ЭКГ;
- УЗИ сердца;
- определение в крови маркеров инфаркта миокарда (тропонина, тропонина-1, КФК, АСТ, ЛДГ);
- общий анализ крови;
- ангиографию коронарных сосудов.
Особенности лечения
Обширный инфаркт миокарда требует неотложной терапии. Чем раньше больному окажут помощь, тем больше вероятность благоприятного исхода. Существует два метода лечения ОИМ: медикаментозный, хирургический. Их можно комбинировать между собой.
Цель медикаментозной терапии – предупредить повторное образование тромба, растворить имеющийся тромб, уменьшить сердечную нагрузку, улучшить кровоснабжение миокарда, устранить симптомы сердечного приступа. Для этого больному назначают следующие препараты, процедуры:
- Обезболивающие, седативные. Снимают болевой синдром, способствуют расширению сосудов. Препараты выбора – нитроглицерин, морфин, фентанил+дроперидол.
- Кислородотерапия. Процедура необходима пациентам с недостаточным насыщением артериальной крови кислородом, острой сердечной недостаточностью.
- Антиагреганты, антикоагулянты. Препятствуют рецидиву тромбообразования. Препарат первого выбора – аспирин. Кроме него при ОИМ назначают клопидогрел, тикагрелор, гепарин, бивалирудин.
- Тромболитики. Разрушают уже имеющийся тромб, улучшают прогноз. Для лечения инфаркта применяют один из четырех препаратов: стрептокиназу, тенектеплазу, алтеплазу, пуролазу.
- Бета-блокаторы. Снижают потребность миокарда в кислороде, уменьшают ишемию сердечной мышцы, ограничивают площадь поражения, препятствуют развитию аритмии. Препараты выбора – эсмолол, метопролол, пропранолол.
- Ингибиторы ренин-ангиотензиновой системы. Улучшают прогноз за счет позитивного влияния на работу сердца. Представители группы – валсартан, каптоприл, рамиприл, спиронолактон.
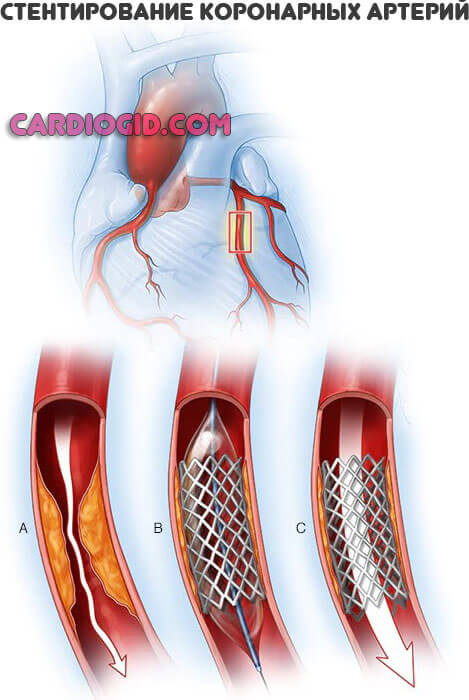
Хирургическое лечение при обширном инфаркте миокарда позволяет быстро восстановить нормальный кровоток. К экстренным методикам относится чрескожное коронарное вмешательство. Это малотравматичная хирургическая процедура, во время которой врач расширяет суженный участок посредством миниатюрного катетера, введенного через крупный сосуд. Конец катетера оборудован баллоном. Его надувание, сдувание позволяет расширить просвет артерии.
Такая процедура называется баллонированием. Если после расширения врач устанавливает внутри сосуда миниатюрный каркас (стент), операцию называют стентированием. Чрескожное коронарное вмешательство эффективно, если после начала приступа прошло менее 12 часов.
Последствия, осложнения
Пережитый ИМ не проходит бесследно. Мышечные клетки сердца не умеют размножаться. Тканевой дефект в период восстановления затягивается соединительной тканью, не способной выполнять функции миокарда. Поэтому сердце не может работать в полную силу. Однако последствия обширного инфаркта могут быть гораздо более серьезными. Различают 6 групп осложнений (6):
- ишемические: отказ реперфузии (неудачное чрескожное коронарное вмешательство), постинфарктная стенокардия, повторный инфаркт;
- механические: остановка сердца, кардиогенный шок, разрыв миокарда, нарушение работы проводящей системы сердца (синусного, атриовентрикулярного узлов);
- аритмии: желудочковая, предсердная;
- тромбоз, эмболия: сосудов мозга или периферических артерий;
- воспалительные: перикардит;
- психологические: депрессия.
Прогноз, шансы выжить
При обширном инфаркте миокарда прогноз всегда неблагоприятен. Качество, продолжительность жизни человека будет зависит от общего состояния здоровья, своевременности и полноты оказания медицинской помощи.
Около 5% пациентов умирает во время госпитализации. На протяжении года 36,7% людей снова попадут в больницу с сердечным приступом, 9% погибнут (5). По другим данным общая смертность от инфаркта составляет около 30%.
Факторы, влияющие на прогноз (4).
| Благоприятно сказываются на прогнозе | Неблагоприятно сказываются на прогнозе |
|---|---|
| Быстрая медицинская помощь | Пожилой возраст |
| Нормальное функционирование левого желудочка | Сахарный диабет |
| Кратковременное, долгосрочное лечение аспирином, бета-блокаторами, иАПФ | Предыдущие сосудистые заболевания |
| Отсроченное или неудачное восстановление кровотока | |
| Нарушение функционирования левого желудочка (самый мощный индикатор неблагоприятного исхода) | |
| Застойная сердечная недостаточность | |
| Депрессия | |
| Повышение уровня С-реактивного белка (СРБ-фактор) | |
| Характерные изменения кардиограммы |
Как снизить смертность?
Обширный инфаркт сердца – серьезная патология, приводящая к инвалидности, смерти. Люди, пережившие ОИМ более склонны к рецидивам, каждый из которых может стать летальным. Улучшить прогноз можно, вовремя обратившись за помощью с первым инфарктом, придерживаясь рекомендаций врачей. Цель реабилитации – снизить риск развития осложнений, улучшить качество жизни человека.
Первая помощь
Полноценное лечение оказывается только поступившим в больницу менее чем через 6 часов с начала возникновения первых болей. По истечении этого срока применение некоторых лекарств уже никак не влияет на прогноз. Поэтому если есть подозрение, что с человеком приключился сердечный приступ, необходимо немедленно вызвать скорую помощь.
До приезда специалистов больному обеспечивают приток свежего воздуха, растягивают воротник. Идеальное положение – полусидя. Человеку дают таблетку аспирина, которую нужно разжевать и проглотить. Затем ему под язык кладут таблетку нитроглицерина. Всего допускается прием до 3 таблеток с интервалом в 5 минут. Боли при этом полностью не исчезнут, но прогноз значительно улучшится.
За исключением аспирина, нитроглицерина больному не рекомендуется давать другие препараты. Полную медикаментозную помощь человеку окажут уже работники скорой.
Лекарственные средства
После обширного инфаркта пациентам назначаются препараты, которые необходимо принимать самостоятельно. Некоторые из них через некоторое время отменят, прием других пожизненный. Цель назначения лекарств – профилактика осложнений, рецидива заболевания.
Список рекомендованных препаратов для профилактики осложнений инфаркта миокарда (1).
| Лекарство | Рекомендации |
|---|---|
| Аспирин | Назначается всем пациентам пожизненно |
| Клопидогрел | Принимают в течение 1 года за исключением случаев высокой вероятности развития кровотечений |
| Бета-блокаторы | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%) |
| иАПФ, антагонисты рецепторов ангиотензина 2 | При недостаточности левого желудочка назначаются пожизненно (показатель выброса менее 35%). Возможно применение у пациентов с нормальной функцией левого желудочка |
| Верошпирон | При недостаточности левого желудочка (показатель выброса менее 35%), отсутствии нарушения работы почек назначается пожизненно |
| Статины (аторвастатин, розувастатин, симвастатин) | Если нет противопоказаний, назначаются всем пациентам пожизненно. Целевой уровень ЛПНП – менее 1,8 ммоль/л |
Исключение факторов риска
Неправильное питание, сидячий образ жизни, злоупотреблением алкоголем, лишний вес, негативный психологический настрой значительно повышают вероятность развития осложнений, летального исхода. Поэтому после выписи пациентам рекомендуется пересмотреть привычный ритм жизни.
Курение
Отказ от курения признан одной из самых эффективных профилактических мер. Компоненты табачного дыма способствуют тромбообразования. При отказе от курения вероятность смерти в ближайшие годы понижается на 35-43% (1). Людям, не способным справится с пагубной привычкой самостоятельно, рекомендуется обратиться за помощью к специалистам. При некоторых лечебных учреждениях функционируют специальные программы, помогающие бросить курить.

Психологическая помощь
Подавленное настроение, страх смерти встречаются у переживших инфаркт людей довольно часто. Справиться с подавленным состоянием помогают, занятие любим делом, общение с близкими людьми. Не проходящая хандра – возможный признак депрессии. Таким пациентам нужно обратиться к лечащему врачу. Он выпишет направление к психологу или посоветует курсы, где людей, переживших сердечный приступ, учат справляться со стрессом.
Физическая реабилитация
Отсутствие физических нагрузок крайне негативно сказывается на качестве жизни, прогнозе пациента. Доказано, что отсутствие регулярных тренировок увеличивает смертность на 26% (1). Поэтому физическую реабилитацию пациента начинают с первых дней после инфаркта миокарда (2). Регулярные тренировки замедляют прогрессирование атеросклероза, улучшают работу сердца, снижают риск тромбообразования, помогают человеку быстрее вернуться к обычной жизни.
После выписки из стационара необходимо поддерживать физическую активность самостоятельно. Рекомендуется гулять не менее 30 минут/день, 5 дней/неделю (3), заниматься домашними делами, выполнять несложную работу на приусадебном участке. Перенесенный ОИМ не является абсолютным противопоказанием к более серьезным физическим нагрузкам. Напротив, части пациентов они могут быть полезными. Однако перед началом тренировок необходимо проконсультироваться со своим лечащим врачом. Возможно, планируемая нагрузка является для вас недопустимой.
Снижение веса
Индекс массы тела более 30 кг/м2, окружность талии более 102 см (мужчины), 88 см (женщины) считаются нездоровыми показателями. Лишние килограммы не увеличивают вероятность летального исхода, но влияют на другие факторы риска, повышающие смертность (1,3). Диета, физическая активность – самые безопасные способы нормализации веса.
Контроль давления
Нормализация артериального давления (АД) позволяет снизить вероятность развития осложнений, рецидивов. Рекомендуется поддерживать АД на уровне до 140/90 (1,2), а больным сахарным диабетом, болезнью почек – до 130/90 мм рт. ст. (1). Снижения давления добиваются диетой, изменением образа жизни, приемом гипотензивных препаратов.
Лечение сахарного диабета 2 типа
Сахарный диабет 2 типа повышает риск развития сердечно-сосудистых заболеваний. Лечение заболевания предполагает правильное питание, активный образ жизни, прием метформина или других лекарств, нормализирующих уровень сахара. Хорошим результатом считается достижение уровня гликированного гемоглобина до 7% и ниже.
Профилактика гриппа
Обычный грипп способен спровоцировать серьезные сердечно-сосудистые осложнения с возможным летальным исходом. Поэтому всем людям, пережившим инфаркт миокарда, рекомендуется ежегодно делать вакцинацию против вируса гриппа и быть особенно осторожными в период эпидемий.
Дальнейшее трудоустройство
Существуют типы работ, которые противопоказанные людям, пережившим инфаркт миокарда. Все они связаны с повышенной нагрузкой на сердце или невозможностью быстрого оказания медицинской помощи. К ним относятся:
- ночная или суточная работа;
- смены более 8 часов;
- работа, требующая постоянного пребывания на ногах или связанная с непрерывной длительной ходьбой;
- работа вдали от населенных пунктов;
- работа, связанная с тяжелыми условиями труда: высокая влажность, высокая/низкая температура;
- высотные работы;
- работа с токсическими веществами;
- работа на борту самолета, вертолета.
После сердечного приступа людям также нельзя работать авиадиспетчерами, операторами пультов железной дороги, электростанций управлять общественным транспортом, грузовиками. Ведь внезапный повторный приступ может повлечь за собой гибель большого количества людей.
Игнорирование рекомендаций врачей при выборе места работы, повышает вероятность летального исхода.
Профилактика ИМ
Единственный способ предупредить развитие обширного инфаркта – контролировать факторы риска развития заболевания, вовремя обращаться за медицинской помощью. Важно правильно питаться, быть физически активным, иметь здоровый вес, не курить, не злоупотреблять употреблением алкоголя.
Если вы болеете сахарным диабетом, гипертонией, ишемической болезнью сердца, имеете проблемы щитовидной железы, не запускайте заболевания. Вовремя посещайте врача, выполняйте его указания. Игнорирования медицинских рекомендаций, недисциплинированный прием таблеток значительно повышают шансы развития ОИМ.
Также необходимо регулярно проходить медицинские осмотры, сдавать анализы. Определение уровня холестерина, сахара, измерение артериального давления, контроль ЭКГ помогают выявить заболевания на самых ранних стадиях и вовремя принять меры по предупреждению прогрессирования.
Литература
- Руководство для врачей общей практики (семейных врачей). Инфаркт миокарда, 2014.
- Мишина И.Е., Довгалюк Ю.В., Чистякова Ю.В., Архипова С.Л. Медицинская реабилитация больных, перенесших острый инфаркт миокарда, 2017
- Диагностика и лечение больных острым инфарктом миокарда с подъемом сегмента st электрокардиограммы, 2013
- A Maziar Zafari, MD, PhD. Myocardial Infarction, 2018
- STEMI and NSTEMI: are they so different? 1 year outcomes in acute myocardial infarction as defined by the ESC/ACC definition (the OPERA registry)
- Dr Colin Tidy. Complications of Acute Myocardial Infarction, 2016

Ирина Костылева
Высшее медицинское образование. Кировская государственная медицинская академия (КГМА). Участковый терапевт. Подробнее об авторе
Последнее обновление: 23 февраля, 2020
Источник
Острое нарушение питания сердечной мышцы встречается у 1-3% населения планеты. Многие случаи относятся к мелкоочаговым, порой даже не проявляются какими-либо симптомами.
В группе повышенного риска, среди гипертоников и пациентов с анатомическими/физиологическими нарушениями работы кардиальных структур эта цифра много выше. 25-30% лиц с запущенными формами процессов становятся жертвами некроза кардиомиоцитов. Чем тяжелее основной диагноз, тем больше вероятность осложнений.
Обширный инфаркт — это острое нарушение питания кардиальных структур в результате сужения или закупорки коронарных артерий, питающих мышечный орган. Подобный термин не используется медиками в официальных документах, его нет в МКБ-10.
Речь о просторечном наименовании поражения значительного по площади. Оценочное суждение не позволяет четко отграничить обширный и мелкоочаговый инфаркт, но примерные выкладки есть.
Существенной площадью считается вовлечение в процесс от 20% тканей и больше.
Явление само по себе не гомогенное, подразделяется на группу разновидностей.
Механизм развития
Формирование нарушения идет по одному и тому же сценарию. Исходной точкой, началом выступает атеросклероз коронарных артерий.
Эти магистральные сосуды обеспечивают собственное питание кардиальных структур. В результате влияния тех или иных причин развивается сужение (стеноз) или закупорка кровоснабжающих структур. В результате интенсивность трофики падает.
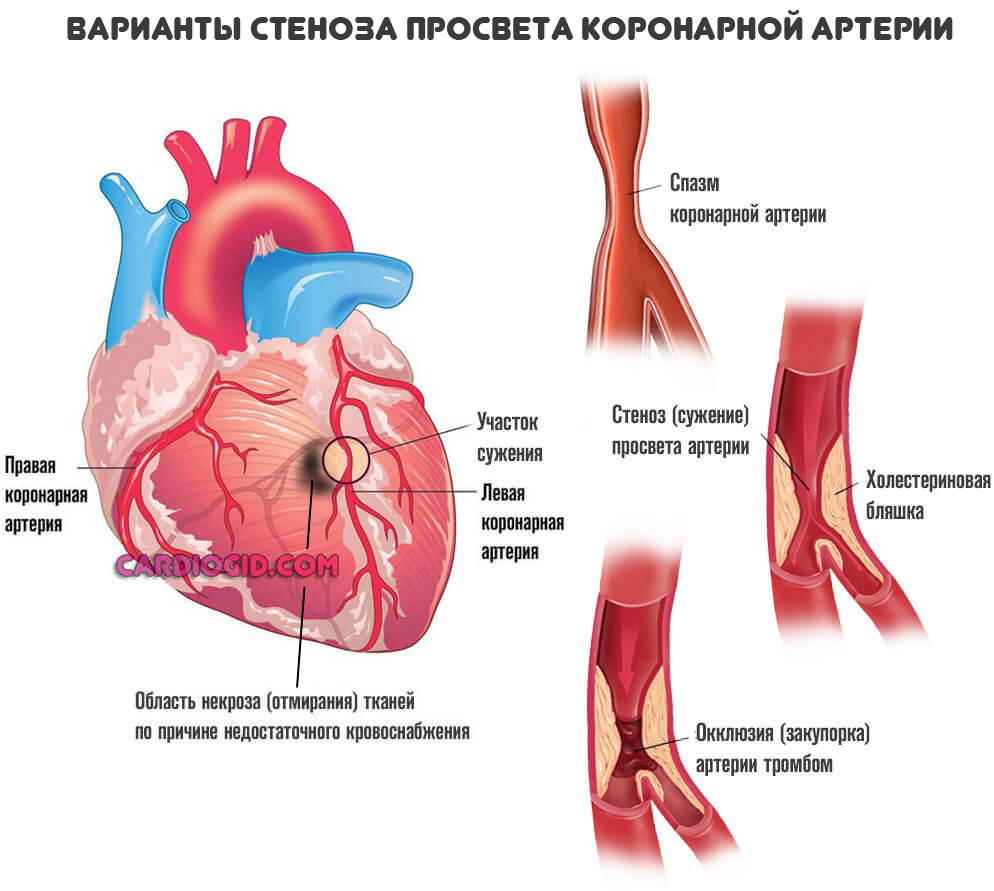
Для обширного инфаркта требуется существенное перекрытие просвета сосудов:
- При окклюзии 30% формируется стенокардия (о симптомах читайте здесь). Это предвестник неотложного состояния.
- От 50 до 70% вероятно развитие мелко или крупноочагового поражения.
- Более 70% возникает обширный инфаркт миокарда с почти неминуемым летальным исходом.
Это не аксиома, а эмпирические данные и наблюдения врачей по всему миру. Нередки исключения.

Падение скорости кровотока приводит к снижению сократительной способности сердечной мышцы. Количество жидкой соединительной ткани, которая выбрасывается в большой круг меньше должного. Отсюда усугубление ишемического процесса.
Помимо сердца страдают головной мозг, почки и прочие органы. Состояние несет колоссальную опасность. Если в срочном порядке не разблокировать нормальное кровообращение, не восстановить гемодинамику, наступает обморок, затем смерть пациента.
Виды патологического процесса
Классификация проводится по нескольким основаниям.
Исходя из формы функционального нарушения:
- Циркулярный. Представляет собой один из самых тяжелых типов. Блокируется несколько ветвей коронарного кровообращения (всего существует две артерии, каждая ветвится по ходу впадения в ткани).
Генерализованное нарушение питания приводит к невозможности адекватной трофики. Летальность составляет около 80%, при своевременной помощи и транспортировке в стационар в течение первого часа шансы несколько увеличиваются.
Частично работа пораженной области может сохраняться, омертвение не всегда полное.
- Трансмуральная форма. Точный объем вовлеченных тканей не известен. Но наблюдается тотальный некроз участка, он исключается из функциональной активности. Даже при грамотном лечении, выживании, развивается выраженная сердечная недостаточность по этой причине.
- Собственно крупноочаговый ИМ. Когда в патологический процесс вовлечена группа областей. Обычно располагаются они асимметрично.
В зависимости от локализации можно говорить об инфаркте передней стенки сердца или задней. Первый вариант менее заметен с клинической точки зрения, возможны ложные симптомы или отсутствие выраженной картины.
Классификация проводится по превалирующему симптомокомплексу, вовлечению сторонних органов и тканей:
- Цереброваскулярная форма. Может протекать параллельно с классической. Нарушается трофика нервных скоплений, церебральных структур. Вероятным следствием становится инсульт.
- Аритмический тип. Основным проявлением выступает нарушение частоты сердечных сокращений. Тахикардия или урежение ЧСС протекают параллельно с изменением интервалов между ударами. Процесс представлен экстрасистолией, фибрилляцией.
- Абдоминальная форма. Характерна клиника острого живота. Встречаются тошнота, рвота, невыносимые боли в брюшной полости. Ложно таких пациентов принимают за гастроэнтерологических и отправляют в соответствующее отделение. Драгоценное время теряется, шансы на выживание падают.
- Астматический вид. Одышка, нарушение сознания, асфиксия и прочие «прелести» прилагаются.
Все четыре называют атипичными, на их долю в совокупности приходится едва ли больше 10% клинических ситуаций по всему миру.
Причины
Факторы развития состояния всегда патологические. Возможны случайные моменты, но они не часто встречаются в практике врачей.
Атеросклероз коронарных артерий
Существует в двух самостоятельных формах. Первая — сужение или стеноз. Возникает преимущественно, у гипертоников и хронических курильщиков. Как начинающих, так и с приличным стажем. Обратить вспять явление возможно.
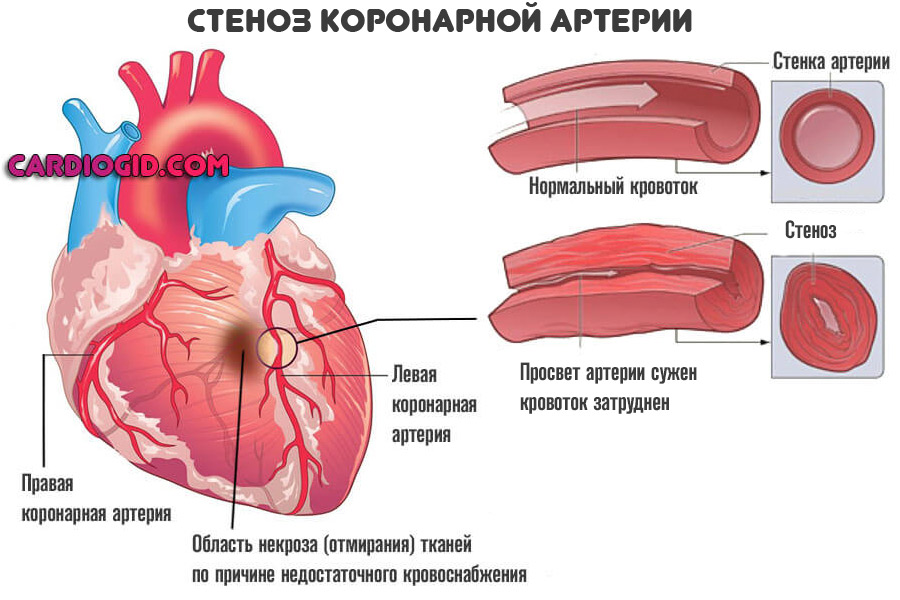
Второй тип касается окклюзии или закупорки. То есть перекрытия просвета сосуда инородным предметом. Таковым может быть холестериновая бляшка, тромб, воздушный пузырь и прочие объекты.
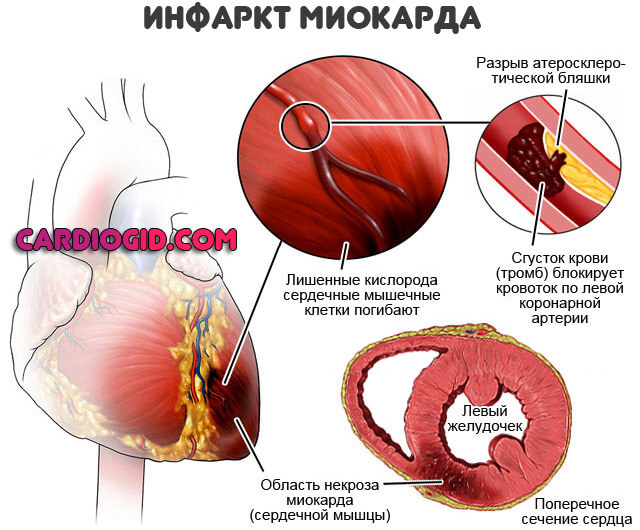
Основной контингент пациентов с инфарктом, лица, имеющие стенокардию в анамнезе или же курильщики, люди со значительным ожирением, сахарным диабетом. За этими группами больных наблюдают особенно тщательно.
Возможно рефлекторное сужение сосудов. Формально это все тот же атеросклероз, но протекающий сию минуту в результате непатологических факторов. Подавляющее большинство случаев связано со вхождением в холодную воду при купании. Итог — остановка сердца или инфаркт.
Дополнительную угрозу представляет нахождение в реке/озере. После резкого нарушения гемодинамики падает трофика (питание) головного мозга. Организм отвечает на это потерей сознания. Возможно утопление. Находящимся поблизости людям нужно быть настороже.
Стрессовая ситуация
Интенсивная психоэмоциональная нагрузка приводит к выбросу в кровеносное русло избыточного количества кортизола, норадреналина, гормонов гипофиза и коры надпочечников.
Возникает рефлекторное сужение коронарных артерий (спазм) с развитием гемодинамического нарушения, что может стать причиной обширного инфаркта.
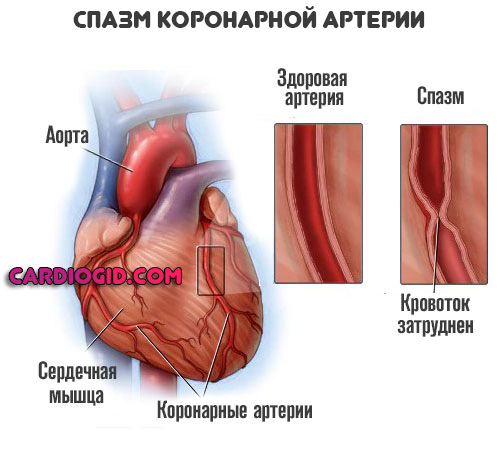
Физическая перегрузка
Оказывает идентичное влияние на тело. Выброс гормонов приводит к сужению сосудов. Картина дополняется учащенным сердцебиением, более высокой кардиальной активностью.
Растет давление, артерии стенозируются дальше. Особенно рискуют недостаточно тренированные пациенты и с заболеваниями сердечнососудистой системы в анамнезе. Необходимо соизмерять свои возможности и физические потребности.
Высокие показатели АД
Инфаркт обширный развивается в результате резкого скачка артериального давления. Механизм опять идентичен. Возникает стеноз, падает интенсивность кровообращения.
Дополнительный фактор — нарушение выброса жидкой соединительной ткани в большой круг. Аортальный клапан перекрыт или же спадается недостаточно после систолы (толчка). Соответственно, кислород и питательные вещества в миокард поступают в неадекватной мере.
Ожирение
Считать значительную массу тела непосредственной причиной инфаркта неправильно. Практика давно пересмотрена в странах Европы, такие суждения сохраняют приверженцы советской школы и иже с ними.
Высокий вес действительно оказывает некоторое влияние на сердце. Развивается повышенная нагрузка, частота сокращений растет, поскольку человек постоянно переносит интенсивную физическую активность.
Этиологический (первопричинный) момент — нарушение липидного обмена. Жирные соединения откладываются на стенках сосудов, вызывают их закупорку. При перемещении и отрыве бляшки возможно полное перекрытие кровотока и стремительный летальный исход.
Нарушения со стороны церебральных структур
Центральная нервная система руководит кардиальной деятельностью, в частности выработкой электрического импульса в синусовом узле.
Как только сигналы от ЦНС ослабевают, частота сокращений падает. Отсюда недостаточный выброс крови в большой круг, а значит и поступление в кардиальные структуры окажется малым.
Причины развития такой дисфункции головного мозга представляют собой значительный пласт проблем. От вирусных инфекций, опухолей злокачественных и доброкачественных, до врожденных поражений гипоталамуса, прочих синдромов.
Разбираться в вопросе нужно с профильным хирургом.
Аритмии
Сами по себе инфаркт, тем более обширный они спровоцировать не в силах. Но вполне могут вызвать уменьшение сократительной способности миокарда. Чем закончится такой процесс — уже понятно.
Крайне редко некроз тканей может стать исходом травмы грудной клетки. Ушибы, тем более переломы провоцируют компрессию мышечного органа. Возникает механическая ишемия, которая купируется с большим трудом. Требуется срочная операция по восстановлению функциональной активности.
Перечень причин неполный. Определенную роль играют аутоиммунные факторы, но этиология состояния всегда идентична: атеросклероз коронарных артерий, снижение сократительной способности миокарда, недостаточное кровообращение в тканях и их отмирание.
Типичная симптоматика
Признаки зависят от индивидуальных особенностей организма пациента и формы неотложного состояния.
Классические ситуации, коих большинство, сопровождаются такими моментами:
- Боли в грудной клетке — первый симптом инфаркта. Возможны два варианта.
Невыносимые по силе, давящие, жгучие, локализация диффузная, разлитая. Нитроглицерин помогает частично, полной коррекции не наступает.
Дискомфорт может быть средним по интенсивности, но продолжаться более 30 минут. Оба случая требуют вызова скорой помощи и транспортировки в стационар.
- Одышка. В состоянии покоя. Усиливается на фоне физической активности, возможно усугубление прочей симптоматики.
- Аритмия. По типу брадикардии или увеличения частоты сокращений. Обычно оба процесса сменяются на протяжении короткого времени.
- Цианоз носогубного треугольника. Выглядит как синеватое кольцо, окружающее рот, губы.
- Бледность кожных покровов, ногтей, слизистых оболочек.
- Нарушение сознания. Обморочные, синкопальные состояния. Пациент трудно выходит из них.
- Повышенная потливость, гипергидроз.
- Похолодание кончиков пальцев, рук и ног.
Далее проявления определяются конкретной формой патологического процесса.
Симптомы атипичных форм ИМ
Абдоминальный тип:
- Острые боли в животе, в надчревной области. Частично купируются Нитроглицерином, что указывает на кардиальное происхождение.
- Тошнота.
- Рвота без признаков облегчения. Она рефлекторная, потому дискомфорт не ослабевает как при
- отравлении.
Изжога, диспепсические явления.
Цереброваскулярная форма:
- Сильная головная боль. В затылочной, теменной областях. Может быть разлитой, не иметь определенной локализации.
- Вертиго. Вплоть до невозможности ориентации в пространстве. Вестибулярный аппарат не функционирует нормально из-за поражения мозжечка, его ишемии.
- Тошнота без рвоты.
- Потеря сознания. Может быть неоднократной в течение одного эпизода неотложного состояния. Глубокие обмороки требуют срочной помощи.
Инсульт становится закономерным итогом ишемии головного мозга.
Аритмическая форма:
- Тахикардия или урежение частоты сердечных сокращений.
- Ощущение замирания в груди, переворачивания, пропускания ударов.
- Астматический тип:
- Удушье, асфиксия. Усиливается в ночное время и в положении лежа.
- Увеличение ЧСС.
Болевой синдром минимален или полностью отсутствует.
Для отграничения состояний пациент в срочном порядке транспортируется в стационар. Далее показаны неотложные мероприятия.
Диагностика
Проводится в больнице. Сразу после перемещения пациента в стены учреждения, назначают минимум исследований. Измерение артериального давления, частоты сердечных сокращений, также аускультацию.
Затем начинается стабилизация состояния пострадавшего с применением препаратов на основе органических нитратов и прочих средств.
Обширный, крупноочаговый инфаркт имеет неблагоприятный прогноз в 70% случаев, потому шансы на восстановление и даже приведение положения человека в приемлемое состояние невысоки.
В случае успеха пациента переводят в реанимацию, по мере стабилизации в обычную палату. Затем назначается тщательная диагностика.
Мероприятия:
- Устный опрос и сбор анамнеза для выявления основных моментов.
- Измерение артериального давления, частоты сердечных сокращений. Постфактум, для установления состояния и успеха первичных действий.
- Электрокардиография. Для выявления последствий и причин.
- Эхокардиография. Дает возможность увидеть все осложнения, органические дефекты. Считается основным способом диагностики.
- Суточное мониторирование по Холтеру если есть показания.
- МРТ грудной клетки.
Дифференциальная методика требует проведения специальных тестов. Щеткина- Блюмберга и прочих (для выявления поражения органов пищеварительного тракта). Задача срочной дифференциации лежит на врачах.
Лечение
Терапия инфаркта миокарда обширной степени направлена на восстановление жизнедеятельности хотя бы в приемлемом объеме.
Сразу после поступления в стационар назначаются средства для нормализации частоты сердечных сокращений (Атропин, Эпинефрин), но с большой осторожностью и только по показаниям.
Показано применение тромболитиков, если причиной состояния стала эмболия сгустком крови.
Далее поддержание достигнутого положения до самостоятельной эпителизации тканей, склерозирования участков. Лечебные мероприятия назначаются в первые 6 часов с момента начала процесса, тогда шансы на успех выше.
По окончании мероприятий нужно провести диагностику и воздействовать на основной диагноз. Кардиологический или нет.
Полного излечения добиться удается крайне редко, такое возможно только в начальный период развития патологии.
Проблема заключается и в другом. Многие состояния, приводящие к атеросклерозу, требуют операции. По стентированию, баллонированию, то есть механическому расширению просвета сосуда или протезированию пораженного участка.
Пациент со столь выраженным нарушением с большой вероятностью не выдержит наркоза и вмешательства.
Прогноз и осложнения
Исход зависит от обширности поражения. Чем больше площадь, тем меньше шансы на выживание (подробнее о последствиях и шансах читайте в этой статье).
Если необходимые действия предпринять в первые несколько часов есть возможность предотвратить дальнейший некроз. Но даже при успехе мероприятий 60% пациентов погибают в первые 2 года, еще 20 в течение 5 лет.
Внимание:
Грамотный подход к реабилитации не гарантирует жизнь, но существенно улучшает прогнозы.
Основные причины летального итога после обширного инфаркта сердца:
- Сердечная недостаточность. Приводит к асистолии (остановке) или же рецидиву некроза. Второй эпизод фатален в 95% ситуаций.
- Инсульт. Острое нарушение кровообращения в головном мозге.
Минимизировать риски можно полностью пересмотрев образ жизни. Отказ от курения, спиртного обязателен.
Физическая активность на минимальном уровне, хотя большинство пациентов с указанным диагнозом становятся инвалидами после перенесенного состояния (поэтапная реабилитация описана здесь).
В заключение
Обширный инфаркт сердца — это острое нарушение кровообращения, в результате сужения или закупорки коронарных артерий.
Восстановление проводится в срочном порядке. Первое, что нужно сделать при подозрениях — вызвать бригаду неотложки. Прогнозы пессимистичны, но шансы есть. Потому следует придерживаться всех рекомендаций лечащего специалиста.
Источник
