Образец карта вызовов инфаркт миокарда
Реаниматология
Констатация смерти менее 2
часов
Констатация смерти более
2 часов
Констатация смерти
Констатация смерти
(повешение)
Констатация смерти (наркоман)
Констатация смерти более суток
Протокол реанимации при крупноволновой фибрилляции желудочков
Протокол реанимации (один фельдшер)
Анафилактический
шок
ИБС. Внезапная
коронарная смерть? Реанимация. Констатация смерти
ОКС без подъема
ST, фибрилляция желудочков, клиническая смерть, реанимация
ОКС с подъемом ST. ФП. Клиническая смерть. Реанимация. Констатация
смерти.
Стриктура трахеи (стеноз трахеи) ОДН 2-3 ст.
Кардиология
Аритмия образец
Артериальная
гипертензия
Желудочковая
бигеминия. Артериальная гипертензия
ИБС. Впервые
возникшая стенокардия. Дорсопатия грудного отдела позвоночника.
Интоксикационная
кардиомиопатия
Медикаментозная
гипотензия
Нестабильная
стенокардия без боли
Нестабильная
стенокардия, болевой синдром без введения НЛС
Нестабильная
стенокардия, болевой синдром, введение НЛС
Нестабильная
стенокардия
Нестабильная
стенокардия
Нестабильная стенокардия
/ ОКС (неверная тактика)
ОКС с подъемом
ST образец
ОКС с подъемом ST.
АВ-блокада. Кардиогенный шок.
ОКС с подъемом ST (нижняя
локализация)
ОКС с подъемом ST
ОКС с подъемом ST (нижняя стенка)
ОКС без подъема ST.
Артериальная гипертензия III ст.
ОКС без подъема
ST. Отек легких.
ОКС без подъема ST
боковая стенка на фоне ПИКС
Q-образующий острый инфаркт миокарда
Пароксизм трепетания предсердий
Пароксизм фибрилляции
предсердий
Подострый инфаркт миокарда. ХСН
Рецидивирующий ОКС с
подъемом ST
СССУ. Задержка
мочи
ТЭЛА
Фибрилляция
предсердий. ХОБЛ
Фибрилляции
предсердий, пароксизм
Фибрилляция
предсердций неопределенной давности
Неврология
Дисциркуляторная
энцефалопатия II стадии
Дорсалгия
грудного отдела позвоночника
Мигрень
ОНМК по геморрагическому
типу. Подострый инфаркт миокарда.
ОНМК образец
ОНМК (синдром
вертебробазилярной недостаточности) ОНМК
(транзиторная церебральная ишемическая атака)
ОНМК – объемное образование ГМ
Повторное ОНМК
Состояние после
эпиприпадка? Медикаментозная гипотензия.
Токсичекая (алкогольная)
энцефалопатия
Транзиторная
ишемическая атака
Транзиторная
церебральная ишемическая атака. АГ 2 ст.
Эпиприпадок.
Последствия инсульта
Эпилептический синдром
Судорожный синдром. ДЦП с гидроцефалией и центральным тетрапарезом
Эпилептический
припадок образец
Онкология
ЗНО.
Гидроторакс
ЗНО с
метастазами и болевым синдромом
ЗНО
молочной железы с метастазами и болевым синдромом
Новообразование
левого каротидного пространства с метастазами
ОМНК. Метастазы
ЗНО в головной мозг?
C-r шейки матки с
метастазами в мягкие ткани малого таза. Выраженный болевой синдром
Терапия
Аллергическая крапивница, генерализованная форма
Анемия
неуточненная (экстренная медэвакуация)
Бронхиальная
астма образец
Бронхиальная
астма, затяжная бронхиальная обструкция
Бронхит
обструктивный
Бронхолегочные
заболевания образец
Запор
(Копростаз)
Крапивница
Крапивница, отек
Квинке
Патологическая реакция на введение лекарства
Пневмония
Пневмония
внебольничная образец
Сахарный
диабет. Гипогликемия.
ХОБЛ (хр.
обструктивная болезнь легких)
Хирургия
Острый
аппендицит
Острый
холецистит
Острый
панкреатит
Острая кишечная непроходимость
Гнойный омфалит образец
Геморрой.
Острый парапроктит
Геморроидальное
кровотечение
Инфицированная
ожоговая рана
Копростаз, кишечная колика
Перианальный
венозный тромбоз
Инфицированная
рана
Варикозная болезнь, трофическая язва голени с кровотечением
ОАСНК, фантомные боли, послеоперационная культя с вторичным заживлением послеоперационной раны
Диабетическая стопа. Гангрена стоп
Тромбоз магистральных артерий нижней конечности, критическая ишемия стопы
Урология
Баланопостит Почечная
колика. Мочекаменная болезнь образец
Острый цистит образец
Острая задержка
мочеиспускания образец
Инфекционные болезни
Ангина.
Инфекционный гастрит
Ветряная оспа
Ветряная оспа образец
Острый
гастроэнтерит
ГЛПС. Геморрагическая лихорадка
Эбола?
КИНЭ образец
Корь
Острый
ларинготрахеит. Стеноз гортани 1 ст.
Лихорадка с
экзантемой образец
Менингококковая инфекция. Менингокцемия
ОРВИ образец
ОРВИ,
фебрильные судороги
ОРВИ,
фаринготонзиллит, гингивостоматит
Рожистое
воспаление голени
Рожистое
воспаление образец
Сибирская язва
Острый тонзиллит образец
Тропическая малярия образец
Травматология
ДТП
ДТП. Сочетанная травма
Закрытая травма живота. СГМ. Гиповолемический шок
2 ст
Закрытая травма живота,
внутрибрюшинное кровотечение. Закрытый перелом ребер.
Инородное тело
гортани
Инородное тело
роговицы
Закрытый пневмоторакс.
Перелом ребер
Колото-резаная
рана грудной клетки. Пневмоторакс.
Открытая ЧМТ.
Ушиб, сдавление ГМ. Перелом основания черепа. Вдавленный перелом лобной,
височной кости.
Отморожение
ушной раковины
Перелом грудины.
Ушиб сердца.
Сотрясение
головного мозга. Вегетососудистая дистония
Укушенная рана
Ушиб головного
мозга. Синдром длительного сдавления.
Флотирующий
перелом ребер
ЧМТ. Травма
гортани
Электротравма.
Термические ожоги. ЧМТ
Примеры
описания различных травм (ссадина, кровоподтек, раны, метки тока,
странгуляционная борозда)
Перелом обеих костей предплечья у ребенка
Ущемление
пальца в кольце
~ ~ ~
Термическая
травма
Инородные
тела
Раны, ушибы,
повреждение связок
Переломы,
вывихи, травматические ампутации
Токсикология
Алкогольное
опьянение
Алкогольное
опьянение. Конфликтная ситуация на вызове
Отравление
органическими растворителями
Признаки алкогольного
опьянения
Признаки
алкогольного опьянения
Передозировка наркотиками
группы опия. Закрытая ЧМТ
Токсическое
действие наркотического вещества
Акушерство и гинекология
Аборт, угроза
выкидыша
Абсцесс
бартолиновой железы
Альгоменоррея
Апоплексия
яичника
Гестозы.
Беременность 32 нед., преэклампсия
Домашние роды образец
Внематочная
беременность нарушенная
Обследование состояния здоровья новорожденного образец
Перекрут ножки
кисты яичника
Роды II
Роды III, свершившийся
разрыв матки, в/утробная гибель плода
Роды на дому
Эндометрит
острый
ЛОР
Артериальная гипертензия с носовым кровотечением
Психиатрия и наркология
Алкогольный делирий?
Алкогольный галлюциноз?
Раздражительность и
озлобление
Шизотипическое расстройство
Безрезультатные вызовы
Вызов1
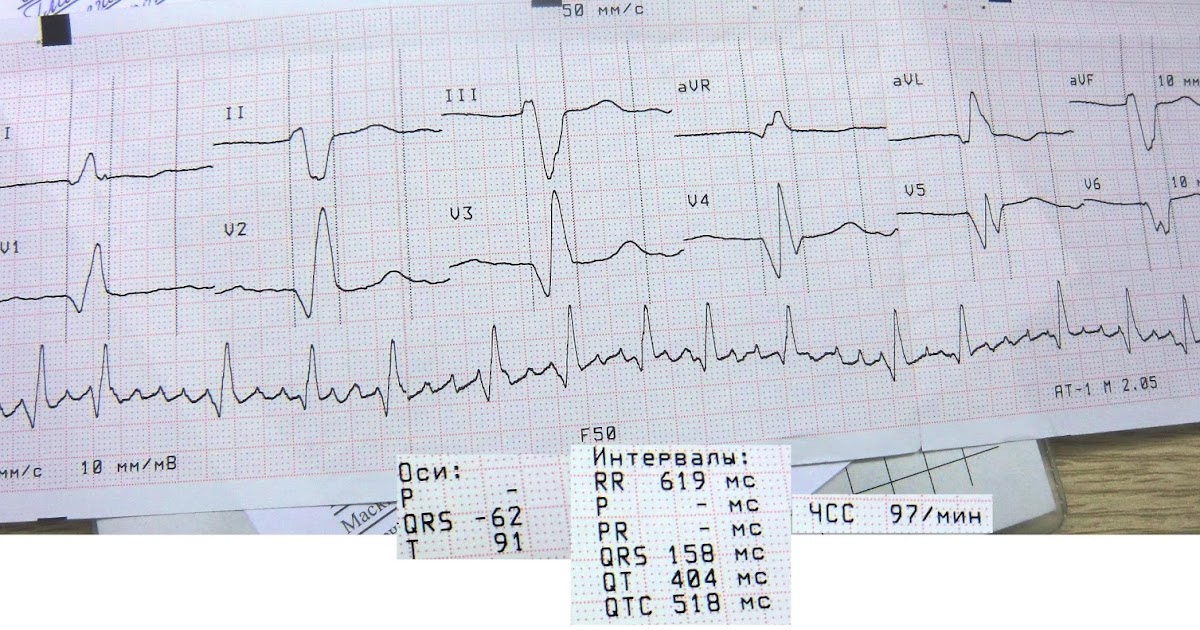
ЭКГ
ЭКГ: ОКС.
Пароксизм желудочковой тахикардии. Аритмогенный шок
ЭКГ: ОКС с подъемом ST
ЭКГ: ОКС с подъемом ST
(нижняя локализация), синдром Фредерика.
ЭКГ: ОКС с подъемом ST.
Фибрилляция желудочков.
ЭКГ: Полная
блокада левой ножки пучка Гиса
ЭКГ: Трепетание
предсердий
ЭКГ: ОКС без подъема ST
ЭКГ: ОКС без подъема
ST. Трепетание предсердий неопределенной давности.
ЭКГ: ОКС
неуточненный. Полная блокада ЛНПГ. Токсическое действие алкоголя
ЭКГ: ОКС с подъемом ST
ЭКГ:
Пароксизмальная наджелудочковая тахикардия
ЭКГ: Полная блокада правой ножки. АВ-блокада 1 степени.
ЭКГ: Постинфарктный кардиосклероз.
ЭКГ: полная блокада правой ножки ПГ в сочетании с рубцовыми изменениями миокарда
Источник
Жалобы. Указываются жалобы пациента на
момент осмотра.
Основными жалобами при
нарушении ритма сердца
являются:
– учащенное
ритмичное или не ритмичное сердцебиение,
– ощущение «кома»
в горле,
– дискомфорт в
области сердца, ангинозные приступы,
– чувство
нехватки воздуха,
– синкопальные
состояния.
Возможно так же
бессимптомное течение.
Анамнез. В анамнезе должно быть
отражено:
– когда возникло
нарушение ритма сердца,
– провоцирующие
факторы,
– периоды разгара
и затихания,
– отмечалось
ли ранее в анамнезе эпизоды аритмии,
– время суток,
когда чаще возникают нарушения ритма сердца,
– опыт применения
антиаритмической терапии, ее эффективность,
побочные эффекты,
– прием
антикоагулянтной терапии,
– указывается
сопутствующая патология с акцентированием на ИБС, ОНМК, заболевания щитовидной
железы, оперативные вмешательства со стороны сердечнососудистой системы (РЧА –
радиочастотная аблация, АКШ аортокоронарное шунтирование, МКШ – мамакоронарное
шунтирование и т.д), перенесенные миокардиты, клапанные пороки,
– что и когда принимал
самостоятельно для устранения
симптоматики
и эффект от их приема,
– постоянная
(базовая) медикаментозная терапия,
– аллергический,
эпидемиологический, гинекологический анамнез.
В объективных
данных указать:
– тяжесть состояния,
– при наличии –
цианоз губ, акроцианоз, похолодание конечностей;
– наличие одышки,
ЧДД,
–
указать PS, ЧСС, дефицит пульса, АД (в том числе привычные
цифры АД).
Провести
терапию и инструментальные исследования в соответствии с Алгоритмами (при проведении
терапии учесть прием препаратов до «03»).
Указать эффект от
терапии включая динамику жалоб и состояния, параметры
гемодинамики и ЧДД.
В случае медицинской
эвакуации указать тяжесть состояния, динамику жалоб, параметры гемодинамики и
ЧДД в процессе и после неё.
При
расширении терапии указывать эффект после каждого из этапов терапии.
Пример:
«Пароксизм
фибрилляции предсердий».
Жалобы: на
приступ учащенного не ритмичного сердцебиения, сопровождающийся учащенным
мочеиспусканием.
Анамнез: Со слов больного, приступ возник
в покое без провоцирующих факторов около 7 часов утра. Самостоятельно принял 40
мг анаприлина в 7.30. Отмечено урежение ЧСС до 120 в мин. В анамнезе: ИБС: стенокардия
напряжения II ФК; приступы нарушений сердечного ритма в течение 10
лет, обследовалась стационарно, диагностировано идиопатическое нарушение ритма
сердца: пароксизмальная форма фибрилляции предсердий. В 2010
г. радиочастотная аблация без
значимого эффекта. Принимает постоянно аллапинин 75 мг/сутки с частичным
антиаритмическим эффектом, кардиомагнил 75 мг/сутки.
Аллергию на медикаменты
отрицает.
Объективно: состояние средней тяжести,
кожные покровы обычной окраски и влажности. Дыхание везикулярное, проводится во
все отделы, симметричное, ЧДД 18 в мин. Пульс 110 в мин., аритмичный,
удовлетворительного наполнения, ЧСС 125 в мин, дефицит пульса 15 ударов. АД
120/80, привычное 120/80, максимальное 140/80 мм рт.ст.
Мочеиспускание учащено,
безболезненное, моча светло-желтая, прозрачная.
ЭКГ: ритм фибрилляции
предсердий с ЧСС 126 в мин., нормальное положение электрической оси сердца.
Данных за острые очаговые изменения нет. По сравнению с ЭКГ от 12.11.2015 г. –
пароксизм фибрилляции предсердий.
Провести терапию в соответствии с Алгоритмами.
Эффект после терапии,
целью которого является либо купирование нарушения ритма путем
фармакологической или электрической кардиоверсии, либо достижение целевых
значений ЧСС. Указывается динамика жалоб, состояние пациента, параметры
гемодинамики, ЧДД на всех этапах терапии, данные ЭКГ-исследования.
Медицинская эвакуация и
динамическое наблюдение пациента с нарушениями ритма сердца проводится согласно
тяжести состояния, гемодинамических нарушений и Алгоритмов.
Указывается динамика
жалоб, состояние пациента, параметры гемодинамики, ЧДД во время транспортировки
и после нее.
Источник
(Санкт-Петербург, 2009)
Диагностика.
В анамнезе – факторы риска или клинические признаки ИБС, появление впервые или изменение привычной ангинозной боли.
При нестабильной стенокардии появление впервые частых или тяжелых ангинозных приступов (или их эквивалентов), ухудшение течения имевшейся ранее стенокардии, возобновление или появление стенокардии в первые 14 дней развития инфаркта миокарда. Особенно опасно возникновение впервые ангинозной боли в покое.
При инфаркте миокарда ангинозный статус, реже другие варианты начала заболевания:
астматический (сердечная астма, отек легких),
аритмический (обморок, внезапная смерть, синдром МАС), цереброваскулярный (острая неврологическая симптоматика),
абдоминальный (боль в надчревной области, тошнота, рвота),
малосимптомный (слабость, неопределенные ощущения в грудной клетке).
В первые часы заболевания изменения ЭКГ могут отсутствовать или быть неопределенными, в части случаев регистрируются подъем сегмента ST в двух и более смежных отведениях или острая (предположительно острая) блокада левой ножки пучка Гиса с формированием патологического зубца Q в дальнейшем.
Через несколько часов от начала заболевания положительные биохимические маркеры некроза миокарда (в частности, положительный тест с тропонином Т).
Основные направления дифференциальной диагностики.
При нестабильной стенокардии в большинстве случаев – с кардиалгиями, внекардиальными болями, редко – с ТЭЛА, острыми заболеваниями органов брюшной полости (панкреатитом и др.).
При инфаркте миокарда в большинстве случаев с нестабильной стенокардией, кардиалгиями, внекардиальными болями, ТЭЛА, острыми заболеваниями органов брюшной полости (прежде всего с панкреатитом и др.), иногда с расслаивающей аневризмой аорты, спонтанным пневмотораксом
Помощь при ОКС
1. Базисная терапия:
– ацетилсалициловая кислота (аспирин) – 0,25 (разжевать);
– клопидогрел (плавикс) – 300 мг внутрь;
– гепарин 5000 ЕД внутривенно;
– пропранолол (обзидан, анаприлин) – 20-40 мг или метопролол
(беталок, эгилок) – 25-50 мг внутрь или сублингвально.
2. При ангинозной
боли:
– нитроглицерин аэрозоль (нитроминт и др.) под язык повторно: в зависимости
от выраженности боли и состояния пациента:
– морфин до 10 мг либо фентанил 0,05 – 0,1 мг с 2,5-5 мг
дроперидола;
– оксигенотерапия.
3. При сохраняющейся
или рецидивирующей ангинозной боли или острой застойной сердечной
недостаточности:
– 10 мг нитроглицерина (перлинганит и др. водные растворы
нитроглицерина) в 100 мл изотонического раствора натрия хлорида в виде
постоянной в/в инфузии. Увеличивая скорость введения с 25 мкг/мин до получения
эффекта, под контролем АД.
4.Стабилизировать АД
и ЧСС на привычных («рабочих») для пациента значениях.
Примечание. Для
оказания неотложной помощи (особенно в первые часы заболевания или при
осложнениях) показана катетеризация периферической вены, следует обеспечить
готовность к проведению сердечно-легочной реанимации.
Врачи специализированных бригад СМП при наличии дополнительных
показаний (сохраняющаяся или рецидивирующая ангинозная боль, артериальная
гипертензия) и при условии обеспечения контроля показателей гемодинамики и
сердечного ритма могут начинать лечение с внутривенного введения
β-адреноблокаторов:
Пропранолола (по 1 мг повторно через 3-5 минут до достижения
клинического эффекта, но не более 6-8 мг) или метопролола (по 5 мг повторно
через 5-10 до эффекта, но не более 15 мг).
Для проведения инвазивного вмешательства (баллонная
дилатация, стентирование) госпитализировать пациентов с учетом минимального
времени транспортировки.
Север – Больница №2, Центр им. В. А. Алмазова, Медицинская академия им.И. И. Мечникова;
Центр – Мариинская больница, Покровская больница, ВМА им. С.М.Кирова, Медицинский университет им. И. П. Павлова.
Клинический пример
Прибытие на вызов 19:05.
Мужчина, 51
г. Инвалид 3 гр. Жалуется на давящую боль под левой
лопаткой, ощущение удушья за в/3 грудины и в шее. Вышеописанные жалобы
беспокоят вторые сутки. Периодически боли уменьшаются, затем усиливаются.
Перенес ОИМ в 2008 г.
Принимает кардикет, верошпирон, фуросемид, предуктал, метопролол.
ЧСС 95 в мин. Пульс аритмичный. АД 130/80 мм рт ст. Систолический шум. Дыхание
везикулярное.
ЭКГ. 19:07. Трепетание предсердий. Отклонение ЭОС влево. Блокада правой ножки, передне-верхнего разветвления левой ножки пучка Гиса. Патологический
зубец Q в V2 –V6.
Ds. ИБС. ОКС. Трепетание предсердий, неправильная
форма. (I20.0, I49.9)
Промедол 20 мг/мл – 1 мл в/в на физрастворе;
Метоклопрамид 0,5% – 2 мл в/в;
Фраксипарин 0,6 мл п/к;
Ацетилсалициловая кислота 0,25 внутрь;
Панангин 10 мл, Коргликард 0,6% – 1 мл в 200 мл физраствора
в/в капельно.
Боль до конца не купировалась.
Прибытие в стационар 19:50.
***
Мужчина 50 лет, узбек. В 04:20 обратился на подстанцию СМП с жалобами на боли в области сердца. Контакт с больным затруднен из-за плохого владения русским языком. Не может определить характер боли. Боль появилась около 00:00 часов. Наличие хронических заболеваний отрицает. Алкоголь в течение суток не употреблял.
Ясное
сознание, кожа обычной окраски и влажности. Дыхание везикулярное. ЧД =
18 в минуту. ЧСС = 70 в минуту. Ритм правильный. АД = 130/80 мм рт ст.
Живот мягкий, безболезненный.
ЭКГ. Синусовый ритм. Элевация сегмента ST в V1 – V3.
Ds. Острый коронарный синдром с подъёмом ST. (I21.0)
Назначено:
Sol. Promedoli 20 mg/ml – 1 ml в/в (с целью купирования болевого синдрома),
Sol. Fraxiparini 0,6 ml п/к.,
Tab. Acidi Acetylsalicylici 0,25 внутрь.
Боли купировались. В 05:00 больной доставлен на носилках в п/о больницы №2.
***
09:18.
Вызов к больному 67 лет. Жалобы на
постоянные ноющие боли за грудиной,
чувство нехватки воздуха, сильную общую
слабость. Со слов больного, боли появились
около полутора часов назад, самостоятельно
принимал корвалол. В последние дни
беспокоили неприятные ощущения за
грудиной. Никуда за медицинской помощью
не обращался. У участкового врача
поликлиники не наблюдается. Хронические
заболевания отрицает. Постоянно никаких
лекарств не принимает.
Объективно.
Состояние удовлетворительное. Ясное
сознание. Спокоен. Кожа обычной окраски
и влажности. Дыхание везикулярное,
хрипов нет. ЧДД=16 в минуту. ЧСС 60 в минуту.
АД = 150/100 мм рт.ст. Тоны сердца ясные,
ритмичные. Язык влажный, чистый, живот
мягкий, безболезненный.
ЭКГ.
Ритм синусовый, правильный, подъем ST
в II,
III, aVF, депрессия
ST в aVR,
aVL, V1
-V3.
Ds.
Острый инфаркт миокарда
(I21.9)
С
целью обезболивания назначено: Sol.
Morphini 10 mg/ml – 1 ml (одна
ампула) Врач: —— Инъекцию выполнил
фельдшер ———.
Heparini
5000 ME в/в, Aer.
“Nitrospray”1 доза под
язык.
Боли
уменьшились. Отмечается улучшение. В
10:10 больной доставлен в п/о больницы №2
на носилках.
***
Источник
Неотложная помощь при гипертоническом кризе
Острый трансмуральный инфаркт миокарда – одна из тяжелейших форм патологии. На остром этапе пораженный участок сердца отмирает, боль обычно проходит. Если оставить это состояние без внимания, патология будет прогрессировать. Крупные кровеносные сосуды и сердечная мышца подвергнутся значительным некротическим поражениям.
Трансмуральный инфаркт – что это такое? «Транс» – значит «сквозь», «через». При этой форме инфаркта очаг поражения пронизывает ткани сердечной стенки насквозь, включая наружную (эпикард) и внутреннюю (эндокард) оболочки. Прочие разновидности инфаркта не задевают эпикард и эндокард, поражая лишь средние ткани сердечной мышцы.
Трансмуральные (проникающие) некрозы могут быть мелко- и крупноочаговыми. Чаще они локализуются в области передней стенки миокарда, в левом желудочке. Проникающие некрозы правого желудочка регистрируются в 1/5 случаев, у трети больных процесс затрагивает предсердие. Выделяют несколько фаз трансмурального инфаркта:
- Острейшая – до двух часов;
- Острая – до 10 суток;
- Подострая – 10-56 дней;
- Рубцевания – от 56 дней до шести месяцев.
Прогнозы при мелкоочаговых трансмуральных поражениях сердечной мышцы обычно благоприятные. Но каждый рецидив подобного инфаркта масштабнее предыдущего, а восстановление более продолжительно и менее эффективно. Большую опасность здоровью и жизни представляет крупноочаговый некроз тканей, когда поражение распространяется не только на всю глубину сердечных оболочек, но и по значительной площади тканей.
Инфаркт передней стенки миокарда сопровождается выраженными болями в груди даже в состоянии покоя.
Проникающий инфаркт миокарда развивается, как и остальные формы патологии. Проход венечной артерии перекрывает холестериновая бляшка. Сердечная мышца испытывает недостаток кислорода и жизненно необходимых веществ, но в обычном состоянии большой опасности это не представляет.
При возникновении эмоционального или физического перенапряжения скорость кровотока возрастает, около бляшки образуется «завихрение». Оно поражает стенку сосуда и приводит к образованию тромба, еще более осложняющего кровоснабжение сердечной мышцы. На перерастание ишемической болезни в инфаркт влияют определенные факторы:
- пожилой возраст (старше 45 лет);
- генетическая расположенность;
- некоторые хронические заболевания (атеросклероз, стенокардия);
- высокий уровень холестерина;
- излишний вес;
- табакокурение;
- малоподвижный образ жизни;
- частый стресс;
- неправильное питание.
Иногда заживший рубец, оставшийся после переднего проникающего инфаркта, мешает работе сердца. Подобное обстоятельство может спровоцировать образование некротического очага на задней стенке сердечной мышцы.
Инфаркт миокарда на сегодня является одним из самых распространенных недугов сердечно-сосудистой системы. Большой риск летального исхода заставляет задуматься о причинах и профилактике инфаркта.
О причинах и механизмах развития инфаркта миокарда может рассказать презентация в кабинете любого терапевта. Этот страшный недуг связан с возникновением тромба в коронарной артерии. Патогенез инфаркта миокарда достаточно прост: разрыв атеросклеротической бляшки приводит к тому, что в коронарной артерии начинают активно образовываться тромбозные частицы. Сосуд закупоривается и кровоток нарушается. Вследствие этого начинается процесс омертвения тканей сердечной мышцы.
Причинами инфаркта миокарда чаще всего становятся бляшки на стенках сосудов или резкие спазмы их стенок. Наиболее подвержены этому заболеванию люди с заболеваниями сердечно-сосудистой системы, старшего возраста, люди, склонные к полноте и ожирению, диабетики, курящие. Часто при ранее перенесенном инфаркте некоторое время спустя возникает повторный приступ.
Инфаркт миокарда на фото электрокардиограммы выражен нетипичным сердечным ритмом. Перепады и резкие скачки указывают на наличие проблемы и требуют немедленного оказания помощи больному.
Видов этого недуга существует очень много, они делятся и по месту возникновения, и по глубине поражения и тд. Классификация инфаркта миокарда включает насколько моментов:
- Место возникновения некроза: левый или правый желудочек, верхняя часть сердца, межжелудочковая перегородка.
- Величину очага: обширный и мелкоочаговый.
- Глубину поражения тканей сердца – определяется количеством захваченных слоев сердца.
- Продолжительность и временя возникновения: моноциклический, затяжной, рецидивирующий и повторный.
Наиболее опасным является трансмуральный инфаркт миокарда. Он охватывает все слои сердечной мышцы. Изменения, происходящие в это время, являются необратимыми. Ткани отмирают вследствие увеличения количества тропонина в сосудах. Чаще всего это обширная форма инфаркта. Мелкоочаговый инфаркт миокарда отличается наличием нескольких зон развития некроза тканей. В основном такая форма наблюдается в случае поверхностного поражения сердечной мышцы.
Острый инфаркт миокарда является причиной высокой смертности пациентов. Иногда человек умирает еще до оказания ему врачебной помощи. Четверть пациентов не доживают до стационарного размещения в больнице. Еще столько же людей умирает в течение ближайшего времени. При этом, несмотря на стереотипы, приступ может протекать абсолютно бессимптомно и безболезненно.
Атипичные формы инфаркта миокарда также отличаются симптоматическими проявлениями. При поражении нижних отделов желудочка возникает боль, схожая по дислокации и характеру на гастрит. В таком случае выделяют гастритический инфаркт миокарда. Если наблюдается сильный сухой кашель, затрудненное дыхание и заложенность грудного отдела, скорее всего, у человека возник приступ в астматической форме недуга.
Безболезненный вариант приступа является предвестником долгого периода реабилитации и тяжелого лечения. В основном наблюдается ухудшение настроения, дискомфорт в области груди, повышенная потливость. Такой форме заболевания наиболее подвержены пожилые люди и больные сахарным диабетом.
Симптомы могут быть явными и скрытыми. Самым очевидным признаком того, что у человека есть подозрение на инфаркт, является резкая боль в груди. Приступ может длиться всего пару минут, а может и на длительный срок оставаться ноющая боль, отдающая под левую лопатку, в подбородок или левую руку. Также часто наблюдается одышка, потливость, слабость, головокружение и тошнота.
ЭКГ при инфаркте миокарда помогает распознать его как можно скорее. Поэтому при первом же подозрении стоит обратиться в больницу для проведения этого исследования.
Также нелишним будет регулярный осмотр у кардиолога, особенно для людей преклонного возраста и пациентов с проблемами сердца. Кардиограмма при инфаркте миокарда демонстрирует скачки сердечного ритма, указывает на проблему благодаря отличию графика от нормальных показателей.
Также диагностика инфаркта миокарда включает в себя комплекс следующих процедур:
- общеклинический анализ крови;
- определение биохимического состава крови;
- ультразвуковое и рентгенографическое исследование сердца.
Такая комплексная диагностика, вместе с жалобами пациента на симптомы инфаркта дает максимальное представление о локализации инфарктного очага, его размерах и общем состоянии сердечно-сосудистой системы.
Доврачебная помощь при инфаркте миокарда способна спасти жизнь пострадавшему от недуга человеку. Если вовремя доставить больного в медицинское учреждение, дать необходимые лекарства и обеспечить покой, лечение пройдет гораздо быстрее и легче.
Первая помощь при инфаркте миокарда заключается в обеспечении как можно скорейшего прибытия бригады скорой помощи и доставки пациента в больницу. Кроме вызова скорой помощи, нужно дать лекарственные препараты. Острый инфаркт миокарда предполагает неотложную помощь в виде предоставления купирующих боль препаратов. Нужно разжевать аспирин, принять под язык нитроглицерин. По возможности нужно предоставить человеку стакан воды и таблетку анальгина.
Чтобы исключить лишнюю нагрузку на сердце и легкие нужно помочь больному принять удобную позу, расслабиться. Одежду, стесняющую грудную клетку и шею нужно расстегнуть и обеспечить свободный доступ свежего воздуха. Если произошла остановка дыхания, а пульс замедлился, нужно провести реанимирующие мероприятия: непрямой массаж сердца и искусственное дыхание.
Неотложная помощь при инфаркте у женщин и мужчин в разы увеличивает шансы больного человека на благоприятный исход. Конечно, здоровье уже подорвано, но все же исключение летального исхода значит немало.
Под диагнозом инфаркт мозга принято понимать достаточно сложное с точки зрения медицины расстройство, которое может привести в дальнейшем к необратимым последствиям. Как показывают исследования, возникновение инфаркта связано с возникновением в организме человека огромного множества факторов, среди которых первое место занимает именно тромбоз сосудов.
Рассмотрев, что это такое – инфаркт головного мозга, нужно обратить внимание на характерную симптоматику расстройства, которые стоит отметить следующим образом:
- Отмечается онемение фактически половины тела человека, а также, некоторая слабость, которая не дает возможности комфортно чувствовать себя в повседневной жизни.
- В конечностях наблюдается такое явление как потеря чувствительности (порой возникает ситуация, когда человек не чувствует полностью своих конечностей).
- Порой, одним из характерных признаков наличия инфаркта мозга служит формирование интенсивной головной боли, не стоит списывать этот фактор на мигрени.
- Человек говорит с несколько затрудненной речью, наблюдается бессвязность, при этом, другие люди не могут его понять. Способствует этому некоторая легкая оглушенность, создается ощущение, что человек находится в состоянии тумана.
- Отдельного внимания, рассматривая, какими бывают в случае инфаркта мозга симптомы и последствия, заслуживает нарушение ориентации человека в пространстве и времени. Порой может создаться такое впечатление, что человек совершенно не знает куда идет, его необходимо все время направлять и помогать ему в достижении точки прибытия.
- Среди других осложнений можно назвать и возникновение рвоты, тошноты, при наблюдении такого состояния стоит незамедлительно обратиться к специалистам в клинику, где будет поставлен правильный диагноз и начато лечение.
- 1 Причины развития аритмии
- 2 Низкое давление при высоком показателе пульса
- 3 Высокое давление при сильном пульсе
- 4 Первая помощь
- 5 Риски, связанные с аритмией и давлением
- 6 Симптомы болезни
- 7 Диагностические мероприятия
- 8 Как лечить аритмию при скачках давления?
Источник
