Обострение сердечной недостаточности симптомы
23 января 20191381,3 тыс.
Почти все болезни сердца, врождённые и приобретённые, проявляются сердечной недостаточностью (СН), если отсутствует адекватное лечение. Она — главный спутник и следствие пороков сердца, инфаркта, аритмий, атеросклероза сосудов.
Как правило, сердечная недостаточность – хроническое, медленно прогрессирующее заболевание. В некоторых случаях недостаточность сердца может проявляться в острой форме. Последней проблеме и посвящена настоящая статья.
Что такое острая сердечно-сосудистая недостаточность (ОСН)?
Неспособность сердца нормально выполнять свои функции, свидетельствует о развитии синдрома СН. Острая его форма проявляется жизнеугрожающими состояниями и является одной из самых распространённых причин смерти.
При острой недостаточности (ОН) может быть нарушена функциональность одного или обоих желудочков, предсердий. По локализации дисфункции выделяют недостаточность левых и правых отделов миокарда.
ОСН протекает:
- с симптомами застоя крови;
- с резким ослаблением способности к сокращению миокарда (кардиогенный шок);
- как усугубление хронической СН.
Кардиогенный шок может развиться:
- как реакция на боль (рефлекторный);
- как следствие аритмии (аритмический);
- при больших поражениях при инфаркте (истинный).
Различные классификации разделяют недостаточность сердца и сосудов. Термин «острая сердечно-сосудистая недостаточность» употребляют для состояния с сочетанием обеих патологий, объединенных общностью условий, причин, механизмов их зарождения и развития.
Кардиогенный шок является такой патологией. По МКБ-10 его код R57.0: шок, не классифицируемый в других рубриках. Острая же сердечная недостаточность имеет в этом классификаторе код I50.
Патогенез и этиология ОСН застойного типа зависит от локализации.
Левожелудочковая
Характеризуется застоем крови в лёгочном круге кровообращения (как и левопредсердная). ОСН левого желудочка появляется при различных заболеваниях, особенно часто при болезнях сердца. Наиболее часто такое осложнение даёт инфаркт.
При ОСН левого желудочка часто развивается отек легких. Отёк лёгких — состояние, при котором ткани легких заполняются жидкостью. Нарушается газообмен и организм испытывает кислородное голодание. Различают интерстициальный (сердечная астма) и альвеолярный отёк лёгкого. Последний — опаснее и тяжелее.
Приступы сердечной астмы мучают больного по ночам: ощущается нехватка воздуха, удушье, появляется кашель. При альвеолярном отёке лёгкого симптомы тяжелее, а их развитие весьма стремительно. Уже через несколько минут от начала первых признаков альвеолярного отёка лёгких может наступить смерть.
Левопредсердная
Острая СН застойного типа левого предсердия также проявляется сердечной астмой и отеком легких. Самой распространённой причиной сердечной недостаточности левого предсердия является митральный стеноз.
Правожелудочковая
ОН правого желудочка связана с повреждением лёгочной артерии. Проявляется снижением сократительной функции правого желудочка, нарушением газообмена, резким расширением сердца и легочной артерии, застоем в большом круге кровообращения.
Чаще всего этот синдром развивается при острой закупорке тромбом лёгочной артерии.
Признаки
При острой СН левых отделов сердца наблюдаются:
- кашель и хрипы в лёгких;
- выделения в виде мокроты с пеной;
- затруднённость дыхания в положении лёжа (ортопноэ);
Для острой недостаточности правого желудочка характерны:
- вздутие вен на шее;
- визуально заметное увеличение печени;
- желтизна кожи;
- отеки;
- боль в правом подреберье;
- цианоз пальцев, ушей, носа.
При прослушивании сердца заметно появление характерного тона, границы сердца расширены, сердечный ритм учащённый.
Особенности проявления у мужчин
У мужчин острая сердечная недостаточность часто встречается в молодом возрасте. До 50—60 лет частота развития инфаркта миокарда у мужчин в 5—6 раз выше, нежели у женщин. Именно инфаркт и ишемическая болезнь сердца, а также курение и алкоголь статистически являются ведущими причинами острой сердечной недостаточности у мужчин.
Симптоматическая картина у женщин
Факторы риска развития сердечной недостаточности у женщин отличаются от таковых у мужчин. Связано это с более поздним развитием патологии у женщин, особенностями женского организма, его перестройкой во время менопаузы. Признаки же синдрома у женщин в целом такие же, как у мужчин, но отличаются более выраженным характером.
Опасность появления острой (и хронической) сердечно-сосудистой недостаточности у женщин резко повышается, если они страдают сахарным диабетом или гипертонией. Мерцательная аритмия — один из факторов риска ОСН— в 1,5—2 раза чаще встречается у женщин.
Адаптационные возможности организма с возрастом уменьшаются. Здоровье женщины после наступления климакса подвергается двойной нагрузке: возрастной и связанной с гормональной перестройкой.
Симптомы перед смертью
За 1—2 недели до летального исхода у многих больных появлялись типичные симптомы:
- боль в сердце;
- одышка;
- аритмия;
- слабость;
- страх смерти.
Немедленное обращение к кардиологу часто может предотвратить (и предотвращает) смерть.
Перед смертью во время приступа обычно наблюдаются симптомы:
- обморок из-за фибрилляции желудочков;
- судороги;
- побледнение и похолодание кожи;
- расширение зрачков;
- судорожное дыхание;
- при аускультации прослушивается маятникообразный ритм сердца.
От начала приступа до остановки сердца такие признаки могут наблюдаться до 2 часов.
Причины заболевания
СН левого желудочка миокарда развивается при:
- дисфункциях клапанов сердца;
- гипертонии;
- кардиосклерозе;
- левожелудочковом инфаркте;
- аневризме сердца;
- гипертрофии желудочка.
Эти и некоторые другие заболевания сопровождаются высокой нагрузкой на левый желудочек миокарда.
Наиболее часто недостаточность левого предсердия появляется при:
- стенозе митрального клапана;
- тромбе в предсердии;
- опухоли предсердия.
Острая СН бывает обусловлена кардиогенными и некардиогенными причинами.
Для левых желудочка и предсердия частыми несердечными причинами ОСН являются
- анемия;
- тиреотоксикоз;
- травмы и опухоли головного мозга.
Среди причин, приводящих к недостаточности правого желудочка:
- острая пневмония, другие заболевания лёгких;
- инфаркт правого желудочка миокарда, межжелудочковой перегородки;
- разрыв аневризмы;
- перикардит;
- болезни почек, печени, опухоли.
Прогрессирование ОСН левого желудочка часто приводит к ОСН правого желудочка.
Помимо заболеваний сердца и несердечных факторов, сердечную недостаточность провоцируют и иные причины:
- злоупотребление алкоголем;
- курение;
- несоблюдение диеты;
- физические и психические перегрузки;
- пренебрежение необходимыми требованиями лечения;
- лекарственная передозировка;
- хирургическое вмешательство.
Сочетание нескольких причин увеличивает риск развития синдрома острой сердечной недостаточности.
Особенности патогенеза у детей
У детей грудного возраста ОСН возникает вследствие врождённых пороков сердца. Позднее к этим причинам присоединяются приобретённые заболевания, не обязательно сердца: ревматизм, аритмии, болезни лёгких, токсикозы.
Часто острая недостаточность сердца у детей — следствие поражения миокарда при воспалении лёгких, вирусных респираторных и кишечных инфекциях, отравлениях, различных формах миокардита, анемии, недостатке витаминов группы B.
ОСН левого желудочка с отеком легкого у детей наиболее часто – следствие ревматических пороков сердца, острого миокардита, инфекционного эндокардита, артериальной гипертензии, аритмий, опухолей миокарда, острого гломерулонефрита.
Правожелудочковая ОСН возникает при различных болезнях лёгких и пороках правого желудочка.
Левожелудочковая ОСН развивается с появлением признаков сердечной астмы и отека легких. Правожелудочковая острая сердечная недостаточность приводит к увеличению печени, а у маленьких детей и селезёнки. Набухание вен на шее характерно для детей старшего возраста, но редко встречается у детей раннего возраста. Отеки встречаются редко.
Ранними симптомами ОСН у грудных детей могут быть:
- желудочно-кишечные расстройства;
- выпирание большого родничка на голове;
- слабая отёчность лица, крестца, половых желёз.
Педиатрическая практика показывает, что ОСН сопровождает многие критические состояния у детей.
Первая неотложная помощь
При острой сердечной—сосудистой недостаточности всегда требуется неотложная помощь специалистов. До их приезда первую помощь должны оказать люди, оказавшиеся во время приступа рядом с больным:
- Вызвать скорую помощь.
- Открыть окна.
- Посадить человека.
- Дать больному нитроглицерин: перорально, сублингвально, валокордин, корвалол.
- Ноги и руки больного опустить в тёплую воду, а лицо обрызгать холодной водой.
- Дать понюхать нашатырный спирт, не допускать потери сознания.
- Наложить жгут на бедро, менять его положение через каждые полчаса.
- При отсутствии пульса начать массаж сердца и искусственное дыхание.
- Сложить руки друг на друга вниз ладонями, расположить в нижней части груди.
- Равномерно нажимать со скоростью 1 толчок в секунду на грудь больного, через каждые 15 толчков делать искусственное дыхание “рот в рот”: 2—3 вдоха, нос больного зажать.
- После 2—3 повторений предыдущего пункта кровоснабжение больного может начать восстанавливаться. При отсутствии результата продолжать попытку реанимации до приезда бригады скорой помощи.
Медики скорой проводят мероприятия для стабилизации состояния больного:
- Проводится кислородная терапия.
- Вводятся обезболивающие, мочегонные, бронходилатирующие, сосудорасширяющие средства — внутривенно, мышечно, перорально.
- Экстренно проводится ЭКГ, анализы крови, при технической возможности другие методы диагностики: рентген грудной клетки, ЭхоКГ, МРТ, КТ.
- Больного доставляют в стационар.
Лечится или нет?
Синдром острой сердечной недостаточности — это всегда осложнение другого заболевания. Даже в том случае, когда до возникновения этого синдрома человек считал себя абсолютно здоровым, а последние обследования никаких отклонений в состоянии здоровья не выявляли. Причин появления острой сердечной недостаточности огромное множество. Это прежде всего заболевания сердца, сосудов, лёгких, почек. Многие из этих болезней протекают бессимптомно, но какой-то момент становится кризисным, возникает ОСН.
Лечение острой сердечной недостаточности — это, в первую очередь, спасение жизни больного и выведение его из критического состояния. Но установление причины, приведшей к ОСН также важно и не терпит отлагательств, поскольку такими причинами могут быть крайне тяжёлые заболевания: инфаркт, инсульт. Устранение синдрома сердечной недостаточности тесно связано с лечением основного заболевания и с тем, лечится или нет это заболевание.
Для улучшения прогноза не только ОСН, но и основного заболевания, её вызвавшего, нужно в короткие сроки осуществить диагностику и провести адекватные лечебные мероприятия, такие как:
- УЗИ сердца;
- коронарографию;
- реваскуляризацию миокарда;
- кардиостимуляцию;
- зондирование лёгочной артерии.
Смерть от острой сердечной недостаточности может наступить через 5—10 минут.
2% населения развитых стран страдают от сердечной недостаточности. Поэтому любые диагностические меры, позволяющие определить вероятность возникновения сердечной недостаточности весьма ценны.
Так, недавно российские и немецкие исследователи предложили использовать томографию и капилляроскопию для определения нарушений кровообращения у больных СН. Такая оценка позволяет определить риск возникновения отеков, а значит, поможет в предотвращении возникновения острой и утяжеления течения хронической сердечной недостаточности.
Лечение
Цель неотложного лечения острой сердечной недостаточности, проводимого в стационаре, — стабилизация гемодинамики и спасение жизни.
Препараты
Вначале определяют вид острой сердечной недостаточности и диагноз основного заболевания, известного или параллельно диагностируемого, какие препараты и мероприятия будут проводиться при лечении:
- оксигенотерапия — для компенсации дефицита кислорода;
- внутривенное введение вазодилататоров, нитроглицерина или нитропруссида при отсутствии гипотонии;
- для лучшего диуреза используются петлевые диуретики — фуросемид, торасемид – внутривенно, посредством инфузии;
- при недостаточном давлением заполнения желудочков миокарда — внутривенное введение жидкости;
- для снятия стресса и улучшения гемодинамики — морфин внутривенно;
- дигитализация при мерцательной аритмии быстродействующими сердечными гликозидами(дигоксин, целанид);
- амиодарон — для медикаментозной кардиоверсии;
- при сильном приступе тахикардии внутривенное введение аденозина;
- внутривенно вводят адреномиметик: допамин, добутамин, норадреналин – средство, улучшающее метаболизм в сердечной мышце;
- эуфиллин (аминофиллин) внутривенно используют при лечении отёка лёгких, для снятия бронхоспазма;
- назначаются ингибиторы АПФ, бета-адреноблокаторы для предотвращения повторного возникновения острой сердечной недостаточности.
Только медикаментозного лечения препаратами при острой сердечной недостаточности бывает недостаточно.
Фибрилляция желудочков требует немедленной электроимпульсной терапии, гемодинамическая нестабильность — экстренного выполнения коронароангиографии. Часто для оценки состояния сердца необходимо установить венозный катетер. Механические способы поддержки кровообращения используются при ожидании трансплантации сердца.
Симптомы ОСН могут уменьшиться и даже устраниться в результате успешно проведённого комплекса мероприятий, но в дальнейшем необходимо продолжение лечения и действия, направленные на более точное выявление основного заболевания.
Образ жизни и питание
Сердечная недостаточность чаще всего возникает как осложнение болезней сердца, поэтому основные рекомендации по диете и образу жизни такие же, как при многих хронических сердечно—сосудистых заболеваниях:
- отказ от курения;
- резкое ограничение алкоголя;
- поддержание нормального веса;
- физическая активность без перегрузок, но регулярная;
- правильное питание с преобладанием свежих овощей, фруктов, нежирных сортов мяса, рыбы, морепродуктов; отказ от жареных, копчёных, консервированных продуктов, сдобы; ограничение калорийности рациона;
- ограничение соли и жидкости;
- исключение эмоциональных перегрузок, стрессов;
- соблюдение всех врачебных предписаний;
- регулярное посещение кардиолога и терапевта;
- позитивный настрой.
Последнюю рекомендацию выполнить особенно трудно, но абсолютно необходимо: депрессивные мысли сами по себе укорачивают жизнь.
Вопросы профилактики
Помимо соблюдения определённых правил в питании и образе жизни необходимо учитывать и те факторы, которые модифицировать невозможно: пол, возраст, наследственность.
Риск возникновения большинства сердечных заболеваний у мужчин до 50 лет выше, чем у женщин, после 50 у женщин этот риск резко возрастает. С возрастом у представителей обоих полов всегда появляются те или иные проблемы со здоровьем.
Внимательное отношение к своему здоровью означает, что человек должен учитывать, когда повышается риск заболеваний, особенно опасных для жизни.
Чем глубже знание о наследственных заболеваниях по отцовской и материнской линии, тем лучше. Многие заболевания сердца наследуются из поколения в поколение. Людям с заболеваниями сердца в их роду следует быть вдвойне осторожными и внимательными к своему здоровью.
Профилактика сердечной недостаточности — дело не только больных, но и их врачей: это составная и неотъемлемая часть в лечении всех сердечных болезней.
Например, часто причиной смерти при операциях аорто-коронарного шунтирования становится острая сердечная недостаточность. Осложнение развивается из—за нарушений в работе миокарда в процессе операции и исходного состояния сердца. Выработка критериев операционного риска, возможность прогнозирования острой сердечной недостаточности при операциях на сердце — важная задача кардиохирургии.
Тромболизис, проводимый в начале развития инфаркта миокарда уменьшает частоту развития острой сердечной недостаточности.
Аналогично, узкие специалисты при лечении различных заболеваний должны учитывать риски для сердца, возникающие в связи с лечением несердечных болезней.
Хроническая форма болезни
Различают острую и хроническую сердечную недостаточность. Если острая СН — синдром, связанный с развитием отека легких или кардиогенного шока, то хроническая форма сердечной недостаточности развивается длительно, иногда незаметно для больного на фоне имеющегося сердечно-сосудистого заболевания.
Симптомы ХСН:
- одышка;
- головокружение, слабость;
- отеки ног;
- скопление жидкости в области живота;
- аритмии.
При хронической форме периодически возникает обострение с усилением симптомов вплоть до развития острой формы СН.
Этот синдром является прогрессирующим, и без лечения больной обречён. Лечение позволяет замедлить развитие СН и улучшить состояние сердца. Очень важно раннее выявление сердечной недостаточности.
Причины хронической сердечной недостаточности в основном те же, что и острой. По наиболее часто используемой классификации Василенко-Стражеско тяжесть ХНС зависит от стадии, которых в этой классификации 3. Третья стадия — самая тяжёлая. В результате стойкой недостаточности кровообращения в жизненно важных органах возникают необратимые изменения.
Полезное видео
Об опасности сердечной недостаточности расскажет следующее видео:
Заключение
Госпитальная летальность при ОСН составляет 4—11%, смертность в течение первого года после выписки 30—36%, и почти в половине случаев не удалось установить причины возникновения недостаточности. Эти результаты эпидемиологических исследований доказывают сложность проблемы: невозможно лечить неустановленное заболевание.
Вместе с тем 80% ОСН составляет острая декомпенсация ХСН. То есть, в конечном счёте именно уже установленная сердечная недостаточность чаще приводит к летальному исходу.
Очевидный вывод: необходимо самое пристальное внимание как к появлению первых признаков сердечной недостаточности, так и к состоянию сердца в целом. Это поможет понять истинные причины развития синдрома. И помочь в решении этой задачи сможет только такое отношение к проблеме и медиков, и их пациентов.
Источник
Сердечная недостаточность — это комплексное расстройство, которое сопровождается падением сократительной способности миокарда, насосной функции и качества кровотока во всем организме.
Заболевание крайне опасно, потому как ткани испытывают ишемию, начинаются дистрофические, а также компенсаторные изменения, которые ставят крест на нормальной работе тела вообще. Помимо самого сердца, страдают печень, почки, головной мозг, мускулатура, легкие.
Симптоматика недостаточно типична на ранних стадиях, но обнаружить патологию можно, посредством профилактических осмотров. Как минимум, требуется эхо- и электрокардиография.
Терапия консервативная, не считая случаев, когда одними медикаментами делу не помочь. В основном это врожденные и приобретенные пороки развития сердца и сосудов, вопрос терапии решается на усмотрение специалиста или группы врачей.
Действовать в любом случае нужно быстро. Болезнь имеет свойство стремительно прогрессировать.
Механизм развития
Сказать точно, как и почему формируется кардиальная дисфункция трудно, потому как встречается огромное количество патогенетических факторов, которые и обуславливают расстройство. Если говорить обобщенно, можно представить усредненную картину.
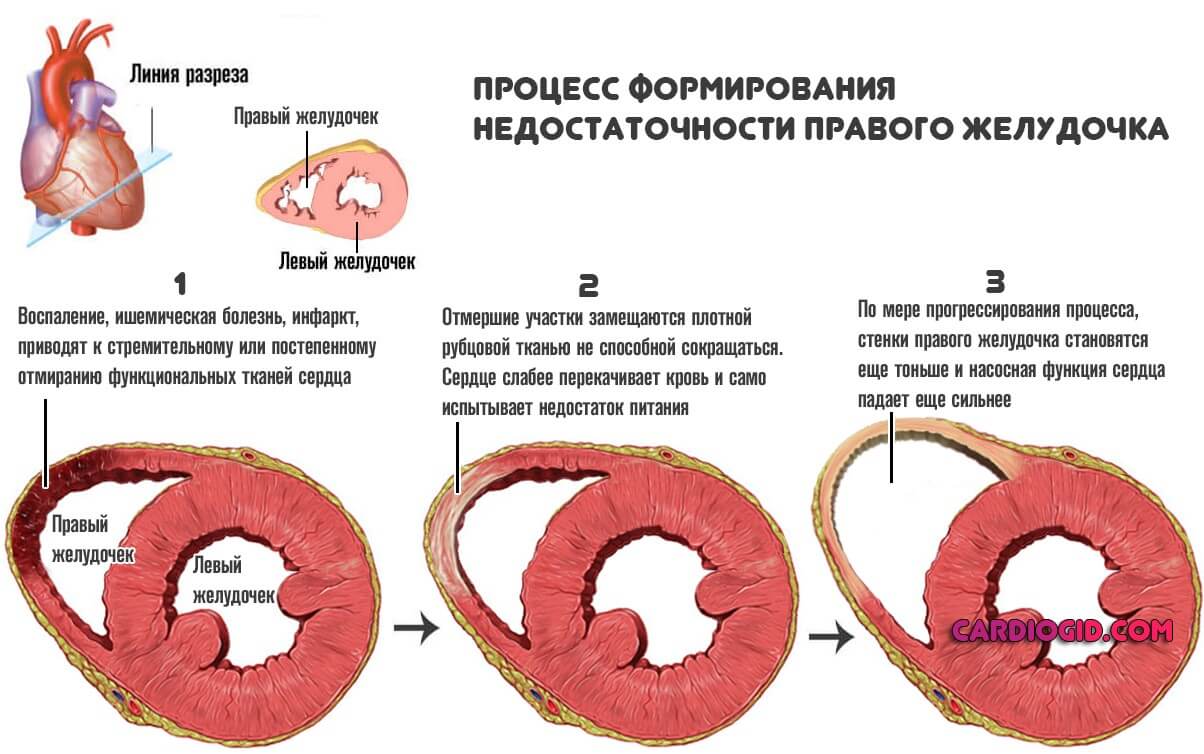
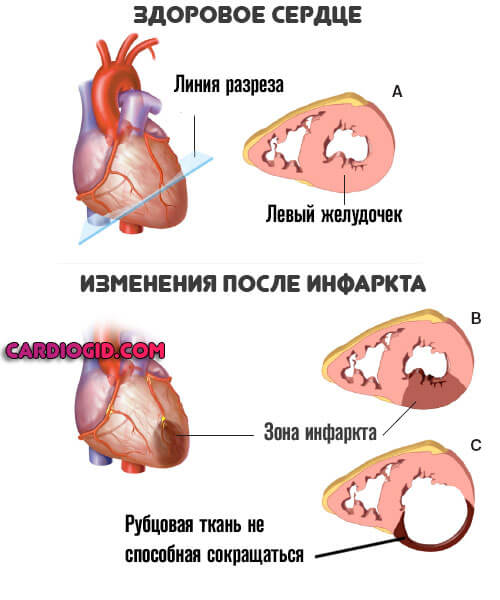
На сердце воздействует негативный фактор. Наиболее часто речь идет о стабильно высоких показателях артериального давления, при котором наблюдается быстрое истощение стенок мышечного органа, перенесенном инфаркте (на его фоне наступает отмирание клеток и замещение их рубцовой тканью).
Подробнее о постинфарктном кардиосклерозе и методах его лечения читайте в этой статье.
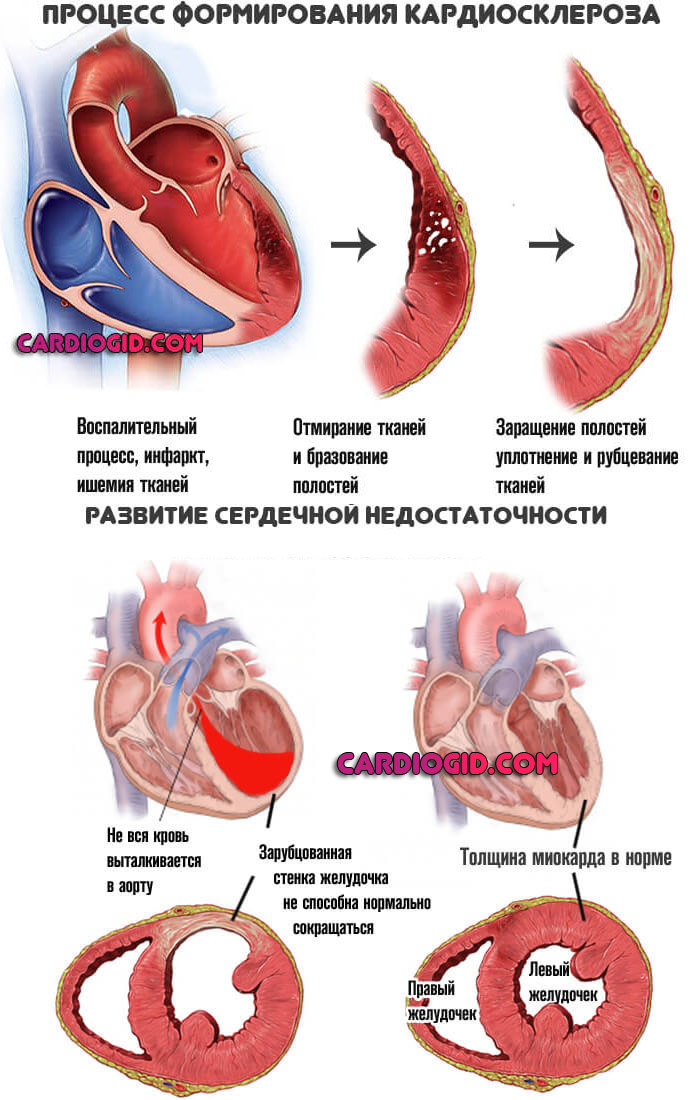
Также в качестве первичного механизма, «спускового крючка» для начала патологии рассматриваются хронические ишемические процессы (например, коронарная недостаточность, при которой орган недополучает полезных соединений и кислорода), атеросклероз, при котором артерии, питающие сердце закупориваются, и интенсивность трофики (питания) падает.
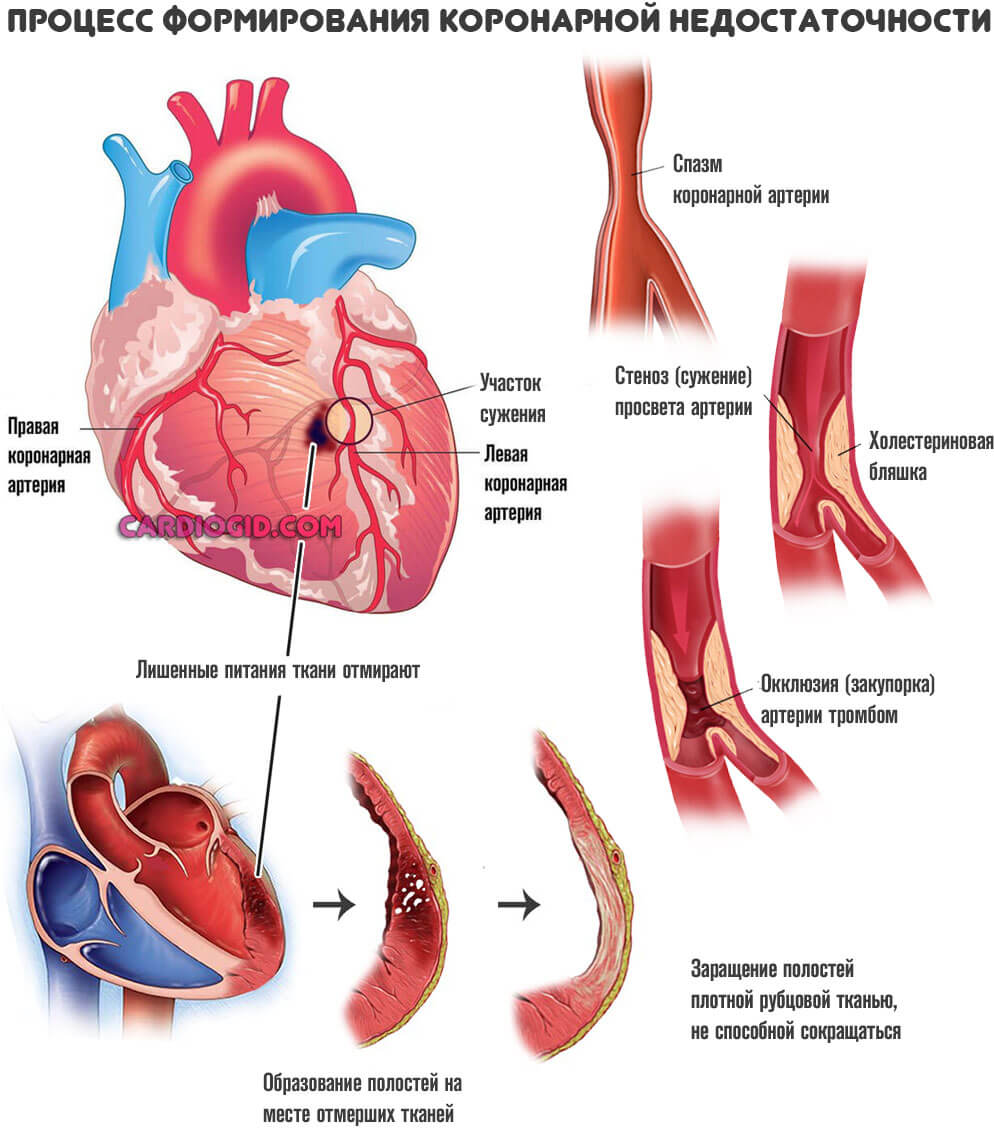
Наконец, фактор развития СН может заключаться в структурных изменениях: на фоне врожденных или приобретенных пороков.
Далее в любом случае наступает трансформация миокарда. Обычно функциональные клетки отмирают и замещаются рубцовой тканью. Орган не может сокращаться с достаточной скоростью и силой.
Падает насосная функция. Удары вялые, неспособные адекватно перекачивать кровь по всему телу.
Страдает и само сердце, поскольку по коронарным артериям поступает недостаточно необходимых веществ. Круг замыкается, разорвать его можно только при назначении лечения и то не во всех случаях. До определенного момента.

Прогрессирование патологического процесса, его скорость, зависит от конкретной причины начала расстройства. В некоторых случаях счет идет на месяцы, в других — на долгие годы.
Медлить в любой ситуации противопоказано, при первых симптомах нужно обращаться к врачу.
Если же нарушение было обнаружено посредством профилактического осмотра, рекомендуется продолжить обследование для установления точного диагноза и определения происхождения нарушения.
Симптомы
Внешние проявления сердечной недостаточности характеризуются отклонениями со стороны легких, центральной нервной системы, сердечнососудистых структур. Клиническая картина напрямую зависит от стадии заболевания. Всего выделяют три основных этапа.
Первая стадия
Латентная или скрытая. Патологический процесс развивается, но обнаружить его пациент не в силах.
Симптомы при сердечной недостаточности отсутствуют, выявляются только при критических физических нагрузках.
Среднестатистический человек не достигает в повседневной жизни и половины требуемого для выявления проблемы показателя по механической деятельности, потому нарушение часто скрыто и не дает о себе знать.
Как ни парадоксально, первыми проблему обнаруживают спортсмены и любители активного отдыха. Они не способны качественно заниматься своим делом.
Наблюдается сильная одышка, рост частоты сердечных сокращений до критических отметок, возможна потеря сознания на пике приступа недостаточности.
На данной стадии лечение имеет смысл. Есть возможность полного восстановления без последствий для организма пациента. После коррекции состояния противопоказаний для спорта или активного отдыха нет.
Вторая стадия (А)
Клиническая картина присутствует при интенсивной физической нагрузке, но порог намного ниже, чем на ранней стадии.
Клиническая картина развивается стремительно после провоцирующего фактора (пробежка, подъем груза на этаж), однако также быстро и сходит на нет.
Типичные признаки сердечной недостаточности — боли в грудной клетке, тошнота, одышка и ощущение нехватки воздуха, повышение частоты сердечных сокращений. Обнаруживается кашель без отделения мокроты. Он возникает регулярно и быстро проходит. Это типичный симптом застоя в малом (лёгочном) круге.
Подробнее о кашле при сердечной недостаточности и как отличить его от инфекционного, читайте здесь.
Проявления развиваются на фоне относительного благополучия в состоянии покоя. На этом этапе есть возможность полного излечения, потому как критических изменений в миокарде пока нет.
Спорт, интенсивные физические нагрузки исключаются. Возможна легкая лечебная гимнастика. Вопрос решается на усмотрение докторов.
Вторая стадия (Б)
Симптомы сердечной недостаточности на субкомпенсированной стадии уже заметны даже невооруженным глазом.
Кардинальным образом помочь трудно, однако все еще возможно, но потребуется масса усилий со стороны врачей и самого пациента.
Нарушен кровоток в малом и большом кругах, то есть страдает вся сердечнососудистая система разом, это опасно, потому как может привести к остановке сердца, обширному инфаркту, инсульту.
Среди клинических признаков:
- Боли в грудной клетке. Средней силы или малой интенсивности. Давящие, жгучие. Распирающие. Такой характер дискомфорта напрямую указывает на ишемические процессы, недостаточно качественную трофику.
- Одышка. Проблема наблюдается даже в состоянии покоя. Человек не в силах нормально ходить, пешие прогулки становятся непосильными. Не говоря про подъемы по лестнице или что-то большее. Нередко ставится вопрос на группе инвалидности, нетрудоспособности.
- Увеличение размеров печени. Субъективно ощущается как распирание в правом боку, под ребрами. Возможен болевой синдром. Слабый, ноющий.
- Кашель. Непродуктивный, присутствует почти постоянно или возникает часто, регулярно. Сначала без мокроты, но по мере прогрессирования отмечаются эпизоды кровохаркания. Отделения жидкой соединительной ткани прямо указывает на застойные процессы в малом круге. Это крайне тревожный признак и по мере дальнейшего прогрессирования болезни он будет усиливаться.
- Булькающие хрипы в легких при прослушивании с помощью стетоскопа. Могут быть заметны и без специального прибора.
- Отеки конечностей. В основном страдают ноги (подробнее в этой статье). Затем в процесс вовлекаются руки, лицо.
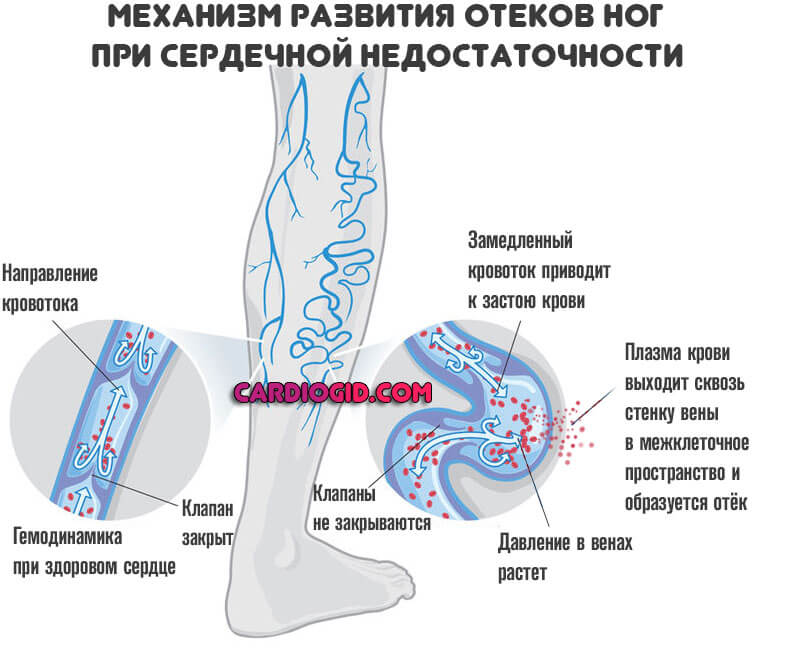
Из-за проблем с печенью увеличивается объем живота. Начинается так называемый асцит. Скопление жидкости в брюшине, что тоже можно отнести к отекам.
- Нарушения сознания. По причине слабого обеспечения головного мозга кислородом велика вероятность обмороков. Это также тревожный признак, потому как тело уже не в силах компенсировать расстройство. Следующий этап — инсульт, как правило, обширный.
Все это — симптомы застойной сердечной недостаточности, хронического типа. Острый вариант сопровождается сильными болями в грудной клетке, одышкой, нарушениями работы внутренних органов.
Это критическое, неотложное состояние, которое может привести к скорой смерти больного. В перспективе нескольких минут или, максимум, часов, если не оказать медицинскую помощь.
Третья стадия
Терминальная или конечная. Развивается спустя несколько лет, если рассматривать классические случаи. На деле же зависит от индивидуальных особенностей организма пациента и причин формирования болезни.
Клиническая картина декомпенсированной стадии остается идентичной, однако интенсивность признаков существенно растет. Так, одышка достигает критического показателя. Пациент не может даже обслуживать себя в быту. Встать с постели — уже достижение.
Вопрос об инвалидности решается однозначно, человек полностью нетрудоспособен.
Обнаруживаются массовые катастрофические изменения внутренних органов. Отсюда симптоматика со стороны других систем: печени, головного мозга, почек и пр.
В крайне редких случаях этот момент отсутствует, тогда есть шансы на восстановление радикальными мерами, посредством пересадки сердца. Хотя они и не велики. В остальном же терапия не имеет большого смысла. Смертность близится к 100%.
Характерные признаки недостаточности левого желудочка
Если классифицировать симптоматику дробно, нужно отталкиваться от типа проявления. Как правило, начало патологического процесса затрагивает не все камеры органа. По крайней мере, не сразу. Требуется время.
При поражении левых отделов кардиальных структур отмечаются преимущественно расстройства со стороны большого круга кровообращения. То есть страдает как сам орган, так и прочие системы.
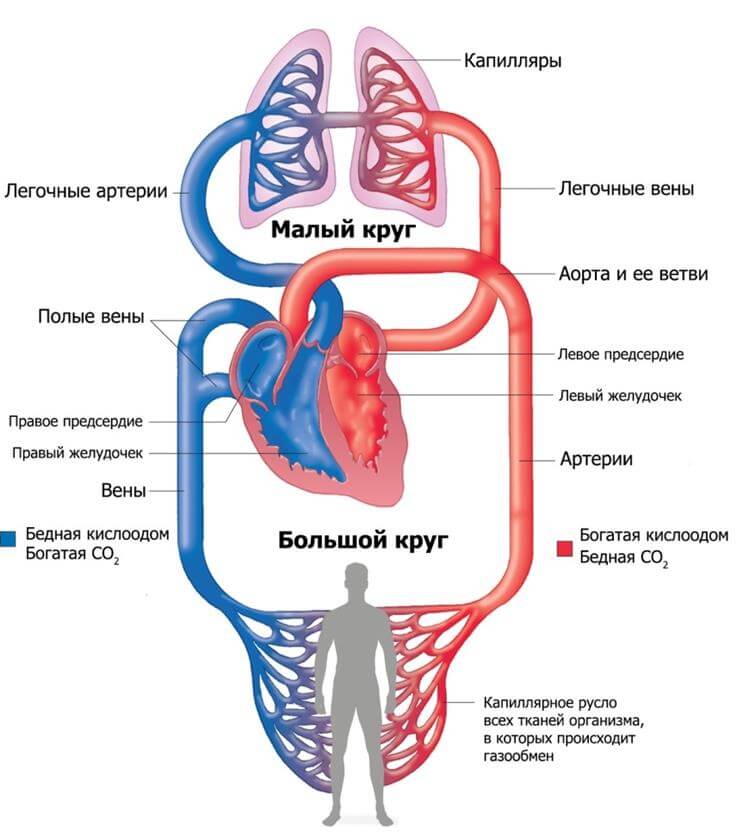
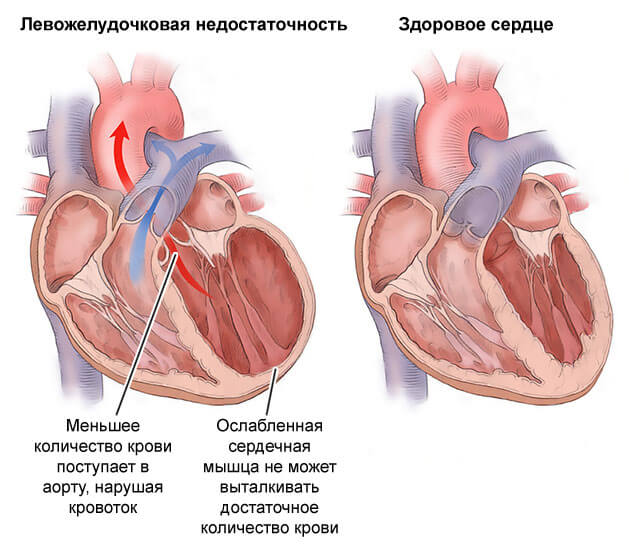
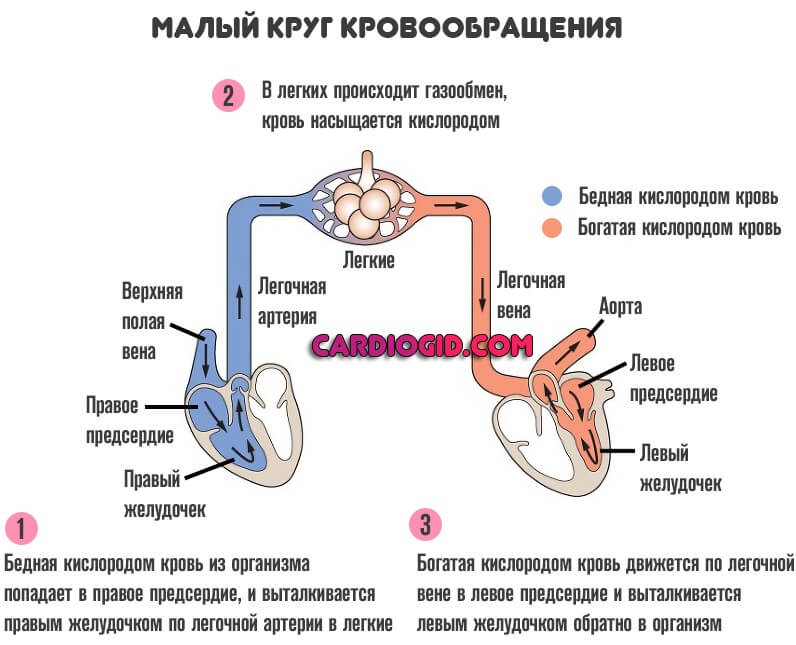
Типичные клинические признаки:
- Боли в грудной клетке. Начинаются не сразу, а спустя какое-то время. На начальной стадии таковых нет.
- Аритмии. По типу синусовой тахикардии. Когда частота сокращений существенно растет. По мере прогрессирования, обнаруживаются фибрилляция, экстрасистолия.
- Головная боль, нарушение ориентации в пространстве, неврологические дисфункции. По причине слабого кровообращения в мозге. Перечень симптомов многообразен. В основном это расстройства со сторон органов чувств, возможны проблемы с мышлением.
- Боли в правом боку. Увеличение печени. Скопление жидкости в брюшной полости (асцит). Также пожелтение кожных покровов (не всегда, сравнительно редко), изменения со стороны биохимических показателей крови.
- Боли в пояснице. Увеличение количества суточной мочи или его снижение. Если присутствуют нарушения фильтрующей функции парного органа выделительной системы, одно сменяется другим.
- Сначала полиурия, когда объемы урины существенно растут, затем обратный процесс.
- Нестабильность артериального давления. На начальных стадиях сердечной недостаточности отмечается рост показателя. Затем его падение, даже у пациентов с гипертонической болезнью. Это негативный признак.
Симптомы определяются не только и не столько самим сердцем, сколько нарушениями работы прочих органов и систем. Подробнее о левожелудочковой СН читайте здесь.
Типичные проявления недостаточности правого желудочка
Заболевание начинаются с дисфункции малого круга. Отсюда легочные проблемы.
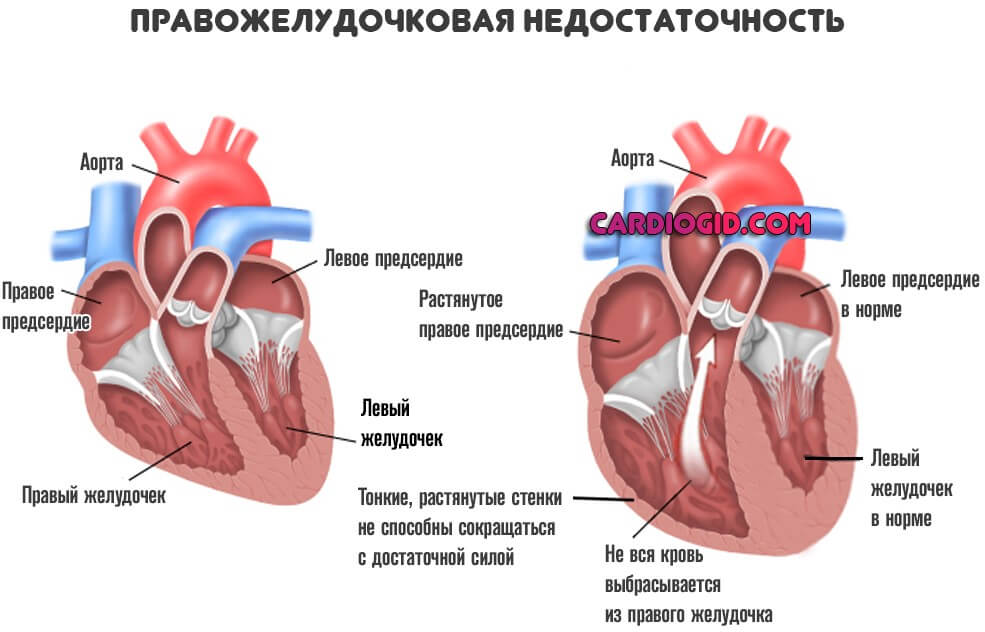
Перечень симптомов соответствующий:
- Одышка. Интенсивность таковой зависит от фазы патологического процесса. Сначала после сильных физических нагрузок, а ближе к финальной стадии болезни в состоянии покоя. Человек становится нетрудоспособен и не может даже обслуживать себя в быту.
- Кашель. Без отделения мокроты. Но это тоже временно. Затем отходит кровь, что провоцируется застоем в малом круге. Объемы могут быть значительными.
- Рост давления в венах. Особенно заметно на примере шейных сосудов, которые становятся надутыми и выпирают над поверхностью кожи.
Сердечная недостаточность проявляется как нарушениями со стороны большого, так и малого круга. Однако не в один момент. Отмечается очередность. Если не считать острых случаев, которых минимум.
Подробнее о правожелудочковой СН читайте в этой статье.
Причины
Факторы развития многообразны. Они хорошо известны врачам:
- Артериальная гипертензия. Тем более текущая длительное время. Рост давления.
- Перенесенный в прошлом инфаркт миокарда. Особенно большая вероятность нарушения в первые полгода или чуть более.
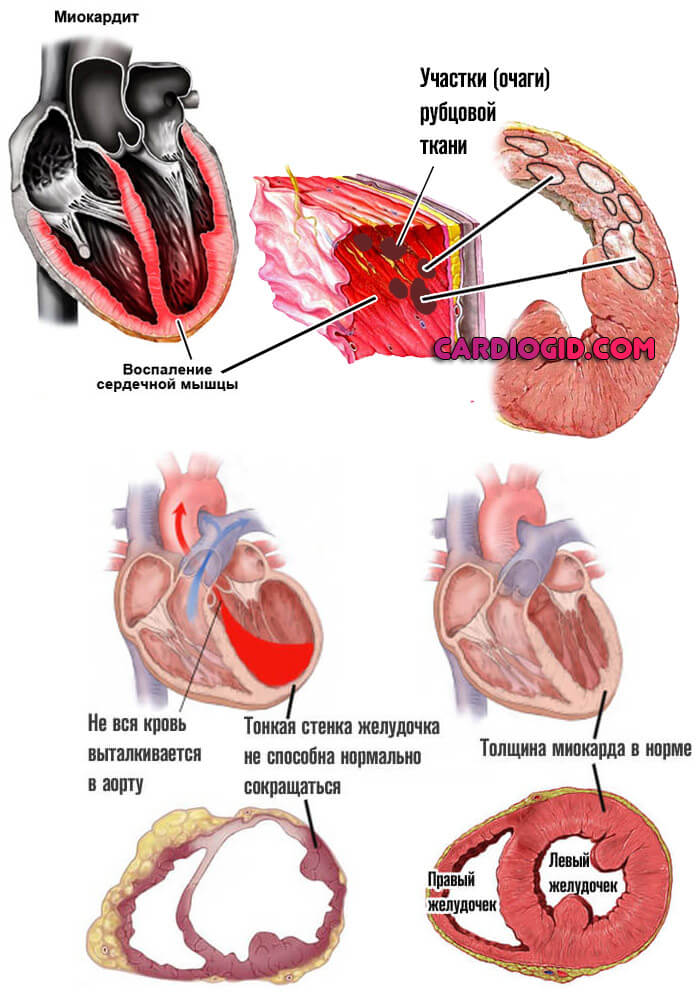
- Воспалительные, в том числе аутоиммунные или инфекционные процессы в кардиальных структурах. Например, миокардит или прочие.
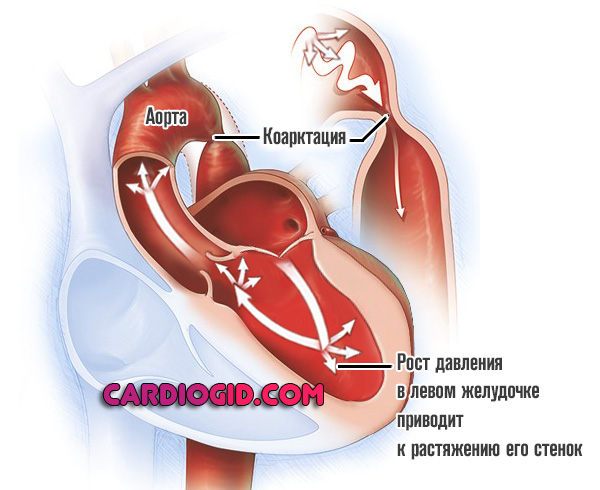
- Врожденные или приобретенные пороки развития сердца. Аортальный, митральный стеноз, также сосудистые отклонения (коарктация аорты). Таковых множество.
- Заболевания эндокринной системы. Сахарный диабет, малый объем выработки тиреоидных гормонов (веществ щитовидной железы).
- Редко — опухоли сердца. Также возможна недостаточность на фоне раковых патологий любой локализации на запущенных стадиях.
В категории повышенного риска находятся пациенты, склонные к курению, злоупотреблению спиртным. Наркоманы со стажем. Отказ от пагубной привычки может сыграть большую роль.
Диагностика
Обследованием занимаются специалисты по кардиологии. Действовать нужно быстро, чтобы не упустить удачный момент для коррекции состояния. Перечень мероприятий примерно одинаковый.
- Устный опрос больного. Чтобы составить полную клиническую картину и выдвинуть гипотезы относительно диагноза.
- Сбор анамнеза. Перенесенные болезни, образ жизни, привычки, семейная история и прочие факторы подлежат уточнению.
- Измерение артериального давления. Также частоты сердечных сокращений.
- Суточная оценка тех же показателей посредством мониторирования по Холтеру. Дает много информации.
- Электрокардиография. Для определения функционального состояния сердца. Требует тщательной расшифровки. В руках грамотного врача — ценный источник полезных сведений.
- Эхокардиография. Дает возможность визуализировать ткани кардиальных и окружающих структур. Без этого не обойтись в рамках диаг?
