Обезболивающий крем после инсульта
Червинская Кристина,
консультант-косметолог компании БИОКОН
Инсульт:
жизнь с ним и после него
Инсульт:
от и до.
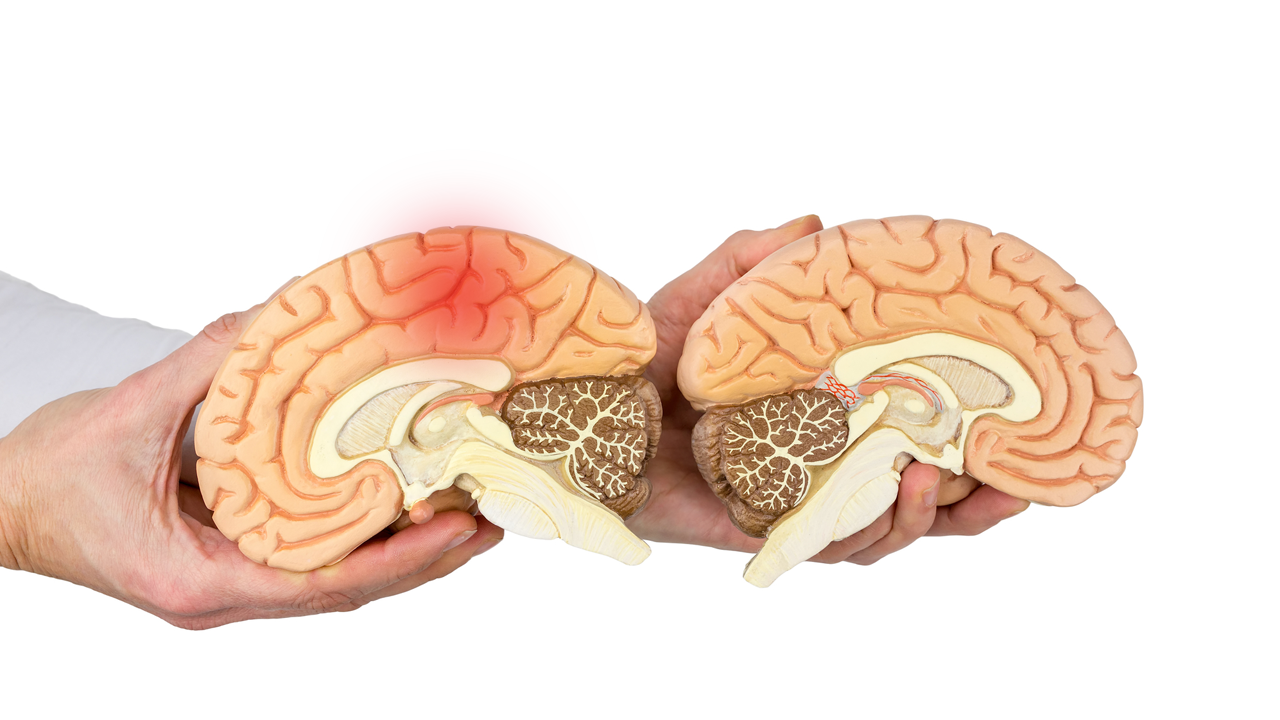
Инсультом называют острое
нарушение мозгового кровообращения: лишившись кислорода, который доставляет кровеносная
система, клетки головного мозга гибнут, и пораженные участки перестают
нормально функционировать. Также причиной нарушений также может быть
кровоизлияние в мозг. Среди видов инсульта наиболее частыми являются ишемический
(закупорка сосудов) и геморрагический (разрыв стенок сосудов).
Геморрагический инсульт
характеризуется сильной головной болью после рабочего дня, тошнотой, рвотой,
нарушениям чувствительности, речи, движения (вплоть до паралича). Кровь
начинает приливать к лицу, дыхание становится хриплым, лоб покрывается
испариной и человек теряет сознание. Ишемический инсульт сигнализируется все
той же головной болью, головокружением, пошатыванием при ходьбе, слабостью и
онемением конечностей, болью в области сердца, но, несмотря на это, человек
часто успевает обратиться за помощью.
Инсульт
должен быть заподозрен если налицо:
·
онемение,
слабость или паралич одной половины тела, которое может проявляться в виде
свисания руки, ноги, отставания нижнего века или перекашивания лица, но чаще
всего встречается одновременное поражение руки и лица
·
речевые
нарушения,
выражающиеся в сложном подборе нужных слов и затрудненном понимании чужой речи.
Также возможны трудности письма и чтения (афазия) или нечеткая и невнятная
речь, нарушения произношения слов и артикуляции (дизартрия)
·
внезапное
снижение или потеря зрения без видимой
причины.
·
нарушение
равновесия и координации движений, характеризующееся ощущением покачивания,
проваливания, вращения, неустойчивой походкой, пошатыванием в сторону,
дискоординацией на одну сторону тела.
·
внезапная
нестерпимая головная боль без повода или после тяжелого стресса, физического
перенапряжения
·
внезапная потеря сознания без внешнего
вмешательства.
В
случае возникновения хотя бы одного из вышеперечисленных признаков, нужно вызвать
неотложную помощь и госпитализировать человека в специализированную клинику или
неврологическое отделение, ведь чем раньше установят правильный диагноз, тем
скорее начнется соответствующее лечение с учетом локализации пораженного
участка и других сопутствующих факторов. Это поможет сформировать дальнейшую
тактику поведения и предотвратить повторный инсульт. Госпитализация необходима
даже в том случае, если человек вроде бы чувствует себя не слишком плохо.
Специалисты считают, что начинать лечение нужно не позже чем через 3-6 часов
после приступа. Сроки лечения зависят от самого пациента, членов его семьи или
свидетелей, поэтому стоит запомнить время возникновения симптомов инсульта, потому
что это имеет значение для потенциальной терапии.
Не
стоит опускать руки, даже если наблюдаются тяжелые двигательные, поведенческие,
умственные, эмоциональные и другие расстройства после инсульта. Самое главное –
продолжать лечение. Например, даже у больных с полным отсутствием движений в
конечностях с одной стороны наблюдается восстановление способности
самостоятельно двигаться. Однако не стоит игнорировать инсульт, даже если
последствия оказались относительно легкими, и немедленно включаться в активную
жизнь. Ведь и микроинсульт, то есть малый инсульт с полным восстановлением
функций в течение первых трех недель является предупреждением о «неполадках» в сосудистой
системе. Надо помнить, что важно не допустить развития повторного инсульта. И после периода
быстрого восстановления в течение первых недель будет период медленного
восстановления, а для полного исцеления необходимо не менее года.
Как уже было сказано выше, существует
несколько нарушений, с которыми люди могут столкнуться в течение первых недель
после инсульта. Одни их них решаются по мере восстановления, другие могут
сохраняться долгое время.
1.
Парез
(ослабление какой-либо мышцы, группы мышц) нарушение
координации или паралич (гемиплегия) чаще всего наблюдаются на одной половине тела. Часто парез
или паралич руки или ноги сопровождается скованностью (спастичностью) в мышцах
и суставах.
2.
Неустойчивость
походки (потеря равновесия) возникает, когда повреждается отдел мозга, отвечающий за поддержание
равновесия или при парезе некоторых мышц.
3.
Дисфагия (сложности
при глотании) проявляется
у половины больных после инсульта. Она чревата попаданием пищи в дыхательное
горло. В условиях стационара пациентам едят и пьют, только при отсутствии дисфагии.
Может возникнуть необходимость в загустителях для жидкой пищи и помощи при
кормлении.
4.
Сильная
усталость и нарушения сна испытывают большинство людей, перенесших инсульт, в течение первых
нескольких недель.
5.
Нарушения
речи выражаются в
проблемах с произношением и пониманием слов, в чтении и письме. Сенсорной
афазией является трудность понимания чужой речи, мнестической афазией –
сложность при выборе слов для ответа. Чаще всего характерна смешанная афазия,
когда очаг поражения располагается в левом полушарии головного мозга. Однако
для левшей это действует с точностью до наоборот, так как у них центр речи
расположен в правом полушарии.
6.
Расстройства
зрения вызваны тем,
что при инсульте могут быть повреждены отделы мозга, собирающие, обрабатывающие
и анализирующие информацию от органа зрения. Они выражаются в двоение в глазах
или выпадении половины поля зрения, когда другая половина поля недоступна его
зрению. Например, больной, страдающий таким нарушением, ест пищу с одной
половины тарелки.
7.
Сложности
при восприятии и интерпретации знакомых предметов и их функций. Могут пропасть обычные
навыки, когда, глядя на часы, человек не в состоянии определить точное время,
так как мозг не может правильно анализировать, то, что видят глаза.
8.
Снижение
умственных способностей, в частности, способности к пониманию, обучению,
концентрации, запоминанию, планированию, осмыслению и формированию заключений
после инсульта. Также страдает краткосрочная память, что создает трудности при
концентрации внимания.
9. Утрата произвольного контроля
мочеиспускания и дефекация (недержание) являются одним из самых распространенных последствий инсульта.
Однако у большинства людей подобная способность начинает функционировать в
течение нескольких недель.
10.
Эмоциональная
нестабильность также
является одним из последствий инсульта. Панорама перепадов настроения
варьируется от депрессии, подавленности, низкой самооценки до гнева, беспричинной
тревожности, и недоверчивости. Возникают сложности при контроле эмоций и могут
наблюдаться эпизоды немотивированного плача, ругани или смеха. Меняются
привычки и характер пациента.
11.
Ослабление
или усиление ощущений, в частности, чувствительности к свету, цвету, звуку, вкусу или запаху.
Также возможны повышение или понижение температурного или болевого порога,
поэтому человек может не различать острые или горячие предметы.
Паралич: выход есть.
Параличи бывают двух типов: центральный и периферический.
Паралич центрального типа является, главным образом, следствием инсульта.
Нередко, дефект мозговой ткани значительных размеров обуславливает небольшие
двигательные расстройства (параличи и парезы), а, напротив, небольшой дефект
может повлечь за собой глубокую инвалидность человека. Это происходит из-за
того, что плотность нервных проводников в различных участках головного мозга
неодинакова, где-то они предельно сконцентрированы, а где-то их плотность
достаточно мала. Поэтому поражение капсулы, концентрирующей все двигательные
проводники приводит к параличу всей противоположной половины тела. Надо
принимать во внимание и перекрестную иннервацию, когда одна и та же мышца
иннервируется не только определенной зоной коры головного мозга, но частично и
соседними. И в случае гибели одной зоны соседние могут взять на себя
дополнительную нагрузку, поэтому терапия будет направлена на восстановление
дефекта, и активизировать соседние участки коры. Для этих целей применяются
лекарственные препараты трех основных групп. В первую группу входят средства,
усиливающие процессы обмена мозговой ткани (пирацетам, кавинтон, циннаризин),
во вторую – вещества, являющиеся материалом для замещения дефекта
(церебролизин, аминалом, липоцеребрин), а в третью – препараты, снижающие
потребление мозгом кислорода и повышающие его устойчивость к гипоксии (натрия
оксибутират, витаминные препараты).
На ранних стадиях после инсульта большое значение имеет
правильное положение парализованных конечностей, которое препятствует
возникновению ускорительно-пронаторной контрактуры в руке и удлинительной в
ноге. Нельзя забывать о классическом массаже и лечебной гимнастике. Учитывая
обратную связь между нервными центрами и иннервируемыми органами, стимуляция
нервных центров активизирует мышцы, а даже пассивное мышечное сокращение
предупреждает их атрофию и активизирует ответственные участки коры головного
мозга. Массаж и гимнастика иногда является главным элементом лечения, тем более
что альтернативы им пока что не найдено. Здесь целесообразно использовать
массажный восстановительный крем «ГирудоТонус» с
экстрактом медицинской пиявки и эфирным маслом пихты, который восстанавливает
мышечную силу и объем движений, улучшает питание и упругость кожи,
предотвращает образование пролежней и повышает тонус мышц. Его уместно
применять для профилактики пролежней при малоподвижном образе
жизни и поддержания тонуса и кровообращения в тканях после инсультов и
параличей. Среди нетрадиционных методов общеоздоровительного характера
наиболее успешным признана краниопунктура, являющаяся разновидностью
иглорефлексотерапии. Принцип состоит в том, что раздражаются участки кожного
покрова головы, находящиеся рядом с пораженными зонами мозговой ткани. Подобно
массажу, это инициирует обмен данных участков и соседних образований. Этот
метод применяют, как самостоятельно, так и в комбинации с другими, что взаимно
усиливает лечебный эффект.
Периферический паралич обусловлен травматическим
повреждением отдельных нервных стволов и сплетений, а также комбинированным
компрессионно-ишемическим воздействием. Последнее характерно для механического
сдавливания извне и травматизации нерва отдельными внутренними анатомическими
образованиями. Оно относится к отдельной группе компрессионно-ишемических или
туннельных невропатий, самой многочисленной и распространенной. Смысл состоит в
том, что нерв на своем протяжении проходит сквозь ряд узких мест, так
называемых «туннелей», образованных мышцами, связками, костями, и повреждается
в них, вследствие их патологического сужения, наследственной узости или резких
движений. Для лечения такого типа параличей эффективны многие виды
электролечения, такие как фарадизация, гальванизация и другие виды
физиотерапии. Также как и при центральных параличах роль гимнастики и массажа
трудно переоценить, а при параличе лицевого нерва специальная лечебная
гимнастика является главным восстановительным и лечебным средством. Вполне
применима бальнеотерапия (грязи, сероводородные и радоновые ванны), а среди
лекарственных препаратов – витамины В1, В6, В12,
прозерин, аксазил, галантамин, стекловидное тело, ФИБС, жидкий экстракт алоэ
которые восстанавливают миелиновую оболочку нерва, его проводимость,
общеукрепляющие и стимулирующие. Механическое повреждение требует оперативное
нейрохирургическое вмешательство в стационарных условиях. Для туннельных
невропатиях применяют лечебно-медикаментозные блокады, вводя лечебные смеси из
анальгетиков, анестетиков, противовоспалительных средств и витаминов
непосредственно в «туннель». Таким образом, проводимость нерва
восстанавливается, и паралич иннервируемой мышцы разрешается.
Паралич конечности часто сопровождается спастичностью. Метод
лечения зависит от срока, степени пареза, наличия когнитивных расстройств.
Существенное улучшение двигательных функций возможно, если больной недавно
перенес неврологическое заболевание, вызвавшее спастический парез (острая или
подострая спастичность), так как снижение спастичности задерживает формирование
контрактур и повышает эффективность реабилитации в период максимальной
пластичности центральной нервной системы. Менее вероятно существенное улучшение
двигательных функций при длительном сроке заболевания (хроническая спастичность),
но и тогда можно облегчить уход за больным и снять дискомфорт, вызванный
спастичностью. Если в паретичной конечности сохраняется достаточный объем и
сила движений, снижение спастичности может привести к значительному улучшению
двигательных функций. Если есть когнитивные нарушения и реабилитация больного
сильно затруднена, то снижение спастичности лишь облегчает уход за больным.
Лечить спастичность нужно для того, чтобы:
·
улучшить
функциональные возможности паретичных конечностей
·
облегчить
физиотерапевтические занятия
·
облегчить уход
за больным
·
устранить
косметический дефект.
Что же касается направлений в лечении спастичности, то их
несколько:
·
физиотерапия
– пассивные и активные движения в паретичных конечностях, тренировка ходьбы и
других двигательных актов
·
лекарственная
терапия
·
хирургическое
лечение
·
локальные
инъекции фенола или алкоголя
·
локальные
инъекции ботулинического токсина
·
лечебная
гимнастика
Последняя является ведущим направлением в
лечении спастичности и прекрасно комбинируется с другими методами, например, с
лекарственной терапией.
Источник
Ежегодно инсульт случается почти у полумиллиона человек. Более половины из них теряют бытовую независимость. Поэтому правильный подбор препаратов, борьба с последствиями и реабилитация становится важной задачей на многие годы.
Инсульт и реабилитация
Инсульт — острое заболевание, которое связано с нарушением кровообращения и проявляется такими симптомами со стороны нервной системы как:
- двигательные, речевые, чувствительные, координаторные, зрительные и другие нарушения;
- общемозговые нарушения: изменения сознания, головная боль, рвота более 24 часов;
- летальный исход в короткий промежуток времени.
Выделяют 2 основные формы инсульта:
- ишемическую (когда какая-то часть мозга перестает получать кислород по разным причинам, например, закупорка просвета сосуда тромбом);
- геморрагическую (при разрыве сосуда кровь пропитывает мозговую ткань и возникает нетравматическое повреждение или субарахноидальное кровоизлияние).
Реабилитация после инсульта начинается как можно раньше. Комплексный подход в лечении сочетает в себе лекарственную терапию, физиопроцедуры, тренировки по восстановлению утраченных функций. В фармакотерапии выделяют 3 основных направления:
- профилактика рецидива, то есть повторного инсульта. Обычно у 1 из 10 человек случается повторный инсульт в первый год;
- лечение отдельных симптомов;
- патогенетическое лечение.
Профилактика повторного инсульта
Причины, приведшие к возникновению инсульта, чаще всего никуда не исчезают и продолжают действовать на человека. От их силы и сочетаний зависит риск повторного инсульта. Профилактика повторного инсульта называется вторичной. Список состояний, на которые обращают внимание в первую очередь:
- артериальная гипертензия — главный фактор риска развития инсульта. Она увеличивает его риск в 5 раз;
- сахарный диабет;
- курение;
- ишемическая болезнь сердца (риск растет в 2-4 раза);
- мерцательная аритмия (повышает риск в 3-5 раз);
- гиперлипидемия (высокие цифры «плохого» холестерина);
- тромбоцитоз;
- избыточный вес.
Соответственно необходима коррекция этих состояний и приведение их в норму для снижения риска повторного инсульта. Лекарственная терапия только часть лечения. Важны диета, физкультура, отказ от вредных привычек.
Антигипертензивные препараты
Артериальное давление рекомендуется снижать, даже если оно повышено совсем незначительно или в пределах нормы: «верхнее» 120-139 мм.рт.ст, «нижнее» 80-89 мм.рт.ст. Так снижение на 5 мм.рт.ст. помогает снизить развитие инсульта на 30%.
 В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
В профилактике повторного инсульта важны диета, физкультура, а также отказ от вредных привычек.
Преимущество одних групп антигипертензивных препаратов над другими не доказано. Врачу при назначении приходится учитывать индивидуальные особенности пациента, сочетаемость с другими препаратами, минимизацию побочных эффектов. При этом для пациентов после инсульта важно не только снизить давление, но и максимально его стабилизировать, пусть даже чуть выше целевых значений. Для этого используют:
- Амлодипин — пролонгированные препараты антагонистов кальция;
- Периндоприл, Диротон, Ренитек — ингибиторы ангиотензин-превращающего фермента;
- Лозап, Козаар, Валсартан — сартаны, блокаторы ангиотензиновых рецепторов;
- Гипотиазид, Индап — мочегонные препараты.
Препараты препятствующие тромбообразованию
При различных аритмиях повышается риск тромбообразования и возникновение инсультов до 4 раз. Для профилактики этих состояний могут использоваться антикоагулянты и антиагреганты:
- Варфарин;
- Тромбо АСС;
- Плавикс;
- Курантил.
Прием этой группы препаратов обычно длительный, можно сказать, что пожизненный.
Статины
Помогают не только бороться с атеросклерозом, высокими цифрами холестерина, но и стабилизируют поверхность уже сформировавшихся бляшек, снижают уровень воспаления в сосудистой стенке, что также уменьшит риск тромбоза:
- Мертенил;
- Аторис;
- Вазилип.
Подробнее о статинах в статье.
Борьба с последствиями
Лечение гипертонуса мышц
Спастичность мышц проявляется при попытке пассивного движения в конечности. Цели полностью убрать спазм может и не быть, так как некоторые пациенты используют это мышечное напряжение как элемент стабильности при движении. Проблему это представляет у лежачих пациентов, когда спазмы вызывают боль, мешает реабилитации и уходу.
 Спазмы у лежачих вызывают боль и мешают реабилитации
Спазмы у лежачих вызывают боль и мешают реабилитации
Для местного устранения спазма внутримышечно могут вводиться препараты нейротоксинов:
- Ботокс;
- Диспорт;
- Ксеомин.
Антиспастические средства:
- Сирдалуд (миорелаксант центрального действия);
- Баклосан (миорелаксант центрального действия);
- Мидокалм (миорелаксант центрального действия);
- Реланиум.
Прием начинается с минимальной дозы препарата и постепенно увеличивается до достижения эффекта или до первых побочных явлений. Лечение этих симптомов помогает в лечебной физкультуре и предотвращает развитие контрактур в суставах.
Коррекция мозговых функций
Слабоумие может развиваться у примерно половины перенесших инсульт. В течение первых 6 месяцев риск деменции самый высокий, также он может сохраняться в течение нескольких лет.
Используются ноотропные и нейропротекторные препараты:
- Церебролизин, проводится месячными курсами внутримышечных инъекций 2-3 раза в год;
- Пирацетам, Ноотропил, Луцетам;
- Фенотропил курсами до 3 месяцев.
А также препараты других групп активно применяющиеся при различных неврологических проблемах: Мемантин, Кавинтон.
Лечение постинсультной депрессии
С постинсультной депрессией разной степени выраженности сталкивается 2/3 пациентов. Требования к антидепрессантам сочетают в себе минимум побочных эффектов, так как обычно есть множество других сопутствующих заболеваний. Также нужен легкий стимулирующий эффект, так как у большинства пациентов развивается астения. Для этой цели могут подойти селективные ингибиторы обратного захвата серотонина:
- Паксил;
- Прозак;
- Феварин.
Эффект обычно наступает через 2 недели. Отменять препараты необходимо постепенно.
Постинсультные боли
Ощущения по типу жжения от ледяной воды возникают после поражения участков мозга, отвечающих за болевую чувствительность. Для лечения используют комбинации перечисленных выше антидепрессантов с антиковульсантами:
- Лирика;
- Финлепсин;
- Тебантин.
 Постинсультные боли возникают после поражения некоторых участков головного мозга.
Постинсультные боли возникают после поражения некоторых участков головного мозга.
В дополнение к лекарствам может использоваться метод транскраниальной электростимуляции.
Патогенетическое лечение
К препаратам, влияющим на механизмы развития неврологических проблем в постинсультном периоде, можно отнести нейропротекторы и антиоксиданты:
- Милдронат;
- Церебролизин;
- Актовегин;
- Тиоктовая кислота;
- Кортексин.
Вывод
Список препаратов, которые, как может показаться, могут быть показаны после инсульта огромен. Важны не сами препараты по отдельности, а комплекс мероприятий. Вводить новые препараты или отменять должен доктор, чтобы лечение было эффективным и безопасным. Также желательно узнать прогноз и ставить реалистичные цели по восстановлению, так как объем поражения мозга может накладывать значительные ограничения независимо от интенсивности реабилитации.
Литература:
- КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ “ДИАГНОСТИКА И ТАКТИКА ПРИ ИНСУЛЬТЕ В УСЛОВИЯХ ОБЩЕЙ ВРАЧЕБНОЙ ПРАКТИКИ, ВКЛЮЧАЯ ПЕРВИЧНУЮ И ВТОРИЧНУЮ ПРОФИЛАКТИКУ” 2013
- Кожинова А.В., Левин О.С. ФАРМАКОТЕРАПИЯ БОЛЬНЫХ, ПЕРЕНЕСШИХ ИШЕМИЧЕСКИЙ ИНСУЛЬТ, В ПЕРИОД РЕАБИЛИТАЦИИ//Современная терапия в психиатрии и неврологии 2015 №1
Источник
