Объективное обследование пациента с инфарктом миокарда
- 2. Работа с медицинской документацией.
- 3. Анализ.
- 4. Сравнительный метод.
Задачи исследования:
- 1. Осуществление сестринского процесса за 2 пациентами с диагнозом инфаркт миокарда.
- 2. Сравнительные анализ. Особенности сестринского ухода за эти пациентом.
- 3. Приготовление памятки, рекомендаций по профилактике инфаркта миокарда.
Наблюдение из практики №1
В реанимационном отделении находится пациентка Абашина Клавдия Александровна 88 лет с диагнозом ИБС прогрессирующая стенокардия. Жалобы на боли, давящего, ноющего характера за грудиной длящиеся более 3х часов не купирующие нитроглицерином, головокружение, сухой кашель.
Общее состояние: тяжелое, агонирующее самочувствие, кожный покров акроцианоз, выраженный. Органы дыхания: грудная клетка цилиндрическая. Форма правильная , одинаково участвуют в акте дыхания. Дыхание везикулярное. Хрипов нет. ЧДД 20 в мин.
Тоны сердца приглушенные. Пульс хорошего наполнения. А/Д 190/100
Пульс 68 вмин.
Звев обычной окраски, язык обложень. Лимфатические узлы не увеличены. Живот мягкий, безболезненный.
Первый этап ухода-сестринское обследование. Состояние пациента тяжелое. Кожный покров чистый. А/Д 130/80мм.рт.ст. ЧСС 68. ЧДД 20. Были выявлены жалобы на боли давящего и ноющего характера за грудиной длящиеся более 3х часов головокружение, сухой кашель.
На основе полученных результатов переходим к осуществлению второго этапа ухода выявляются нарушенные потребности, определение проблем -настоящие, потенциальные, приоритетные.
Настоящие проблемы: головокружение, головная боль, давящие боли за грудиной, сухой кашель.
Потенциальная проблемы: риск возникновения осложнений острая сердечная недостаточность, тромбоэмболия.
Приоритетная проблема головокружение, давящие, ноющие боли за грудиной.
После выявлении проблем пациента приступаем к осуществлению третьего этапа ухода. Планирование сестринских вмешательств. Необходимо наблюдение за состоянием пациента, проводить беседы о правильном питании, о здоровом образе , о правильном приеме лекарственных препаратов.
Проводить мониторинг( измерят А/Д, ЧДД, ЧСС)
Подготавливать пациента к методам диагностики к инструментальным методам (ЭКГ)
К лабораторным методам диагностики (Б.А.К, количественный тропониновый тест.
На четвертом этапе ухода реализация плана сестринского.
План ухода:
- 1. Пациенту обеспечить физический и психический покой.
- 2. Постельный режим.
- 3. Медицинская сестра обеспечит гигтеническое содержание пациента ( умывание, подмывание, смена постельного и нательного белья.
- 4. Медицинская сестра систематически должна проводить мониторинг (А/Д, ЧДД,ЧСС, т тела)
- 5. Медицинская сестра обеспечит доступ свежего воздуха, освободят пациента от стесняющей одежды, придаст возвышенное положение.
- 6. Медицинская сестра проведет беседы с пациентом и с его родственниками о методах профилактки, лечении, диагностики, осложнениях.
- 7. Медицинская сестра дозирует физическую и эмоциональную нагрузку при организации труда и отдыха.
- 8. Медицинская сестра обеспечит соблюдение диеты общий стол.
- 9. Соблюдать назначения врача.
Пятый этап ухода -оценка результатов сестринских вмешательств: пациент отмечает значительное улучшение состояния, нормализуется А/Д 120/70, прекратится головокружение, боли за грудиной. Цель достигнута.
Наблюдение из практики №2
В реанимационном отделении находится пациентка Глухова Зинаида Алексеевна 75 лет с диагнозом ИБС,ОКС.
Жалобы внятно не предъявляет из за затрудненного состояния. Со слов мужа и фельдшера сестринской помощи ухудшилось состояние около 3 часов назад. Появились боли за грудиной, одышка, холодный пот, общая слабость. Состояние пациента: агонирующее, самочувствие плохое.
Кожный покров выраженный акроцианоз.
Органы дыхания: грудная клетка форма правильная.
Дыхание: ослабленное.
Перкуссия: легочный звук.
ЧДД 36 в мин.
Границы сердца в пределах нормы.
Тоны сердца глухие, шумов нет, пульс нитевидный, А/Д не определяется, глотание безболезненное, сознание заторможенное.
Осуществляется первый этап ухода сестринского обследования.
Пульс нитевидный, А/Д не определяется.
Со слов родственников боли за грудиной, одышка, холодный пот, общая слабость.
На основе полученных результатов переходили к осуществлению второго этапа ухода выявляются нарушенные потребности, определение проблем- настоящие, потенциальные, приоритетные.
Настоящие проблемы: боли за грудиной, одышка, холодный пот, головокружение, общая слабость.
Потенциальная проблемы- риск развития осложнений.
Приоритетная проблема одышка, боли за грудиной.
После выявленных проблем пациента, приступаем к осуществлению третьему этапа ухода- планирование сестринских вмешательств.
Необходимо наблюдение за состоянием пациента, проводить беседы с родственниками о необходимости приема лекарственных препаратов, осуществлять мониторинг (А/Д,ЧДД,ЧСС.)поготовка пациента к методам диагностики ЭКГ, КТ, ОАМ,ОАК,БАК.
Вчетвертом этапе ухода-реализация плана ухода сестринского ухода.
План ухода
- 1. Обеспечить физический и психический покой.
- 2. Обеспечить подачу увлажненного кислорода.
- 38
- 3. Обеспечить витаминизированным питьем.
- 4. Обеспечить доступ свежего воздуха.
- 5. Смена нательного и постельного белья.
- 6. Кормление пациента.
- 7. Проводить гигиенические мероприятия (умывание, подмывание, противопролежневые мероприятия)
- 8. Выполнять все назначения врача.
- 9. Подготавливать пациента к методам диагностики.
- 10Проводить беседы с родственниками о заболевании, о лечении, о профилактике, о диагностике, осложнениях.
Пятый этап ухода-оценка результатов сестринских вмешательств, пациент отметит значительное улучшение состояние здоровя, нормализация А/Д, прекратится одышка, боли за грудиной.
Цель достигнута.
Вывод
Источник
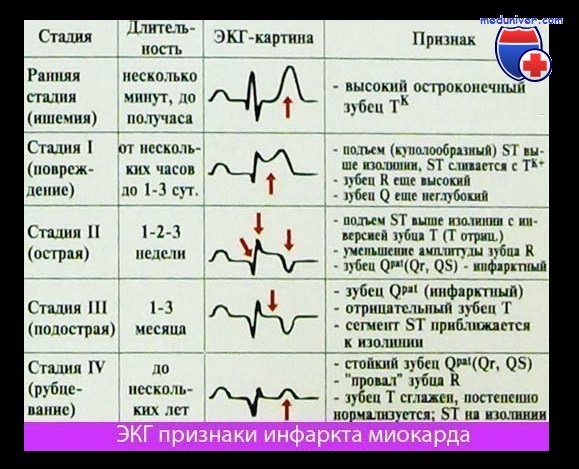
Содержание темы “Инфаркт миокарда : клиника, диагностика, лечение.”: Инфаркт миокарда : Диагностика.Физикальное обследованиеВо многих случаях у больных доминирует реакция на боль в грудной клетке. Они беспокойны, возбуждены, пытаются снять боль, двигаясь в постели, корчась и вытягиваясь, пытаются вызвать одышку или даже рвоту. Иначе ведут себя больные во время приступа стенокардии. Они стремятся занять неподвижное положение из-за боязни возобновления болей. Часто наблюдаются бледность, потливость и похолодание конечностей. Загрудинные боли, продолжающиеся более 30 мин, и наблюдаемая при этом потливость свидетельствуют о высокой вероятности острого инфаркта миокарда. Несмотря на то что у многих больных пульс и артериальное давление остаются в пределах нормы, примерно у 25 % больных с передним инфарктом миокарда наблюдают проявления гиперреактивности симпатической нервной системы (тахикардия и/или гипертония), а почти у 50 % больных с нижним инфарктом миокарда наблюдают признаки повышенного тонуса симпатической нервной системы (брадикардия и/или гипотония) . Прекардиальная область обычно не изменена. Пальпация верхушечного толчка может быть затруднена. Почти у 25 % больных с передним инфарктом миокарда в течение первых дней болезни в периапикальной области выявляется измененная систолическая пульсация, которая вскоре может исчезнуть. Другие физикальные признаки дисфункции левого желудочка, которые могут встречаться при остром инфаркте миокарда, в порядке убывания по частоте встречаемости располагаются следующим образом: IV (S4) или III (S3) сердечные тоны, приглушенность тонов сердца и, редко, парадоксальное расщепление II тона (гл. 177). Преходящий систолический шум на верхушке сердца, возникающий преимущественно как следствие вторичной недостаточности левого предсердно-желудочкового клапана (митральной недостаточности) из-за дисфункции сосочковых мышц, имеет средне- или позднесистолический характер. При выслушивании у многих больных с трансмуральным инфарктом миокарда временами прослушивается шум трения перикарда. У больных с инфарктом правого желудочка часто возникает пульсация растянутых яремных вен, отмечается уменьшение объема пульса на каротидных артериях, несмотря на нормальный сердечный выброс. В 1-ю неделю острого инфаркта миокарда возможен .подъем температуры тела до 38 °С, но, если температура тела превышает 38 °С, следует искать другие причины ее повышения. Величина артериального давления варьирует в широких пределах. У большинства больных с трансмуральным инфарктом миокарда систолическое артериальное давление снижается на 10-15 мм рт. ст. от исходного уровня. Инфаркт миокарда : Лабораторные исследованияДля подтверждения диагноза инфаркта миокарда служат следующие лабораторные показатели: Проявлением неспецифической реактивности организма в ответ на повреждение миокарда является полиморфно-клеточный лейкоцитоз, который возникает в течение нескольких часов после появления ангинозной боли, сохраняется в течение 3-7 сут и часто достигает значений 12-15o109/л. СОЭ повышается не так быстро, как число лейкоцитов в крови, достигает пика в течение 1-й недели и иногда остается повышенной 1-2 нед. Электрокардиографические проявления острого инфаркта миокарда подробно описаны в разделе по электрокардиографии. Хотя не всегда имеется четкая связь между изменениями на ЭКГ и степенью повреждения миокарда, однако появление патологического зубца Q или исчезновение зубца R обычно позволяет с большой вероятностью диагностировать трансмуральный инфаркт миокарда. О наличии нетрансмурального инфаркта миокарда говорят в тех случаях, когда на ЭКГ выявляются лишь транзиторные изменения сегмента ST и стойкие изменения зубца Т. Однако эти изменения весьма вариабельны и неспецифичны и поэтому не могут служить основой для диагностики острого инфаркта миокарда. В этой связи рациональная номенклатура для диагностики острого инфаркта миокарда должна лишь разграничивать последний на трансмуральный и нетрансмуральный в зависимости от наличия изменений зубца Q или волн ST-Т.
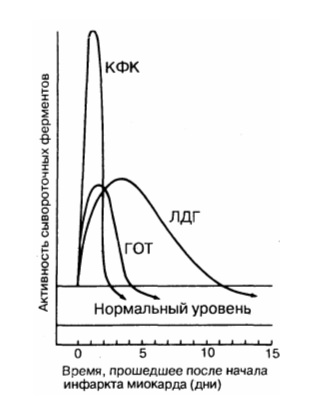
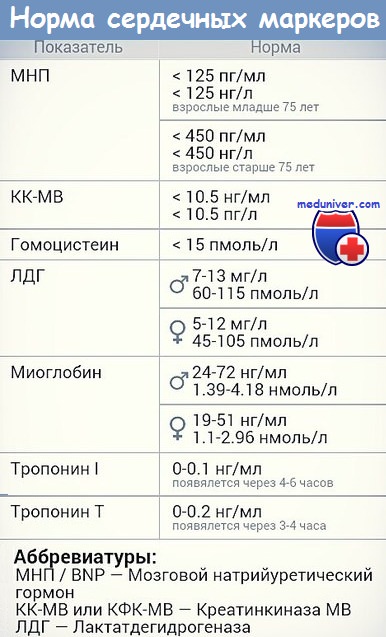
Инфаркт миокарда : Сывороточные ферментыНекротизированная во время острого инфаркта миокарда сердечная мышца выделяет в кровь большое количество ферментов. Скорость выброса различных специфических ферментов неодинакова. Изменение уровня ферментов в крови во времени имеет большую диагностическую ценность. Динамика концентрации ферментов, наиболее часто используемых для диагностики острого инфаркта миокарда, показана на рис. 190-1. Уровень двух ферментов, сывороточной глутаматоксалоацетаттрансаминазы (СГОТ) и креатинфосфокиназы (КФК) возрастает и снижается очень быстро, в то время как уровень лактатдегидрогеназы (ЛДГ) нарастает медленнее и дольше остается повышенным. Недостаток определения СГОТ заключается в том, что этот фермент содержится также в скелетных мышцах, в клетках печени, эритроцитах и может высвобождаться из этих экстракардиальных источников.
Особую клиническую значимость представляет тот факт, что увеличенный в 2-3 раза уровень общей КФК (но не MB-КФК) может быть следствием внутримышечной инъекции. Возможны случаи парадоксальной диагностики острого инфаркта миокарда у больных, которым была сделана внутримышечная инъекция наркотика в связи с болями в грудной клетке, не связанными с патологией сердца. Кроме того, потенциальными источниками повышенного уровня КФК могут быть: 1) заболевания мышц, в том числе мышечные дистрофии, миопатии, полимиозиты; 2) электроимпульсная терапия (кардиоверсия); 3) катетеризация сердца; 4) гипотиреоидизм; 5) инсульт мозга; 6) хирургические вмешательства; 7) повреждения скелетных мышц при травмах, конвульсиях, длительной иммобилизации. Хирургические вмешательства на сердце и электроимпульсная терапия часто могут приводить к повышению уровня изофермента КФК. Известно, что существует корреляция между количеством выброшенного в кровь фермента и размером инфаркта миокарда. Продемонстрировано, что масса миокарда, подвергшегося некрозу, может быть определена по кривой концентрация – время в том случае, если известны кинетика высвобождения фермента, его распада, распределения и пр. Анализ кривой концентрация – время для MB – КФК позволяет определить величину инфаркта миокарда в граммах. В то время как площадь под кривой изменения концентрации MB – КФК во времени отражает размеры инфаркта миокарда, абсолютные значения концентрации этого фермента и время до достижения максимума концентрации связаны с кинетикой вымывания MB – КФК из миокарда. Появление просвета в окклюзированной венечной артерии, происходящее либо спонтанно, либо под влиянием механического воздействия или фармакологических препаратов в ранние сроки острого инфаркта миокарда, вызывает быстрый рост концентрации фермента. Характерное возрастание концентрации ферментов наблюдается более чем у у 95 % больных с клинически доказанным инфарктом миокарда. При нестабильной стенокардии содержание КФК, ЛДГ, СГОТ обычно не повышается. У многих больных с подозрением на инфаркт миокарда исходный уровень ферментов в крови сохраняется в пределах нормы, при инфаркте миокарда он может повышаться в 3 раза, однако при этом он не превышает верхней границы нормы. Такую ситуацию наблюдают у больных с небольшим инфарктом миокарда. Хотя такое повышение содержания фермента нельзя рассматривать как строгий диагностический критерий острого инфаркта миокарда, оно с высокой вероятностью заставляет подозревать его. Практическую помощь в такой ситуации может оказать определение изоферментов. Для диагностики острого инфаркта миокарда или оценки его тяжести могут оказаться полезными радионуклидные методы. Сцинтиграфию в острой фазе острого инфаркта миокарда (изображение “горячего пятна”) выполняют с 99m’Тс-пирофосфатом, содержащим двухвалентное олово. Сканограммы обычно дают положительный результат со 2-го по 5-й день после начала инфаркта миокарда, чаще у больных с трансмуральным инфарктом миокарда. Несмотря на то что метод дает возможность определить локализацию инфаркта миокарда и его размеры (с. 887), в плане диагностики он менее точен, чем определение содержания КФК. Изображения миокарда с помощью таллия-201, который захватывается и концентрируется жизнеспособным миокардом, выявляет дефект перфузии (“холодное пятно”) у большинства больных в первые часы после развития трансмурального инфаркта миокарда. В оценке состояния больных острым инфарктом миокарда может оказаться полезной также двухмерная эхокардиография. При этом можно легко выявить нарушения сократимости, в особенности в области перегородки и задненижней стенки. И хотя с помощью эхокардиографии нельзя дифференцировать острый инфаркт миокарда от нарушений сократимости вследствие наличия рубцов или выраженной острой ишемии миокарда, простота и безопасность этого метода позволяют рассматривать его как важный этап обследования больных с острым инфарктом миокарда. Кроме того, эхокардиография может быть весьма информативной для диагностики инфаркта миокарда правого желудочка, аневризмы левого желудочка и тромба в области левого желудочка.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь -Читать далее>>>> |
Источник