Новые методы лечения сердечной недостаточности
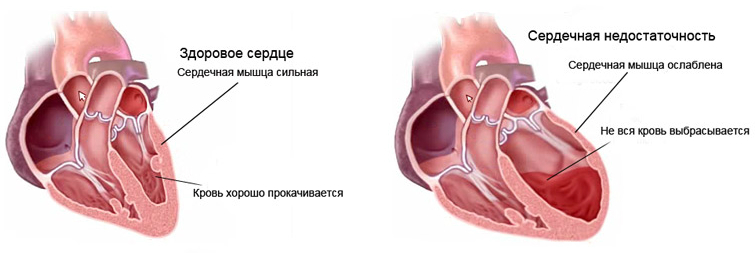
 Сердечная недостаточность – это состояние, при котором сердечная мышца работает недостаточно хорошо, из-за чего кровь задерживается в большом или малом кругах кровообращения, а внутренним органам не хватает кислорода.
Сердечная недостаточность – это состояние, при котором сердечная мышца работает недостаточно хорошо, из-за чего кровь задерживается в большом или малом кругах кровообращения, а внутренним органам не хватает кислорода.
Сердечная недостаточность не является самостоятельной патологией. Она развивается из-за других заболеваний, влияющих на работу сердца.
Чтобы разобраться, как лечится сердечная недостаточность, следует упомянуть, что она делится на два вида:
- Острая сердечная недостаточность (ОСН) – это состояние, при котором резко снижается способность сердечной мышцы к сокращению, что приводит к серьезным нарушениям кровоснабжения и перегрузке самого сердца. Она может возникать как внезапно, без каких-либо предшествующих симптомов, так и развиться на фоне хронической сердечной недостаточности. Лечение должно быть начато незамедлительно, иначе такое состояние может закончиться смертью больного.
- Хроническая сердечная недостаточность (ХСН) развивается постепенно на фоне практически любого заболевания сердечно-сосудистой системы. Сердечная мышца не справляется с нагрузкой и постепенно ослабевает, появляются симптомы застоя крови и кислородного голодания внутренних органов. Лечение в данном случае должно быть направлено не только на устранение этих симптомов, но и на лечение заболевания, которое к ней привело.
Лечение ОСН
 При острой форме лечение сердечной недостаточности в домашних условиях недопустимо. Необходимо экстренное оказание медицинской помощи. Терапия должна быть направлена на улучшение работы миокарда, увеличение его сократительной способности, чтобы как можно быстрее улучшить кровообращение и устранить опасные для жизни симптомы: сильное повышение артериального давления, отек легких и даже кардиогенный шок.
При острой форме лечение сердечной недостаточности в домашних условиях недопустимо. Необходимо экстренное оказание медицинской помощи. Терапия должна быть направлена на улучшение работы миокарда, увеличение его сократительной способности, чтобы как можно быстрее улучшить кровообращение и устранить опасные для жизни симптомы: сильное повышение артериального давления, отек легких и даже кардиогенный шок.
Пациенты с ОСН госпитализируются в специализированное отделение, где им обеспечивается мониторирование артериального давления, частоты сердечных сокращений и дыхания, температуры тела, проводится электрокардиограмма. За редким исключением все лекарственные препараты вводятся внутривенно, поскольку они должны начать действовать как можно скорее.
Тактика лечения ОСН:
- Важной задачей является обеспечение внутренних органов кислородом, чтобы предотвратить развитие осложнений, поэтому пациенту назначается оксигенотерапия. В дыхательной смеси, которую подают пациентам, содержание кислорода несколько увеличено по сравнению с тем, сколько его содержится в обычном воздухе. Это необходимо для лучшего насыщения им крови.
- Если не наблюдается сильное снижение артериального давления, назначаются препараты, расширяющие кровеносные сосуды (вазодилататоры).
- Если ОСН сопровождается снижением сердечного выброса, необходимо внутривенно вводить жидкость для того, чтобы обеспечить наполнение сосудов и поддержать артериальное давление на должном уровне.
- Выводится лишняя жидкость из организма при помощи назначения мочегонных средств.
- Необходимо устранить причину, которая привела к возникновению данного состояния.
- Снимается болевой синдром. При сильных болях оправдано назначение наркотических анальгетиков.
- При необходимости может проводиться катетеризация сердца.
- Назначаются лекарственные средства для предотвращения повторных приступов.
Препараты для лечения ОСН
 Морфин – его назначают обычно на ранних стадиях тяжелой ОСН. Он хорошо снимает болевой синдром, оказывает успокаивающее действие, а также снижает частоту сердечных сокращений и расширяет сосуды.
Морфин – его назначают обычно на ранних стадиях тяжелой ОСН. Он хорошо снимает болевой синдром, оказывает успокаивающее действие, а также снижает частоту сердечных сокращений и расширяет сосуды.
Слишком большие дозы морфина не используются, поскольку он способен вызвать сильное снижение артериального давления, рвоту, а также угнетать дыхание. Наиболее часто осложнения от его применения развиваются у пожилых людей.
- Вазодилататоры (Нитроглицерин, Нитропруссид, Низеритид) – эти средства для лечения острой сердечной недостаточности применяются для того, чтобы уменьшить застой крови, при этом не повышая потребность миокарда в кислороде. Их применяют под язык или внутривенно, контролируя при этом артериальное давление.
- Ингибиторы АПФ – препараты этой группы обычно не назначают на ранних этапах лечения, поскольку их действие на этой стадии не превышает возможных рисков. Более эффективны они после стабилизации состояния пациента для дальнейшего его лечения.
- Инотропные препараты (Норадреналин, Допамин, Добутамин) – используются для того, чтобы улучшить сократимость миокарда. Однако их назначение приводит к тому, что сердцу требуется больше кислорода.
- Мочегонные препараты (Фуросемид, Торасемид) применяются в тех случаях, когда при ОСН в организме скапливается лишняя жидкость. Их применение позволяет вывести лишнюю жидкость, снизить артериальное давление и нагрузку на миокард. При этом следует помнить, что вместе с жидкостью из организма выводится калий и магний, поэтому необходимо контролировать эти показатели в крови, а также при необходимости обеспечивать их дополнительное поступление. Использование небольших доз мочегонных лекарств совместно с другими группами препаратов более эффективно, чем назначение просто больших доз мочегонных. Большинство больных хорошо переносят назначение этих препаратов, однако иногда могут развиваться осложнения, поэтому необходимо контролировать состояние пациента и следить за ответом организма на назначение того или иного препарата.
- Сердечные гликозиды – их назначают при определенных показаниях, поскольку они способны увеличить сердечный выброс, тем самым освобождая камеры сердца от большого количества крови.
- Бета-адреноблокаторы (Пропранолол, Метопролол, Эсмолол) – используются редко, поскольку нарушение сократимости миокарда является противопоказанием для их применения. Тем не менее в определенных случаях их назначение может быть оправдано.
Хирургическое лечение ОСН
В некоторых случаях для лечения острой сердечной недостаточности применяются хирургические методы. Решение об этом принимает врач-кардиолог в зависимости от того, какое заболевание вызвало резкое ухудшение сократительной способности сердца. Обычно операции используются в тех случаях, если медикаментозное лечение недостаточности кровообращения не приносит результатов.
Хирургические методы включают в себя:
- Реваскуляризация миокарда
- Коррекция некоторых дефектов как в самом сердце, так и в клапанах
- Временное поддержание кровообращения при помощи механических средств
- В особенно тяжелых случаях может назначаться трансплантация сердца.
Лечение ХСН
 Хроническая сердечная недостаточность развивается постепенно на фоне какого-либо заболевания сердца и сосудов, поэтому должны лечиться не только симптомы сердечной недостаточности, но и основное заболевание. Важное значение в лечении имеет соблюдение диеты и соответствующего образа жизни.
Хроническая сердечная недостаточность развивается постепенно на фоне какого-либо заболевания сердца и сосудов, поэтому должны лечиться не только симптомы сердечной недостаточности, но и основное заболевание. Важное значение в лечении имеет соблюдение диеты и соответствующего образа жизни.
При ХСН больной должен соблюдать диету. Она должна быть довольно калорийной, но при этом легкоусвояемой, содержать много белка и витаминов. Следует ограничить потребление соли и воды, поскольку они способствуют появлению отеков и повышению артериального давления. Хорошей привычкой для больного ХСН станет регулярное взвешивание, поскольку это позволит вовремя заметить скопившуюся в организме лишнюю жидкость.
Кроме этого, не следует недооценивать физические нагрузки. Гиподинамия плохо сказывается на любом человеке, а при ХСН она тем более опасна. Физическая нагрузка должна подбираться индивидуально, в зависимости от основного заболевания и общего состояния организма. Следует отдать предпочтение ходьбе или легкому бегу, много гулять на свежем воздухе. Пациентам с ХСН не рекомендуется длительное время находиться в жарком влажном климате.
При легком течении болезни и под врачебным контролем возможно лечение сердечной недостаточности и народными средствами, однако при возникновении каких-либо ухудшений состояния здоровья следует немедленно обращаться к врачу для своевременной диагностики и корректировки лечения.
Принципы лекарственной терапии при ХСН
- Необходимо обнаружить основное заболевание, которое привело к постепенному ухудшению сократимости миокарда и развитию сердечной недостаточности. Правильное лечение основного заболевания существенно улучшит прогноз для пациента;
- По возможности необходимо устранить те факторы, которые могут поспособствовать появлению приступа острой сердечной недостаточности;
- Лечение самой сердечной недостаточности: уменьшение застоя крови и увеличение сердечного выброса. Устранение этих двух факторов улучшит кровоснабжение внутренних органов и устранит симптомы недостатка кислорода.
 Для лечения ХСН применяются определенные группы лекарственных средств. Принимать их можно и дома, при неосложненном течении необязательно ложиться в стационар, однако все равно следует обратиться к врачу. Он проведет необходимую диагностику, подберет правильные препараты и расскажет, как лечить сердечную недостаточность в домашних условиях.
Для лечения ХСН применяются определенные группы лекарственных средств. Принимать их можно и дома, при неосложненном течении необязательно ложиться в стационар, однако все равно следует обратиться к врачу. Он проведет необходимую диагностику, подберет правильные препараты и расскажет, как лечить сердечную недостаточность в домашних условиях.
Все лекарственные препараты для лечения ХСН принято делить на три группы:
- Основные средства – эффективность этих препаратов доказана и рекомендована во всех странах мира.
- Дополнительные средства – их назначают по показаниям.
- Вспомогательные средства – их эффективность не является стопроцентно доказанной при ХСН, но в зависимости от определенной ситуации назначение этой группы может быть оправдано.
Рассмотрим подробнее каждую группу.
Основные средства:
- Ингибиторы АПФ (Каптоприл, Эналаприл) – эти препараты должны назначаться всем пациентам с ХСН вне зависимости от стадии, степени выраженности, этиологии, формы и других показателей. Они замедляют течение заболевания, защищают внутренние органы, снижают артериальное давление. При их применении могут возникать такие нежелательные эффекты, как сухой кашель, сильное снижение артериального давления, ухудшение состояния почек. Чтобы избежать этого, необходимо начинать лечение с небольших дозировок, постепенно увеличивая до необходимых цифр, не принимать одновременно ингибиторы АПФ и вазодилататоры, а также перед назначением не принимать большие дозы мочегонных препаратов.
- Антагонисты рецепторов к ангиотензину – чаще всего их назначают, если у пациента наблюдается непереносимость ингибиторов АПФ либо же на них развились побочные действия.
- Бета-адреноблокаторы (Карведилол, Бисопролол, Метопролол) – обычно их назначают в дополнение к ингибиторам АФП. Они снижают частоту сердечных сокращений, обладают антиаритмическим эффектом. Начинают их прием также с минимальных доз, постепенно увеличивая. Одновременно желательно увеличить дозы мочегонных препаратов, так как из-за снижения ЧСС могут ухудшиться симптомы сердечной недостаточности.
- Антагонисты рецепторов к альдостерону – эти препараты обладают небольшим мочегонным действием, задерживают натрий в организме. Назначаются они обычно при выраженных симптомах сердечной недостаточности, а также после перенесенного инфаркта миокарда.
- Диуретики (мочегонные препараты) – применяются при скоплении жидкости в организме. Обычно назначают самый слабый из эффективных препаратов, чтобы избежать развития зависимости у пациента.
- Сердечные гликозиды (Дигоксин) – это препараты растительного происхождения, произведенные из растения наперстянки. В больших дозах являются ядом, однако незаменимы при лечении сердечной недостаточности, вызванной мерцательной аритмией.
Дополнительные средства:
- Статины – их применяют в том случае, если хроническая сердечная недостаточность появилась на фоне ишемической болезни сердца. Препараты этой группы подавляют выработку в печени жиров, которые откладываются на стенках сосудов и вызывают сужение или полную непроходимость их просвета, затрудняя ток крови по этим сосудам;
- Непрямые антикоагулянты – применяются при риске образования тромбов, которые могут закупорить сосуд. Эти препараты нарушают образование в печени факторов, способствующих свертыванию крови.
Вспомогательные средства:
- Нитраты – назначаются в основном при стенокардии для улучшения питания самого сердца и снятия болевого синдрома, поскольку обладают сосудорасширяющим действием и улучшают кровоток;
- Антагонисты кальция – используются также при стенокардии, повышенном давлении, недостаточности клапанов сердца;
- Если есть нарушения сердечного ритма, то могут применяться антиаритмические препараты;
- Дезагреганты – эти препараты назначаются в основном больным после инфаркта миокарда, чтобы не допустить его повтора. Они ухудшают склеивание тромбоцитов между собой, тем самым разжижая кровь и препятствуя образованию тромбов.
Хирургическое лечение ХСН
В некоторых случаях, когда медикаментозная терапия не оказывает должного действия, здоровье пациента ухудшается и возникает угроза для жизни, может назначаться хирургическое лечение. Направлено оно на основное заболевание, вызвавшее сердечную недостаточность.
Методы хирургического лечения:
- Аорто-коронарное и маммарно-коронарное шунтирование – применяется в тех случаях, когда затруднено движение крови по коронарным сосудам вследствие сужения их просвета. Из-за этого миокард не получает достаточного для своей работы количества кислорода. С помощью шунтирования создаются обходные пути, по которым кровь может огибать патологический очаг;
- Коррекция клапанного аппарата сердца;
- Трансплантация сердца от донора;
- Использование искусственных желудочков сердца для создания вспомогательного аппарата кровообращения. Этот метод имеет довольно высокую стоимость и опасен осложнениями: присоединением бактериальной инфекции, образованием тромбов.
Лечение ХСН народными средствами
Лечение сердечной недостаточности народными средствами возможно только под контролем лечащего врача как дополнение к традиционным лекарственным препаратам. Не стоит прописывать себе лечение самостоятельно, по рекомендации соседки или знакомого человека, у которого «похожий диагноз», а также игнорировать прием назначенных врачом лекарств, заменяя их народными средствами.
 Для приготовления народных средств лечения обычно используют следующие травы:
Для приготовления народных средств лечения обычно используют следующие травы:
- Измельченные побеги голубики;
- Цветки ландыша;
- Листья наперстянки;
- Трава зверобоя;
- Семена петрушки;
- Сухой корень женьшеня;
- Цветки боярышника;
- Трава пустырника и многие другие растения.
Следует помнить, что многие из этих растений ядовиты. Неправильное их применение, несоблюдение дозировки может закончиться отравлением. Лечение народными средствами только симптомов сердечной недостаточности, без должной терапии основного заболевания, не принесет ожидаемого результата и может ухудшить состояние больного.
Источник
Причины, приводящие к развитию хронической венозной недостаточности
Венозная система человека довольно сложная и очень важная. Простираясь по всему организму, вены играют очень важную роль и проблемы с ними, которые возникают по самым разным причинам, способны принести много неприятных последствий. Если нарушение происходит в нижних конечностях, имеет место хроническая венозная недостаточность (ХВН).
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
- Профилактика
Признаки данной патологии встречаются у 25 процентов жителей развитых стран, а в России признаки этого заболевания встречаются у каждого второго жителя, который находится в возрастном промежутке от двадцати до пятидесяти лет.
Многие обращаются с такой проблемой слишком поздно или не обращаются вообще, поэтому сталкиваются с некоторыми проблемами и последствиями. Как же развивается ХВН?
Через глубокие вены оттекает девяносто процентов крови из нижних конечностей, а через поверхностные вены только десять процентов. Отток крови по направлению снизу вверх дает развиваться важным функциям в организме, например, сокращению мышц, которое происходит при нагрузке физического плана.
Когда мышца сокращается, она оказывает давление на вену. Силу тяжести заставляет кровь опускаться обратно вниз, однако обратному оттоку не дают осуществляться венозные клапаны. Благодаря такой системе осуществляется нормальный ток крови. Клапанный аппарат позволяет сохраняться постоянному движению жидкости, которое происходит против силы тяжести.
Этому же способствует физиологическое изменение венозного просвета при изменении положения человеческого тела и стабильный тонус венозной стенки.
Если какой-то из этих моментов осуществляется неправильно, начинает развиваться патология, состоящая из нескольких стадий, которые следуют одна за другой:
- расширение вены, происходящее ниже вены;
- клапанная несостоятельность;
- дальнейшее расширение вен, которое происходит из-за постоянного повышенного АД;
- развитие венозного рефлюкса, то есть патологического сброса сверху вниз;
- застаивание крови в сосуде, она давит на венозную стенку;
- увеличение проницаемости стенки вены;
- пропотевание плазмы в ткани через стенку;
- отечность тканей и нарушение их питания.
К чему приводит недостаточность кровообращения? Из-за этого происходит накопление тканевых метаболитов в мелких сосудах, увеличение местных медиаторов воспаления и свободных радикалов, локальное сгущение крови и так далее.
Как видно, процесс довольно сложный, потому определенно должны быть причины, которые к нему приводят. Им стоит уделить особое внимание.
Причины
Действительно, есть причины, которые приводят к развитию венозной недостаточности.
- Длительное текущее варикозное расширение вен, которые располагаются в нижних конечностях. Именно поэтому человек, который заметил у себя признаки варикоза, следуют немедленно обратиться к врачу и не заниматься самолечением. Бездействие или неправильное немедицинское вмешательство может привести к ХВН.
- Посттромбофлебитический синдром. Напомним, что посттромбофлебитическая болезнь характеризуется затруднением оттока крови из вен нижних конечностей. Она развивается после перенесенного тромбоза в глубоких венах.
- Врожденная патология поверхностной и глубокой венозных систем.
Но это еще не все предпосылки для ХВН. Есть дополнительные факторы, которые повышают риск развития заболевания.
- Женский пол. Дело в том, что женский организм заметно отличается от мужского, что иногда неблаготворно сказывается на состоянии здоровья нашей прекрасной половины. Например. У женщин отмечен высокий уровень эстрогенов. Кроме того, если девушка беременная или рожает, в эти периоды на венозную систему осуществляется повышенная нагрузка. Еще одним отличием, влияющим на развитие ХВН, является более высокая продолжительность жизни.
- Генетическая предрасположенность. Патология может проявляться из-за генетической недостаточности соединительной ткани, поэтому в результате недостатка коллагена сосудистая стенка становится слабой.
- Плохая физическая активность и ожирение. Эти факторы очень связаны между собой, так как накопление жира в организме часто происходит из-за малоподвижного образа жизни. Если это сочетается еще с неправильным питанием, риск становится еще более высоким.
- Возраст. С возрастом на человека оказывают все большее влияние неблагоприятные факторы: более старые из них активно развиваются, а к ним прибавляются новые. В результате, чем старше становится человек, чем боле высок риск того, что у него выявится хроническая венозная недостаточность нижних конечностей.
- Прием гормоносодержащих препаратов, что приводит к повышению уровня эстрогенов.
- Длительные статически нагрузки и постоянный подъем тяжестей. К таким нагрузкам относятся сидячая или стоячая работа, а также долгие поездки в транспорте.
ХВН может проявиться из-за перенесенного флеботромбоза. В последнее время выделяются флебопатии, которые являются одной из причин развития ХВН. Флебопатии — состояния, которые характеризуются венозным застоем, возникшим при отсутствии клинических и инструментальных признаков патологии системы вен. Редко, но все же бывает, что венозная недостаточность развивается после травм.
Симптомы
Венозная недостаточность хронического типа может протекать без симптомов, однако характерные проявления все равно будут. Постфлебитический синдром, наоборот, может не иметь проявлений, но всегда вызывает симптомы. И в том и в другом случае физическая активность человека может быть сильно ограничена.
Сами симптомы включаются в себя тяжесть, боль, ощущение переполнения, судороги, парестезии и усталость в ногах. Если человек находится в стоячем положении или ходит, данные признаки усиливаются. При подъеме ног или в покое они, наоборот, уменьшаются. Клиническая симптоматика прогрессирует постепенно.
Можно выделить семь классов в клинической классификации ХВН:
- 0-ой класс — признаков поражения вен не наблюдается;
- 1-ый класс — вены ретикулярные или расширенные;
- 2-ой класс — вены варикозно расширены;
- 3-ий класс — отек;
- 4-ый класс — изменения кожи, такие как застойный дерматит пигментация;
- 5-ый класс — изменения кожи и залеченные язвы;
- 6-ой класс — изменения кожи и активные язвы.
Застойный дерматит выглядит как красновато-коричневая гиперпигментация, расширение вен, индурация, липодерматосклероз, а также варикозные венозные язвы. Если наблюдаются данные признаки, это значит, что заболевание развивается уже длительное время или же венозная гипертензия имеет тяжелую степень.
Отек нижней конечностей может быть асимметричным или односторонним. Если он двусторонний, то речь, скорее всего, идет о системном заболевании, например, о сердечной недостаточности. Системный отек также может характеризовать применение некоторых лекарственных препаратов.
В общей сложности можно выделит шесть проявлений ХВН.
- Эдема, то есть отек. При этом жидкость скапливается в мягких тканях из-за того, что нарушен венозный отток. Выраженность отека способна изменяться. Характерный признак того, что появилась эдема, — кожная вмятина, которая остается после надавливания пальцем.
- Гиперпигментация. При этом кожа ног темнеет и приобретает коричневый оттенок, потому что внутри вен есть хроническое повышенное давление. Обычно гиперпигментация встречается на нижней трети голени, но сегменты могут распространяться на стопу и голени.
- Застойный дерматит или венозная экзема. Это значит, что кожа нижних конечностей начала краснеть и шелушиться. Если данное проявление приобретает тяжелую форму, кожа голени иссушается, наблюдается сильный зуд, приводящий к расчесам, которые приводят к вторичной инфекции.
- Липодерматосклероз. Это фиброзное перерождение подкожной жировой клетчатки и самой кожи. Ткани перестают быть эластичными и подвижными. Белая атрофия кожи — крайняя форма липодерматосклероза, которую можно оценивать как предъязвенное состояние.
- Венозная трофическая язва. Нарушение венозного оттока приводит к дефекту кожи и тканей. Обычно язва наблюдается на внутренней поверхности голени, точнее, на ее нижней трети.
- Инфекционные осложнения. Барьерная функция кожи исчезает, из-за чего сильно возрастает риск наслоения нескольких инфекционных заболеваний. Может развиться тяжелый микст дерматитов.
Диагностика
Очень важно поставить точный диагноз и определить, что у пациента начала развиваться хроническая венозная недостаточность. Обычно диагноз выставляется на основании анамнеза и физикального обследования. Клиническая система оценки по баллам включает в себя:
- пять симптомов: зуд, боль, тяжесть, судороги, парестезия;
- шесть признаков, о которых мы говорили выше.
Получается, что есть диапазон от нуля до трех, в котором нулевая степень характеризуется минимально выраженностью заболевания, а третья степень считается тяжелой.
Если после двух осмотром, промежуток между которыми составил полгода, набралось от пяти до четырнадцати баллов, значит, степень заболевания тяжелая или средняя.
В ходе диагностики очень важно исключить такое заболевание, как глубокий венозный тромбоз. В этом поможет дуплексная ультрасонография. Например, периферическая артериальная болезнь отличается отсутствием отека и снижением плече-голеностопного индекса. Правильно поставленный диагноз позволяет врачу назначить эффективное лечение.
Лечение
Врач принимает решение о том, какой или какие методы лечения приемлемы в каждой ситуации. Лечение хронической венозной недостаточности может быть хирургическим.
Его цель — устранить основное звено заболевания, то есть нарушение венозного оттока. Есть несколько методов хирургического вмешательства.
- Открытые оперативные вмешательства. Делается несколько разрезов на поверхностных венах, пораженные вены удаляются.
- Внутрисосудистая термооблитерация. Она включает в себя несколько методов: радиочастотная облитерация и эндовенозная лазерная облитерация. Они выполняются без разрезов. С помощью этого метода можно закрыть просвет пораженной вены.
- Перевязка подкожной вены. Это устаревшая операция, применяемая при варикозе.
Хирургия перфорантных вен также включает в себя несколько методов: ЭВЛО данных вен, минифлебэктомия с разобщением вены и устаревшие операции, например, операция Линтона. Есть дополнительные методы хирургического вмешательства. Однако лечение ХВН проводится не только оперативным путем.
Классификация ХСН
Исходя из того, что основным вопросом является лечение ХСН, следует рассматривать классификацию, с точки зрения, значимых для терапии особенностей. ХСН классифицируют по нескольким признакам:
- По преимущественному поражению:
- преимущественно правожелудочковая — клинически проявляется отеками, увеличением печени, слабостью, утомляемостью и т.д.;
- преимущественно левожелудочковая — основные проявления: одышка, кашель и т.д.;
- тотальная — сочетание симптомов.
- По происхождению:
- миокардиальная (от повреждения кардиомиоцитов). В основе — первичное поражение миокарда: некроз (инфаркт), миокардит, кардиомиопатия. В медикаментозной поддержке нуждается мышца сердца;
- перегрузочная (от перегрузки). Сердечная мышца интактна, но происходит его гиперфункция из-за чрезмерной нагрузки. Последняя
может быть обусловлена избыточным объемом притекающей крови (пороки в виде недостаточности) или повышенным сопротивлением при выбросе крови в аорту или легочный ствол (стенозы, артериальная гипертензия). Точкой приложения являются сосуды или клапаны; - смешанная — сочетание. Например, миокардит у человека с пороком сердца.
- В зависимости от фазы сердечного цикла:
- систолическая: снижена способность сердца к сокращению — низкий сердечный выброс;
- диастолическая: страдает функция расслабления сердца, а как раз в диастолу происходит его питание и наполнение кровью (подготовка к систоле);
- смешанная.
Причины, приводящие к развитию хронической венозной недостаточности
Лечение
Форма конечности при заболевании может меняться, поэтому размер трикотажа может подбираться индивидуально. Перемежающаяся компрессия основана на аппаратной пневмокомпрессии манжетами, которые накладываются на разные уровни конечности. Так можно ускорить регресс отека тканей. Очень важна лечебная физкультура, которая включает в себя упражнения, помогающие улучшить работу вен и мышц ног.
Конечно же, существует и медикаментозная терапия. Есть специальные венотоники, которые уменьшают лимфатический и венозный отек, повышенную усталость и другие симптомы. Одновременно применять несколько венотоников не советуется, как и длительно применение венотоника в том случае, если на протяжении двухмесячного лечения отсутствует эффект лечения.
Последствия
ХВН может привести к инвалидности. Если не устранять или не лечить основные причины, которые привели к развитию заболевания, оно будет прогрессировать.
Самое негативное состояние — незаживающая трофическая язва, у которой постоянно происходят рецидивы. После двух лет с того времени, как произошел первый эпизод язвы, увеличивается риск данного состояния, как и при тяжелых формах липодерматосклероза.
Необратимыми состояниями являются липодерматосклероз и гиперпигментация. Но при использовании эффективных лечебных мероприятий можно сильно уменьшить изменение мягких тканей.
Профилактика
Первичная профилактика основана на антикоагулянтной терапии, которая используется после глубокого тромбоза вен. Также используются компрессионные чулки на протяжении двух лет поле тромбоза, а также повреждения вен. Очень важно изменить образ жизни, что включает в себя уменьшение употребления соли, физические упражнения и снижение массы тела.
Необходимо тщательно следить за состоянием вен нижних конечностей, так как заболевания, связанные с ними, способны заметно подпортить качество жизни человека. И, конечно же, важно понимать, что врачи дают рекомендации и назначают лечение неспроста, а для блага пациента, поэтому давайте следовать их советам и вести правильный образ жизни!
12 Лечение ХСН у детей
Даже у детей раннего возраста возможно развитие хронической сердечной недостаточности. Причиной могут стать врожденные пороки сердца, хроническая ревматическая болезнь с поражением сердечных клапанов, миокардиты (в т.ч. врожденные), эндокардиты и др.
Для лечения хронической сердечной недостаточности у детей применяют те же классы препаратов, что и у взрослых, несмотря на то, что большинство из них в соответствии с инструкцией по применению противопоказаны в детском возрасте. Внесение в инструкцию подобных ограничений не связано с развитием неблагоприятных эффектов.
Единственный способ выйти из этой ситуации — применение опыта по терапии ХСН, накопленного во взрослой практике. Исключение составляют дозировки препаратов. Они подбираются врачом индивидуально в зависимости от клинической ситуации, массы тела и возраста ребенка.
Не последнее значение имеют и рекомендации по режиму питания, водной нагрузке и физической активности.
Симптомы и лечение застойной сердечной недостаточности
✓ Статья проверена доктором
Сердечная недостаточность – может быть определена как нарушение структуры и функции сердечной мышцы, ведущее к неспособности переносить кислород в том количестве, которое необходимо для тканевого метаболизма.
Симптомы
Сердечная недостаточность — это патофизиологический синдром, , который проявляется самыми разными симптомами. Они будут отличаться в зависимости от того, какой отдел сердца поражен. Выделяют:
- Левожелудочковую недостаточность – состояние, обусловленное неспособностью левого желудочка переместить в аорту всю кровь, притекающую к нему из легочных вен, и характеризующееся застоем крови в малом круге кровообращения.
- Правожелудочковую недостаточность – состояние, обусловленное снижением сократительной способности правого желудочка, характеризующееся застоем в большом круге кровообращения.
Общими симптомами являются:
- отдышка;
- ортопноэ;
- снижение толерантности к нагрузке;
- ночной кашель;
- свистящее дыхание;
- прибавка массы тела (
Источник
