Новые методы лечения последствий инсультов


Способ лечения инсульта подбирается врачами в зависимости от периода патологии. Для каждой стадии своя терапия, комплекс препаратов и методик. Отрезок времени прошедший после начала приступа – важный фактор, указывающий на процесс деструктивных изменений в мозговых тканях. Если прошло до трех часов от момента криза, то вероятность полного излечения 90%.
Стадии инсульта
Степени ишемического поражения:
- Сверхострый – первые 180 минут. Проводится интенсивная терапия для регенерации клеток мозга, и нормализации жизненных показателей.
- Активный – от трех дней до 4 недель.
- Раннее восстановление – от месяца до полугода.
- Позднее восстановление – от полугода до года.
- Остаточный период – от года до трех лет.
На каждой стадии инсульта назначается отдельная схема лечения.
Лечение инсульта препаратами в стационаре

Чтобы пациент восстановился как можно быстрее назначают лекарственные препараты с разным действием. Терапевтический план составляется лечащим врачом-неврологом по индивидуальной схеме. После ее можно менять под наблюдением участкового доктора. Типы применяемых лекарств:
- Ноотропы и нейропротекторы – ускоряют обменные процессы в тканях и клетках мозга.
- Нейролептики, антисудорожные, успокоительные – снимают симптоматические проявления после инсульта.
- Антикоагулянты и антиагреганты – нормализуют состояние крови, препятствуют образованию тромбов.
- Средства для нормализации АД.
- Поливитамины, БАДы.
Ноотропы и нейропротекторы
Эти препараты показаны при всех видах инсульта. Они регенерируют нейронные сети, восстанавливают нейроцитарорную структуру, защищают нервные клетки от последствий кислородного голодания. У пациента нормализуются когнитивные и двигательные функции, улучшается речь. К группе ноотропных средств относятся: «Ноотропил», «Семакс», «Глицин».
Вместе с этой группой лекарств прописывают витаминные комплексы с витаминами В. Они ускоряют процесс восстановления. Их колят внутримышечно или внутривенно около 7 дней, а затем назначают в периоральной форме (таблетки). Это «Нейрорубин», «Мильгамма» и.т.д. Схема назначения: 2 мл «Мильгаммы» раз в сутки в течение недели, далее уколы заменяются драже. Длительность приема витаминов и ноотропов не менее четырех недель.
Вазоактивные средства
Препараты, нормализующие тонус сосудов, так же необходимы при лечении инсульта в острой и восстановительной стадии. Назначают курс:
- «Инстенона»;
- «Вазорбала»;
- «Трентала»;
- «Кавинтона».
Учтите, что вазоактивные средства можно принимать только по врачебному назначению даже в таблетках. Невролог смотрит на тип перенесенного заболевания, осложнения, и общее состояние организма.
Лечение после инсульта включает в себя медикаментозную терапию и другие реабилитационные методы. Инсультники принимают ноотропные и антиагрегантные средства для нормализации артериального давления и уровня глюкозы в крови. В этот период важно не допустить рецидива инсульта, который происходит если не принимать назначаемые препараты. Последствия рецидива более тяжелые и с трудом поддаются лечению.
Список лучших препаратов для лечения инсульта
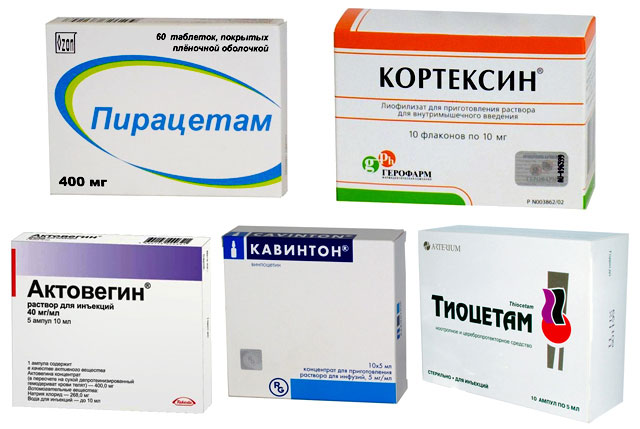
Самые действенные лекарства для лечения и восстановления после поражения:
- «Мексидол» — Опытные неврологи рекомендуют лечить инсульт Мексидолом. Он не имеет ноотропического действия, но дает хорошие результаты при применении в острой стадии инсульта. Это обусловлено свойством защищать нейроны от гипоксического воздействия. В стационарных условиях назначают «Мексидол» в ампулах. В терапии дома назначают таблетки в дозировке – 2 раза в сутки, в течение месяца.
- «Глиатилин», «Холин» — назначается в острой и восстановительной стадии инсульта. Наиболее результативен при ишемической форме. Средство уменьшает риск образования дегенеративных поражений головного мозга, которые могут привести к необратимым последствиям. Он увеличивает приток крови к клеткам мозга, помогает им регенерироваться. Курс лечения 3-6 месяцев.
- «Цераксон», «Цитиколин» — активизирует обменные процессы в нервных клетках. Препарат уменьшает мозговой отек, что предотвращает риск серьезных нарушений в работе органа, и способствует излечению на любой ступени инсульта.
- «Актовегин» — лекарство применяется диабетиками. И помогает при лечении последствий инсульта. Если использовать «Актовегин» и «Кортексин» вместе, то происходит укрепление защитной системы структур головного мозга, больной восстанавливается быстрее и снижается риск рецидива.
- «Мидокалм» — средство из группы миорелаксантов. Рекомендуется неврологами для избавления от мышечного перенапряжения, которое является последствием инсульта.
- «Трентал» — эффективное сосудоукрепляющее средство, стимулирует кровообращение в пораженных участках тела.
- «Инстенон» – лекарство комплексного воздействия, действующий как вазоактивный и одновременно стимулирующий препарат для мозговых структур. В стационаре проводится внутривенно, через капельницы. Далее назначают периорально – три пастилы ежедневно, в течение шести недель. Еще одно средство – «Кавинтон». Его используют в активном и реабилитационном периоде лечения.
Лечение в домашних условиях
Нетрадиционная медицина так же помогает лечить инсульт, используется как вспомогательное средство. Народные средства помогают контролировать артериальное давление, нормализуют кровообращение, обогащают состав крови. Использовать их нужно только в комплексе с медикаментозным лечением, и после консультации с врачом. Заменять традиционную медицину травами нельзя.
Реабилитация включает в себя лечебные упражнения для восстановления двигательных функций, укрепляющий массаж, логопедические занятия и другие способы. Рекомендуется плавание, прогулки, любые спортивные занятия с умеренной физической нагрузкой.
Методика ЛФК при инсульте

При ограниченной подвижности перенесшим инсульт нужно заниматься лечебной физкультурой ежедневно. При параличе упражнения выполняются в пассивной форме, то есть с помощью другого человека. Начинать нужно со сгибательно-разгибательных манипуляций на конечности. Важно проработать суставы: руки, ноги, пальцы. Укрепить мышцы и восстановить кровоток в пораженных конечностях. Кроме того, пассивные занятия предотвращают появление пролежней и кожных ран характерных для лежачих больных.
Как только больной начнет принимать сидячее положение пора приступать к активной лечебной физкультуре. Инсультник должен делать наклоны и повороту из стороны в сторону, махи руками, сгибание разгибание верхних и нижних конечностей, повороты головы вправо и влево.
Затем начинают разработку подвижности корпуса. Пациент встает с опопрой на ноги, важно ощущать их. После нужно попеременно напрягать и расслаблять пальцы. Затем переходят к обучению стойки без опоры и ходьбе. Для усиления эффекта упражнения сочетают с массажем и терапевтическими ваннами. Так мышцы и суставы становятся более гибкими, уходит боль и напряжение.
Главное соблюдать все советы врача-невролога и принимать препараты строго по прописанной схеме. Другие методы реабилитации так же должны проводиться под контролем специалиста.
Источник
Инсульт, или острое нарушение мозгового кровообращения, — распространенное заболевание, которое может поразить не только пожилых людей. Большинству наших граждан не свойственно вести здоровый образ жизни, так же как и посещать врача в профилактических целях. Между тем в России самый высокий в мире показатель смертности от инсульта. А среди тех, кто сумел его пережить, лишь 20% возвращаются к прежнему образу жизни. Для успешного восстановления очень важно вовремя распознать инсульт и начать лечение. О том, что это за болезнь, как ее диагностировать и возможно ли полное восстановление после инсульта, читайте в нашем обзоре.
Что такое ишемический инсульт головного мозга и как его распознать
Ишемический инсульт — это острая недостаточность мозгового кровообращения, влекущая за собой нарушения неврологических функций. Острый ишемический инсульт возникает из-за закупорки сосуда тромбом, или эмболом. Из-за нарушенного кровообращения участки головного мозга гибнут, а те функции, которые они контролировали, нарушаются.
Различают следующие виды ишемического инсульта в зависимости от механизма развития этого заболевания:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический: эмбол формируется в полости сердца при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный — возникает из-за перекрытия относительно мелкого сосуда.
- Инсульт другой этиологии. Как правило, вызывается такими редкими причинами, как расслоение стенки крупной мозговой артерии, мигренозный приступ (сама по себе мигрень — явление нередкое, чего нельзя сказать об истинных мигренозных инфарктах мозга), наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Его диагностируют, когда есть несколько равновероятных причин, и даже полноценное обследование не позволяет выявить конкретный фактор, вызвавший инсульт. Кроме того, обследование, к сожалению, проводится далеко не всегда.
Медицинская статистика
В США инсульт ежегодно поражает около 800 000 человек, в 82–92% случаев речь идет об ишемическом инсульте головного мозга[1]. В России ежегодно регистрируется 400 000 инсультов, 70–85% из которых — ишемические[2].
«Классическими» факторами риска инсульта являются:
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно сопровождающиеся аритмиями;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- ожирение.
Обычно ишемический инсульт мозга начинается внезапно, на фоне полного здоровья, наиболее часто — ночью или под утро. Для инсульта характерны такие проявления:
- парез (паралич) половины тела, конечности, намного реже — всего тела;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь из-за нарушения произношения (дизартрия);
- перекошенное лицо;
- снижение или полная потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глазных яблок);
- несвязная речь, смешение понятий (афазия);
- нарушение сознания.
Чаще всего при ишемическом инсульте симптомы возникают не изолировано, а в различных комбинациях. Самый простейший тест, который можно сделать до приезда врача:
- Попросить больного улыбнуться/оскалить зубы. При инсульте улыбка асимметрична, лицо перекошено.
- Попросить поднять обе руки, согнув их на 90 градусов, если больной сидит или стоит, и на 45 градусов, если лежит, и удерживать в течение пяти секунд. При инсульте одна рука опускается.
- Попросить повторить простейшую фразу. При инсульте речь неразборчива.
Очень важно!
При появлении любого из признаков инсульта необходимо немедленно вызывать скорую!
При ишемическом инсульте все, что можно сделать в домашних условиях, — уложить пострадавшего, приподняв его голову, освободить от тугого ремня, расстегнуть воротник, дамам — снять бюстгальтер. Тиражируемые в Интернете методики «кровопускания», растирания мочек ушей и прочие — это бессмысленное издевательство над больным человеком.
Если начинается рвота или пациент теряет сознание — поверните голову человека на бок, достаньте язык больного из ротовой полости и прижмите так, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Важно!
Ни в коем случае нельзя самостоятельно назначать никакие лекарства, тем более пытаться дать их человеку, потерявшему сознание!
Последствия ишемического инсульта головного мозга
Последствия ишемического инсульта можно разделить на несколько больших групп:
- Двигательные нарушения. В зависимости от того, какой именно участок мозга поражен и какой масштаб этого поражения, может быть нарушены подвижность лица, одной или нескольких конечностей. Это самая частая проблема после инсульта. В случаях, когда поражаются отделы мозга, ответственные за глотание, пациент не может самостоятельно питаться, приходится устанавливать назогастральный зонд.
- Речевые нарушения. Могут быть двоякого происхождения: либо поражаются участки мозга, ответственные за артикуляцию, либо — отвечающие за распознавание и формирование речи.
- Когнитивные и эмоционально-волевые расстройства. У пациента снижается интеллект, вплоть до деменции, ухудшается память, рассеивается внимание. Часто меняется настроение, человек становится «капризным» и «плаксивым», может развиться депрессия.
Но все эти последствия ишемического инсульта головного мозга четко вырисовываются после того, как пройдет острый период болезни. Поначалу же на первый план выходят уже описанные симптомы: головная боль, двигательные нарушения и измененная речь, нарушение сознания. Становится нестабильным артериальное давление, возможно нарушение ритма сердца. Может подняться температура, начаться судороги.
Лечение в стационаре
Врач, обследуя пациента, изучает его неврологический статус: чувствительность, рефлексы… В западных странах КТ- и МРТ-ангиография — стандарт обследования. В нашей же стране они проводятся далеко не всем. При этом без МРТ и КТ ошибки при диагностике ишемического инсульта совершаются в 10% случаев даже при очевидной клинической картине[3]. Обследования должны быть сделаны экстренно сразу после госпитализации, именно поэтому пациент с подозрением на инсульт в идеале должен как можно быстрее оказаться в крупном сосудистом медицинском центре.
При лечении ишемического инсульта позиция современной медицины следующая: «время = мозг», то есть потерянное время — потерянный мозг. Существует так называемое терапевтическое окно: время, в течение которого возникшие изменения могут быть обратимы при условии оказания грамотной медицинской помощи. Это время в случае ишемического инсульта составляет от трех с половиной до шести часов.
Мировая статистика говорит о том, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, звонит в скорую, остальные пытаются связаться с родственниками или семейным врачом[4]. В российских условиях время может быть потеряно и в стационаре: далеко не во всех городах есть крупные сосудистые центры, где обратившимся способны оказать квалифицированную помощь, большинство больниц в глубинке, диагностировав ишемический инсульт головного мозга, лечение проводят по старинке — ноотропами. Эти средства в свое время показали эффективность при исследованиях на животных, но последние клинические исследования не подтверждают их действенность при инсульте[5].
Американские стандарты лечения предполагают, что в течение 60 минут после поступления пациента с подозрением на инсульт он должен быть обследован, приведен в стабильное состояние (осуществляется контроль дыхания, артериального давления, частоты сердечных сокращений)[6] и направлен на тромболитическую терапию. Российские клинические рекомендации не столь суровы: до начала тромболитической терапии должно пройти не более четырех с половиной часов[7], после чего она может считаться неэффективной.
Еще до госпитализации врач скорой помощи начинает так называемую базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов и систем. Базисная терапия включает:
- контроль температуры тела — при ее повышении сверх 37,5°C вводится парацетамол, допускается использовать физические методы охлаждения (бутыли с холодной водой, грелки со льдом);
- борьбу с головной болью — в ход идут препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса путем введения 0,9% раствора хлорида натрия;
- контроль и коррекция артериального давления;
- контроль и коррекция сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое же лечение после ишемического инсульта — это тромболитическая (восстановление кровотока в сосуде) и антикоагулянтная (предотвращение появления тромбов) терапия.
Тромболитическая терапия
Внутривенно вводят тканевый активатор плазминогена, который запускает цепочку биохимических реакций, растворяющий тромбы.
Показания: возраст больного 18–80 лет; прошло не более четырех с половиной часов с момента начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов со времени начала заболевания либо время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к используемым лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) в последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) в последние три месяца;
- прием противосвертывающих средств.
Это далеко не полный перечень противопоказаний, всего их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% от необходимой дозировки вводится внутривенно струйно, оставшиеся — капельно в течение часа. Параллельно врач наблюдает за состоянием пациента. Неврологический статус проверяют каждые 15 минут — во время введения препарата, каждые 30 минут — в течение последующих шести часов, далее — каждые 24 часа. С таким же интервалом проверяется артериальное давление. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Самое частое осложнение тромболитической терапии — кровотечение.
Учитывая большое количество противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов[8].
Антитромбоцитарные средства
Применяют через сутки после тромболизиса, а если он не проводится, то в острейшем периоде. «Аспирин» незначительно снижает смертность от инсульта и предупреждает возникновение повторного.
Механическая тромбэкстракция
Это современная и наиболее перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляют механическим путем с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводят стент и продвигают его к месту закупорки. Затем тромб захватывают и извлекают посредством катетера.
В отличие от тромболизиса действие механической тромбэкстракции более продолжительное: она может быть эффективна в течение шести–восьми часов от начала развития инсульта. Кроме того, у нее меньше противопоказаний. Но для такой операции необходимо сложное оборудование, а проводить ее могут только высококвалифицированные сосудистые хирурги. Пока лишь немногие клиники в России имеют возможность выполнять механическую тромбэкстракцию.
Устранение отека мозга
Развивающийся отек мозга устраняют под контролем врачей с помощью диуретических средств. Длительность нахождения в стационаре будет зависеть от состояния каждого конкретного пациента.
Уход
Если в первые дни после ишемического инсульта пациенты погибают в основном от вызванных им нарушений деятельности нервных центров, то позднее смертность вызвана осложнениями, связанными с долгой неподвижностью:
- застойной пневмонией;
- тромбофлебитами и тромбоэмболией;
- пролежнями и их инфицированием.
Поэтому очень важно поворачивать пациента с боку на бок, не допускать, чтобы постельное белье сбивалось в складки. Уход после ишемического инсульта включает в себя и элементы реабилитации, начинать которую можно, как только жизнь пациента окажется вне опасности. Чем раньше начато восстановление после ишемического инсульта головного мозга, тем оно эффективней. Пассивная гимнастика, массаж позволят предупредить контрактуру — ограничения движения в суставах, которые возникают из-за полной неподвижности. Если пациент в сознании, можно начинать речевую гимнастику, пассивную стимуляцию мышц.
Восстановление после ишемического инсульта
Говорить о сроках восстановления после ишемического инсульта довольно сложно: все очень индивидуально.
Важно!
Чтобы мозг восстанавливался и перестраивался максимально активно, необходимо начать реабилитацию как можно раньше.
Основные принципы реабилитации, соблюдение которых увеличивает вероятность успешного восстановления:
- Раннее начало, в идеальном варианте — как только жизнь пациента окажется вне опасности.
- Последовательность, системность, продолжительность. Не нужно бросаться из крайности в крайность и хвататься за все доступные методы. Способы восстановления меняются в зависимости от состояния пациента. Если вначале это пассивная гимнастика и массаж, то позже показаны упражнения, для выполнения которых пациент должен приложить некоторые усилия. Постепенно в программу реабилитации включают лечебную физкультуру, занятия на тренажерах, в том числе роботизированных. Дополняют программу восстановления использованием физиотерапевтических методов.
- Комплексность. Инсульт приводит не только к двигательным нарушениям, но и к психоэмоциональным расстройствам. Поэтому восстанавливать приходится не только двигательные функции. Нередко бывает нужна помощь и логопеда, нейропсихолога, зачастую — психиатра. Необходимо выполнять упражнения для восстановления внимания, памяти, ассоциативного мышления. Очевидно, что обеспечить пациенту весь комплекс нужных мероприятий в государственных медицинских учреждениях с их постоянной нехваткой специалистов и очередью в несколько месяцев довольно трудно.
В идеальных условиях реабилитация состоит из нескольких этапов:
- Первый этап восстановления проходит в остром периоде в условиях отделения, куда госпитализирован пациент.
- После того как острый период закончился, восстановление продолжается в реабилитационном отделении стационара (если пациент не может передвигаться самостоятельно) или в реабилитационном санатории.
- Амбулаторно-поликлинический этап: пациент, если ему это под силу, посещает реабилитационный кабинет, при отсутствии такой возможности восстановление организуется на дому.
Прогноз восстановления
Смертность от инсультов в нашей стране самая высокая в мире: 175 летальных исходов на 100 000 человек в год[9]. При этом в течение месяца от инсульта умирают 34,6% пострадавших, в течение года — каждый второй заболевший. Из выживших только 20% удается восстановиться практически полностью (им не присваивается группа инвалидности). 18% выживших утрачивают речь, 48% — теряют способность двигаться[10]. Тем не менее при ишемическом инсульте, как видно, прогноз на полное выздоровление может быть вполне благоприятным.
Невозможно заранее предсказать, как надолго затянется восстановление. Здесь нужно учитывать факторы, ухудшающие прогноз и утяжеляющие последствия ишемического инсульта. Например:
- основной очаг поражения находится в функционально значимых зонах мозга — в речевых и двигательных центрах;
- большие размеры очага;
- пожилой возраст пациента — особенно для восстановления сложных двигательных навыков;
- грубые нарушения тонуса мышц конечностей;
- нарушение мышечно-суставного чувства — пациент не понимает, в каком положении находится конечность, если не видит ее;
- снижение уровня интеллекта;
- эмоциональные расстройства (депрессия).
Но неблагоприятный прогноз отнюдь не означает, будто ситуация бесперспективная. Напомним, что шансы на восстановление повышаются в случае:
- раннего начала реабилитации;
- сохранности интеллекта больного;
- активной заинтересованности самого пациента в восстановлении;
- адекватно подобранной программы восстановления.
Оперативность и точность действий — вот что в первую очередь важно для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час развития болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти больному жизнь и дать ему шанс на полное восстановление утраченных функций, необходимо как можно скорее доставить пострадавшего от инсульта человека в стационар, где ему смогут оказать медицинскую помощь.
Источник
