Новые маркеры инфаркта миокарда
Инфаркт миокарда – очень грозное заболевание, как не крути. Даже малосимптомные проявления, которые практически не беспокоили, дадут о себе знать в будущем. Поэтому так много сил и времени уделяется максимально ранней диагностике этого недуга.
Источник картинки: pixabay.com
Инфаркт миокарда – это острый коронарный синдром, который возникает из-за внезапного и полного прекращения кровотока в коронарной артерии в связи с тромбозом и с последующим развитием очагов ишемического некроза в сердечной стенке.
В США показатель догоспитальной смертности составляет около 50% всех случаев острого ИМ, а практически все случаи первичной фибрилляции желудочков происходят в первые 4 часа после начала инфаркта миокарда. Думаю вы и сами понимаете, насколько это опасное заболевание и насколько важно быстро его диагностировать.
Диагностические методы
Чтобы врачу определить, что перед ним именно инфаркт миокарда, нужно сопоставить три важных показателя: клиническую картину, изменения на ЭКГ, повышение маркеров в крови.
Если говорить о клинической картине (затяжная, более 20 минут, ангиозная боль, которая не снимается нитроглицерином), то её трактовка достаточно субьективна, и некоторые врачи могут не обратить на неё внимание, либо не иметь достаточных знаний чтобы распознать, к примеру, атипичные клинические проявления.
Типы боли при инфаркте миокарда. Источник: Внутренняя медицина за Неттером.
Всё вышесказанное можно отнести и к ЭКГ (электрокардиография), которая, хоть и способна показать изменения, обладает довольно существенным минусом – необходимостью в интерпретации, из-за чего субьективность расшифровки, а, следовательно, возможная неквалифицированность медика сыграет злую шутку с больным.
Вид инфаркта на ЭКГ. Отчётливо видна элевация сегмента ST в отведенияз V1-V5, avR, avL. Если хотите понять, что видно на ленте – добро пожаловать в мою статью про ЭКГ на канале.. Источник картинки – Я.Картинки
Вот тут мы и подходим к третьему пункту диагностики инфаркта и, по совместительству, темой нашего сегодняшнего разговора – сердечным маркерам. Давайте разбираться, что это.
Маркеры инфаркта миокарда
Что же такое биохимические маркеры заболевания? Это специфические вещества, наличие в крови которых в норме минимально, либо отсутствует вовсе. Их повышение сигнализирует о том, что в организме случился сбой, и повредился именно тот орган, с которым конкретный маркер ассоциирован. Для всего организма существуют самые различные маркеры (тот же альфа-фетопротеин как онкомаркер рака печени, аминотрансферазы как маркеры повреждения почек, печени, поджелудочной железы, сердца(в меньшей степени). Все они повышаются при тех или иных патологиях.
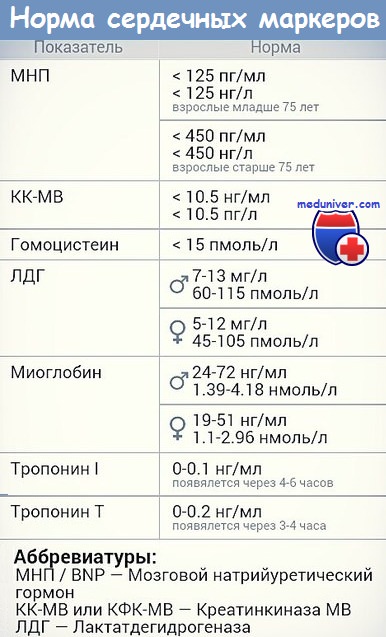
Конкретно для сердца существуют четыре основных маркера: миоглобин, сердечные тропонины, КФК-МВ, ЛДГ. Остановимся на каждом из них.
Миоглобин
Миоглобин – это белок, который транспортирует кислород в скелетные мышцы и миокард. При повреждении мышечной ткани концентрация этого белка в крови повышается в 5-10 раз. Поскольку миоглобин содержится не только в сердечных мышцах, он не является специфическим маркером, однако реагирует он одним из первых: уже через час концентрация его в крови значительно вырастает.
Кроме ИМ, миоглобин выявляется при синдроме длительного сдавливания, травмах мышц, после хирургических операций.
Сердечные тропонины
Сердечные тропонины – тропонин I и тропонин Т – обнаруживаются только в сердечной мышце. Это белки, которые так же, как и миоглобин, в норме не обнаруживаются в крови, и высвобождаются при повреждении сердца. Повышение значений происходит несколько позже, чем у миоглобина – через 4-5 часа, и держится повышенным до 10-14 дней.
Креатинфосфокиназа-МВ
Креатинфосфокиназа-МВ (КФК-МВ) – даный маркер повышается в крови спустя 4-8 часов, что немного уступает по скорости тому же миоглобину. Однако он обладает значительным преимуществом перед коллегами – его уровень снижается уже на 3 сутки (вышеописанный тропонин начинает снижаться только с 8-10 дня), что даёт возможность определить повторный инфаркт миокарда в случае его возникновения.
Лактатдегидрогеназа
Лактатдегидрогеназа 1 и 2 (ЛДГ) – это ферменты гликолиза, которые преобладают в сердце (Другие изоформы ЛДГ преобладают в лёгких, поджелудочной железе). Не является специфическим показателем инфаркта, так как изоформы 1 и 2 также находятся в других органах, хоть и в меньшей мере. Имеет самый длительный период выхода в кровь (выявляется только спустя 8-10 часов), и не имеет первоочередную ценность в диагностике инфаркта миокарда, однако в сумме с остальными маркерами всё же используется.
Источник картинки: Передерий, Ткач. Основы внутренней медицины, 2009г.
Суммируя всё вышесказанное, стоит сказать, что ни один из маркеров не лишён недостатков, однако в комплексной диагностике они дают чёткую картину развития инфаркта миокарда.
Спасибо, что читали статью! Подписывайтесь, чтобы получать новую дозу интересных и познавательных статей из мира медицины!
Источник
Применение кардиомаркеров в диагностике острого коронарного синдрома
Для выбора правильной стратегии лечения у больных с подозрением на острое коронарное событие, необходимо проводить дифференциальную диагностику между повреждением миокарда и экстракардиальными синдромами со схожими проявлениями.
По статистике 50% пациентов, поступающих в стационар с подозрением на инфаркт миокарда, не имеют каких-либо отклонений в ЭКГ. Нередки случаи атипичных и малосимптомных вариантов при дебюте заболевания.
10 лет назад наряду с ЭКГ измерялись уровни ферментов (АСТ, ЛДГ, Креатинкиназы). Подъем уровня ферментов происходит через определенное время после события и свидетельствует о разрушении клеток сердечной мышцы. Однако данные маркеры не специфичны в отношении повреждений миокарда, а отсроченность появления делает их несовершенным инструментом диагностики. В результате были предложены новые маркеры.
При некрозе миокарда наряду с ферментами появляются различные белки, сигнализирующие о повреждении кардиомиоцитов: миоглобин; сердечные тропонины; белок, связывающий жирные кислоты.
Предпочтительным биомаркером некротического поражения миокарда являются сердечные тропонины I (сТнI) и Т (cTнT). После повреждения кардиомиоцитов сердечные тропонины высвобождаются в кровь в течение 2–6 часов. Пик концентраций отмечается через 12–24 часа, варьируя у разных людей. Уровень тропонинов коррелирует с площадью поражения сердечной мышцы, и дает возможность спрогнозировать тяжесть состояния.
Диагноз инфаркта миокарда ставиться, когда уровень чувствительных и специфичных биомаркеров в крови повышается при наличии клинических признаков острой ишемии. Повышение уровня тропонинов у больных с острым коронарным синдромом является критерием, позволяющим дифференцировать инфаркт миокарда без подъема сегмента ST и нестабильную стенокардию. Не потеряла своего значения определение активности сердечной фракции креатинкиназы (KK-MB). Использование общей КФК для диагностики инфаркта миокарда рекомендуется лишь в отсутствии возможности исследования значений сердечных тропонинов и МВ-фракции креатинкиназы.
Для определения уровня тропонинов крови рекомендуется использовать только высокочувствительные (вчTн) тест-наборы. Тесты на тропонины обладают высокой специфичностью и чувствительностью относительно повреждений миокарда, по их уровню можно диагностировать даже микроскопические зоны некроза. Тесты на тропонины обязательно интерпретируются в динамике, в сериях измерений, выполненных через определенный промежуток времени. Минусом этих тестов является проблема стандартизации: для производства тест-наборов на тропонины используются разные матрицы моноклональных антител, поэтому они имеют разные диагностические диапазоны и, следовательно, алгоритмы диагностики. Кроме того, результаты тестов разных производителей не подлежат сравнению друг с другом для оценки ситуации в динамике.
Одним из новых маркеров ранней диагностики острого инфаркта миокарда является БСЖК — белок, связывающий жирные кислоты. Это белок находится в цитоплазме кардиомиоцитов и отвечает за транспорт жирных кислот и других липофильных молекул. При развитии некроза миокарда, оболочка кардиомиоцитов повреждается и БСЖК быстро попадает в межклеточное пространство. Обладая низкой молекулярной массой, белок в считанные минуты достигает кровотока. Максимальный выброс БСЖК в кровяное русло осуществляется через 1–3 часа после клинических признаков повреждения сердечной мышцы. Пик концентрации отмечается через 6 часов, значение уровня БСЖК крови увеличивается в 10 раз и более. Определение БСЖК помогает улучшить диагностику острых коронарных событий, особенно на ранних сроках. Однако остается открытым вопрос его применением при верификации диагноза острый инфаркт миокарда.
Миоглобин — интерес к этому маркеру остается, несмотря на то, что он не обладает специфичностью к сердечной мышце (90–96% при отсутствии травм и почечной недостаточности). Миоглобин повышается через 1–2 часа после инфаркта и является самым ранним маркером поражения миокарда. Миоглобин также самый чувствительный маркер для контроля реперфузии и повторного события.
В соответствии с данными крупных исследований одновременное определение сразу нескольких маркеров повреждения миокарда повышает диагностическую эффективность — исключение инфаркта миокарда происходит быстрее и достовернее.
Оценка риска развития атеросклероза коронарных сосудов и сосудов головного мозга
Атеросклероз играет ключевую роль в развитии ишемической болезни сердца и инфаркта миокарда. Точная причина атеросклероза неизвестна. Тем не менее, определенные черты, условия или привычки, которые повышают риск заболевания. Они известны как факторы риска. Чем больше факторов риска, тем выше вероятность развития атеросклероза. Высокое кровяное давление, резистентность к инсулину и сахарный диабет, нездоровый уровень холестерина крови с высоким содержанием липопротеинов низкой плотности, системное и локальное воспаление, курение, избыточный вес и прочее являются основными факторами риска заболевания.
В результате их воздействия, стенка сосуда повреждается, нарушается ее функция. При наличии воспаления болезнь прогрессирует — формируется атеросклеротическая бляшка. Структура бляшки, а не ее размер является фактором, определяющим исход острого коронарного события. При наличии тромбоза коронарных артерий, процесс усугубляется в худшую сторону. Наиболее часто поражаются коронарные сонные и сонные артерии.
Принятие мер для контроля факторов риска, ежегодные обследования и наблюдения у врача могут помочь предотвратить или отсрочить появление атеросклероза и его осложнений. Считается, что значительных результатов можно достичь в скрытой (латентной, доклинической) стадии атеросклероза.
Для оценки риска развития атеросклероза сосудов сердца, головного мозга, в настоящее время используются следующие методы диагностики:
- Ангиография сонных и коронарных артерий. Определение состояния внутренней части артерий с помощью красителей и специальных рентгеновских лучей. Показывает, блокирует ли бляшка артерии и насколько серьезна блокировка. Инвазивный метод.
Неинвазивные методы:
- Ангиография (КТ, МРТ, МСКТ). Относительно новые методы диагностики. Выполняются без использования контрастного вещества в случае непереносимости. Цифровая обработка происходит с помощью аппаратов компьютерной и магнитно-резонансной томографии.
- Определение толщины интимы-медии. Оценка толщины комплекса интима-медиа артериальной стенки с помощью ультразвука.
- ЭКГ – простой, безболезненный способ диагностики, в основе которого лежит исследование электрической активности сердца. После снятия ЭКГ можно сделать вывод, насколько быстро бьется сердце, определить его ритм (устойчивый или нерегулярный). ЭКГ позволяет заподозрить признаки повреждения сердца, вызванного ишемической болезнью.
- Определение уровня биомаркеров атеросклероза.
Измерение уровня метаболических маркеров, позволяют сделать заключение о функционировании систем, принимающих участие в патогенезе атеросклероза. К таким показателям относятся показатели липидного состава крови, хронического воспаления, гемостаза, маркеры утилизации глюкозы и параметры, отражающие метаболизм висцеральной жировой ткани.
Показатели липидного обмена
Доказано, что нарушение метаболизма липидов играет центральную роль в развитии атеросклероза. Дислипидемия — повышение уровня холестерина липопротеинов низкой плотности и понижение уровня холестерина липопротеинов высокой плотности, является одним из предвестников атеросклероза. Однако задолго до того, как будет диагностирована дислипидемия, можно заподозрить начальные стадии атеросклеротического поражения. Окисленный холестерин липопротеинов низкой плотности появляется первым в крови при атерогенезе, когда происходит образование пенистых клеток. Окисленный холестерин ЛПНП — важный инструмент в изучении процессов эндоцитоза сосудистой стенки.
ApoB является важным компонентом многих наиболее атерогенных частиц липопротеинов. Несколько исследований показали, что апоВ лучший предиктор риска сердечно-сосудистых заболеваний, чем ЛПНП, поскольку может повышаться, несмотря на нормальные или низкие концентрации ЛПНП-Х. Соотношение apoB / apoA1является более эффективным для прогнозирования риска сердечного приступа, чем одно измерение apoB или apoA1.
Высокий уровень триглицеридов крови также увеличивает риск развития атеросклероза, особенно у женщин. Повышение показателя свидетельствует о том, что глюкоза активно превращается в жиры, не используется тканями для образования энергии. Значение триглицеридов свыше 1,7 говорит о глубоких сдвигах углеводного и липидного обмена. Целевые значения триглицеридов гораздо ниже.
Инсулинорезистентность
Степень инсулинорезистентности рассчитывается с помощью индекса НОМА-IR (Homeostatic Model Assessment of Insulin Resistance) на основании данных анализа концентрации глюкозы и инсулина натощак. Измерение объема талии — дополнительный способ оценить наличие инсулинорезистентности.
Независимый фактор риска сердечно-сосудистых заболеваний — гомоцистеин
Гомоцистеин — серосодержащая аминокислота, промежуточный продукт превращения метионина. Превышение целевых уровней гомоцистеина оказывает массу неблагоприятных эффектов в организме. В результате токсического воздействия на эндотелий сосудов, снижается эластичность их стенок, что создает предпосылки для развития атеросклероза. Гомоцистеин повышает агрегационную способность тромбоцитов крови, тем самым, повышая риск тромбообразования.
Норма гомоцистеина составляет 5–15 мкмоль/л. При концентрации ГЦ в плазме крови 15–30 мкмоль/л, степень гипергомоцистеинемии считается умеренной, 30–100 мкмоль/л — средней, более 100 — тяжелой. Умеренная гипергомоцистеинемия в возрасте до 40 лет, как правило, присутствует бессимптомно, в то время как изменения в коронарных и мозговых артериях уже происходят. Повышение гомоцистеина на 5 мкмоль/л увеличивает риск атеросклеротического повреждения сосудов сердца на 80% у женщин, на 60% у мужчин.
Маркеры воспаления
Одним из критериев оценки коронарного риска является уровень С-реактивного белка крови, определенного высокочувствительным методом. Высокие значение СРБвч ассоциированы с риском развития атеросклероза и сердечного приступа. Высокий уровень СРБ является следствием воспаления в организме. Воспаление — это реакция организма на травму или инфекцию. Повреждение внутренних стенок артерий в сочетании с воспалением способствует прогрессированию заболевания.
Люди с низким уровнем СРБвч менее подвержены риску атеросклероза, нежели те, у которых повышены значения СРБвч. При нестабильной стенокардии СРБвч повышается в 65–90% случаев. По СРБвч можно судить о риске повторного инфаркта миокарда. Уровень СРБ, мг/л.
Интерлейкин-6 (IL-6) является воспалительным цитокином, который играет центральную роль в распространении воспалительного ответа при атеросклерозе. Высвобождение IL-6 стимулируется острыми инфекциями, хроническими воспалительными состояниями, ожирением и физиологическим стрессом.
Источник
Оглавление темы “Лабораторная диагностика инфаркта миокарда.”:
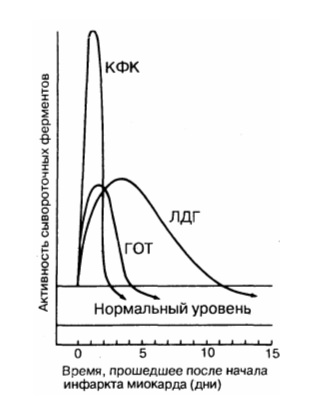
Лабораторные методы диагностики инфаркта миокарда. Ферменты инфаркта миокарда.Помимо клинических данных и ЭКГ, в диагностике инфаркта миокарда существенное значение имеет резорбционно-некротический синдром — неспецифическая реакция миокарда, возникающая вследствие асептического некроза, всасывания продуктов некроза и эндогенной интоксикации. Его критерии: лихорадка, гиперферментемия (ферменты выходят из погибших миоцитов при разрушении их мембран) и изменения общего анализа крови. Верификация инфаркта миокарда базируется на существенном росте уровня кардиоспецифических ферментов в плазме. Весьма важны сроки определения уровня ферментов у больного ИМ. Ферменты «быстрого реагирования», которые выходят в периферический кровоток из зоны некроза: • тропонин-Т (специфический миокардиальный белок, отсутствующий в скелетных мышцах) имеет первый пик роста через 2—3 ч с максимумом через 8—10 ч, и высокий уровень сохраняется на протяжении 4-7 дней. Однократное измерение этого теста через 72 ч может быть показателем распространенности ИМ. Тропониновый тест имеет прогностическое значение: если у больного с НСт нет повышения тропонина (в начале ангинозного приступа и через 12 ч), то у него отсутствует свежий инфаркт миокарда. Обычно для верификации диагноза ИМ достаточно двух исследований тропонина-Т (в отличие от необходимости многократных исследований МВ-КФК и КФК). При мелкоочаговом инфаркте миокарда тропонин начинает повышаться с такой же скоростью, как и МВ-КФК, но возвращается к норме более длительно (до 7—14 дней начального периода).
• изофермент МВ-КФК более специфичен (в высоких концентрациях отмечен только в сердце, но в небольших концентрациях содержится в скелетных мышцах). Уровень менее 10 мкг/л указывает на мелкоочаговый ИМ, а более 10 мкг/л — на крупноочаговый. Чтобы исключить ИМ, МВ-КФК регистрируют каждые 8 ч (нужны минимум 3 отрицательных результата). Оценка МВ-КФК весьма полезна, когда имеется сопутствующее поражение мышц или мозга (в них есть КФК, но нет МВ-КФК); • суммарная КФК (норма – 20-80 усл. ед., или до 1,2 ммоль/л, в СИ) повышается через 4—6 ч (пик через 1—2 суток), а нормализуется на 4-й день. КФК содержится не только в сердце, но и в скелете, мышцах, мозге, потому рост ее может быть обусловлен травмами или болезнями мышц (полимиозит, миопатия); катетеризацией сердца; ИЭ и миокардитом (при которых интервал ST может повышаться во многих отведениях); ЭИТ; длительной иммобилизацией; шоком или алкогольной интоксикацией. Необходимо определять КФК в динамике (3-4 раза). Уровень КФК ее возрастает в ходе первых, суток, сохраняется стабильным в течение 3—4 суток и снижается к 6-7-м суткам. Пиковый уровень КФК (и МВ-КФК) на 2-е сутки после ИМ в большей мере, чем другие сывороточные маркеры, указывает на размер некроза. Ранняя диагностика инфаркта миокарда (6—8 ч от начала) с помощью этих кардиоспецифических тестов важна для «сортировки» больных с наличием боли в грудной клетке, для определения соответствующего лечения вследствие объективных трудностей разграничения кардиальной ишемии от ИМ на основе клинических данных. В целом, исследование биохимических специфических маркеров некроза миокарда весьма важно (особенно, если данные ЭКГ позволяют сомневаться в диагнозе инфаркта миокарда). На основе их величин выделяют ОКС с некрозом (ИМ) и без некроза (НСт). Диагностика кардиоспецифических сывороточных ферментов (находившихся в миокардиоцитах и при их разрушении оказавшихся в кровяном русле) имеет большое значение для верификации ИМ без Q.
Видео урок изменений в анализе крови при инфаркте миокардаПри проблемах с просмотром скачайте видео со страницы Здесь – Также рекомендуем “Трансаминазы при инфаркте миокарда. Лактатдегидрогеназы при инфаркте миокарда.” |
Источник