Нистагм при инсульте видео
Нистагм глаз – это заболевание, которое появляется в результате серьезных зрительных или неврологических заболеваний и характеризуется вращением глаз, которые не поддаются контролю. Такие движения осуществляются в различных направлениях. Также различается частота и амплитуда колебаний. Как правило, они происходят одновременно двумя глазами сразу. Факторы, провоцирующие развитие нистагма глаз, формируются в области зрительного анализатора или в области нервных путей.
Искусственно можно вызвать симптомы нистагма и у здорового человека, для этого необходимо быстро вращать человека вокруг своей оси или наблюдать за быстро двигающимися объектами.
Нистагм проявляется как симптом различных заболеваний, к которым относятся: различные патологии, связанные с внутренним ухом и зрительным анализатором; патологии головного мозга; значительное снижение остроты зрения.
Развитие данного недуга может быть как у ребенка, так и у взрослого человека. У детей он бывает врожденный и требует немедленного лечения. В противном случае, возможны серьезные осложнения. У здорового человека нистагм появляется под воздействием различных внешних факторов.
В международной классификации болезней МКБ–10 нистагм имеет код H55.
Причины нистагма
Управление синхронным движением глаз осуществляет головной мозг. Основной причиной возникновения нистагма является нестабильная работа глазо-двигательной системы.
Среди основных причин нистагма выделяют:
- наследственный фактор;
- повреждение мозга или его оболочек;
- отрицательное влияние на нервную систему, которое возникло в процессе родов;
- различные расстройства зрения: дальнозоркость, астигматизм, близорукость;
- в области зрительного нерва начинается атрофия;
- дистрофические процессы, которые поражают зону сетчатки;
- болезнь Меньера (патология, связанная с внутренним ухом), а также иные инфекционные или воспалительные процессы среднего или внутреннего уха;
- использование некоторых лекарственных препаратов, в результате которого нистагм проявляется как побочный эффект;
- опухолевое поражение черепа, тканей мозга или его оболочек;
- альбинизм (нарушен пигментный процесс в организме);
- разные виды инсульта (нарушение процесса снабжения голоного мозга кровью);
- рассеянный склероз (неврологическое заболевание);
- постоянные стрессы;
- прием алкогольных напитков, наркотических и психотропных средств.
Иногда проявление нистагма происходит в результате воздействия внешних факторов. В таком случае патологией он не является. Например специфическое нистагмоидное вращение глазами может проявиться в результате сильного перенапряжения нервной системы. Такое проявление возможно из-за дезориентации, которая возникла по причине вращения тела по оси (катание на карусели). В мозг поступают потоки разрозненных импульсов, и он ненадолго теряется, что провоцирует нистагм.
Когда тело возвращается в привычное положение, нистагм прекращается. Если непроизвольное вращение глазами происходит в спокойном состоянии, то это говорит о том, что на нервную систему влияют негативные факторы.
Горизонтальный нистагм
При горизонтальном нистагме происходят ритмичные движения глаз в левую и правую стороны, которые больной не может остановить. Опасности для жизни данная патология не имеет. Корректировка происходит с помощью медикаментов или оперативным путем. При горизонтальном нистагме амплитуда колебания глаз незначительная: не больше чем на 2,5 мм.
Усилием воли остановить горизонтальное подергивание глаз человек не может. Движения становятся мене заметными, если больной примет определенную позу или определенным образом наклонит или повернет голову. Также вместе с патологией снижается острота зрения, так как сфокусировать взгляд на любом объекте человеку сложно.
Никаких неприятных ощущений при данном виде заболевания больной не ощущает. Однако часто горизонтальный нистагм протекает с астигматизмом смешанной формы, тогда могут проявляться боли в голове и резь в глазах.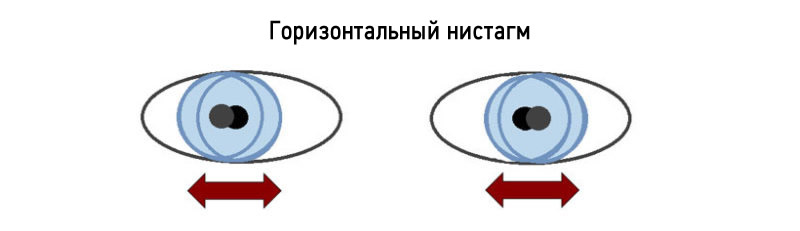
Горизонтальный нистагм подразделяется на подвиды:
- диссоциированный: движение глаз происходит по-разному, частота и амплитуда одного глаза не соответствует частоте и амплитуде другого;
- маятниковый: оба глаза колеблются с одинаковой частотой и скоростью;
- ассоциированный: колебания глаз происходят по толчкообразному типу. Движения глаз происходят с одинаковой амплитудой;
- толчкообразный: движения в одну сторону происходят быстрее, чем в другую;
- с ротаторным компонентом: глаза двигаются вокруг сагиттальной оси;
- смешанный: включает маятникообразный и толчкообразный вид.
Спонтанный нистагм
Спонтанный нистагм является следствием проблем головного мозга или внутреннего уха. Он имеет несколько направлений:
- горизонтальное;
- вертикальное;
- вращательное;
- конвергирующее.
Спонтанный нистагм может быть врожденным или приобретенным. Выявление спонтанного нистагма производит невролог во время обычного осмотра, при котором на вестибулярный аппарат пациента не производят никаких дополнительных воздействий, чтобы вызвать экспериментальный вид нистагма. Во время такого осмотра производятся следующие действия:
- врач и пациент располагаются таким образом, чтобы их глаза находились примерно на одном уровне;
- на глаза пациента направляется источник света;
- врач просит больного сконцентрировать взгляд на предмете, который находится на расстоянии примерно 30 см;
- врач начинает перемещение предмета вверх, вниз, в разные стороны и по диагонали. В это время пациент должен следить взглядом за движениями врача;
- врач ведет наблюдение за тем, как глаза пациента совершают движения и фиксирует возможные проявления нистагма.
Спонтанный вид имеет несколько степеней:
- I степень: его проявление происходит при взгляде в сторону быстрой фазы заболевания;
- II степень: болезнь появляется при прямом взгляде;
- III степень: проявление болезни происходит при взгляде в сторону медленной фазы заболевания.
Вестибулярный нистагм
Вестибулярный нистагм характеризуется ритмическими колебаниями глаз, которые состоят из быстрого подергивания и медленного движения глаз в другую сторону. Глазное яблоко при данном виде нистагма совершает качание в ту и другую сторону в горизонтальной плоскости. Наблюдающему более заметно быстрое подергивание глаз.
Вестибулярный нистагм возникает по причине сбоя в балансе между импульсами, которые поступают от полукружных каналов. Больной при совершении глазами непроизвольных движений чувствует головокружение. Проявление болезни уменьшается, если голова зафиксирована, и увеличивается – если положение головы изменяется.
Вестибулярный нистагм может быть:
- горизонтально-вращательный;
- вертикально-вращательный.
Вестибулярный нистагм может возникнуть при прямом взгляде или при намеренных движениях глаз. Нистагм, проявляющийся при прямом взгляде, может быть направлен:
- вниз: поражения задней черепной ямки, атрофия мозжечка и другое;
- вверх: поражение оральной части червя мозжечка или патологии, возникшие в мозговом стволе.
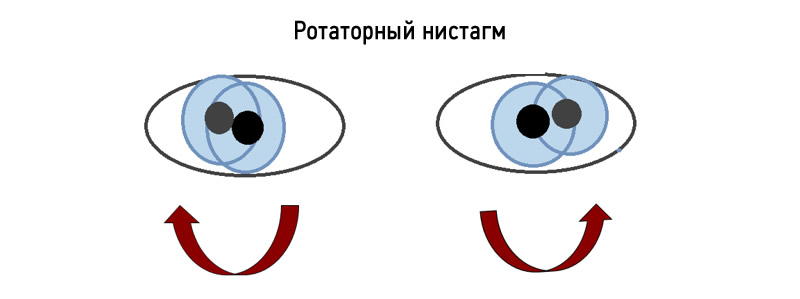
Ротаторный нистагм
При ротаторном виде нистагма глазные яблоки делают вращательные движения по кругу. Он появляется в результате поражения вестибулярной системы.
Возникновение данного вида нистагма возможно при искусственно созданной стимуляции:
- проникновение в ухо с правой стороны холодной воды вызывает нистагм с левой стороны;
- проникновение теплой воды в ухо с левой стороны провоцирует проявление заболевания с правой стороны;
- если произошло проникновение холодной воды сразу в уши с обеих сторон, то происходит нистагм толчкообразного типа, который характеризуется быстрой фазой вверх. Теплая вода провоцирует болезнь с быстрой фазой вниз.
Врожденный нистагм
При врожденном виде патология проявляется с рождения. Его развитие обусловлено поражением подкорковых образований головного мозга. Острота зрения при данном виде заболевания очень низкая. На нее влияют размах и частота движений глазных яблок, которые происходят непроизвольно.
Нистагм, появившийся с рождения, сопровождается с другими патологиями зрительной системы:
- изменения глазного дна;
- атрофия зрительного нерва;
- функциональные нарушения зрения.
К основным причинам проявления нистагма с рождения относятся:
- задержка в развитии в утробе матери;
- ребенок недоношенный;
- травмы, полученные при родах.
Проявление врожденного нистагма у детей происходит не сразу, а на втором или третьем месяце жизни. Это связано с тем, что у новорожденных не до конца развиты глаза и они не могут сфокусировать взгляд на каком-либо предмете. Ближе к одному месяцу ребенка такие проблемы пропадают и ребенок учится следить за движением одного предмета.
Вертикальный нистагм
При вертикальном нистагме глаза непроизвольно совершают движения в направлении вверх-вниз. Его проявление может происходить по двум видам:
- по маятникообразному виду: амплитуда движения глаз вверх-вниз одинаковая;
- по толчкообразному виду: глаза совершают быстрое движение вверх, а а возвращаются вниз медленно, или наоборот.
Вертикальный нистагм может быть двух видов:
- изолированный: колебательные движения происходят только в одном глазу;
- содружественный: движения совершаются обоими глазами одинаково.
В случае сочетания вертикальной формы заболевания с горизонтальной или вращательной, то говорят о смешанном виде болезни.
В зависимости от амплитуды движения глаз вертикальный нистагм может быть:
- мелкокалиберный: угол отклонения меньше 5 гр;
- среднекалиберный: отклонение находится в пределах от 5 до 15 гр;
- крупнокалиберный: отклонение составляет больше 15 гр.
Лечение нистагма
Лечение нистагма зависит от формы заболевания и от того, как сильно выражены его симптомы. Для устранения болезни применяются следующие методы:
Консервативная терапия
Ее применяют в случае, если болезнь происходит по причине центральной вестибулопатии. В качестве лечения применяются нейротропные препараты, относящиеся к группе противоэпилептических, противосудорожных средств.
Хирургический метод
Целью операции является создание относительного покоя глаз путем восстановления физиологического положения. Производится изменение структурных особенностей глазодвигательных мышц. При симптоматическом лечении используется очковая или контактная коррекция зрения. Рекомендуется применять контактные линзы, так как при совершении движений глазами центр линзы смещается вместе с ним и не происходит развитие зрительной дисфункции. Иногда в орбитальную полость вводят инъекции ботокса, чтобы ограничить мелкоразмашистые движения глаз.
Нистагм у кошек
Нистагм у кошек также может быть приобретенным или появиться с рождения. Врожденная форма проявляется только у сиамской породы. Приобретенный вид нистагма может быть по причине какой-либо травмы или заболевания, которое отразилось на нервной системе животного.
К факторам возникновения данного заболевания у кошки относятся:
- альбинизм: имеется патология, связанная с пигментацией сетчатки, что негативно воздействует на зрение;
- глазные заболевания: катаракта, глаукома, кератит;
- воспалительные процессы во внутреннем ухе;
- поражения головного мозга;
- побочный результат от приема некоторых неврологических препаратов.
Иногда котенок рождается с лебединой шеей и имеет нистагм. Данное заболевание проявляется от 4-х месяцев до года. Как правило, оно проходит самопроизвольно.
Конкретного лечения нистагма у кошки не существует. Если заболевание приобретено в результате травмы или другой болезни, то возможно лишь уменьшать болезнь, принимая соответствующие препараты. Никакого лечения проводить не стоит у альбиносов и сиамских кошек, так как проявление нистагма у них – физиологическое явление. Заболевание им не наносит никакого вреда.
Источник
Инсульт, или острое нарушение мозгового кровообращения, — распространенное заболевание, которое может поразить не только пожилых людей. Большинству наших граждан не свойственно вести здоровый образ жизни, так же как и посещать врача в профилактических целях. Между тем в России самый высокий в мире показатель смертности от инсульта. А среди тех, кто сумел его пережить, лишь 20% возвращаются к прежнему образу жизни. Для успешного восстановления очень важно вовремя распознать инсульт и начать лечение. О том, что это за болезнь, как ее диагностировать и возможно ли полное восстановление после инсульта, читайте в нашем обзоре.
Что такое ишемический инсульт головного мозга и как его распознать
Ишемический инсульт — это острая недостаточность мозгового кровообращения, влекущая за собой нарушения неврологических функций. Острый ишемический инсульт возникает из-за закупорки сосуда тромбом, или эмболом. Из-за нарушенного кровообращения участки головного мозга гибнут, а те функции, которые они контролировали, нарушаются.
Различают следующие виды ишемического инсульта в зависимости от механизма развития этого заболевания:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический: эмбол формируется в полости сердца при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный — возникает из-за перекрытия относительно мелкого сосуда.
- Инсульт другой этиологии. Как правило, вызывается такими редкими причинами, как расслоение стенки крупной мозговой артерии, мигренозный приступ (сама по себе мигрень — явление нередкое, чего нельзя сказать об истинных мигренозных инфарктах мозга), наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Его диагностируют, когда есть несколько равновероятных причин, и даже полноценное обследование не позволяет выявить конкретный фактор, вызвавший инсульт. Кроме того, обследование, к сожалению, проводится далеко не всегда.
Медицинская статистика
В США инсульт ежегодно поражает около 800 000 человек, в 82–92% случаев речь идет об ишемическом инсульте головного мозга[1]. В России ежегодно регистрируется 400 000 инсультов, 70–85% из которых — ишемические[2].
«Классическими» факторами риска инсульта являются:
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно сопровождающиеся аритмиями;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- ожирение.
Обычно ишемический инсульт мозга начинается внезапно, на фоне полного здоровья, наиболее часто — ночью или под утро. Для инсульта характерны такие проявления:
- парез (паралич) половины тела, конечности, намного реже — всего тела;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь из-за нарушения произношения (дизартрия);
- перекошенное лицо;
- снижение или полная потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глазных яблок);
- несвязная речь, смешение понятий (афазия);
- нарушение сознания.
Чаще всего при ишемическом инсульте симптомы возникают не изолировано, а в различных комбинациях. Самый простейший тест, который можно сделать до приезда врача:
- Попросить больного улыбнуться/оскалить зубы. При инсульте улыбка асимметрична, лицо перекошено.
- Попросить поднять обе руки, согнув их на 90 градусов, если больной сидит или стоит, и на 45 градусов, если лежит, и удерживать в течение пяти секунд. При инсульте одна рука опускается.
- Попросить повторить простейшую фразу. При инсульте речь неразборчива.
Очень важно!
При появлении любого из признаков инсульта необходимо немедленно вызывать скорую!
При ишемическом инсульте все, что можно сделать в домашних условиях, — уложить пострадавшего, приподняв его голову, освободить от тугого ремня, расстегнуть воротник, дамам — снять бюстгальтер. Тиражируемые в Интернете методики «кровопускания», растирания мочек ушей и прочие — это бессмысленное издевательство над больным человеком.
Если начинается рвота или пациент теряет сознание — поверните голову человека на бок, достаньте язык больного из ротовой полости и прижмите так, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Важно!
Ни в коем случае нельзя самостоятельно назначать никакие лекарства, тем более пытаться дать их человеку, потерявшему сознание!
Последствия ишемического инсульта головного мозга
Последствия ишемического инсульта можно разделить на несколько больших групп:
- Двигательные нарушения. В зависимости от того, какой именно участок мозга поражен и какой масштаб этого поражения, может быть нарушены подвижность лица, одной или нескольких конечностей. Это самая частая проблема после инсульта. В случаях, когда поражаются отделы мозга, ответственные за глотание, пациент не может самостоятельно питаться, приходится устанавливать назогастральный зонд.
- Речевые нарушения. Могут быть двоякого происхождения: либо поражаются участки мозга, ответственные за артикуляцию, либо — отвечающие за распознавание и формирование речи.
- Когнитивные и эмоционально-волевые расстройства. У пациента снижается интеллект, вплоть до деменции, ухудшается память, рассеивается внимание. Часто меняется настроение, человек становится «капризным» и «плаксивым», может развиться депрессия.
Но все эти последствия ишемического инсульта головного мозга четко вырисовываются после того, как пройдет острый период болезни. Поначалу же на первый план выходят уже описанные симптомы: головная боль, двигательные нарушения и измененная речь, нарушение сознания. Становится нестабильным артериальное давление, возможно нарушение ритма сердца. Может подняться температура, начаться судороги.
Лечение в стационаре
Врач, обследуя пациента, изучает его неврологический статус: чувствительность, рефлексы… В западных странах КТ- и МРТ-ангиография — стандарт обследования. В нашей же стране они проводятся далеко не всем. При этом без МРТ и КТ ошибки при диагностике ишемического инсульта совершаются в 10% случаев даже при очевидной клинической картине[3]. Обследования должны быть сделаны экстренно сразу после госпитализации, именно поэтому пациент с подозрением на инсульт в идеале должен как можно быстрее оказаться в крупном сосудистом медицинском центре.
При лечении ишемического инсульта позиция современной медицины следующая: «время = мозг», то есть потерянное время — потерянный мозг. Существует так называемое терапевтическое окно: время, в течение которого возникшие изменения могут быть обратимы при условии оказания грамотной медицинской помощи. Это время в случае ишемического инсульта составляет от трех с половиной до шести часов.
Мировая статистика говорит о том, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, звонит в скорую, остальные пытаются связаться с родственниками или семейным врачом[4]. В российских условиях время может быть потеряно и в стационаре: далеко не во всех городах есть крупные сосудистые центры, где обратившимся способны оказать квалифицированную помощь, большинство больниц в глубинке, диагностировав ишемический инсульт головного мозга, лечение проводят по старинке — ноотропами. Эти средства в свое время показали эффективность при исследованиях на животных, но последние клинические исследования не подтверждают их действенность при инсульте[5].
Американские стандарты лечения предполагают, что в течение 60 минут после поступления пациента с подозрением на инсульт он должен быть обследован, приведен в стабильное состояние (осуществляется контроль дыхания, артериального давления, частоты сердечных сокращений)[6] и направлен на тромболитическую терапию. Российские клинические рекомендации не столь суровы: до начала тромболитической терапии должно пройти не более четырех с половиной часов[7], после чего она может считаться неэффективной.
Еще до госпитализации врач скорой помощи начинает так называемую базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов и систем. Базисная терапия включает:
- контроль температуры тела — при ее повышении сверх 37,5°C вводится парацетамол, допускается использовать физические методы охлаждения (бутыли с холодной водой, грелки со льдом);
- борьбу с головной болью — в ход идут препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса путем введения 0,9% раствора хлорида натрия;
- контроль и коррекция артериального давления;
- контроль и коррекция сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое же лечение после ишемического инсульта — это тромболитическая (восстановление кровотока в сосуде) и антикоагулянтная (предотвращение появления тромбов) терапия.
Тромболитическая терапия
Внутривенно вводят тканевый активатор плазминогена, который запускает цепочку биохимических реакций, растворяющий тромбы.
Показания: возраст больного 18–80 лет; прошло не более четырех с половиной часов с момента начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов со времени начала заболевания либо время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к используемым лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) в последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) в последние три месяца;
- прием противосвертывающих средств.
Это далеко не полный перечень противопоказаний, всего их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% от необходимой дозировки вводится внутривенно струйно, оставшиеся — капельно в течение часа. Параллельно врач наблюдает за состоянием пациента. Неврологический статус проверяют каждые 15 минут — во время введения препарата, каждые 30 минут — в течение последующих шести часов, далее — каждые 24 часа. С таким же интервалом проверяется артериальное давление. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Самое частое осложнение тромболитической терапии — кровотечение.
Учитывая большое количество противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов[8].
Антитромбоцитарные средства
Применяют через сутки после тромболизиса, а если он не проводится, то в острейшем периоде. «Аспирин» незначительно снижает смертность от инсульта и предупреждает возникновение повторного.
Механическая тромбэкстракция
Это современная и наиболее перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляют механическим путем с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводят стент и продвигают его к месту закупорки. Затем тромб захватывают и извлекают посредством катетера.
В отличие от тромболизиса действие механической тромбэкстракции более продолжительное: она может быть эффективна в течение шести–восьми часов от начала развития инсульта. Кроме того, у нее меньше противопоказаний. Но для такой операции необходимо сложное оборудование, а проводить ее могут только высококвалифицированные сосудистые хирурги. Пока лишь немногие клиники в России имеют возможность выполнять механическую тромбэкстракцию.
Устранение отека мозга
Развивающийся отек мозга устраняют под контролем врачей с помощью диуретических средств. Длительность нахождения в стационаре будет зависеть от состояния каждого конкретного пациента.
Уход
Если в первые дни после ишемического инсульта пациенты погибают в основном от вызванных им нарушений деятельности нервных центров, то позднее смертность вызвана осложнениями, связанными с долгой неподвижностью:
- застойной пневмонией;
- тромбофлебитами и тромбоэмболией;
- пролежнями и их инфицированием.
Поэтому очень важно поворачивать пациента с боку на бок, не допускать, чтобы постельное белье сбивалось в складки. Уход после ишемического инсульта включает в себя и элементы реабилитации, начинать которую можно, как только жизнь пациента окажется вне опасности. Чем раньше начато восстановление после ишемического инсульта головного мозга, тем оно эффективней. Пассивная гимнастика, массаж позволят предупредить контрактуру — ограничения движения в суставах, которые возникают из-за полной неподвижности. Если пациент в сознании, можно начинать речевую гимнастику, пассивную стимуляцию мышц.
Восстановление после ишемического инсульта
Говорить о сроках восстановления после ишемического инсульта довольно сложно: все очень индивидуально.
Важно!
Чтобы мозг восстанавливался и перестраивался максимально активно, необходимо начать реабилитацию как можно раньше.
Основные принципы реабилитации, соблюдение которых увеличивает вероятность успешного восстановления:
- Раннее начало, в идеальном варианте — как только жизнь пациента окажется вне опасности.
- Последовательность, системность, продолжительность. Не нужно бросаться из крайности в крайность и хвататься за все доступные методы. Способы восстановления меняются в зависимости от состояния пациента. Если вначале это пассивная гимнастика и массаж, то позже показаны упражнения, для выполнения которых пациент должен приложить некоторые усилия. Постепенно в программу реабилитации включают лечебную физкультуру, занятия на тренажерах, в том числе роботизированных. Дополняют программу восстановления использованием физиотерапевтических методов.
- Комплексность. Инсульт приводит не только к двигательным нарушениям, но и к психоэмоциональным расстройствам. Поэтому восстанавливать приходится не только двигательные функции. Нередко бывает нужна помощь и логопеда, нейропсихолога, зачастую — психиатра. Необходимо выполнять упражнения для восстановления внимания, памяти, ассоциативного мышления. Очевидно, что обеспечить пациенту весь комплекс нужных мероприятий в государственных медицинских учреждениях с их постоянной нехваткой специалистов и очередью в несколько месяцев довольно трудно.
В идеальных условиях реабилитация состоит из нескольких этапов:
- Первый этап восстановления проходит в остром периоде в условиях отделения, куда госпитализирован пациент.
- После того как острый период закончился, восстановление продолжается в реабилитационном отделении стационара (если пациент не может передвигаться самостоятельно) или в реабилитационном санатории.
- Амбулаторно-поликлинический этап: пациент, если ему это под силу, посещает реабилитационный кабинет, при отсутствии такой возможности восстановление организуется на дому.
Прогноз восстановления
Смертность от инсультов в нашей стране самая высокая в мире: 175 летальных исходов на 100 000 человек в год[9]. При этом в течение месяца от инсульта умирают 34,6% пострадавших, в течение года — каждый второй заболевший. Из выживших только 20% удается восстановиться практически полностью (им не присваивается группа инвалидности). 18% выживших утрачивают речь, 48% — теряют способность двигаться[10]. Тем не менее при ишемическом инсульте, как видно, прогноз на полное выздоровление может быть вполне благоприятным.
Невозможно заранее предсказать, как надолго затянется восстановление. Здесь нужно учитывать факторы, ухудшающие прогноз и утяжеляющие последствия ишемического инсульта. Например:
- основной очаг поражения находится в функционально значимых зонах мозга — в речевых и двигательных центрах;
- большие размеры очага;
- пожилой возраст пациента — особенно для восстановления сложных двигательных навыков;
- грубые нарушения тонуса мышц конечностей;
- нарушение мышечно-суставного чувства — пациент не понимает, в каком положении находится конечность, если не видит ее;
- снижение уровня интеллекта;
- эмоциональные расстройства (депрессия).
Но неблагоприятный прогноз отнюдь не означает, будто ситуация бесперспективная. Напомним, что шансы на восстановление повышаются в случае:
- раннего начала реабилитации;
- сохранности интеллекта больного;
- активной заинтересованности самого пациента в восстановлении;
- адекватно подобранной программы восстановления.
Оперативность и точность действий — вот что в первую очередь важно для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час развития болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти больному жизнь и дать ему шанс на полное восстановление утраченных функций, необходимо как можно скорее доставить пострадавшего от инсульта человека в стационар, где ему смогут оказать медицинскую помощь.
Источник
