Нестабильная гемодинамика при инфаркте
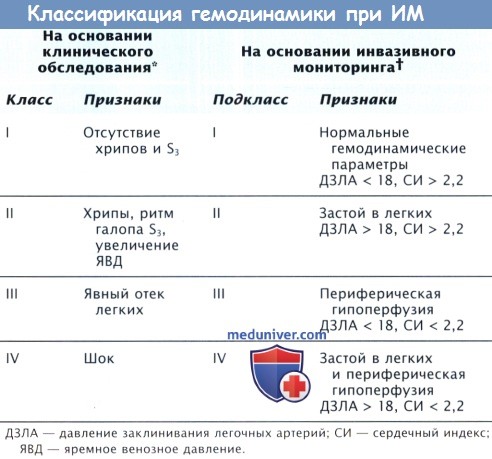
В 1976 г. Swan, Forrester и соавт. измерили сердечный выброс (СВ) с помощью давления заклинивания легочной артерии (ДЗЛА) одновременно у большой группы больных ИМ, в результате были выделены 4 основных типа гемодинамики у больных инфарктом миокарда (ИМ):
(1) пациенты с нормальной системной перфузией и без застоя в легких (СВ и ДЗЛА в норме);
(2) пациенты с нормальным перфузионным давлением и с застоем в легких (нормальный СВ и повышенное ДЗЛА);
(3) пациенты со сниженным перфузионным давлением, но без застойных явлений в легких (сниженный СВ и нормальное ДЗЛА);
(4) больные со сниженным перфузионным давлением и наличием застоя по малому кругу кровообращения (низкий СВ и высокое ДЗЛА).
Данная классификация сочетается с предложенной ранее клинической классификацией Killip и Kimball и оказалась полезной, однако следует заметить, что часто пациентов переводят из одной категории в другую после терапии, но иногда улучшение состояния происходит спонтанно.
а) Типы гемодинамики. Как правило, о гемодинамике можно судить по клиническому статусу больного. Снижение перфузии, т.е. паление СИ < 2,2 л/мин/м2, клинически очевидно, тогда как признаки легочного застоя проявляются при ДЗЛА > 20 мм рт. ст.
Тем не менее у 25% больных с СН < 2,2 л/мин/м2 и у 15% больных с повышенным ДЗЛА не наблюдается никаких клинических признаков. Несоответствия при сопоставлении гемодинам и ческой и клинической классификаций больных ИМ↑ST возникают по многим причинам. С развитием застоя в легких или при его разрешении могут наблюдаться «латентные фазы», характерные для хронической обструктивной болезни легких (ХОБЛ), когда симптомы могут быть неправильно оценены и восприняты как проявления застоя.
Кроме того, продолжительная дисфункция ЛЖ может маскировать симптомы гипоперфузии, возникающие на фоне компенсаторной вазоконстрикции.
Показатели гемодинамики, представленные в таблицах ниже, позволяют рационально подойти к выбору терапии. Цели коррекции гемодинамики — поддержка работы желудочка, уровня системного АД, а также защита поврежденного миокарда. Определение типа гемодинамики как клинически, так и посредством мониторинга необходимо для выбора дальнейшей тактики ведения больного.

б) Развитие гипотонии на догоспитальном этапе. На догоспитальном этапе инвазивный мониторинг гемодинамики у больных ИМ↑ST является сложной задачей, поэтому назначение терапии должно быть основано на данных клинического осмотра и измерения АД с помощью манжеты. При этом необходимо обращать внимание на признаки вазоконстрикции, на фоне которой измерения АД с помощью манжеты могут быть неправильными. Гипотония, развившаяся на фоне брадикардии, часто отражает выраженную ваготонию.
Относительная или абсолютная гиповолемия часто присутствует на фоне нормального или учащенного сердечного ритма, особенно у больных, получавших диуретики до развития ИМ. Способствовать развитию гиповолемии могут также диафорез, уменьшение потребления жидкости или рвота в начале ИМ↑ST. Даже если объем циркулирующей крови в норме, возможна относительная гиповолемия, т.к. у больных ИМ↑ST податливость ЛЖ снижена, а давление наполнения ЛЖ должно быть > 20 мм рт. ст., чтобы обеспечить оптимальную преднагрузку.
Ведение. В отсутствие хрипов, выслушиваемых более чем над одной третью проекции легких, пациенты должны находиться в положении Тренделенбурга, а пациентам с синусовой брадикардией и гипотонией следует ввести атропин (в дозе от 0,3 до 0,6 мг в/в и повторять с интервалом от 3 до 10 мин до максимальной дозы 2 мг). Если при этом гипотония не поддается коррекции, следует ввести в/в физиологический раствор, начав с болюса 100 мл, а в дальнейшем вводить 50 мл раствора каждые 5 мин. Пациент должен находиться под наблюдением.
Инфузию необходимо прекратить, когда САД достигнет = 100 мм рт. ст. или нарушится дыхание либо появятся и усилятся хрипы в легких. Объем инфузионной терапии необходимо определять на основании показателей системного (или даже центрального) венозного давления, поскольку давление наполнения ЛЖ слабо коррелирует со средним АД.
Применение препаратов с положительным инотропным действием показано на догоспитальном этапе в случаях, когда гипотония сохраняется, несмотря на коррекцию гиповолемии и ваготонии. В отсутствие инвазивного мониторинга гемодинамики можно оценить периферическое сосудистое сопротивление, основываясь на данных клинического осмотра. Если есть признаки периферической вазоконстрикции, показана терапия добутамином, который стимулирует сократимость миокарда без увеличения ЧСС и не повышает сопротивление желудочка кровотоку.
У больных ИМ↑ST с наличием гипотензии, у которых присутствуют клинические признаки вазодилатации по непонятным причинам, предпочтительна терапия фенилэфрина гидрохлоридом. Этот препарат увеличивает коронарный кровоток и периферический тонус сосудов, но его следует применять с осторожностью.

в) Гиповолемическая гипотензия при инфаркте миокарда. У пациентов с ИМ↑ST необходимо проводить диагностику гиповолемии, учитывая ее опасность, а при восполнении объема циркулирующей крови можно достаточно быстро достичь улучшения показателей гемодинамики. Часто гиповолемия себя никак не проявляет, поэтому при отсутствии инвазивного мониторинга гемодинамики ее не диагностируют. Гиповолемия может быть абсолютной в случае низкого давления наполнения ЛЖ (8 мм рт. ст.) или относительной — при нормальном (8-12 мм рт. ст.) или даже несколько повышенном (13-18 мм рт. ст.) давлении наполнения ЛЖ.
Из-за снижения податливости ЛЖ, которое развивается на фоне острой ишемии или ИМ, давление наполнения ЛЖ, равное 13-18 мм рт. ст., хотя и превышает значения нормы, на самом деле может быть недостаточным.
Для исключения гиповолемии как основной причины гипотонии необходимо установить снижение СВ, несмотря на давление наполнения ЛЖ > 18 мм рт. ст. Если у больных с гипотонией ДЗЛА, измеренное обычным способом путем катетеризации и окклюзии ЛА, ниже этого уровня, необходимо восполнять жидкость согласно приведенным ранее рекомендациям. Если у больного регистрируют или подозревают гиповолемию, объем восполнения должен соответствовать объему потери жидкости. Таким образом, когда на фоне И М 1ST наблюдается низкий уровень гематокрита, терапией выбора является инфузия эритроцитарной массы или цельной крови. С другой стороны, когда гематокрит в норме или повышен, необходимо проводить инфузию кристаллоидных и коллоидных растворов.
Гипотонию, развившуюся на фоне ИМ ПЖ, легко спутать с гиповолемией, поскольку оба состояния ассоциированы с низким, нормальным или минимально повышенным давлением наполнения ЛЖ. Признаки ИМ ПЖ и ведение таких пациентов обсуждены в отдельной статье на сайте (рекомендуем пользоваться формой поиска в боковой колонке меню сайта).
г) Гипердинамическое состояние при инфаркте миокарда. При отсутствии гемодинамических нарушений никакая другая терапия, кроме профилактических мероприятий, не требуется. Однако если наблюдается гипердинамическое состояние, которое характеризуется увеличением синусового ритма, АД, СП, возникающими отдельно или в комплексе, в присутствии нормального или низкого давления наполнения ЛЖ, а также если другие причины тахикардии, например лихорадка, инфекционный процесс и перикардит, исключены, показана терапия бета-АБ. Предположительно увеличение ЧСС и АД является результатом гиперсимпатикотонии, которая развивается вторично на фоне выброса катехоламинов, боли и возбуждения или совокупности всех этих причин.
– Читать “Левожелудочковая недостаточность при инфаркте миокарда”
Оглавление темы “Инфаркт миокарда.”:
- Ингибиторы АПФ и блокаторы ангиотензиновых рецепторов при инфаркте миокарда
- Нитраты при инфаркте миокарда
- Антагонисты кальция при инфаркте миокарда
- Магнезия (магния сульфат) при инфаркте миокарда
- Контроль глюкозы крови при инфаркте миокарда
- Внутриаортальная балонная контрпульсация (ВАБК) при инфаркте миокарда
- Противовоспалительная терапия при инфаркте миокарда
- Оценка гемодинамики при инфаркте миокарда и показания для ее мониторинга
- Изменения гемодинамики при инфаркте миокарда
- Левожелудочковая недостаточность при инфаркте миокарда
Источник
Комментарии
Опубликовано в журнале:
Южно-Российский медицинский журнал »» N 5-6 / 2000 Кардиология А.В. Соплевенко, 3.Т. Астахова, Л.М. Мосин, З.Э. Кайтова, Т.М. Гатагонова
Северо-Осетинская государственная медицинская академия
Резюме
У 49 больных острым трансмуральным инфарктом миокарда, у 22 из которых был диагностирован передний и передне-боковой инфаркт миокарда левого желудочка, у 15 – нижний инфаркт миокарда левого желудочка и у 12- сочетанный инфаркт миокарда правого и левого желудочков, изучены сократительная функция правого желудочка и состояние легочного кровообращения в зависимости от локализации патологического процесса и вовлечения в него правого желудочка. Показано, что у больных с сочетанным инфарктом миокарда правого и левого желудочков отмечаются более выраженные нарушения сократительной функции правого желудочка (уменьшается фракция выброса, развивается дилатация правого желудочка, повышается конечное диастолическое давление).
ИБС остается по-прежнему одной из основных проблем современной медицины, что объясняется ее большой распространенностью, высокой смертностью и инвалидизацией, связанными с этим заболеванием [2, 3, 5, 7]. Подавляющая часть исследователей обращает внимание на состояние левого желудочка сердца, который поражается практически во всех случаях острого инфаркта миокарда. Сравнительно небольшое количество работ посвящено изучению состояния правого желудочка у больных острым инфарктом миокарда, что объясняется значительными трудностями в неинвазивной оценке сократительной функции правого желудочка. Между тем, в последние годы было показано, что некротические изменения в стенке правого желудочка развиваются примерно у 15% всех больных острым инфарктом миокарда, более половины из которых отмечаются у больных с инфарктом миокарда нижней/задней стенки левого желудочка. Постинфарктная дисфункция правого желудочка считается одним из важнейших факторов неблагоприятного прогноза у больных, перенесших острый инфаркт миокарда левого желудочка [1, 2, 4, 8, 9, 10].
Цель настоящей работы: оценка сократительной функции правого желудочка и легочного кровообращения у больных инфарктом миокарда нижней стенки левого желудочка с вовлечением в патологический процесс миокарда правого желудочка.
Материалы и методы
В исследование были включены 49 больных трансмуральным инфарктом миокарда в острой стадии и 20 больных, у которых не было признаков (клинических и электрокардиографических) инфаркта миокарда. Средний возраст больных составил 48+/-1,2 года. Диагноз инфаркта миокарда был поставлен на основании критериев ВОЗ (1970): жгучие, давящие, сжимающие боли загрудиной, рефракторные к нитроглицерину и требующие введения наркотических анальгетиков; данных электрокардиографического (подъем ceгмента ST не менее чем 1 мВ в двух смежных отведениях с последующим формированием патологических зубцов Q) и биохимического (гиперферментемия – ЛДГ, АсТ, КФК не менее, чем в 2 раза выше верхней границы нормы) обследования. Для постановки диагноза инфаркта миокарда требовалось наличие не менее двух из трех критериев. В зависимости от отведений ЭКГ, в которых регистрировались патологические изменения, различали инфаркт миокарда передней и (или) передне-боковой стенки левого желудочка (отведения I, aVL, V1-V6) и инфаркт миокард нижней стенки левого желудочка (отведения II , III, aVF, V7-V9), для диагностики инфаркта миокарда правого желудочка использовали отведения ЭКГ от правой половины грудной клеткл (V3R-V4R). У 22 больных был диагностирован трансмуральный инфаркт миокарда передней стенки левого желудочка, у 15 – нижний инфаркт миокарда без поражения правого желудочка и у 12 – сочетанный инфаркт миокарда правого и левого желудочков.
Состояние центральной гемодинамики оценивали по результатам селективной коронароангиографии и дигитальной субтракционной вентрикулографии правого желудочка.
Правую вентрикулографию выполняли из правой косой проекции под углом 30°. Инъекцию контрастного вещества проводили вручную – 5-7 мл верографина вводили со скоростью 2-3 мл/сек.
Дигитальная субтракционная вентрикулография проводилась из правой косой (30°) проекции. Вентрикулографический катетер устанавливали в нижней полой вене или правом предсердии. 20 мл 76% раствора верографина, разведенного вдвое изотоническим раствором натрия хлорида, вводили с помощью автоматического инъектора “Simtrac” со скоростью 16-18 мл/сек. Регионарная сократимость правого желудочка оценивалась по пяти сегментам.
Объемные показатели правого желудочка и его фракции выброса по данным правой вентрикулографии у лиц без сердечно-сосудистых и бронхолегочных заболеваний заимствованы из работы А.Н. Самко [6].
Контрольную группу составили 20 больных, у которых отсутствовали первичные заболевания миокарда, признаки стенозирования коронарных артерий и поражения клапанов сердца.
Сравнение полученных результатов проведено между больными с передним трансмуральным инфарктом миокарда, с неосложненным инфарктом миокарда нижней стенки левого желудочка и с сочетанным инфарктом миокарда правого и левого желудочков сердца.
Результаты и обсуждение
Анализ результатов исследования в острую фазу инфаркта миокарда нижней стенки левого желудочка показал, что давление заклинивания легочных капилляров существенно не повышалось в группе больных с инфарктом миокарда правого желудочка по сравнению, как с группами больных с инфарктом миокарда передней и нижней стенки левого желудочка, так и с контрольной группой. В то же время, конечное диастолическое давление в правом желудочке и величина среднего давления в правом предсердии были достоверно повышены у больных с сочетанным инфарктом правого и левого желудочков сердца (табл. 1).
Как видно из таблицы, средние значения давления заклинивания легочных капилляров в группе больных с инфарктом миокарда правого желудочка практически не отличались от таковых в контрольной группе, а также в группах больных инфарктом миокарда передней и нижней стенки левого желудочка без вовлечения в патологический процесс миокарда правого желудочка. С другой стороны, средние значения конечного диастолического давления в правом желудочке и среднего давления в правом предсердии были достоверно повышены у больных с сочетанием инфаркта миокарда правого и левого желудочков сердца. У 9 из 12 больных с сочетанным инфарктом миокарда правого и левого желудочков сердца, давление в правом предсердии составляло или превышало 10 мм рт.ст., что считается характерным признаком выраженной дисфункции правого желудочка. У 10 больных давление в правом предсердии составляло более, чем 80% от давления заклинивания легочных капилляров, что считается другим высокоспецифичным признаком выраженной дисфункции правого желудочка. Ни в одном случае инфаркта миокарда правого желудочка давление заклинивания легочных капилляров не превышало конечного диастолического давления в правом желудочке более, чем на 4 мм рт.ст.
Таблица 1. Показатели гемодинамики малого круга кровообращения у больных острьм инфарктом миокарда различной локализации
| Показатель | Контрольная группа (n=20) | Больные с ИМ передней стенки левого желудочка (n=22) | Больные с нижним ИМ без поражения правого желудочка (n=15) | Больные с сочетанным ИМ правого и левого желудочков (n=12) |
| ДЗЛК | — | 12,7+/-3,5 | 11,6+/-3,5 | 10,9+/-5,3 |
| КДД-ПЖ | 4,6+/-0,6 | 5,2+/-2,2 | 5,3+/-3,6 | 10,2+/-5,6* |
| СрД-ПП | 4,0+/-0,5 | 4,3+/-2,4 | 5,5+/-2,9 | 10,3+/-2,9* |
Примечание: * – р<0,05 по сравнению с двумя другими, а также с контрольной группами; ДЭЛК – давление заклинивания легочных капилляров; КДД-ПЖ – конечное диастолическое давление в правом желудочке; СрД-ПП – среднее давление в правом желудочке
Повышение давления в правых отделах сердца (КДД-ПЖ до 7-9 мм рт.ст.) наблюдалось у 5 больных с обширным инфарктом миокарда передней стенки левого желудочка и недостаточностью кровообращения III-IV класса (по классификации Killip). При этом повышение конечного диастолического давления в правом желудочке и среднего давления в левом предсердии сопровождалось высоким значением давления заклинивания легочных капилляров. Во всех этих случаях давление заклинивания легочных капилляров превышало конечное диастолическое давление в правом желудочке более, чем на 5 мм рт.ст., но, из-за отсутствия прямых методов диагностики поражения правого желудочка при обширном инфаркте миокарда передней стенки левого желудочка, возможность поражения у этих 5 больных правого желудочка мы можем только предполагать.
У всех 10 больных с гемодинамическими признаками выраженной дисфункции правого желудочка имелись клинические признаки недостаточности кровообращения III-IV класса.
Дигитальная вентрикулография была выполнена 28 больным с трансмуральным инфарктом миокарда, из которых у 13 был инфаркт миокарда передней стенки левого желудочка, у 10 – неосложненный инфаркт миокарда нижней стенки левого желудочка и у 5 больных – сочетанный инфаркт миокарда правого и левого желудочков сердца (табл. 2).
Как следует из приведенной таблицы, индекс конечного диастолического объема правого желудочка у больных с трансмуральным инфарктом миокарда передней стенки левого желудочка практически не изменяется по сравнению c контрольной группой. С другой стороны конечный диастолический объем правого желудочка достоверно возрастает у больных инфарктом миокарда нижней стенки левого желудочкa и, особенно, у больных с вовлечением в патологический процесс правого желудочка. Фракция выброса правого желудочка снижается во всеx трех группах больных острым трансмуральным инфарктом миокарда, причем наиболее выраженное ее снижение наблюдается в группе больных с сочетанным инфарктом миокарда правого и левого желудочков.
Таблица 2. Состояние правого желудочка кровообращения у больных острым инфарктом миокарда различной локализации (по данным дигитальной вентрикулографии)
| Показатель | Контрольная группа | Больные с ИМ передней стенки левого желудочка (n=13) | Больные с нижним ИМ без поражения правого желудочка (n=10) | Больные с сочетанным ИМ правого и левого желудочков (n=5) |
| Индекс КДО, мл/м2 | 65+/-1,9 | 67+/-13,4 | 74+/-15,5* | 77+/-11,0* |
| Фракция выброса % | 66+/-1 | 55+/-5,9* | 49+/-6,8* | 44+/-5* |
Ппримечание: * – р<0,05 по сравнению с контрольной группой; КДО – конечный диастолический объем правого желудочка
Таким образом, результаты проведенных исследований дают основание заключить, что у больных с сочетанным инфарктом миокарда правого и левого желудочков, по сравнению с изолированным инфарктом миокарда левого желудочка, отмечаются более выраженные нарушения сократительной функции правого желудочка, что проявляется в достоверном уменьшении его фракции выброса, дилатации его полости и повышении конечного диастолического давления.
Литература
1. Денисенко Б.А., Гольдберг Г.А., Дробышев Ю.П. Инфаркт миокарда правого и левого желудочков / Новосибирск, 1987; 225 стр.
2. Кемпбелл В.Ф. (ред) Международное руководство по инфаркту миокарда. / М., “Медицина”, 1997, 87 стр.
3. Мартынов И.В., Господаренко А.Л. Инфаркт миокарда – В кн.: Диагностика и лечение внутренних болезней. В 3 т. / Под ред. Ф.И. Комарова. Том 1.- М., “Медицина”, 1991, стр. 162-205
4. Пастернак Р.К., Браунвальд Е., Альперт Дж.С. Острый инфаркт миокарда – В кн.: Внутренние болезни. В 10 книгах. // Под ред. Е. Браунвальда. Книга 5.- М., “Медицина”, 1995 стр. 286-311
5. Руда М.Я., Зыско А.П. // Инфаркт миокарда. М., “Медицина”, 1981, 288 стр.
6. Самко А.Н. Инвазивные методы в диагностике некорнарогенных поражений миокарда – Дисс. докт. мед. наук, Москва, 1994
7. Чазов Е.И. (ред) Болезни органов кровообращения – М., “Медицина”, 1997, 832 стр.
8. Kulbertus H.E., Rigo P., Legrand V. Right ventricular infarction: Pathophysiology, diagnosis, clinical course anJ treatment // Modern Concepts of Cardiovascular Disease. 1985; 54: 1-5
9. Setaro J.F., Cabin H.S. Right ventricular infarction / Cardiol. Clin., 1992; 10: 69-80
10. Williams J.F., Jr. / Right ventricular infarction // Clin. Cardiol., 1990; 13(5): 309-315
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Источник
