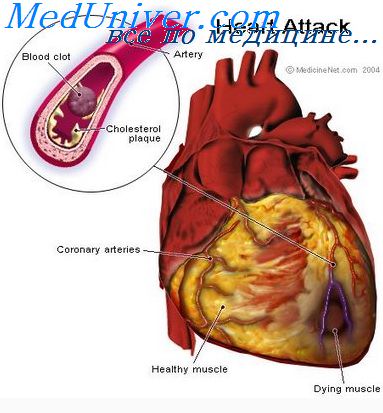
Наркоз после инфаркта миокарда
Об экстренных операциях при инфаркте миокарда
Кратко об экстренных операциях при инфаркте миокарда
Использование чрескожного коронарного вмешательства (ЧКВ)в качестве экстренной помощи при инфаркте миокарда является неотложным. Цель первичного ЧКВ заключается в том, чтобы как можно скорее открыть артерию, предпочтительно в течение 90 минут . Метод лечения очень эффективный, часто проходящий без осложнений, но ,к сожалению, не везде у пациентов предоставляется возможность вовремя обратиться за помощью или вовремя добраться до больницы.
Существует еще один вид экстренного хирургического вмешательства при инфаркте миокарда – это шунтирование коронарной артерии(аорто-коронарное шунтирование), которое обычно проводится для одновременного лечения механических осложнений, таких как разрыв папиллярной мышцы или дефект межжелудочковой перегородки, сопровождающийся кардиогенным шоком. При неосложненном ИМ смертность может быть высокой, когда операция выполняется сразу после инфаркта.
Преимущества экстренных операций при инфаркте миокарда в ИСЦ
В Инновационном Сосудистом Центре эндоваскулярные операции получили инновационное развитие на уровне ведущих клиник мира. Такие операции теперь проводятся под местной анестезией через минимальный прокол сосуда и крайне быстрым сроком реабилитации.
Показания и противопоказания к проведению экстренных операций при инфаркте миокарда
Показанием к проведению стентирования является:
- Инфаркт миокарда с подъемом сегмента ST.
- Нестабильная стенокардия и инфаркт миокарда без подъема сегмента ST.
- Стабильная ИБС.
Абсолютных противопоказаний к стентированию коронарных артерий нет. Основное противопоказание – невозможность назначения антитромбоцитарной терапии.
Относительные противопоказания: острая почечная недостаточность, хроническая почечная недостаточность, продолжающееся желудочно-кишечное кровотечение, лихорадка неясного генеза возможно инфекционного, нелеченный активный инфекционный процесс, острый инсульт, тяжелая форма анемии, злокачественная неконтролируемая артериальная гипертензия, выраженные электролитные нарушения, отсутствие контакта с пациентом в связи с психологическим состоянием или тяжелым заболеванием, тяжелая сопутствующая патология, при которой коронарография может осложнить течение заболевания, отказ пациента от необходимого дальнейшего лечения (коронарная ангиопластика, аорто-коронарное шунтирование, протезирование клапана), дигиталисная интоксикация, документированная анафилактическая реакция на контрастное вещество, тяжелые заболевания периферических сосудов, затрудняющие доступ в сосудистое русло, декомпенсированная застойная сердечная недостаточность или отек легких, тяжелая коагулопатия, эндокардит аортального клапана.
Подготовка к экстренным операциям при инфаркте миокарда
Для проведения экстренных операций подготовка не предусматривается, так как на это просто нет времени.При наличии беременности, следует предупредить врача.
Обезболивание при экстренных операциях при инфаркте миокарда
Стентирование коронарной артерии предусматривает местную анестезию в зоне прокола сосуда,через который будет проводиться вмешательство. Если будет проводиться шунтирование , то требуется общий наркоз.
Как проходят экстренные операции при инфаркте миокарда

Стентирование коронарной артерии при инфаркте миокарда включает в себя следующие этапы:
- Специальным баллонным катетером вводят стент к месту сужения коронарной артерии. Стент представляет собой трубочку из нержавеющего металла с множеством ячеек различной конфигурации.
- При раздувании баллона стент расширяется в диаметре и плотно вжимается в стенку артерии, увеличивая просвет суженного сосуда, что позволяет крови свободно течь к сердцу.
- Баллон сдувается и удаляется, в то время как стент остается в месте сужения или закупорки постоянно.
Аорто-коронарное шунтирование проводится на открытом сердце. Суть заключается в том, чтобы создать обходной путь (шунт) от аорты к коронарной артерии, обходя место закупорки или сужения. Обычно материалом для шунта служит собственная вена человека, иногда приходится использовать искусственный материал. Об этапах самого аорто-коронарного шунтирования Вам подробнее расскажет Ваш лечащий врач.
Возможные осложнения при экстренных операциях при инфаркте миокарда
- Повторный инфаркт
- Хроническая сердечная недостаточность
- разрыв миокарда
- Аритмии
- Перикардит
- Кардиогенный шок
Прогноз после экстренных операциях при инфаркте миокарда
Прогноз для пациентов с инфарктом миокарда сильно варьируется в зависимости от пациента, самого состояния и данного лечения. Прогноз значительно ухудшается, если произошло механическое осложнение (разрыв папиллярной мышцы, разрыв свободной стенки миокарда и другие.). Имеются данные о том, что смертность от инфаркта миокарда в течение многих лет снизилась.
Программа наблюдения после проведения экстренных операций при инфаркте миокарда
Кардиологическая реабилитация направлена на оптимизацию функции и качества жизни у тех, кто страдает сердечной недостаточностью. Физические упражнения являются важной частью реабилитации после инфаркта миокарда, что благотворно влияет на уровень холестерина, артериальное давление, вес, стресс и настроение. Некоторые пациенты боятся упражнений, потому что это может вызвать другой инфаркт. Но нужно понимать,что врач, при выписке указывает нужную дозированную физическую нагрузку. Риск повторного инфаркта миокарда снижается при строгом контроле артериального давления и изменениях образа жизни, главным образом прекращении курения , регулярных физических упражнениях, разумной диете для пациентов с сердечными заболеваниями и ограничении потребления алкоголя. Обычно после инфаркта миокарда назначаются лекарственные препараты с целью предотвращения вторичных сердечно-сосудистых событий, таких как дальнейшие инфаркты миокарда, застойная сердечная недостаточность или цереброваскулярные заболевания.
Источник
Безусловно, полное отключение сознания, вызванное применением анестетиков, так или иначе, влияет на организм. Если человек полностью здоров, то, скорее всего, ему нечего опасаться, и применение анестетиков обойдется без каких-либо последствий. Но есть ли повод для волнений, у людей, имеющих сердечные заболевания? В этой статье мы поговорим, возможен ли общий наркоз при различных заболеваниях сердца.
Можно ли при тахикардии делать общий наркоз
Сама по себе, тахикардия не является абсолютным противопоказанием к применению такого вида обезболивания при операции. Перед тем, как давать больному такой вид обезболивания больному с тахикардией, анестезиолог проведет премедикацию, с помощью которой отрегулирует сердечный ритм пациента. Кроме того, прежде чем давать анестетик, врач проверит результаты электрокардиограммы, УЗИ сердца, холтеровского мониторирования. В случае, если органические заболевания сердца отсутствуют, общий наркоз можно применять. Если результатов таких исследований в карте пациента нет, врач попросит их пройти.
Также тахикардия может возникнуть, как осложнение после общего наркоза. В этом случае для нормализации работы сердца назначаются дополнительные медикаменты хининового ряда.
Общий наркоз при брадикардии
Брадикардией называется медленная работа сердца, когда частота сокращений составляет менее 60 сокращений в минуту. Но анестезия (наркоз) при брадикардии противопоказан при количестве сокращений менее сорока. Таким образом, пациенту перед операцией необходимо пройти ЭКГ-исследования, чтобы определить частоту сердечных сокращений более точно.
В том случае, если частота ниже нормы, кардиолог выясняет причину заболевания и назначает лечение, после которого, при стабилизации показателей, уже можно проводить операцию с полным отключением сознания.
Пролапс митрального клапана и наркоз
Возможность проведения операции под общим обезболиванием у пациента с таким заболеванием, как пролапс митрального клапана определяется по совокупности разнообразных медицинских показателей. В первую очередь, это, конечно же, результаты ЭКГ и ЭХО, которые покажут степень болезни, также врач смотрит на общее состояние организма, и на сопутствующие заболевания. В результате и принимается решение по конкретному пациенту.
Например, при наличии у больного пролапса митрального клапана первой степени и отсутствии сопутствующих заболеваний, такой вопрос решается положительно.
Наркоз при низком давлении
Противопоказаний к применению такого вида обезболивания при низком давлении нет. Пациент может смело ложиться на операцию, так как низкое артериальное давление успешно регулируется инфузионной терапией, а врач-анестезиолог будет контролировать показатели на протяжении всего хирургического вмешательства.
Наркоз при высоком давлении
Не является абсолютным противопоказанием. Анестезиолог, в зависимости от длительности и сложности операции, оценит все риски и примет решение. Как правило, плановые операции с полным отключением сознания при высоком артериальном давлении не проводятся. Перед хирургическим вмешательством пациент приводит свои показатели в норму с помощью специальной терапии. В случае, если операция срочная, специалист будет постоянно контролировать уровень АД, применяя регулирующие медикаменты при малейшем отклонении от нормы.
Высокое давление может проявить себя и после наркоза. В этом случае, врач назначит курс лечения, и, скорее всего, посоветует правильное питание, отказ от вредных привычек и физические упражнения (если такая возможность есть).
Можно ли делать наркоз после инфаркта
Если больной перенес острый инфаркт миокарда менее шести месяцев назад, то, по вопросу о полной потере чувствительности при плановой операции, решение врача будет отрицательным. Однако, если требуется срочное хирургическое вмешательство, а главное, существует значимый риск для жизни человека, такой вид обезболивания все же возможен.
Наркоз после инсульта
Что касается инсульта, то здесь дело обстоит ровно так же, как и с инфарктом. Перенесенный менее, чем шесть месяцев назад инсульт является абсолютным противопоказанием к применению такого вида обезболивания. Однако же, как и в предыдущем случае, если риск для жизни пациента достаточно высок, операция будет проведена при полном отключении сознания.
Риск инсульта после общего наркоза существует у пациентов в пожилом возрасте, особенно, если поражение головного мозга уже случалось. Опасность существует, если операция экстренная и длительная, если она проводится на мозге, шее, сердце или сонной артерии, а также, если пациент имеет заболевания сердца и легких.
Читайте также: диета 8 при ожирении, что можно и что категорически нельзя есть.
Источник
Обезболивание при инфаркте миокарда. Купирование боли при инфаркте миокарда.Адекватное и быстрое обезболивание при инфаркте миокарда (первоочередная проблема) должно проводиться еще на догоспитальном этапе. Оно помогает разорвать порочный круг (ишемия миокарда -> боль -> ишемия миокарда), снизить активность симпатической нервной системы (уменьшить работу миокарда), ослабить рефлекторные влияния из очага поражения на тонус периферических сосудов и сердечный выброс (предотвратить формирование рефлекторного КШ). Подход к купированию боли состоит из двух этапов: уменьшения ишемии миокарда и непосредственного влияния на боль. Антиишемическая терапия включает реинфузию, назначение р-АБ, нитратов, ингаляции кислорода. Больному нельзя давать половинные дозы анальгетиков, он не должен терпеть боль – это угроза его жизни. Важный аспект обезболивания — снижение ПО2 миокардом (на фоне строгого постельного режима, нормализации ЧСС и АД). Оптимальный путь обезболивания — устранение причины боли, т.е. восстановление коронарного кровотока (тромболизис). Для купирования боли в отсутствие гипотонии сразу используют не более 3 раз сублингвальный прием нитроглицерина (в домашних условиях, если нет возможности ввести парентерально обезболивающие), потом его назначают внутривенно капельно. Если боль не купируется, то обычно вводят внутривенно наркотические ЛС (но не внутримышечно или подкожно, ибо в этом случае анальгезирующий эффект слаб и наступает поздно). При болевом синдроме на фоне возбуждения и повышения АД наркотические ЛС назначают сразу. Они уменьшают ишемию миокарда, страх и тахикардию. Наркотики купируют боль не только прямо, но и опосредованно за счет снижения тонуса САС, что уменьшает П02 миокардом. В качестве дополнительных мер (когда внутривенное введение опиатов оказалось недостаточно эффективным) назначают внутривенно АБ и нитраты.
Купирование боли при инфаркте миокарда включает следующее. САД должно не снижаться менее 100 мм рт. ст. или уменьшаться на 15% от исходного у больных с нормальным АД (на 30% у гипертоников). Нитроглицерин полезен в лечении ИМ, осложненного ОСН в случае сохранения симптоматики или повышения АД. Вместо нитроглицерина можно использовать изокет (внутривенно капельно 50 мг в 100 мл изотонического раствора со скоростью вливания 8—10 капель в минуту под контролем АД). Нитраты не назначают больным с САД менее 90 мм рт. ст., ЧСС менее 50 уд/мин или более 110 уд/мин и подозрением на ИМ ПЖ. После внутривенного введения нитратов больным с СН или сохраняющейся ишемией назначают их орально с большими временными интервалами, чтобы избежать тахифилаксии. Нитраты нормализуют коронарный кровоток, особенно в ишемизированной зоне, и уменьшают боль (за счет снижения ПО2 миокардом вследствие возникновения периферической вазодилатаиии), зону некроза, напряжение и объем желудочков, ремоделирование миокарда в пораженной зоне и частоту механических осложнений. Но надо иметь в виду, что нитраты купируют ангинозную боль, тогда как при ИМ превалирует боль от околонекрозных участков, поэтому здесь лучше использовать наркотические ЛС. • Назначение оксигенотерапии (100% увлажненный кислород) позволяет повысить диффузию кислорода в ишемизированный миокард. Она должна проводиться каждому больному через носовой катетер в первые 6 ч, а при появлении признаков застоя в легких, ОЛ или КШ — через маску или интубационную трубку. • АБ показаны всем больным (при отсутствии противопоказаний) в первые 4—12 ч инфаркта миокарда независимо от проведения тромболизиса при гипердинамических состояниях (тахиаритмиях, повышении АД), повторно возникающих ангинозных приступах, не «отпускающих» после введения наркотических ЛС, прогрессирующем росте кардиоспецифических ферментов (что указывает на расширение зоны ИМ). Р-АБ снижают симпатическое влияние на миокард, ЧСС и ПО2 миокардом (этим сохраняют его жизнеспособность), вероятность повторной ишемии (и нового ИМ), зону некроза миокарда (при раннем назначении), боль, потребность в анальгетиках и появление опасных аритмий. Для быстрого эффекта Р-АБ назначают сначала в малой дозе внутривенно болюсом метопролол по 5 мг через каждые 5—10 мин, 3 болюса — под контролем ЭКГ и АД (ориентиры — целевая ЧСС 50—60 уд/мин, САД 100 мм рт. ст. и более) и потом внутрь (обычно при сохранении стабильной гемодинамики после 3-й дозы) по 50 мг через каждые 6 ч в течение 2 дней, а позднее – по 100 мг 2 раза в сутки; альтернатива — внутрь пропранолол (по 50 мг через каждые 6 ч; поддерживающая доза — 50—200 мг/сут) или атенолол (внутривенно 2 болюса по 5 мг с интервалом в 5 мин, потом поддерживающая доза — 100 мг/сут). У больных с пограничными параметрами гемодинамики лечение начинают с небольших доз АБ (метопролол 12,5—25 мг 2 раза в сутки). Орально АБ должны использоваться в лечении ИМ как можно раньше, независимо от параллельного проведения ПЧКА или тромболизиса. Р-АБ должны назначаться в период клинических проявлений ИМ до тех пор, пока не появятся «специфические» осложнения (слабость ЛЖ, брадикардия). Эти ЛС уменьшают ударный объем сердца, который при ИМ уже заметно снижен. Они противопоказаны при ОСН (влажные хрипы выше 10 см над диафрагмой); тяжелой ХСН с малой ФВЛЖ; гипотонии (САД менее 90 мм рт. ст.); брадикардии (ЧСС менее 60 уд/мин); прогрессирующей АВ-блокаде II степени (или PQ более 0,24 с); бронхоспастическом синдроме (даже в анамнезе); выраженной патологии периферических артерий, инсулинзависимом СД. Следует избегать назначения АБ у больных с неясной тахикардией, так как это может вызвать декомпенсацию имеющейся СН у больных с компенсаторной тахикардией. – Также рекомендуем “Тактика при интенсивных болях инфаркта миокарда. Восстановление перфузии ишемизированной зоны миокарда.” Оглавление темы “Диагностика и лечение инфаркта миокарда.”: |
Источник