Национальные рекомендации по диагностике инфаркта миокарда
Инфаркт миокарда – одно из тяжелейших осложнений ишемии сердца, смертность от которого еще несколько десятилетий назад была очень высока.
 Сегодня развитие медицины и фармакологии позволило снизить смертность при инфаркте, однако заболевание продолжает стремительно «молодеть». Диагноз «инфаркт миокарда» устанавливают тогда, когда доказан некроз сердечной мышцы вследствие острого нарушения кровообращения в ней.
Сегодня развитие медицины и фармакологии позволило снизить смертность при инфаркте, однако заболевание продолжает стремительно «молодеть». Диагноз «инфаркт миокарда» устанавливают тогда, когда доказан некроз сердечной мышцы вследствие острого нарушения кровообращения в ней.
В половине случаев ИМ является первым клиническим проявлением не выявленной ранее ишемической болезни сердца.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
 Коды ИМ по МКБ-10
Коды ИМ по МКБ-10
I21 Острый инфаркт миокарда
I22 Повторный инфаркт миокарда
I24.0 Коронарный тромбоз, не приводящий к инфаркту миокарда
I24.8 Другие формы острой ишемической болезни сердца
Рассмотрим клинические рекомендации по диагностике и лечению инфаркта миокарда.
Клинрекомендации по инфаркту миокарда
Клинические рекомендации по острому инфаркту миокарда составлены Обществом специалистов по неотложной кардиологии.
Они касаются пациентов взрослого возраста и подлежат пересмотру 1 раз в 3 года.
Случай из практики. Женщина поступила в больницу с инфарктом. Родственникам сказали, что уход стоит 3 тыс. руб. в сутки. Отказываетесь — сидите сами.
Какие действия персонала пресечь, чтобы избежать внеплановых проверок по платным медуслугам, читайте в журнале «Заместитель главного врача».
Осложнения
Выделяют следующие основные осложнения ИМ:
- застой в малом круге кровообращения;
- нарушение ритма и проводимости сердечной мышцы;
- кардиогенный шок;
- отек легких.
При наиболее тяжелых механических осложнениях инфаркта рассматривается возможность и целесообразности применения различных методов поддержки кровообращения пациента.
✔ Инфаркт миокарда с повышением сегмента ST: как прогнозировать оценку, информация в Системе Консилиум
 Скачать документ
Скачать документ
Острый ИМ
Острый коронарный синдром – состояние, означающее период обострения ИБС, когда любая группа симптомов дает основания заподозрить острый инфаркт или нестабильную стенокардию.
Термин «острый коронарный синдром» включает в себя следующие понятия:
- Острый инфаркт миокарда.
- Инфаркт миокарда с подъемом сегмента ST ЭКГ (ИМпST).
- Инфаркт миокарда без подъема сегмента ST ЭКГ (ИМбпST).
- Инфаркт миокарда, диагностированный по изменениям ферментов, по другим биомаркерам или по поздним ЭКГ-признакам.
- Нестабильная стенокардия.
Понятие острого коронарного синдрома было введено во врачебную практику, когда обнаружилось, что решение об использовании некоторых методов лечения должно приниматься как можно быстрее, часто еще до того, как установлен диагноз «острый инфаркт».
Доказано, что характер и срочность терапевтических мероприятий, направленных на восстановление коронарного кровотока, зависит от положения сегмента ST к изоэлектрической линии на ЭКГ – при его смещении вверх больному показана коронарная ангиопластика, но при невозможности ее проведения в соответствующие сроки эффективна тромболитическая терапия.
Восстановление коронарного кровотока при ОКСп ST проводится немедленно.
Больной подал в суд заявление о возмещении утраченного заработка и компенсации морального вреда. Посттравматическая дистальная плексопатия:
клинический случай и пример разбора ситуации
– в журнале «Заместитель главного врача».
Подъем сегмента STчаще всего происходит из-за трансмуральной ишемии сердечной мышцы при полной непроходимости одной из коронарных артерий. В этих случаях, как правило, возникает инфаркт миокарда, обозначающийся как ИМпST. ОКСпST ЭКГ, как правило, является следствием окклюзирующего тромбоза коронарной артерии.
Тромб образуется на месте разрыва нестабильной атеросклеротической бляшки, имеющей большой липидное ядро, истонченную оболочку и богатой различными воспалительными элементами.
Также возможно возникновение окклюзирующего тромба на дефекте (эрозии) эндотелия коронарной артерии над антриовентрикулярной блокадой.
Чаще всего непроходимость возникает в месте гемодинамически незначимого стеноза коронарной артерии. Однако при обширном инфаркте миокарда не всегда в ранние сроки заболевания отмечается стойкий подъем сегмента ST на ЭКГ.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика заболевания
При диагностике острого коронарного синдрома с понижением ST необходимо основываться на анамнестических данных, наличии факторов риска ишемии сердца, особенностях острых симптомов заболевания, характере изменений на электрокардиограмме, а также (не всегда) на сведениях о локальной сократительной функции желудочков.
Согласно клиническим рекомендациям по инфаркту миокарда 2019 года, при недостаточной информативности ЭКГ применяются дополнительные методы обследования. Как правило, это необходимо для того, чтобы исключить болезни сердца с похожей клинической картиной, а также для выявления инфаркта миокарда и оценки рисков неблагоприятного прогноза заболевания.
Характерные симптомы ИМ:
- чувство давления и сжатия за грудиной;
- боль, похожая по субъективным ощущениям на боль при приступе стенокардии, однако более выраженная по силе и длительности;
- характер боли – давящий, жгучий, сжимающий, иногда описывается больным как чувство дискомфорта;
- боль не купируется до конца приемом нитроглицерина, а в ряде случаев – и инъекциями наркотических обезболивающих препаратов;
- боль может быть разной по силе – от незначительной до мучительной и невыносимой;
- болевые ощущения накатывают «волнами» и длятся от 20 минут до нескольких часов;
- боль чаще всего иррадирует в левую руку, под левую лопатку, в челюсть, плечо, зону эпигастрия и др.
Критерии острого ИМ скачайте в Системе Консилиум
Атипичные формы ИМ с понижением ST:
- абдоминальная;
- астматическая;
- аритмическая;
- цереброваскулярная;
- малосимптомная (безболевая).
Лечение по клинрекам
Если боль не исчезает и не ослабевает после устранения провоцирующего фактора (чаще всего им выступает физическая нагрузка) или возникла в состоянии покоя, больному нужно принять нитроглицерин в виде таблеток под язык или спрея. Если через 5 минут после этого приступ не прекратился, но переносимость нитроглицерина хорошая, рекомендовано принять повторную дозу. Если и после этого через 5 минут боль и дискомфорт не исчезли, необходимо срочно вызвать бригаду скорой помощи и еще раз принять дозу нитроглицерина.
Однако нужно иметь ввиду, что в редких случаях больному для купирования приступа необходим прием нескольких доз нитроглицерина, но при условии,что интенсивность и характер боли остаются неизменными.
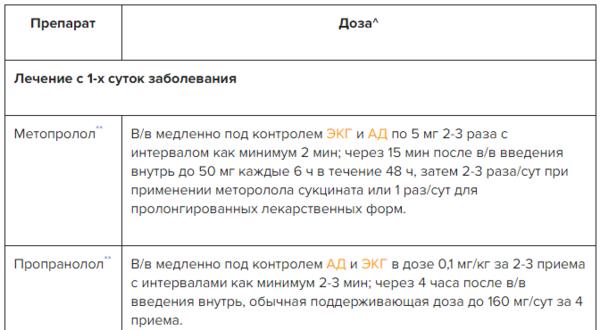
Для снятия болевых ощущения при ИМ предпочтительнее использовать препараты на основе морфина. Они способствуют снятию страха и нервного возбуждения, снижают симпатическую активность, повышают тонус блуждающего нерва, расширяют периферические вены и артерии, уменьшают работу дыхания.
Доза наркотического анальгетика рассчитывается индивидуально и зависит от особенностей организма пациента, его возраста и веса.
Принимать препараты для профилактики осложнений наркотических анальгетиков нецелесообразно. При сильном беспокойстве и нервном перевозбуждении оправдано дополнительное использование транквилизаторов.
✔ Медикаментозное лечение инфаркта миокарда с повышением сегмента ST, таблица в Системе Консилиум
 Скачать документ
Скачать документ
Клинические рекомендации по лечению инфаркта миокарда гласят, что в терапии данного заболевания очень важна своевременная антитромботическая терапия, а именно – неопределенно долгое использование ацетилсалициловой кислоты (если нет противопоказаний).
Для получения быстрого эффекта оправдано использование однократной нагрузочной дозы ацетилсалициловой кислоты 250 мг (150 мг внутривенно), а также сочетание ацетилсалициловой кислоты с ингибитором Р2Y12-рецепторов тромбоцитов (если не планируется срочная операция коронарного шунтирования и при отсутствии противопоказаний (чрезмерный риск серьезных кровотечений).
Также при отсутствии противопоказаний и при планировании первичного чрескожного коронарного вмешательства к ацетилсалициловой кислоте добавляется Тикагрелор.
Перейти на прием этого препарата можно и пациента, ранее получавшим Клопидогрел. Применение Тикагрелоране исключает возможность использования блокаторов гликопротеиновых IIb/IIIa рецепторов при выполнении чрескожного коронарного вмешательства.
При одновременном приеме ацетилсалициловой кислоты и Тикагрелора перед коронарным шунтированием и другими крупными вмешательствами последний отменяется за 5-7 дней, кроме тех случаев, когда опасность отказа от срочной операции превосходит риск кровотечения.
Клопидогрел в комплексе с ацетилсалициловой кислотой назначается больным, которые не могут принимать Тикагрелор или нуждаются в приеме пероральных антикоагулянтов.
Данный препарат может использоваться вместо ацетилсалициловой кислоты, когда ее использование не представляется возможным из-за аллергии или выраженного расстройства функции ЖКТ в ответ на прием препарата.

Клинические рекомендации по инфаркту миокарта требуют продолжать двойную антитромбоцитарную терапию в течение года независимо от тактики лечения и типа установленного стента (при отсутствии противопоказаний).
В частности, эта мера показана конкретным больным, имеющим высокий риск тромботических осложнений и низкий риск кровотечений.
Минимальная длительность двойной антитромботической терапии:
- после установки голометаллического стента – 1 месяц;
- после установки стента, выделяющего лекарственный препарат – 3-6 месяцев.
Больным, находящимся на двойной антитромботической терапии и имеющим высокий риск развития кровотечения их ЖКТ, показаны ингибиторы протонного насоса.
При чрескожном коронарном вмешательстве и широком применении ДАТТ в случае возникновения тромботических осложнений или высокого риска их развития назначаются ингибиторы ГП IIb/IIIa-рецепторов тромбоцитов.
В случаях, когда чрескожное коронарное вмешательство может быть проведено в течение 2 часов с момента обращения за медицинской помощью, оно предпочтительнее тромболитической терапии. При этом должно использоваться сочетание ацетилсалициловой кислоты, блокатора P2Y12 рецепторов тромбоцитов (Тикагрелор или Клопидогрел) и внутривенного введения антикоагулянта. В ряде случаев показано введение блокатора ГП IIb/IIIa тромбоцитов.
Больным с тяжелой острой сердечной недостаточностью и кардиогенным шоком ЧКВ предпочтительнее тромболитической терапии.
При первичном чрескожном вмешательстве достаточно провести операцию на инфаркт-связанном сосуде. Это не касается больных с кардиогенным шоком и сохранением ишемии после вмешательства на стенозе, который спровоцировал инфаркт.
Некоторым гемодинамически стабильным больным с многососудистым поражением либо во время первичного ЧКВ, либо в качестве планового поэтапного вмешательства показано ЧКВ в не инфаркт-связанной артерии.
Клинические рекомендации по инфаркту миокарда утверждают, что рутинная аспирация тромба нежелательна.
Тромболизис при отсутствии противопоказаний должен начинаться в течение получаса с момента контакта больного с медицинским работником. Противопоказания для этой процедуры:
- ранее перенесенное ОНМК неясного происхождения или геморрагический инсульт;
- ишемический инсульт в течение полугода;
- травмы и опухоли центральной нервной системы;
- ЧМТ или операция в течение 21 дня до госпитализации;
- кровотечения из ЖКТ в течение последнего месяца;
- геморрагический диатез;
- расслаивающая аневризма аорты;
- пункция некомпрессируемых сосудов (биопсия печени, спинного мозга и др.) в течение предыдущих суток.
Относительные противопоказания к тромболизису:
- ТИА в предыдущие полгода;
- артериальная гипертензия, плохо поддающаяся контролю;
- тяжелые патологии печени;
- инфекционный эндокардит;
- перенесенная длительная СЛР;
- беременность и первая неделя послеродового периода;
- введение стрептокиназы более 5 дней назад или аллергия на нее;
- язвенная болезнь в остром периоде;
- прием антикоагулянтов непрямого действия.
Клинические рекомендации по осложнениям инфаркта миокарда гласят, что при тромболитической терапии фибринолитик должен использоваться в сочетании с ацетилсалициловой кислотой, Клопидогрелом и внутривенным антикоагулянтом.
✔ Немедикаментозные методы профилактики, лечения и медицинской реабилитации инфаркта в Системе Консилиум
 Скачать документ
Скачать документ
Реабилитация
Больные с ИМ включаются в программы вторичной профилактики и реабилитации. Адекватно составленная программа повышает приверженность больного к медикаментозному лечению и пересмотру образа жизни, включающему правильное питание, отказ от пагубных привычек и регулярную физическую активность.
Программа реабилитации по возможности должна включать в себя кардионагрузки 3 раза в неделю по полчаса. Пациентов, ведущих малоподвижный образ жизни, нужно активно стимулировать к выполнению реабилитационных программ с нагрузками малой интенсивности.
Профилактика ИМ включает в себя:
- коррекцию факторов риска;
- изменение поведения в сторону ЗОЖ;
- отказ от табакокурения и спиртного;
- постоянный (чаще всего пожизненный) прием нескольких групп медикаментов.
Смотреть список литературы
Материал проверен экспертами Актион Медицина
Источник
4. Постинфарктный кардиосклероз.
Диагноз
ставится не ранее чем через 2 месяца с
момента возникновения инфаркта миокарда.
В диагнозе указывается наличие хронической
аневризмы сердца, внутренних разрывов
миокарда, дисфункции папиллярных мышц
сердца, внутрисердечного тромбоза,
характер нарушений проводимости и
сердечного ритма, форма и стадии сердечной
недостаточности.
ESC 2017: представлены новые рекомендации по лечению острого инфаркта миокарда AMI-STEMI
В клинических рекомендациях 2017 года впервые дано четкое определение, когда начинать отсчет 90 минут для проведения чрескожного коронарного вмешательства (ЧКВ). Отсчет необходимо начинать со времени диагностики инфаркта миокарда с подъемом сегмента ST (STEMI) на электрокардиограмме.
«До настоящего времени возникала путаница: начинать отсчет, когда появляются первые симптомы, когда он или она вызывают службу экстренной помощи, когда скорая помощь прибывает на место или когда пациент прибывает в больницу. ЭКГ является разумной отправной точкой, сосуд должен быть открыт в течение 90 минут после этого», — отметил профессор Джеймс.
Термин «дверь-баллон» (door-to-balloon) удален из рекомендаций. Первый медицинский контакт (FMC) определяется как момент времени, когда пациент изначально оценивается врачом, фельдшером или медсестрой, который получает и интерпретирует ЭКГ.
Симптомы, лечение и прогноз различных форм лейкемии
Обычно
нарушения проводимости и сердечного
ритма осложняют другие формы ИБС, но
иногда могут быть и единственным
проявлением заболевания. В этих случаях
диагноз ИБС требует уточнения с помощью
функциональных проб с нагрузкой,
селективной коронароангиографией.
Сердечная
недостаточность может осложнить любую
форму ИБС. Если у больных с сердечной
недостаточностью нет клинических или
электрокардиографических признаков
ИБС (в настоящее время или в анамнезе),
диагноз ИБС становится сомнительным.
Примечание:
в случае успешной реанимации больного
с ИБС лучше использовать термин «ВОК —
внезапная (первичная) остановка
кровообращения», а при «биологической»
смерти можно воспользоваться термином
«внезапная коронарная смерть»
Функциональные
классы тяжести стабильной стенокардии
напряжения согласно классификации
Канадской ассоциации кардиологов
I
фк. – Обычная повседневная физическая
нагрузка (ходьба или подъем по лестнице)
не вызывают приступов стенокардии.
Приступ стенокардии возникает при
выполнении очень быстрой или продолжительной
физической работы.
II
фк. – Небольшое ограничение обычной
физической активности – возникновение
стенокардии в результате быстрой ходьбы
или быстрого подъема по лестнице, после
еды, на холоде в ветреную погоду, под
влиянием эмоционального стресса, в
первые несколько часов после подъема
с постели, во время ходьбы на расстояние
больше 200 метров (двух кварталов) по
ровной местности или во время подъма
по лестнице более чем на один пролет в
обычном темпе при нормальных условиях.
III
фк. – Выраженное ограничение обычной
физической активности – приступ
стенокардии возникает в результате
ходьбы на расстояние от одного до двух
кварталов (100-200 м) по ровной местности
или при подъеме по лестнице на один
пролет в обычном темпе при нормальных
условиях.
IV
фк. – Невозможность выполнять любой
вид физической работы без возникновения
неприятных ощущений – приступ стенокардии
может возникнуть в покое
КЛАССИФИКАЦИЯ
НЕСТАБИЛЬНОЙ СТЕНОКАРДИИ (Национальное
руководство по кардиологии, 2007 г)
Клинические
формы нестабильной стенокардии
-Впервые
возникшая стенокардия
– появление приступов стенокардии в
течение последних двух месяцев
—
Прогрессирующая
стенокардия
– увеличение частоты и/или продолжительности
ангинозных приступов, снижение
толерантности к нагрузкам, появление
приступов в покое, а также снижение
эффективности антиангинальных препаратов.
—
Стенокардия покоя
– приступы в покое продолжительностью
более 20 минут в течение 2 месяцев.
Классификация
нестабильной стенокардии
(С. W. Hamm, E. Braunwald, 2000)
А Вторичная | В Первичная | С Постинфарктная | |
1 | IA | IB | 1С |
II | IIА | IIВ | IIС |
III- острая | IIIA | IIIB IIIB IIIВ | IIIC |
КЛАССИФИКАЦИЯ
ОСТРОГО КОРОНАРНОГО СИНДРОМА (Национальное
руководство по кардиологии, 2007 г)
• острый
коронарный синдром с подъёмом сегмента
ST;
• острый
коронарный синдром без подъёма сегмента
ST.
При
остром коронарном синдроме с подъёмом
сегмента ST в большинстве случаев в
дальнейшем развивается крупноочаговый
ИМ. У больных с острым коронарным
синдромом без подъёма сегмента ST
обычно
диагностируют нестабильную стенокардию
или мелкоочаговый ИМ. По мере широкого
внедрения в клиническую практику
определения сердечных тропонинов
(маркёров повреждения миокарда) у
больных с острым коронарным синдромом
разделение острого коронарного синдрома
без подъёма сегмента ST
на
нестабильную стенокардию и мелкоочаговый
ИМ получило широкое распространение.
Острый
коронарный синдром без подъёма сегмента
ST
ОПРЕДЕЛЕНИЯ
Острый
коронарный синдром без подъёма сегмента
ST
характеризуется
ангинозными приступами и отсутствием
на ЭКГ подъёма сегмента ST.
К
острому коронарному синдрому без подъёма
сегмента ST
относят
нестабильную стенокардию и ИМ без
подъёма сегмента ST.
Нестабильная
стенокардия —
ухудшение течения стенокардии,
выражающееся в увеличении частоты,
продолжительности приступов, снижении
толерантности к нагрузкам, уменьшении
эффективности антиангинальной терапии.
К
нестабильной стенокардии относят любые
варианты впервые возникшей стенокардии
(последние 2 мес), усугубление имевшейся
стенокардии (переход из I—II в III или IV
ФК), появление приступов стенокардии в
ночное время. Тяжесть и продолжительность
приступа при нестабильной стенокардии
недостаточны для развития некроза
миокарда. Обычно на ЭКГ нет подъёмов
ST.
Отсутствует
выброс в кровоток биомаркёров некроза
миокарда в количествах, достаточных
для диагноза ИМ.
Инфаркт
миокарда без подъёма сегмента ST
—
острая ишемия миокарда, приводящая к
его некротическому повреждению. На
исходной ЭКГ нет подъёмов сегмента ST.
У
большинства больных, у которых болезнь
начинается как ИМ без подъёма сегмента
ST,
зубцы
Q_не появляются и в итоге диагностируется
мелкоочаговый ИМ без зубца Q.
КЛАССИФИКАЦИЯ
ИНФАРКТА МИОКАРДА (Национальное
руководство по кардиологии, 2007 г)
Исходные
изменения на ЭКГ:
ИМ
с подъемом сегмента ST (в эту группу
относят также остро возникшую блокаду
левой ножки пучка Хиса);ИМ
без подъема сегмента ST
Последующие
изменения на ЭКГ:
ИМ
с формированием патологических зубцов
Q (обычно ИМ с подъемом сегмента ST
соответствует развивающийся крупноочаговый
ИМ с последующим формированием
патологических зубцов Q );ИМ
без формирования патологических зубцов
Q .
Размеры
очага некроза:
крупноочаговый
(трансмуральный) ИМ;мелкоочаговый
ИМ.
Локализация
очага некроза:
ИМ
передней стенки левого желудочка
(передний ИМ)ИМ
боковой стенки левого желудочка (боковой
ИМ)изолированный
ИМ верхушки сердцаИМ
нижней стенки левого желудочка (нижний
ИМ)ИМ
задней стенки левого желудочкаИМ
межжелудочковой перегородкиИМ
правого желудочкаИМ
предсердийвозможны
сочетанные локализации: задненижний,
переднебоковой и др.
Наличие
ИМ в анамнезе:
первичный
ИМ;повторный
ИМ;рецидивирующий
ИМ.
Период
ИМ:
острейший
период: от начала болевого приступа до
формирования очага некроза (первые 4-6
ч);острый
период: окончательное формирование
очага некроза (до 2 недель);подострый
период: формирование рубца (до 2 мес.)постинфарктный
период: полное рубцевание и консолидация
рубца (после 2 мес.)
КЛАССИФИКАЦИЯ
КЛИНИЧЕСКИХ ФОРМ И ТЕЧЕНИЯ ИНФАРКТА
МИОКАРДА ПО ТЕОДОРИ М. И. С ДОПОЛНЕНИЯМИ
«Классическая»
(загрудинно-болевая)
С
типичным началом в виде острого,
длительного болевого приступа и
циклическим течением с ярко выраженными
тремя периодами: острым, подострым и
функционально-восстановительным
Стертые
(редуцированные) формы
С
типичными, но нерезко выраженными
симптомами или только с отдельными
характерными для инфаркта миокарда
симптомами.
а)
периферическая
С
возникновением или преимущественной
локализацией болей не в области сердца,
а на периферии: лево-лопаточная,
лево-ручная, верхнепозвоночная,
нижне-челюстная и ушная, гортанно-глоточная.
б)
абдоминальная
С
картиной острой брюшной катастрофы:
прободной язвой желудка, желудочного
кровотечения, кишечной непроходимости.
https://www.youtube.com/watch?v=Fl7x5Yv_dRI
Источник
