Набухание шейных вен при сердечной недостаточности
SHEIA.RU
Набухание Шейных Вен У Взрослого И У Ребенка: Причины
Причины набухания шейных вен у детей и взрослых
Пульсация и набухание шейных вен — типичные симптомы повышенного центрального венозного давления. У здорового человека это явление вполне вероятно, наблюдать его можно в районе шеи в четырёх сантиметрах от угла грудины. Пациенту при этом необходимо лежать на кровати, изголовье которой приподнято под углом 45 градусов. Такое положение тела обеспечивает давление в правом предсердии десять сантиметров водного столба. Пульсация в шейных венах должна исчезнуть при перемещении тела в вертикальное положение.
Повышение венозного давления характерно для сердечной правожелудочковой недостаточности. В подобной ситуации пульсация может ощущаться в углу нижней челюсти. В отдельных случаях венозное давление повышается настолько, что вены могут вздуваться под языком и на тыльной стороне кистей.
Застой крови в большом круге кровообращения ведёт к тому, что вены на шее могут расширяться и надуваться. Подобная пульсация возникает при возврате крови в правое предсердие из правого желудочка.
Признаки и симптомы
К основным признакам пульсации и набухания шейных вен можно отнести:
- Отёчность в районе шеи.
- Медленную видимую пульсацию и набухание шейных вен до угла нижней челюсти, а в отдельных случаях — в подъязычной области.
- Симптом Куссмауля — вздутие вен при вздохе.
- Надавливание на правое подреберье вызывает вздутие вен шеи.
- Отёк в районе шеи.
- На передней грудной стенке можно наблюдать видимую пульсацию сердца.
Причины возникновения недуга
Набухание вен на шее может быть одностороннее и двухстороннее. Причины следующие:
- одностороннее — большой зоб; с левой стороны — аневризма аорты сдавливает левую плечеголовную вену.
- двухстороннее — скопление жидкости в сердечной сумке; сердечная правожелудочковая недостаточность; венозный пульс; перикардит конструктивный; нарушение проходимости крови в верхней полой вене; увеличение лимфоузлов в верхнем средостении; опухоль лёгкого; тромбофлебит верхних полых вен; фиброз медиастинальный; стеноз; гипертензия лёгочная; пневмоторакс напряжённый.
Чаще всего набухание вен на шее вызывают следующие патологические состояния:
- сердечная недостаточность;
- приобретённый и врождённый пороки сердца;
- рефлюкс гепатоюгулярный;
- тампонада сердца;
- опухоль в районе средостения;
- аритмия.
- Вздутие вен на шее у детей
Вздутая вена на шее у ребёнка — чаще всего нормальная реакция, как у любого человека, на какую-либо эмоциональную нагрузку, плач, кашель, в результате чего происходит изменение давления. Сосуды при затруднённом кровотоке имеют свойство увеличиваться в размере. Под тонкой детской кожей сосуды лучше просматриваются и увеличение заметно гораздо лучше, чем у взрослых. Тем не менее, если вены вздулись, нужно обратиться к хирургу и кардиологу, сделать доллерографию сосудов головы и шеи.
Это явление не должно вызывать у малышей дискомфорт и боль. Со временем, когда дети вырастут, вероятнее всего ситуация изменится и вена уже не будет так заметна.
Диагностика
Для постановки правильного диагноза необходимо провести объективные и субъективные обследования. Прежде всего исследуется почечно-яремный отток, чтобы устранить препятствие, вызывающее набухание вен. Среди дополнительных методов исследования: рентгенограмма грудной клетки; эхокардиография; УЗИ шеи и анализ крови на гормоны щитовидной железы; бронхоскопия; компьютерная томография грудной клетки; УЗИ вен нижних конечностей.
К кому обратиться
Если появились пульсация и набухание вен шеи, необходимо посетить кардиолога, терапевта. Далее может потребоваться консультация кардиохирурга, пульмонолога, ревматолога, онколога, эндокринолога.
Использованные источники: sheia.ru
Набухание, пульсация шейных вен при сердечной недостаточности
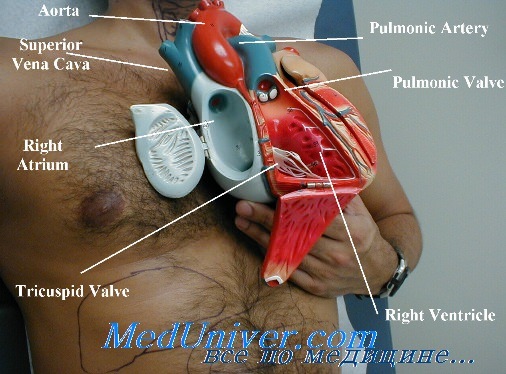
Характерный признак повышения венозного давления — набухание шейных вен. В норме пульсация шейных вен прослеживается не более чем на 4 см над углом грудины (при поднятом на 45 градусов изголовье кровати), что соответствует давлению в правом предсердии менее 10 см вод. ст.
При правожелудочковой сердечной недостаточности венозное давление повышается, и пульсация может доходить до угла нижней челюсти.
При трикуспидальной недостаточности на кривой венозного пульса наблюдаются высокоамплитудная волна V и крутой Y-спад.
Изредка венозное давление повышается настолько, что набухают вены под языком и на тыле кистей.
Симптом Куссмауля — это набухание шейных вен на вдохе, он встречается при тяжелой правожелудочковой сердечной недостаточности, констриктивном перикардите.
При легкой правожелудочковой недостаточности венозное давление в покое может быть нормальным, однако выявляется гепатоюгулярный рефлюкс — набухание шейных вен при надавливании на правое подреберье (давить надо осторожно, но достаточно сильно в течение 1 мин, в это время больной нормально дышит и не натуживается).
В норме надавливание на подреберье или на живот почти не отражается на давлении в шейных венах, а при правожелудочковой недостаточности возросший венозный возврат вызывает повышение венозного давления.
При недостаточности обоих желудочков набухание шейных вен и гепатоюгулярный рефлюкс — высокоспецифичные (однако не очень чувствительные) признаки повышения КДД в левом желудочке.
«Набухание, пульсация шейных вен при сердечной недостаточности» статья из раздела Кардиология
Использованные источники: www.primamunc.ru
Набухание шейных вен при сердечной недостаточности
Острая сердечная недостаточность – это патологическое неотложное состояние, которое возникает из-за резкого нарушения сократительной активности миокарда. Сердечная недостаточность характеризуется нарушениями и в большом, и в малом круге кровообращения, а также внутрисердечной патологией. Заболевание может развиться как на фоне уже имеющихся сердечно-сосудистых патологий, так и внезапно, без видимых причин.
Какие бывают виды острой сердечной недостаточности?
В зависимости от того, в каком из отделов сердца начались патологические изменения выделяют правожелудочковую и левожелудочковую недостаточности. Медицинская классификация же основана на типе гемодинамики, то есть на возможности крови циркулировать по сосудам. Итак, кардиологи выделяются следующие виды сердечной недостаточности:
Застойного типа – которая, в свою очередь, может быть:
- Правожелудочковая – характеризуется застойными явлениями во всем теле, которые проявляются в виде генерализованных отеков;
- Левожелудочковая – влечет за собой застой в легочном круге кровообращения. Проявляется это развитием чрезвычайно грозных и опасных для жизни состояний – астмы сердечного генеза или отека легких.
Гипокинетического типа или по-другому – кардиогенный шок – который, в свою очередь, может проявляться как:
- Аритмический шок – возникает вследствие нарушений сердечного ритма;
- Рефлекторный (болевой шок);
- Истинный кардиогенный шок – возникает при обширном поражении миокарда после инфаркта, осложненного повышенным давлением или диабетом.
Отдельно выделяют состояние, при котором происходит резкое ухудшение показателей при хронической недостаточности сердца. Оно также требует неотложной медицинской помощи.
Почему развивается острая сердечная недостаточность?
Всю совокупность факторов можно условно разделить на три группы:
- Поражение непосредственно сердечной мышцы;
- Нарушения в работе сердечно-сосудистой системы;
- Иные патологии, не связанные с ССС.
Поражение сердечной мышцы занимает первое место среди факторов, провоцирующих недостаточность. Наиболее часто кардиологи говорят о следующих моментах:
- Инфаркт миокарда, который провоцирует массовое отмирание клеток миокарда, вследствие нарушения кровообращения в сердечной мышце. Чем больше степень поражения, тем более выражены симптомы ОСН. Инфаркт миокарда лидирует среди причин, вызывающих острую сердечную недостаточностью и характеризуется высокой вероятностью летального исхода.
- Миокардит.
- Операции, выполняемые на сердце, и использование систем жизнеобеспечения за счет искусственного кровообращения.
Заболеваний сердечно-сосудистой системы, которые могут вызвать острую сердечную недостаточность, достаточно много:
- Ухудшение состояния при хронической сердечной недостаточности.
- Патологические изменения в системе клапанов сердца и нарушение целостности его камер.
- Аритмии, которые могут быть связаны как с ускорением сердечного ритма, так и с его урежением.
- Патологии дыхательной системы, при которых нарушается адекватная циркуляция крови в малом круге. Сюда относятся такие состояния, как тромбоэмболия легочной артерии, пневмония и бронхит.
- Гипертонический криз – это неотложное состояние, вызванное резким повышением артериального давления до индивидуально высоких цифр.
- Значительное утолщение сердечных стенок.
- Тампонада сердца, при которой происходит патологическое накопление жидкости в близлежащих тканях. Это сдавливает полости сердца и мешает его нормальной работе.
Далеко не всегда ОСН развивается вследствие нарушений в сердечно-сосудистой системе. Иногда этому могут способствовать и другие факторы, вплоть до несчастного случая:
- Различные инфекции, для которых миокард является одним из органов-мишеней.
- Инсульт в тканях головного мозга, последствия которого всегда непредсказуемы.
- Обширные травмы головного мозга или хирургические вмешательства на мозге.
- Отравление лекарственными препаратами или алкоголем, в том числе и хронические.
Симптомы острой сердечной недостаточности
Необходимо помнить о том, что острая сердечная недостаточность – это критическое состояние, вероятность летального исхода при развитии которого, очень высока. При малейшем подозрении на ее развитие нужно немедленно вызвать скорую, запросив бригаду кардиореанимации.
Симптомы правожелудочковой недостаточности:
- Одышка без физической нагрузки, которая переходит в удушье вследствие бронхоспазма;
- Боль за грудиной;
- Синюшность кожных покровов или приобретение кожей желтоватого оттенка;
- Холодный липкий пот;
- Набухание яремных вен, расположенных на шее;
- Увеличение печени в размерах и появление болезненных ощущений в области правого подреберья;
- Гипотензия, нитевидный пульс, ассоциированный с учащенным сердцебиением;
- Отеки в нижних конечностях;
- Накопление жидкости в брюшной полости.
Итак, очевидно, что правожелудочковая ОСН характеризуется преобладанием общих симптомов.
Симптомы левожелудочковой недостаточности:
- Появление одышки, быстро переходящей в удушье;
- Усиленное сердцебиение и аритмия;
- Резкая слабость и бледность кожи;
- Продуктивный кашель с пеной, в которой могут быть следы крови отчего она приобретает розовый оттенок;
- Характерные хрипы в легких.
Для левожелудочковой недостаточности характерны в основном легочные симптомы. Пациент стремится принять сидячее положение, опустив ноги на пол.
Диагностика острой сердечной недостаточности
Необходимо понимать, что из всего списка диагностических методов врач выбирает те, которые уместны в данной ситуации. При стремительном развитии симптомов и повышении вероятности летального исхода ориентироваться приходится только на клиническую картину.
В целом же при диагностике сердечной недостаточности кардиологи прибегают к следующим методам:
- Сбор анамнеза, в том числе и семейного. Врача будут интересовать перенесенные и хронические заболевания сердечно-сосудистой и дыхательной систем, а также несчастные случаи или травмы. Обязательно нужно рассказать кардиологу, какие препараты принимает или принимал пациент, а также особенности образа жизни. Если в семье были случаи внезапной смерти от ОСН или инфаркта, то и об этом обязательно нужно сообщить медикам.
- Общий осмотр пациента, во время которого проводится измерение давления, пульса, а также прослушивания тонов сердца и легких.
- Электрокардиограмма – классический метод выявления признаков нарушения работы отделов сердца.
- Общий анализ крови – также входит в список обязательных методов диагностики. Кардиолога будут интересовать такие параметры, как уровень лейкоцитов (повышается) и СОЭ (повышается), которые позволяют утверждать, что в организме есть очаг воспаления.
- Общий анализ мочи – помогает выявить не только возможные сердечные патологии, но и другие заболевания, которые могут развиться вследствие ОСН. Наиболее важными диагностическими параметрами являются уровень белка в моче, а также белых и красных кровяных клеток (лейкоцитов и эритроцитов).
- Биохимический анализ крови – позволяет получить более точную информацию о состоянии здоровья пациента. Важными показателями этого обследования являются уровень общего холестерина, а также уровень фракций высокой и низкой плотности. Важным диагностическим признаком также является уровень глюкозы в крови.
- Эхокардиография.
- Определение уровня АлАТ и АсАт – высокоспецифических биомаркеров, указывающих на воспалительный процесс в сердечной мышце.
- Рентген грудной клетки, который позволяет оценить размеры сердца.
- Коронароангиография – метод, который позволяет наглядно оценить адекватность снабжения сердца кислородом. Заключается во введении контрастного вещества в коронарные сосуды и их последующую визуализацию.
- МРТ – новейший метод исследования, который позволяет получить картину послойных срезов сердца.
Лечение острой сердечной недостаточности
ОСН является угрожающим для жизни больного состоянием, поэтому квалифицированная помощь должна быть оказана тотчас же. Бригада кардиореаниматологов проводит следующие мероприятия:
- Восстановление нормального ритма сердца, в случае его нарушения.
- Восстановление нормального кровотока по поврежденным сосудам, если имел место инфаркт миокарда. Для этого внутривенно вводятся специальные вещества, растворяющие тромбы.
- Экстренное хирургическое вмешательство для восстановления целостности сердечной мышцы, если причиной острого нарушения гемодинамики стал ее разрыв.
- Снятие астматического приступа, который явился причиной застойной правожелудочковой недостаточности.
- Устранение тромбоэмболии легочной артерии (в случае правожелудочковой недостаточности).
- Кислородотерапия.
- Седация пациента и обезболивание, для которого чаще всего прибегают к наркотическим анальгетикам.
- Симуляция сократительной активности миокарда при помощи сердечных гликозидов и кардиотоников.
- Снижение объема циркулирующей крови методом форсирования диуреза и ограничения водного режима (уменьшение объема циркулирующей жидкости).
- Улучшение сосудистого кровообращения.
Необходимо помнить о том, что при наличии малейших подозрений на развитие ОСН необходимо немедленно вызвать карету скорой помощи. Промедление в этом вопросе чревато смертью пациента, особенно если речь идет о молниеносном типе развития. В таком случае у врачей есть не более получаса на проведение всех реанимационных мероприятий.
Профилактика развития острой сердечной недостаточности
На сегодняшний день не существует специфической профилактики ОСН. Все мероприятия, рекомендуемые кардиологами, укладываются в понятие «здорового образа жизни» и сводятся к следующим рекомендациям:
- Регулярные профилактические осмотры у терапевта, кардиолога и других профильных специалистов в зависимости от наличия хронических заболеваний.
- Полный отказ от курения и ограничение потребления спиртных напитков. В случае если у пациента диагностированы хронические заболевания сердца или иных органов и систем, то лучше полностью исключить алкоголь.
- Контроль за массой тела и ее постепенное снижение в случае ожирения.
- Показаны умеренные физические нагрузки, интенсивность которых подбирается в зависимости от состояния здоровья пациента.
- Исключение стрессов и других психоэмоциональных перегрузок. Тщательное соблюдение режима работы и отдыха.
- Соблюдение принципов здорового питания, то есть исключение из рациона быстрых углеводов и насыщенных жиров, особенно животного происхождения.
- Ежедневный самостоятельный контроль артериального давления.
Использованные источники: bezboleznej.ru
Источник
Физикальное обследование при сердечной недостаточности. Давление в яремных венах при сердечной недостаточностиКрайне важной является оценка степени перегрузки объемом. Большинство пациентов с сердечной недостаточностью нуждаются в госпитализации именно из-за перегрузки объемом, и нераспозпавание этого признака имеет отрицательную прогностическую ценность. Предикторами повышения давления наполнения обычно являются четыре признака: расширение яремных вен/абдоминоюгулярный рефлюкс, S3 и/или S4, хрипы и отеки стоп. В целом диагностическая точность повышается при комбинации признаков по сравнению с единичными симптомами, имеющими ограниченное прогностическое значение. Давление в яремных венахДавление в яремных венах дает самую адекватную оцеп ку давления наполнения АЖ у постели больного. Аномально повышенным считают давление > 8-10 см вод. ст. или > 3-5 см вод. ст. выше угла Louis. Несмотря на то что давление в яремных венах определяет давление наполнения ПЖ, оно связано с давлением заклинивания ЛА. Обследуя 1 тыс. пациентов с тяжелой СН при катетеризации правых отделов сердца, Drazner M.H. и соавт. обнаружили, что давление в ПП надежно прогнозирует величину ДЗЛА (коэффициент корреляции r = 0,64). Положительная прогностическая ценность давления в ПП > 10 мм рт. ст. по отношению к ДЗЛА > 22 мм рт. ст. составила 88%. Систолическое давление в ЛА можно определить как удвоенную величину ДЗЛА (r = 0,79). Как было отмечено ранее, согласие среди исследователей об измененном повышении венозного давления (К-статистика 0,31-0,69) частично связанно с опытом исследователей, частично с использованием переменных нулевых референсных стандартов. Наличие или отсутствие расширения вен оценить легче, чем величину повышения ВД. Butman S.M. и соавт. после анализа результатов исследования 52 пациентов с ХСН сообщили, что повышение давления в яремных венах имело прогностическую силу 67% для давления в капиллярах легких > 18 мм рт. ст. (положительная прогностическая ценность 95%, отрицательная прогностическая ценность 47%). К сожалению, исследования ограничены малым числом наблюдений и крайним разнообразием дизайна.
Повышенное ВД имеет прогностическое значение. Drazner M.H. и соавт. продемонстрировали, что наличие у пациента набухания шейных вен (11% участников исследования SOLVD) на момент включения в крупномасштабное клиническое исследование больных с СН прогнозировало госпитализацию по поводу ХСН (ОР 1,32, 95% ДИ 1,08-1,62), смерть от СН (ОР 1,37, 95% ДИ 1,07-1,75) и госпитализацию по поводу СН плюс летальный исход (ОР 1,30,95% ДИ 1,11-1,53). Набухание шейных вен было менее характерно для бессимптомных пациентов, включенных в это исследование (1,7%). Эти результаты интересны, т.к. о набухании шейных вен как симптоме многие исследователи судили В формате «да» или «нет». Абдоминоюгулярный рефлюкс свидетельствует о чрезмерной преднагрузке на ПЖ, которая обычно связана с повышением давления наполнения ЛЖ, но может быть обусловлена другими причинами (например, конс-триктивный перикардит, инфаркт ПЖ). У пациентов с одышкой абдоминоюгулярный рефлюкс является предиктором СН (ОП + 6,0, 95% ДИ 0,8-51, ОП – 0,78, 95% ДИ 0,62-0,98) и наводит на мысль о ДЗЛА > 15 мм рт. ст. (ОП + 6,7, 95% ДИ 3,3-13,4, ОП – 0,08, 95% ДИ 0,01-0,52). Набухание шейных вен в покое или после нагрузки имело лучшие чувствительность (81%), специфичность (80%) и прогностическую ценность (81%) повышения ДЗЛА > 18 мм рт. ст. – Также рекомендуем “Третий и четвертый тоны сердца при сердечной недостаточности. Хрипы и отеки при сердечной недостаточности” Оглавление темы “Диагностика сердечной недостаточности и пороков сердца”: |
Источник
