Миокардиальная некоронарогенная сердечная недостаточность

Некоронарогенные поражения миокарда –Это группа различных по этиологии и патогенезу, преимущественно диффузных поражений сердечной мышцы воспалительного /миокардиты/, дистрофического /миокардиодистрофии/ или дегенеративного /кардиомиопатии/ характера, проявляющихся нарушениями ее сократимости, возбудимости, проводимости, и в тяжелых случаях протекающих с кардиомегалией, недостаточностью кровообращения, аритмиями.
В данную группу традиционно не включаются поражения миокарда, обусловленные артериальной гипертензией, ИБС, ревматизмом, врожденными пороками сердца и системной легочной гипертензией.
Миокардиодистрофии (МКД) —это группа некоронарогенных заболеваний миокарда, возникающих под влиянием экстракардиальных факторов, основными проявлениями которых служат нарушения метаболизма и сократительной функции сердечной мышцы. Понятие МКД было введено в клиническую практику в 1936 г. академиком Г.Ф. Лангом.
Этиология:
1. анемия
2. недостаточное питание
3. авитаминоз
4. поражения печени и почек
5. заболевания эндокринной системы
6. системные заболевания, интоксикации
Изменения, возникающие в сердечной мышце при этой патологии, не являются специфичными и могут подвергаться обратному развитию.
В развитии МКД выделяют три стадии:
I стадия — стадия адаптивной гиперфункции миокарда. Для нее характерен гиперкинетический вариант кровообращения, возникающий вследствие повышения тонуса симпатического и подавления парасимпатического звеньев вегетативной нервной системы.
В II стадия — формируются обменно-структурные изменения, приводящие к нарушению функции сердца и появлению клинических признаков недостаточности кровообращения.
В III стадия — развиваются тяжелые нарушения обмена веществ, структуры и функции сердечной мышцы, проявляющиеся стойкой недостаточностью кровообращения.
Миокардиты(неревматической этиологии)—это воспалительные поражения сердечной мышцы, возникающие вследствие прямого или опосредованного аллергическими реакциями повреждающего действия инфекционных или неинфекционных агентов.
Этиология:
1. Инфекционные факторы: бактериальные, риккетсиозные, спирохетозные, грибковые, вирусные инфекции;
2. Неинфекционные факторы: некоторые лекарственные препараты — антибиотики и сульфаниламиды, лечебные сыворотки и вакцины.
Клинические проявления:
· кардиалгией;
· симптомами сердечной недостаточности (тахикардия, одышка, акроцианоз, отеки);
· нарушениями сердечного ритма и проводимости;
· выявляются лейкоцитоз, эозинофилия;
· увеличение СОЭ, а при МКД подобные изменения не обнаруживаются.
Кардиомиопатии —это заболевания, характеризующиеся кардиомегалией и недостаточностью кровообращения.
Кардиомиопатии подразделяются на дилатационные, гипертрофические и рестриктивные.
Дилатационная кардиомиопатия(ДКМП)характеризуется значительным увеличением всех камер сердца и нарушением его систолической функции. Причина данного заболевания остается невыясненной. В настоящее время накапливается все больше данных о том, что дилатационная кардиомиопатия является наследственно-детерминированным заболеванием.
Гемодинамические изменения при ДКМП связаны со значительной дилатацией полостей сердца и снижением фракции выброса. Неполное опорожнение левого желудочка приводит к повышению конечного диастолического давления. Постепенно формируется относительная митральная недостаточность вследствие растяжения фиброзного кольца атриовентрикуляркого клапана. Повышение давления в полости левого предсердия приводит к развитию ретроградной или венозной легочной гипертензии и значительному увеличению нагрузки на правый желудочек и правое предсердие. Единственно возможное радикальное лечение ДКМП заключается в проведении трансплантации сердца. Симптоматическая терапия направлена на лечение сердечной недостаточности.
Гипертрофическая кардиомиопатия(ГКМП) —характеризуется выраженной гипертрофией миокарда с преимущественным нарушением его диастолической функции.
Этиология: ГКМП относится к генетически обусловленным заболеваниям с аутосомно-доминантным характером наследования и высокой степенью пенетрантности. Течение заболевания может напоминать клапанные пороки сердца, гипертрофию миокарда при АГ или ишемической болезни сердца.
Патогенез гемодинамических изменений при ГКМП обусловлен нарушениями диастолической функции левого желудочка, движения стенок которого становятся некоординированными и неравномерными. Отмечается повышение конечного диастолического давления в полости левого желудочка. В связи с уменьшением объема левого желудочка происходит уменьшение ударного объема сердца.
Клинические проявления:
1.Боли в области сердца, напоминающие таковые при стенокардии, которые связаны с нарушением диастолического расслабления желудочков;
2.Гипертрофия миокарда в сочетании с гипоксией сердечной мышцы становится причиной электрофизиологической гетерогенности сердца и создает условия для возникновения аритмий;
3.Нарушение процесса релаксации миокарда, следовательно сдавление коронарных сосудов, а значит, к нарушению доставки кислорода и питательных веществ к кардиомиоцитам, и возникает приступ стенокардии.
Рестриктивная кардиомиопатия (РКМП) объединяет два заболевания: эндомиокардиальный фиброз и фибропластический париетальный эндокардит Леффлера.
Патогенез нарушений гемодинамики при рестриктивной кардиомиопатии, как и при ГКМП, является нарушение диастолической функции миокарда. Однако при ГКМП это происходит в результате перегрузки кардиомиоцитов ионами кальция, а при РКМП связано с утолщением эндокарда и фиброзным перерождением миокарда. Нарушение процессов релаксации миокарда при РКМП развивается не сразу, а возникает только через два года от начала заболевания, когда, собственно, и формируется фиброз миокарда. На протяжении первых двух лет течение заболевания напоминает миокардит, которому сопутствует эозинофилия. Дегрануляция эозинофилов оказывает токсическое воздействие на эндокард и миокард, обусловливая развитие воспалительных, некротических и фиброзных изменений. Для РКМП характерны образование тромбов в полостях желудочков и поражение митрального клапана в виде прорастания створок фиброзной тканью с последующей кальцификацией.
Патогенетически обоснованное лечение РКМП должно быть направлено на борьбу с сердечной недостаточностью. Хирургическое лечение заключается в иссечении плотной фиброзной ткани и протезировании клапанов по показаниям.
Стрессорная кардиомиопатия — особая форма поражения миокарда. Характеризуется диффузными изменениями, которые возникают после длительного, многочасового экстремального воздействия на организм.
Этиология: является гиперактивация симпатоадреналовой системы.
Патогенез: стрессорного повреждения сердца очень сходен с патогенезом его ишемического повреждения. Это заболевание морфологически характеризуется появлением дистрофических изменений в клетках миокарда вплоть до некроза отдельных кардиомиоцитов. В начале 70-х годов американским физиологом Бернардом Лауном было установлено, что стрессорная кардиомиопатия сопровождается снижением электрической стабильности сердца. Возникающая в результате стресса электрическая нестабильность сердца (ЭНС) способствует возникновению тяжелых желудочковых аритмий, которые могут закончиться внезапной сердечной смертью (Б. Лаун).
Миокардит – воспаление миокарда, т. е. мышцы сердца. Может быть вторичным, вследствие воздействия вирусов, бактерий, риккетсий и др. Как самостоятельное заболевание проявляется идиопатическим миокардитом, когда воспалительный процесс протекает только в миокарде.
Миокардит — поражение миокарда с преобладанием воспалительного процесса и признаками нарушений сократимости, возбудимости и проводимости. Миокардиты нередко сочетаются с перикардитом, в ряде случаев острый миокардит трансформируется в дилатационную кардиомиопатию.
Патологическая анатомия
Сердце увеличено в размерах, дряблое, полости растянуты. Мышцы на разрезе пестрые, клапаны интактны. Выделяют 4 морфологические формы:
1) дистрофический, или деструктивный, тип характеризуется гидропической дистрофией и лизисом кардиоцитов;
2) воспалительно-инфильтративный тип представлен серозным отеком и инфильтрацией стромы миокарда разнообразными клетками – нейтрофилами, лимфоцитами, макрофагами и др.; дистрофические изменения развиты умеренно;
3) смешанный тип – это сочетание двух вышеописанных типов миокардита;
4) сосудистый тип характеризуется преобладанием поражения сосудов васкулитами.
В других органах отмечается застойное полнокровие, дистрофические изменения паренхиматозных элементов, тромбоэмболии сосудов, инфаркты и кровоизлияния в легких, головном мозге, почках, кишечнике, селезенке и т. д.
Причины миокардита
Инфекционные причины возникновения миокардита в течение последних десятилетий изучены довольно подробно, установлено, что заболевание вызывается самыми разнообразными вирусами, микробами, риккетсиями, грибками и простейшими.
Доказано, что наибольшей кардиотропностью обладают вирусы, а вирусная этиология миокардитов считается наиболее аргументированной.
В доказательство вирусной теории миокардитов приводят следующие аргументы:
· высокая заболеваемость миокардитами в период вирусных эпидемий;
· обнаружение вирусов в носоглотке и испражнениях больного в течение первой недели острого миокардита появление в крови титра противовирусных антител начиная со 2—3 недели после развития острого миокардита;
· выделение из миокарда вирусов и вирусных агентов;
· при миокардитах, связанных с вирусной инфекцией в биоптатах сердца выявлены воспалительные изменения.
Миокардит может возникнуть и при одновременном воздействии двух и более различных инфекций, когда одна из них, как правило, создает условия для поражения миокарда, а другая является прямой причиной поражения
Виды заболевания
Различают следующие виды миокардита:
· ревматический;
· инфекционный (вирусный, бактериальный, риккетсиозный и др.);
· аллергический (лекарственный, сывороточный, поствакцинальный, трансплантационный);
· при диффузных заболеваниях соединительной ткани, травмах, ожогах, воздействии ионизирующей радиации;
· идиопатический (то есть невыясненной природы) миокардит Абрамова — Фидлера.
Симптомы
Наиболее часто встречающие симптомы — слабость, утомляемость, одышка, сердцебиение, нарушения ритма сердца. Так же часто встречаются дискомфорт и разнообразные боли в грудной клетке. Инфекционный миокардит также может протекать бессимптомно.
Инфекционно-аллергический миокардит (наиболее распространенная форма неревматического миокардита) начинается в отличие от ревматического, как правило, на фоне инфекции или вскоре после неё.
Отмечается недомогание, боль в области сердца, иногда упорная, сердцебиение и «перебои», одышка, в ряде случаев умеренная боль в суставах. Температура тела чаще субфебрильная или нормальная.
Начало заболевания может быть малосимптомным или скрытым. Степень выраженности симптомов в значительной мере определяется распространенностью и остротой прогрессирования процесса. При диффузных формах сравнительно рано увеличиваются размеры сердца.
Важными, но не постоянными признаками миокардита являются нарушения сердечного ритма (тахикардия, реже брадикардия, эктопические аритмии) и внутрисердечной проводимости, а также пресистолический, а в более поздних стадиях протодиастолический ритм галопа.
Идиопатический миокардит отличается более тяжелым, иногда злокачественным течением с развитием кардиомегалии (вследствие резко выраженной дилатации сердца), тяжелых нарушений ритма и проводимости, сердечной недостаточности.
Нередко образуются пристеночные тромбы в полостях сердца с тромбоэмболиями по большому и малому кругам кровообращения.
При миокардитах, связанных с коллагеновыми заболеваниями, вирусной инфекцией (вирусы группы Коксаки и др.), нередко развивается сопутствующий перикардит.
Течение миокардита может быть острым, подострым, хроническим (рецидивирующим).
Диагностика
Физикальное исследование варьируют от умеренно выраженной тахикардии до симптомов декомпенсированной право- и левожелудочковой недостаточности (набухание шейных вен, отеки, ослабление I тона, ритм галопа, систолический шум на верхушке, застойные явления в легких).
Рентгенография: грудной клетки иногда выявляет расширение границ сердца и/или признаки застоя в легких.
ЭКГ: обычно отмечаются преходящие неспецифические изменения сегмента ST и зубца T. Нередко у больных острым миокардитом регистрируются патологические зубцы Q и уменьшение амплитуды зубцов R в правых грудных отведениях (V1-V4). Поскольку в острой фазе миокардита активность сердечных изоферментов обычно повышена, это в совокупности с указанными изменениями ЭКГ может повлечь ошибочный диагноз инфаркта миокарда. Часто встречаются желудочковая и наджелудочковая экстрасистолия, реже — нарушения атриовентрикулярной проводимости. Эпизоды мерцательной аритмии, а также блокады ножек пучка Гиса (чаще левой), свидетельствующие об обширности поражения миокарда, указывают на неблагоприятный прогноз.
ЭхоКГ: в зависимости от тяжести процесса обнаруживается разная степень дисфункции миокарда (дилатация полостей сердца, снижение сократительной функции, нередко сегментарного характера, нарушение диастолической функции). У больных с подострым и хроническим миокардитом, так же как и при ДКМП, выявляется значительная дилатация полостей сердца.
Нередкой находкой являются внутриполостные тромбы.
Изотопное исследование сердца: с 67Ga, 99mTc_пирофосфатом и моноклональными антителами к актомиозину, меченными 111In, магнитно-резонансная томография, позитронноэмиссионная томография позволяют визуализировать зоны повреждения и некроза миокарда.
Эндомиокардиальной биопсии: В настоящее время считается, что диагноз «миокардит» может быть подтвержден только данными эндомиокардиальной биопсии, которая, однако, дает много ложноотрицательных и сомнительных результатов. При оценке результатов биопсии, как правило, используются Далласские диагностические критерии.
Миокардит считается определенным при наличии воспалительной клеточной инфильтрации (не менее 3—5 лимфоцитов в поле зрения светового микроскопа) и некроза или повреждения кардиомиоцитов. Выявление клеточной инфильтрации и неизмененных кардиомиоцитов соответствует сомнительному диагнозу. Данные повторной биопсии миокарда позволяют оценить динамику и исход процесса и говорить о продолжающемся, разрешающемся или разрешившемся миокардите. По количеству интерстициальных воспалительных клеток и их качественному составу, а также распространенности и тяжести деструктивных изменений кардиомиоцитов, наличию некротизированных кардиомиоцитов можно судить о степени остроты миокардита.
Посевов крови: с помощью посевов крови и других биологических жидкостей можно подтвердить вирусную этиологию миокардита, на которую также указывает четырёхкратное повышение титра антител к вирусам в период выздоровления по сравнению с острым периодом. В детекции и идентификации инфекционного агента особое место принадлежит наиболее современному молекулярно-биологическому методу полимеразной цепной реакции.
Важное значение имеет динамическое комплексное исследование иммунологических показателей.
Источник
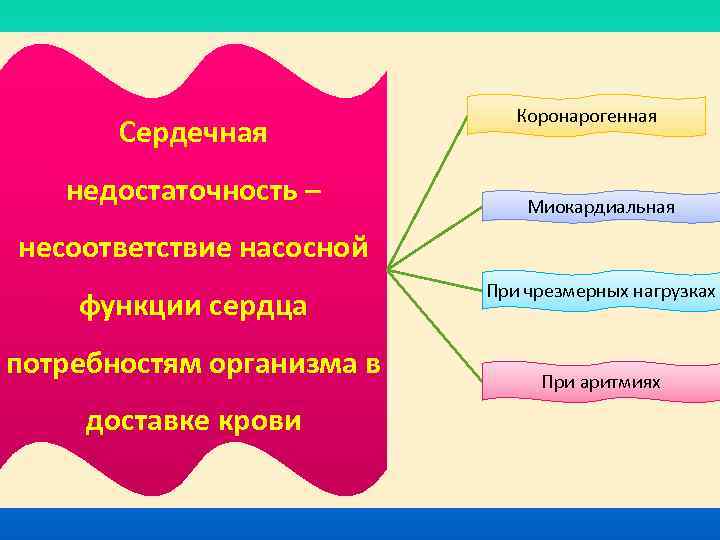
Сердечная недостаточность – Коронарогенная Миокардиальная несоответствие насосной функции сердца потребностям организма в доставке крови При чрезмерных нагрузках При аритмиях
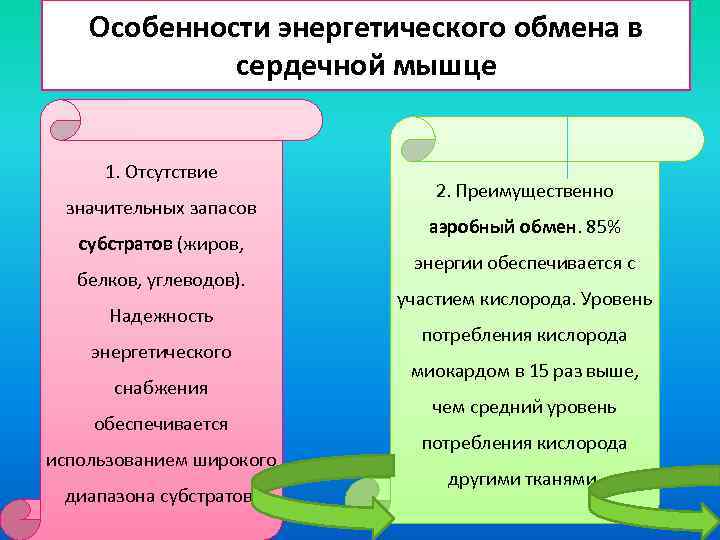
Особенности энергетического обмена в сердечной мышце 1. Отсутствие значительных запасов субстратов (жиров, белков, углеводов). Надежность энергетического снабжения обеспечивается использованием широкого диапазона субстратов. 2. Преимущественно аэробный обмен. 85% энергии обеспечивается с участием кислорода. Уровень потребления кислорода миокардом в 15 раз выше, чем средний уровень потребления кислорода другими тканями.
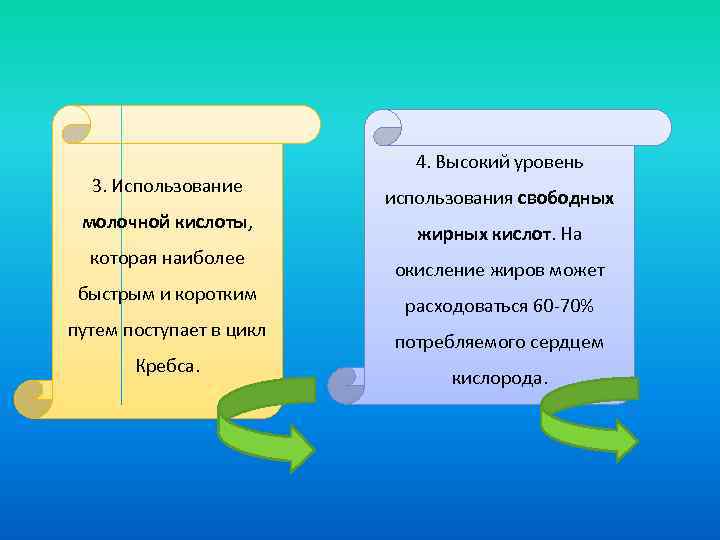
3. Использование молочной кислоты, которая наиболее быстрым и коротким путем поступает в цикл Кребса. 4. Высокий уровень использования свободных жирных кислот. На окисление жиров может расходоваться 60 -70% потребляемого сердцем кислорода.

5. Очень незначительные запасы кислорода (миоглобин, растворенный кислород). Экстракция кислорода из притекающей крови очень эффективна и достигает 70 -75%, (в среднем в организме тканями извлекается до 30% ) 6. Увеличение снабжения сердца кислородом за счет более интенсивного экстрагирования невозможно. 7. Даже небольшое ограничение коронарного кровотока приводит к нарушению кислородного обеспечения миокарда.
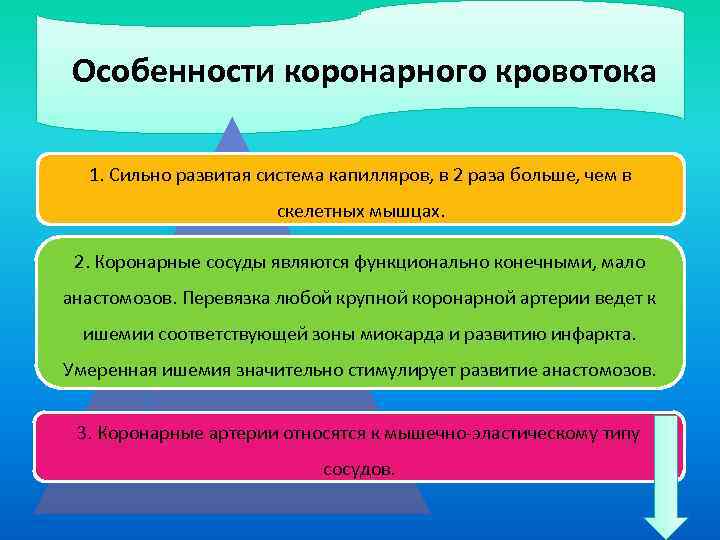
Особенности коронарного кровотока 1. Сильно развитая система капилляров, в 2 раза больше, чем в скелетных мышцах. 2. Коронарные сосуды являются функционально конечными, мало анастомозов. Перевязка любой крупной коронарной артерии ведет к ишемии соответствующей зоны миокарда и развитию инфаркта. Умеренная ишемия значительно стимулирует развитие анастомозов. 3. Коронарные артерии относятся к мышечно-эластическому типу сосудов.

5. Преимущественно базальный тонус. Во время физической нагрузки коронарный кровоток увеличивается более чем в 10 раз. 6. Есть симпатическая иннервация. Непосредственное влияние – вазоконстрикция. Однако эффективность вазоконстрикторного влияния относительно невелика, значительно меньшая чем на другие сосуды. При активации САС в сердце наблюдается не уменьшение, а увеличение коронарных кровотока, т. к. констрикторному эффекту противодействуют мощные механизмы местной метаболической регуляции, связанные с повышением функциональной активности сердца при симпатических воздействиях. Мощность метаболических дилататорных влияний обычно больше и это приводит к увеличению кровотока. 7. Частое поражение атеросклерозом (большие гемодинамические нагрузки).

4. Кровоток в коронарных сосудах происходит преимущественно в диастолу. При тахикардии снижение коронарного кровотока. Эффект сдавления субэндокардиальных сосудов при сокращении миокарда

кровотока. 5. Преимущественно базальный тонус. Во время физической нагрузки коронарны чем в 10 раз. 6. Есть симпатическая иннервация. Непосредственное влияние – вазоконстрикторного влияния относительно невелика, значительно меньшая чем САС в сердце наблюдается не уменьшение, а увеличение коронарных кровотока противодействуют мощные механизмы местной метаболической регуляции функциональной активности сердца при симпатических воздействиях. Мощность влияний обычно больше и это приводит к увеличению кр 7. Частое поражение атеросклерозом (большие гемодинамичес

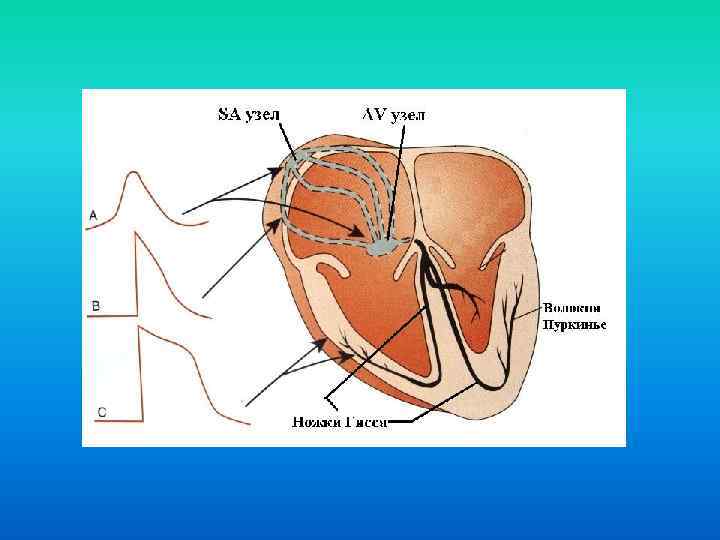
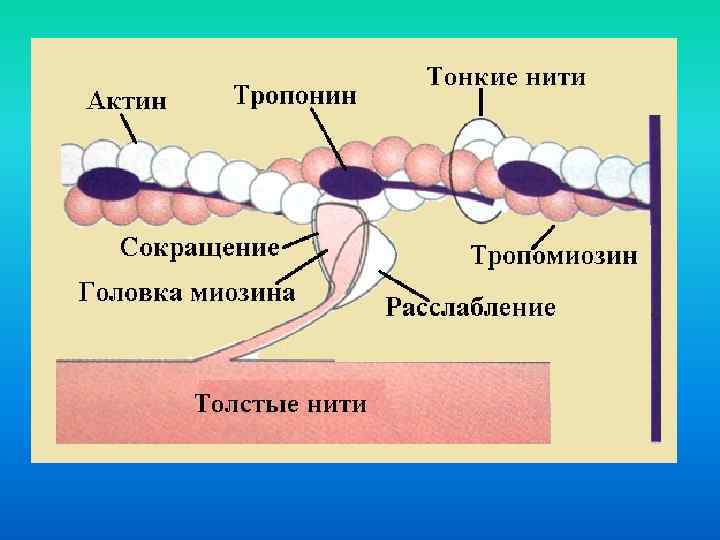
Свойства миокарда • автоматия • возбудимость • проводимость • сократимость

Эффекты симпатического отдела вегетативной нервной системы • положительный хронотропный эффект; • положительный дронотропный эффект; • положительный батмотропный эффект; • положительный инотропный эффект; • усиление аэробных процессов (повышение потребления кислорода) – βадренорецепторы; • в изолированных коронарных сосудах спазм (α-адренорецепторы) в целостном сердце расширение коронарных сосудов (метаболические продукты).

Эффекты парасимпатического отдела вегетативной нервной системы • отрицательный хронотропный эффект; • отрицательный дронотропный эффект; • отрицательный батмотропный эффект; • отсутствие влияния на сократимость; • снижение потребления кислорода), энергосберегающий эффект (повышение сопряжения окислительного фосфорилирования с дыханием).

Коронарная недостаточность – несоответствие уровня коронарного кровотока метаболическим потребностям миокарда. Ишемическая болезнь сердца (ИБС) – нарушение функции сердца в связи с недостаточностью его кровоснабжения (коронарной недостаточностью), точнее – несоответствие между доставкой энергии сердечной мышце и потребностями в ней.

Атеросклероз и развивающийся на его фоне тромбоз (сужение (стенозирование) сосудов) Причины коронарной недостаточности Нейрогенный спазм (обычно на фоне атеросклеротического поражения артерий)
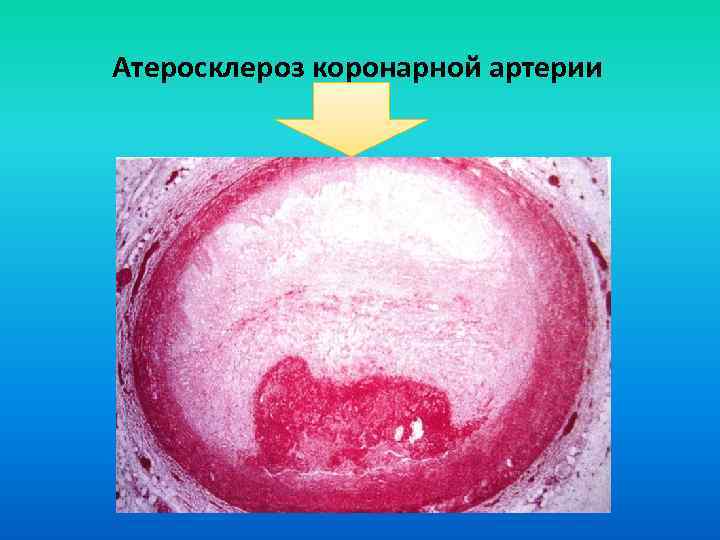
Атеросклероз коронарной артерии
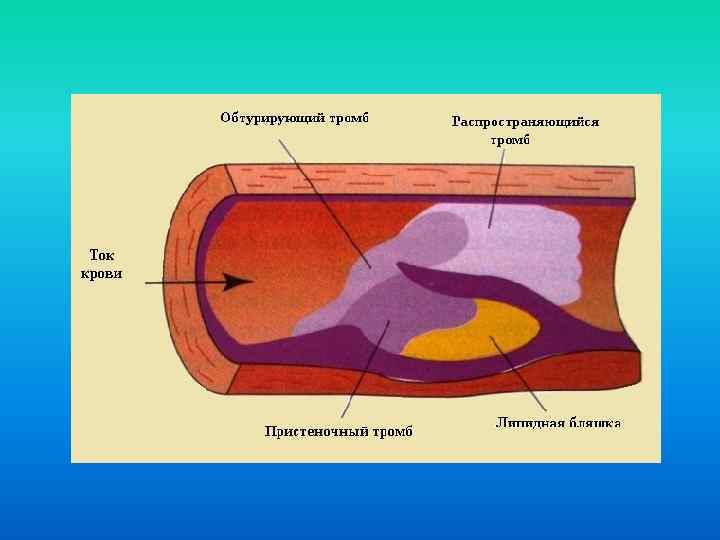

Виды ишемии в зависимости от продолжительности и ее исхода Обратимая Необратимая ишемия – инфаркт стенокардия миокарда

Обратимая ишемия – стенокардия 1 стадия – 10 сек. Использование резервного О 2. Развитие легкой гипоксии. Фу 2 стадия (не более 30 мин) – переход с преимущественно неуглеводного аэробного на углеводный анаэробный обмен. Нарушение энергозависимых процессов. Нарушение процесса расслабления. Нарушение реполяризации. На ЭКГ появление отрицательного зубца Т. Не резко выраженное накопление аденозина, кислых продуктов. Возбуждение афферентов сердца, появление чувства боли. Умеренное повышение возбудимости САС. Усиление сократительной функции вне зоны ишемии. 3 стадия – восстановление Диффузия из зоны ишемии вазодилататорных веществ расширение сосудов периишемических участков. Исчезновение очага ишемии. Исчезновение метаболических, функциональных нарушений. Исчезновение боли. Восстановление ЭКГ.

Необратимая ишемия – инфаркт миокарда 1 стадия – 10 сек. Использование резервного О 2. Развитие легкой гипоксии. Функциональных изменений нет. 2 стадия – (30 мин) образование недоокисленных продуктов и БАВ не приводит к восстановлению кровотока. Развитие выраженного болевого синдрома. Значительная активация САС. Норадреналин в зоне ишемии потенцирует нарушения. Возрастает потребность в О 2. Выраженный энергодефицит. Нарушение деятельности ионных насосов. Поступление по концентрационному градиенту Са 2+ в миоцит. Развитие мышечной контрактуры.

3 стадия – некроз. Деполяризация мембран клеток. Повышение проницаемости ЦПМ. Избыточное поступление Са 2+ – активация внутриклеточных фосфолипаз. Снижение антиоксидантной защиты клеток. В клетке активируется СРО, взрыв ПОЛ, избыток НЕЖК (липидная триада). Развитие ацидоза. В кислой среде ингибируется деятельность ферментов. Повышается проницаемость мембран, в том числе и лизосом. Начало аутолиза клеток. Высвобождение внутриклеточных ферментов, К+. Формируется зона некроза. Участок миокарда выпадает из сократительной деятельности. Электроневозбудим. Растяжение участка. Зона некроза окружена зоной паранекроза (зона повреждения) и зоной ишемии. В случае выраженного расширения сосудов в зоне ишемии под влиянием БАВ возможно развитие синдрома обкрадывания. Расширение зоны некроза. Далее ситуация зависит от выраженности поражения миокарда (аневризма, разрыв – тампонада, кардиогенный шок, аритмия).

4 стадия – асептического воспаления. Начиная с 6 -ти часов после развития инфаркта инфильтрация зоны ишемии полинуклеарами, освобождение ими лизосомальных ферментов (гидролаз, протеаз) – гетеролизис. Максимум воспаления на 3 -5 сутки после некроза. Освобождение погибшими клетками стимуляторов пролиферации, стимуляция размножения эндотелия. Новообразование капилляров, начало их врастания в зону инфаркта с 6 -7 дня с максимумом на 11 -12 день – реперфузия, размножение фибробластов. Продукция фибробластами коллагена с максимумом на 11 -14 сутки, замещение дефекта соединительной тканью, образование рубца.
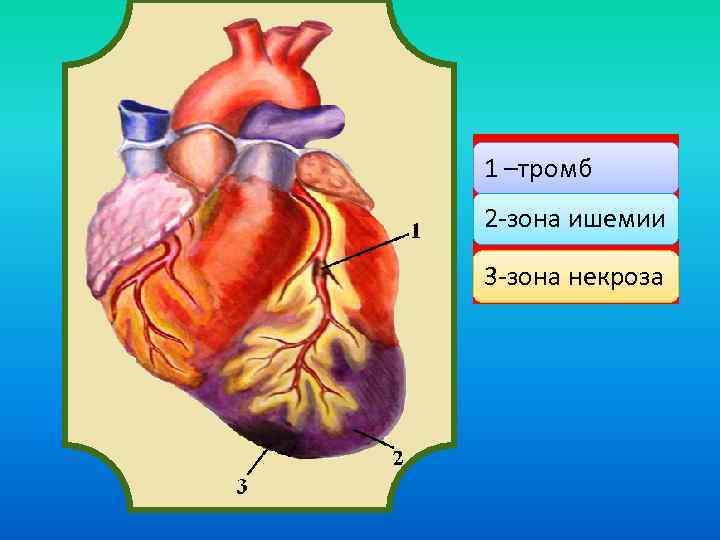
1 –тромб 2 -зона ишемии 3 -зона некроза
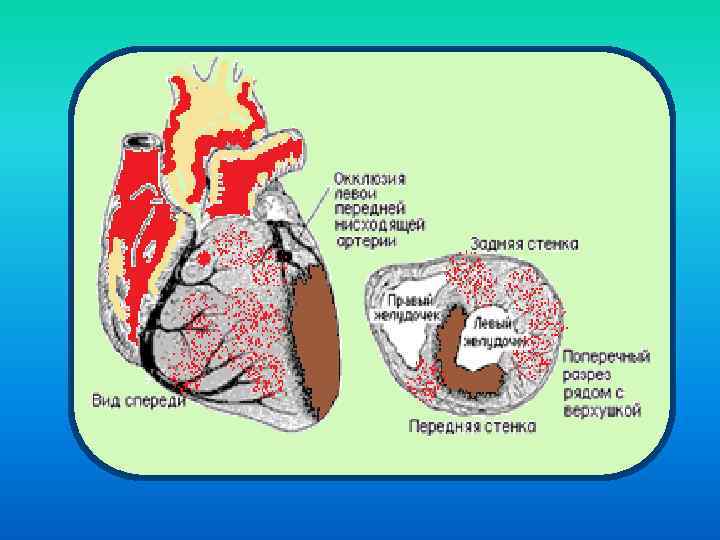
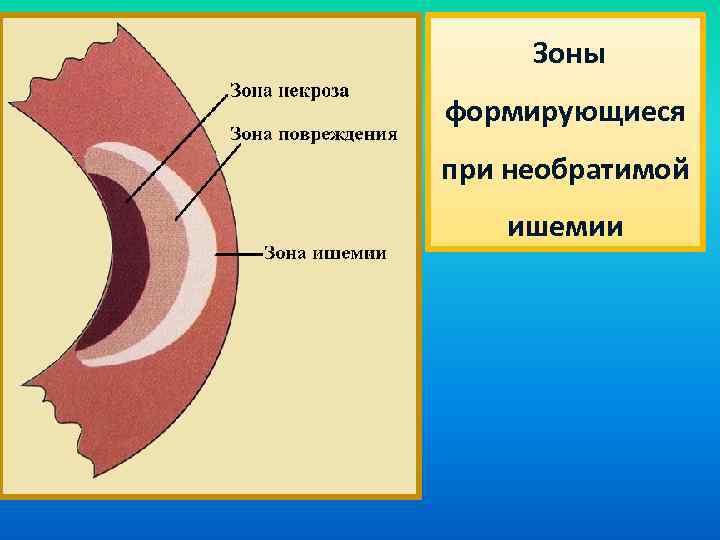
Зоны формирующиеся при необратимой ишемии


• Аналгенические препараты– снижение активности САС; • Сосудорасширяющие препараты на фоне антиоксидантной терапии (опасность развития Принципы коррекции ишемии миокарда реперфузионных некрозов); • Адреноблокаторы; • Антилиполитические препараты; • Питательные смеси – глюкоза с инсулином; • Фибринолитические препараты; • Корректоры КЩР; • Анаболики; • Блокаторы кальция.

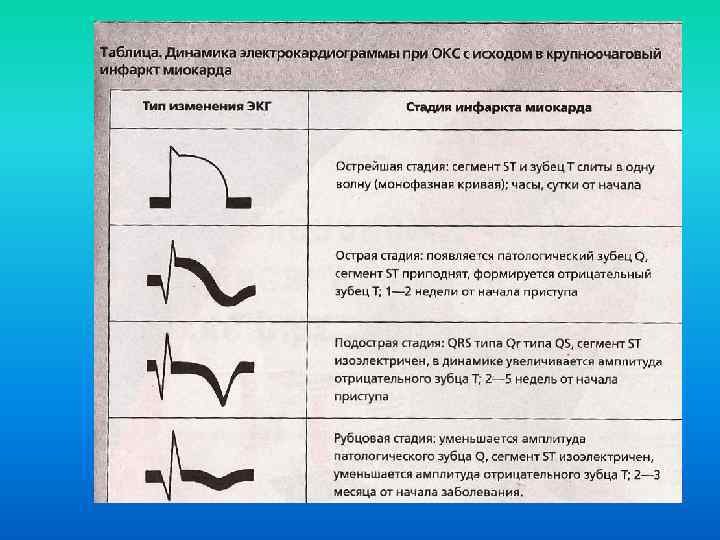
Изменение ЭГК при нетрансмуральном (I) и трансмуральном (II) инфаркте миокарда А – стадия повреждения, Б – острая стадия, В -подострая стадия, Г – стадия рубцевания.

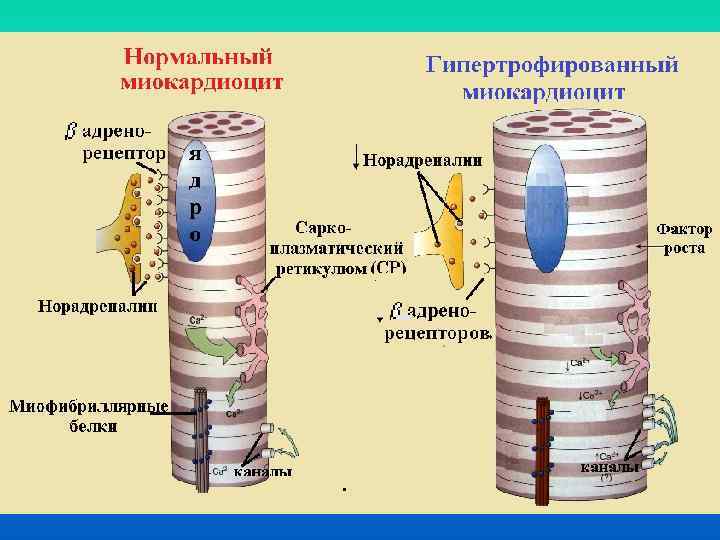
Физиологическая гипертрофия – при ритмических, постепенно возрастающих с периодами отдыха физических нагрузках • Срочные механизмы компенсации. Гипоксия. Возбуждение САС. Тахикардия. Усиление сокращений. Усиление использования О 2. Расширение сосудов. • Долговременные механизмы компенсации. Усиление нейротрофического действия КТА. Растормаживание ядерного аппарата. Усиление синтеза белка. Постепенное развитие умеренной пропорциональной гипертрофии кардиомиоцитов. • Гиперплазия внутриклеточных структур, с сохранением внутриклеточных соотношений. • Сохранение васкуляризации и иннервации. • Усиление мощности. • Параллелизм с гипертрофией скелетных мышц. • При прекращении нагрузок переход в исходное состояние.
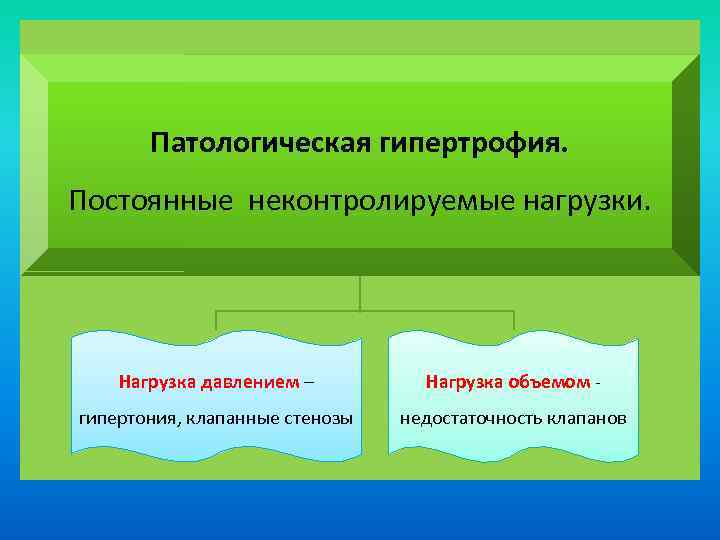
Патологическая гипертрофия. Постоянные неконтролируемые нагрузки. Нагрузка давлением – Нагрузка объемом – гипертония, клапанные стенозы недостаточность клапанов

Стадии развития патологической гипертрофии Срочная адаптация – гипоксия – постоянная активация САС (тахикардия, усиление сокращений). При чрезмерной выраженности возможно развитие острой сердечной недостаточности и летальный исход. Долговременная адаптация (собственно гипертрофия). Усиление нейротрофического действия КТА. Растормаживание ядерного аппарата. В условиях гипоксии усиление синтеза преимущественно цитоплазматических белков. Быстрое развитие непропорциональной гипертрофии кардиомиоцитов. 1. Гиперплазия внутриклеточных структур, с нарушением соотношений между органеллами и цитоплазмой, с преобладание последней. 2. Снижение васкуляризации и иннервации. 3. Усиление мощности, но в ряде не пропорционально увеличению массы. 4. Отсутствие гипертрофии скелетных мышц. Физическая нагрузка как перегрузка. Дезадаптация – недостаток кровоснабжения и иннервации приводит к развитию диффузного кардиосклерозу, снижению насосной функции сердца и развитию острой или хронической сердечной недостаточности.

Соотношение между капиллярами и мышечными волокнами сердца
Трансплантация сердца
Катетеризация сосуда

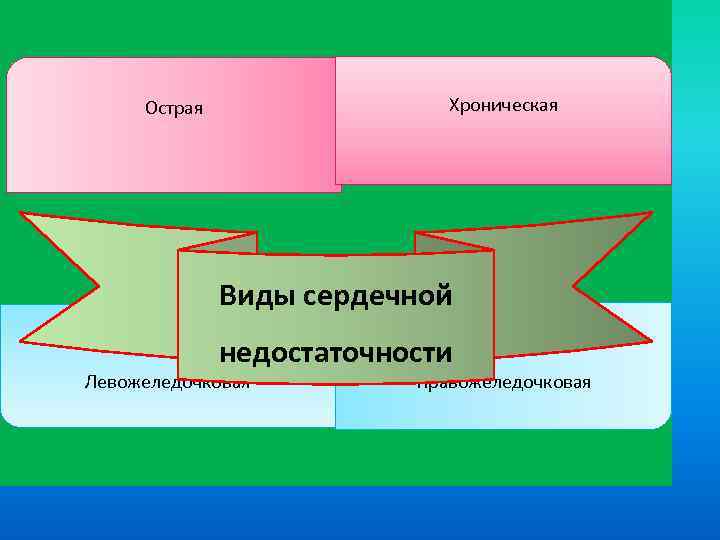
Хроническая Острая Виды сердечной недостаточности Левожеледочковая Правожеледочковая
• Ишемическая болезнь сердца; • Гипертензия в большом круге кровообращения; • Поражение аортального клапана (стеноз, недостаточность); Первичная левосторонняя сердечная недостаточность • Поражение митрального клапана (стеноз, недостаточность); • Миокардит; • Кардиомиопатия; • Сердечный амилоидоз; • Гипердинамичное состояние сердечно-сосудистой системы (тиреотоксикоз, анемия, артериовенозная фистула).
