Мигрень с аурой или инсульт

 Мигрень, или гемикрания, является древним и довольно распространенным заболеванием, от которого страдали многие великие люди, такие как Карл Маркс, Исаак Ньютон, Чарльз Дарвин, Наполеон Бонапарт, Льюис Кэрролл.
Мигрень, или гемикрания, является древним и довольно распространенным заболеванием, от которого страдали многие великие люди, такие как Карл Маркс, Исаак Ньютон, Чарльз Дарвин, Наполеон Бонапарт, Льюис Кэрролл.
По мнению ученых, исследовавших это заболевание, мигрени зачастую подвержены люди со следующими качествами характера: целеустремленность, активная жизненная позиция, ответственность, а также склонность к депрессиям, ранимость, тревожность, раздражительность и агрессия.
Особенности мигрени с аурой
Как утверждает статистика, мигрени зачастую больше подвержены женщины.
К тому же, именно по женской линии обычно передается заболевание детям. Известно, что если оба родителя страдают этим заболеванием, то ребенок имеет 90% шансов перенять его. Очень часто мигрень начинает проявляться еще в 16 лет, прекращаясь в 45-55 лет.
Частота приступов индивидуальна: кто страдает от них несколько раз в год, а кто – каждый день. Но обычно это происходит от 2 до 8 раз в месяц.
Классической формой мигрени является мигрень с аурой, симптомы которой встречается в 1/4 части случаев.
Ее характерная особенность: за 10 минут или за час до приступа появляются зрительные, обонятельные, неврологические и слуховые нарушения. Больной может видеть ауру в виде вспышек света, цветных пятен, может значительно повышаться чувствительность к запахам и звукам.
Также часто возникает ощущение того, что смотришь в разбитое зеркало.
Мигрень со зрительной аурой является самой частой. При этом пациенты часто отмечают у себя «синдром Алисы», когда предметы начинают меняться в размерах, происходит искажение их контуров и цвета, возникают слепые пятна.
Это длится от 5 минут до одного часа, после чего зрение восстанавливается.
Причины заболевания
Приступ мигрени происходит от кратковременного недостатка кислорода в тканях мозга, возникающего в результате спазма сосудов, которые их питают.
Предрасположенность к мигрени с аурой передается зачастую по наследству, а спровоцировать очередной приступ могут такие причины и факторы:
- стресс и перенапряжение;
- менструации, гормональные контрацептивы;

- изменение давления в атмосфере;
- продукты питания: орехи, сыр, шоколад, рыба, помидоры, цитрусовые, бананы;
- препараты для расширения кровеносных сосудов;
- яркий свет, мерцание монитора или шум;
- нарушения режима сна;
- алкоголь, и в особенности красное вино.
Для того, чтобы установить причины именно вашей мигрени, вам стоит вести дневник головной боли, что также очень поможет вашему врачу при диагностике.
При этом рекомендуется подробно описать события именно того дня, когда у вас был очередной приступ – от того, сколько вы спали, погоды, и до количества приемов пищи, вплоть до того, что именно вы ели.
Диагностические критерии и симптомы
Чтобы диагностировать именно мигрень с аурой, нужно выявить как минимум несколько из следующих симптомов мигрени с аурой.
Нарушения, исчезающие после ауры:
- Зрительные – точки, линии, вспышки, круги перед глазами.
- Тактильные — покалывания, возникающие в пальцах рук, и распространяющиеся по всей руке. Они также охватывают половину лица, язык, а после и всю половину тела. Потом покалывания могут смениться онемением.
- Дисфазия, то есть сложности с подбором слов. Больной либо не в состоянии что-то сказать, либо речь его несвязная.
Характерно, что перед аурой зрительные и тактильные нарушения у больного всегда одинаковы. Все симптомы ауры развиваются постепенно и длительность их составляет от 5 до 60 минут.
После этой фазы или, накладываясь на нее, возникает головная боль, отвечающая критериям мигрени:
- Без приема лекарств она может длиться от 4 часов до трех суток.
- Ее локализация происходит в одной половине головы. Лишь в 30% случаев боль охватывает всю голову. Она обычно занимает лобно-височную область, иногда локализуясь на затылке.
- Боль пульсирующая и интенсивная.
- Резко усиливается при ходьбе, а также от других раздражителей.
- Возникает тошнота, рвота, повышенная чувствительность к звукам и свету.
При этом симптомы не связаны с другими болезнями.
 Иногда мигрени может предшествовать фаза продрома, при которой у больного возникает недомогание, раздражительность, сонливость. Такое состояние может длиться как несколько часов, так и пару дней. Но чаще первой стадией мигрени является именно аура.
Иногда мигрени может предшествовать фаза продрома, при которой у больного возникает недомогание, раздражительность, сонливость. Такое состояние может длиться как несколько часов, так и пару дней. Но чаще первой стадией мигрени является именно аура.
Мигрень при беременности с аурой усиливаются в первом-втором триместре.
Для диагностики мигрени в больнице пациенту могут назначить такие процедуры:
- магнитно-резонансная терапия и компьютерная томография головного мозга;
- рентген мозга;
- анализы на кровь и мочу;
- электроэнцефалограмма;
- допплерография;
- неврологическое исследование.
Эти методы помогают исключить у больного такие заболевания, как опухоли мозга, аномалии сосудов и прочие, которые также могут сопровождаться приступами головной боли.
Лечебные процедуры
Мигрень с аурой довольно сложно поддается лечению, поскольку ее причиной является ослабление тонуса сосудов головы, что является наследственным фактором.
В основном можно только предотвратить ее приступы или смягчить их проявление. Для этого используют такие таблетки от мигрени:
- анальгетики;
- триптаны;
- антидепрессанты;
- агонисты серотонина;
- противосудорожные препараты;
- блокаторы кальциевых каналов и пр.
Эти лекарства полезно сочетать с препаратами магния, витаминами и целебными растениями.
Иногда купировать мигренозные атаки помогают обычные таблетки от головы (аспирин, цитрамон), принятые в начале фазы ауры.
Не рекомендуется часто принимать препараты, содержащие кофеин или кодеин, так как мозг, привыкая к ним, может сыграть с вами злую шутку: помня их стимулирующий эффект, он может воссоздать ситуацию, в которой вы обычно принимаете такие лекарства.
Как еще можно лечить мигрень с аурой?
Многие мигреники за время болезни успели выработать для себя определенную схему действий, которая препятствует развитию очередного приступа еще в фазе ауры. Это может быть что угодно: горячий или холодный душ, прием какого-нибудь препарата и прочие действия.
От мигрени также хорошо помогает массаж. Его можно проводить как в период отсутствия симптомов болезни, так и во время приступа. Положительное действие оказывает втирание при этом в кожу бальзама «Звездочка».
Не доверяйте делать массаж неспециалисту, потому как это может усугубить болезнь.
Последствия запущенной мигрени
Мигрень сама по себе является очень неприятной болезнью, способной ухудшить жизнь своему обладателю. Но, кроме того, она может привести к таким осложнениям состояния больного:
- Мигренозный инсульт – поражается отдельный участок мозга и возникают неврологические симптомы. Последствия такого состояния, даже после проведенного лечения, остаются на всю жизнь.
- Мигренозный статус – состояние, при котором приступ головной боли может длиться трое суток и даже больше, распространяясь на всю голову. При этом наблюдается тошнота и рвота, приводящие к обезвоживанию организма, а также общая слабость, в результате которой могут начаться судороги. При этом необходима госпитализация больного.
К тому же, болезнь становится результатом того, что:
- пациент становится уязвим для многих хронических заболеваний;
- у него наблюдается депрессия и тревожные состояния;
- из-за болезни он не в состоянии работать полный день и вести полноценную жизнь.
Профилактические меры
Для того, чтобы приступы мигрени наступали как можно реже, нужно кардинально поменять свой образ жизни, направив все усилия на восстановление работы вашего мозга.
При этом нужно следовать таким правилам:
- Исключить стимуляцию организма с целью повышения своей активности. Прием алкоголя, кофе, курение, поездки в экзотические страны, соблюдение жестких диет и прочие действия, направленные на то, чтобы взбодриться, дают недолгий эффект. А в результате организм еще больше истощается.
- Нормализовать режим сна. В первой его фазе, то есть до полуночи, происходит образование энергии, а с 3 часов ночи запускается процесс ее расходования.
 Поэтому рекомендуется готовиться ко сну примерно в половине десятого вечера, даже если вы «сова».
Поэтому рекомендуется готовиться ко сну примерно в половине десятого вечера, даже если вы «сова». - Наладить питание. Необходимо прекратить соблюдение различных диет и начать питаться полноценно. Мясо, рыба, кисломолочные продукты, овощи и фрукты – это основные источники энергии, витаминов и полезных микроэлементов. А вот употребление специй, фабричного майонеза и полуфабрикатов нужно свести к минимуму.
- Регулярно заниматься физическими упражнениями. Стоит учесть, что до 30 лет нагрузки могут быть настолько интенсивные, насколько это вам позволит самочувствие. А после достижения этого возраста больше полезна пешая ходьба до 4 км в час, спокойной плавание, гимнастика.
- Очень полезно закаливать свой организм, но перепады температуры не должны превышать 5 градусов от температуры тела.
- Нужно наладить свое эмоциональное состояние. Для этого больше общайтесь с приятными людьми, относитесь ко всем с пониманием. Проявляйте терпение к близким. Поставьте для себя достижимые цели, станьте профессионалом в своем деле.
- Не занимайтесь самолечением – всегда консультируйтесь с врачом. Даже если какое-то лекарство помогает вам справиться с приступом, это не значит, что оно безвредно. Многие популярные обезболивающие средства вызывают зависимость при регулярном их приеме, а это может причинить вред вашему здоровью.
Итак, мы рассмотрели причины, по которым возникает мигрень с аурой, а также методы ее лечения.
Как можно было понять, возникновение данной болезни мало зависит от ее носителя, но ее приступы можно довольно успешно купировать, если придерживаться определенных правил.
Поэтому, если вы страдаете от мигрени, рекомендуется пересмотреть свой образ жизни и поменять то, что вы до сих пор делали неправильно. Так вы значительно облегчите себе жизнь и воспрепятствуете возникновению у вас инвалидности вследствие очередного приступа.
Видео: Как распознать мигрень
Мигрень — очень сильная головная боль пульсирующего характера. Какие проявления болезни указывают на прогресс приступа мигрени. О факторах, которые провоцируют болезнь.
Источник
Как отличить приступ головной боли от сосудистой катастрофы? И может ли одно перейти в другое?
 Наш эксперт — врач-невролог-цефалголог, кандидат медицинских наук Кирилл Скоробогатых.
Наш эксперт — врач-невролог-цефалголог, кандидат медицинских наук Кирилл Скоробогатых.
Стечение обстоятельств
Проблемой взаимосвязи двух серьёзных неврологических заболеваний — мигрени и инсульта — занимаются учёные по всему миру. Выводы медиков таковы: лишь в небольшом числе случаев мигрень может осложниться инсультом. Причём для столь печального развития событий требуется сочетание нескольких неблагоприятных обстоятельств. Вероятность инсульта повышается при:
мигрени с аурой — кратковременных, часто односторонних нарушениях чувствительности (в области лица, рук и ног), зрения, расстройстве речи и движений. Они могут возникать за некоторое время до начала приступа. В какой-то момент при развитии мигренозной ауры в мелких сосудах коры головного мозга снижается кровоток, что в редких случаях может спровоцировать инсульт;
склонности к образованию тромбов — особенно сильно такая вероятность повышена у курящих людей — в целых три раза: никотин сгущает кровь;
приёме гормональных контрацептивов — в этом случае шанс столкнуться с инсультом увеличивается уже в четыре раза. Чем больше в таблетках гормона эстрогена, тем выше риск осложнений.

На пике страданий
Многим пациентам с мигренью кажется, что риск инсульта напрямую зависит от силы болевых ощущений. На самом деле это не так. Мигренозный инсульт не развивается на пике боли.
Разрыв сосуда случается при инсульте геморрагического типа, когда происходит кровоизлияние в мозг. Но мигренозный инсульт имеет другую природу — ишемическую, когда кровь не доходит до того или иного отдела головного мозга.
Однако это не означает, что отныне, не опасаясь инсульта, вы можете перетерпеть боль. При запоздалом приёме лекарства оно уже может оказаться неэффективным. Поэтому надо принять таблетку сразу, как только вам станет ясно, что развивается именно мигрень.
Лекарства от боли
Какой именно препарат принять, лучше решить с лечащим врачом. При слабой и средней силе приступов обычно достаточно простых анальгетиков или нестероидных противовоспалительных средств — парацетамола, аспирина, ибупрофена, напроксена.
Более тяжёлые приступы требуют специальных противомигренозных обезболивающих — триптанов.
Если приступы сопровождаются сильной тошнотой или рвотой, то в схему лечения добавляют противорвотные средства. А обезболивающие или триптаны рекомендуют в виде свечей или назального спрея. Если же эпизоды мигрени становятся слишком частыми и длятся больше трёх дней подряд, назначаются препараты для профилактики приступов: антидепрессанты, антиконвульсанты, бета-блокаторы и блокаторы кальциевых каналов.

Ведите дневник!
Если вы женщина и гинеколог-эндокринолог назначает вам препараты женских половых гормонов (оральные контрацептивы либо заместительную гормонотерапию), будьте предельно внимательны к своему самочувствию. Ведите дневник и записывайте в него все эпизоды мигрени и их особенности. Если на фоне приёма гормонов приступы учащаются, утяжеляются — это повод обратиться к врачу, чтобы отменить либо заменить лекарство.
Как отличить инсульт от мигрени с аурой
При мигрени головная боль возникает с одной стороны головы, чаще в области виска, может пульсировать и сопровождаться непереносимостью света, запахов, звуков и даже рвотой.
При мигрени зрительные нарушения, онемение в руке, в области лица, языка длятся недолго, в среднем 30–60 минут.
Если они сохраняются более часа, если не проходят после приступа, это повод срочно обратиться к врачу.
Смотрите также:
- Cтенокардия. Как проявляется болезнь и что делать, если случился приступ →
- Болезни сердца и сосудов: основные признаки и первые симптомы →
- Мотор «барахлит»? Нетипичные признаки болезней сердца →
Источник

Мигренозный инсульт — острое нарушение мозгового кровообращения, обусловленное сосудистыми расстройствами, сопровождающими пароксизм мигрени. В типичных случаях характеризуется сохранением симптомов мигренозной ауры более 1 часа. Неврологический дефицит представлен нарушениями зрения, речи, чувствительности, двигательной сферы. Диагностика направлена на установление связи инсульта с мигренью, исключение другой этиологии, включает оценку неврологического статуса, церебральную нейровизуализацию, УЗДГ, лабораторные исследования. Лечение состоит в комбинированном применении вазодилатирующих, нейропротекторных, антиагрегантных, антимигренозных фармпрепаратов.
Общие сведения
Мигренозный инсульт является осложнением мигрени и одной из причин ОНМК у лиц молодого возраста. Предположение о связи инсульта и мигрени было высказано еще в конце XIX века. Подтверждение взаимосвязи стало возможным с появлением томографических методов нейровизуализации. Исследование длительно страдающих мигренью пациентов выявило наличие в церебральном веществе зон перенесённых лакунарных инфарктов, ишемических очагов разной давности. Ранее специалисты в области неврологии ассоциировали мигренозный инсульт только с ишемическим типом острого нарушения мозгового кровообращения (ОНМК). Отдельные современные клиницисты утверждают, что при мигрени может развиться и геморрагический инсульт. Наиболее часто мигренозный инсульт наблюдается у женщин до 45 лет. У мужчин патология встречается реже из-за более низкой распространенности мигрени.
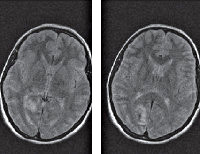
Мигренозный инсульт
Причины мигренозного инсульта
Данные ряда европейских исследований женщин в возрасте от 20 до 45 лет показали, что риск развития ОНМК среди страдающих мигренью увеличивается в 3,5 раза. Основная причина — сосудистые изменения, сопровождающие мигренозный пароксизм. Вероятность перехода мигренозной атаки в инсульт повышается при наличии дополнительных факторов риска:
- Приём пероральных контрацептивов. Фармпрепараты данной группы усугубляют течение заболевания у 70-80% пациенток, повышают склонность к агрегации тромбоцитов. Риск инсульта возрастает при наличии сопутствующего ожирения.
- Никотиновая зависимость. Курение негативно отражается на состоянии сосудистой стенки, функционировании механизмов регуляции сосудистого тонуса. Данные исследований свидетельствуют о повышении риска ОНМК в 3 раза у курящих больных в сравнении с некурящими.
- Наличие мигренозной ауры. При простых мигренозных пароксизмах вероятность инсульта увеличена в 2,2 раза в сравнении со средним в популяции. Наличие предшествующей приступу ауры увеличивает степень риска в 2-3 раза.
- Высокая частота атак. Исследования показывают преобладание среди перенёсших мигренозный инсульт пациентов с наличием более одного пароксизма в месяц.
- Семейный анамнез мигрени. Присутствие наследственного фактора (наличие больных мигренью среди родственников) повышает вероятность ОНМК даже при низкой частоте атак.
Провоцирующие мигренозный инсульт этиофакторы аналогичны причинам, запускающим мигренозную атаку. Спровоцировать пароксизм способны стрессовые ситуации, чрезмерные эмоциональные реакции, физическое и психическое переутомление, употребление отдельных продуктов (вино, шоколад), зрительная нагрузка (мерцание, чрезмерно яркий свет), гормональные сдвиги.
Патогенез
Патогенетически мигренозный пароксизм включает сосудистый компонент — чередование спазмирования/дилатации определённого сосудистого участка. Базилярная мигрень связана с патологическим тонусом сосудов вертебро-базилярного бассейна, офтальмоплегическая мигрень — с изменениями передней мозговой, внутренней сонной артерий, глазная — с нарушениями в области задней мозговой артерии. Пароксизм сопровождается однотипной аурой — транзиторным неврологическим дефицитом, обусловленным локальным вазоконстрикторным компонентом с кратковременной ишемией соответствующего участка церебральных тканей. Характерная для мигрени склонность к повышенному тромбообразованию, усугублённая действующими факторами дополнительного риска, способствует присоединению тромботического компонента. Преходящая ишемия трансформируется в стойкое нарушение церебрального кровоснабжения — возникает инсульт.
В противовес существующему представлению, что в ходе мигренозной атаки развивается исключительно ишемический инсульт, ряд авторов указывает вероятность геморрагического характера ОНМК. Внутримозговое кровотечение возможно вследствие разрыва аневризмы интракраниального сосуда, образовавшейся в результате сопровождающих пароксизмы мигрени многочисленных циклов спазм-дилатация.
Симптомы мигренозного инсульта
Отмечается типичный пароксизм гемикрании — боли, распространяющейся на полголовы. Характерна многократная рвота, гиперестезия. Симптоматика зависит от локализации сосудистых проблем, повторяет проявления ауры, предшествовавшей цефалгии. Очаговый неврологический дефицит возникает на фоне гемикрании, без лечения сохраняется более 7 суток. В классическом случае мигренозный инсульт протекает аналогично обычному приступу, особенностью является сохранение симптомов ауры более 60 минут. Клинические проявления могут носить персистирующий характер: появляться и исчезать, ослабевать и нарастать снова.
В 80% случаев наблюдаются зрительные расстройства: диплопия, затуманивание зрения, выпадение участка зрительного поля (образование скотомы, возникновение гемианопсии), косоглазие. Возможна слабость в конечностях, онемение, дизартрия, элементы агнозии (нарушения узнавания предметов, лиц, мест). Расстройство координации чаще протекает по типу вестибулярной атаксии: головокружение, неустойчивость, шаткость ходьбы. В некоторых случаях отмечается мозжечковый синдром: слишком размашистые движения, нарушение походки, изменение почерка, скандированная речь.
Осложнения
Поскольку мигренозный инсульт протекает на фоне стандартной мигренозной атаки, пациенты не обращаются к врачу до развития выраженного неврологического дефицита. При отсутствии адекватной терапии образуется обширный ишемический очаг, происходит гибель нейронов, обуславливающая формирование стойких неврологических расстройств. После перенесенного ОНМК сохраняются различные неврологические симптомы, зрительные нарушения, расстройства речи. Повторные мигрень-ассоциированные инсульты приводят к появлению множественных очаговых изменений, развитию атрофических процессов в церебральных структурах.
Диагностика
Возникновение ОНМК у больного мигренью возможно вне связи с пароксизмом. Диагноз мигрень-индуцированного инсульта выставляется по следующим критериям: появление очаговой симптоматики произошло в ходе типичной мигренозной атаки, неврологический дефицит соответствует симптомам характерной для пациента ауры, отсутствуют иные причины развития мозговой ишемии. Диагностический поиск включает:
- Сбор анамнеза. Направлен на выявление случаев и частоты подобных пароксизмов в прошлом, установленного диагноза «мигрень», наследственной предрасположенности.
- Неврологический осмотр. Позволяет неврологу подтвердить наличие, оценить степень выраженности неврологического дефицита.
- МРТ головного мозга. Визуализирует зону острых ишемических изменений. У пациентов с большим стажем мигрени возможна диагностика «старых» очагов ишемии, лакунарных инфарктов, атрофических процессов. По показаниям МРТ заменяют КТ, МСКТ головного мозга.
- Коагулограмма. Информирует о состоянии гемостаза. Необходима для исключения заболеваний крови, ведущих к тромбозу церебральных сосудов.
- УЗДГ сосудов головы и шеи. Позволяет исключить прочие причины инсульта: окклюзию сонной артерии, тромбоэмболию интракраниального сосуда.
Лечение мигренозного инсульта
Пациенту необходима неотложная помощь в условиях неврологического стационара, отделения интенсивной терапии. Лечение направлено на купирование патогенетических механизмов заболевания: ликвидацию спазма, улучшение реологических свойств крови, защиту нервных клеток от ишемии. Осуществляется комплексно, включает следующие составляющие:
- Вазоактивные фармпрепараты. Уменьшают сосудистый спазм, выступающий базовым звеном в развитии ишемии. Применяются медикаменты, селективно воздействующие на церебральные артерии: винпоцетин, гексобендин, ницерголин.
- Средства, улучшающие реологию крови. Препятствуют тромбообразованию, снижают вязкость крови, восстанавливают её текучесть. Помогают улучшить микроциркуляцию пораженного участка.
- Нейропротекторы. Повышают устойчивость нейронов к гипоксии путём уменьшения обусловленных ишемией биохимических сдвигов. Применяют эмоксипин, глутаминовую кислоту.
- Антимигренозные препараты. Препаратами выбора являются триптаны (суматриптан) — агонисты серотонинергических рецепторов ЦНС, блокаторы кальциевых каналов (флунаризин). Возможно назначение антиконвульсантов (топирамата, препаратов вальпроевой к-ты).
Терапия наиболее эффективна, если лечебные мероприятия начаты в первые часы заболевания. После завершения острого периода пациентам необходима реабилитация. Восстановление объёма движений осуществляется при помощи ЛФК, массажа, рефлексотерапии. Нарушения речи требуют занятий с логопедом.
Прогноз и профилактика
Мигренозный инсульт редко сопровождается глубоким неврологическим дефицитом. Своевременно начатая терапия способствует полному регрессу очаговой симптоматики. Осложнения развиваются при длительном отсутствии противоишемического лечения. Основу профилактики составляет эффективное межприступное лечение, направленное на урежение частоты атак. Больному следует пересмотреть свой образ жизни, нормализовать режим дня, научиться спокойно и доброжелательно воспринимать происходящие события, исключить провоцирующие мигрень факторы. Необходим подбор фармпрепарата, способного купировать мигренозный пароксизм в самой начальной стадии. Пациенту рекомендовано всегда носить с собой назначенный препарат, принимать его при первых признаках начинающегося приступа.
Источник
